Анализ крови при увеличенных паращитовидных желёз
Когда необходима диагностика паращитовидной железы?
задача паращитовидной железы – регуляция кальциево-фосфорного обмена, также именно этот небольшой орган отвечает за выработку кальцитонина и паратгормона. Дисфункция ПЩЖ ведет к нарушению работы многих органов, из-за чего развивается ряд заболеваний.
Но проблема решаема, если сразу начать лечение. Для начала проводится комплексная диагностика паращитовидной железы, которая позволяет определить причины заболевания и степень сложности.
О том, какие методы исследования используются и на что направлено лечение, узнаем далее.
Значение паращитовидной железы в организме
Речь идет о небольшом органе, который напоминает небольшой островок. У большинства людей – только одна пара паращитовидных желез, у некоторых – до 12 пар.
Состоит ПЩЖ из двух типов клеток: светлые почти не активны, а темные производят паратгормон. Этот маленький орган вырабатывает гормоны:
- кальцитонин;
- паратирин;
- паратиреокрин.
Если сказать проще, то основная задача паращитовидной железы – контролировать уровень кальция и фосфора. Для этого специальные рецепторы измеряют показатели, потом подают сигнал в мозг и организм производит меньшее или большее количество вещества.
Общий эффект, оказываемые ПЩЖ:
- уменьшение количества кальция, который выводится с мочой;
- ускорение окисления витамина Д, из-за чего увеличивается количество кальцитриола;
- увеличение количества кальция в крови, чтобы предотвратить разрушение костей.
Диагностика паращитовидной железы: показания к проведению
Только обследование у врача эндокринолога поможет поставить точный диагноз, определить причину болезни и скорее начать лечение.
Поэтому основные показания к диагностике заболеваний:
- усиливается нервно-мышечная возбудимость (судороги, тетания);
- признаки неврологических нарушений в виде раздражительности, психозов, припадков эпилепсии;
- ощущение онемения лица, конечностей, натянутости лица;
- при диагностике большого новообразования;
- при наличии камней в почках;
- для контроля после и до проведения операции на ПЩЖ.
Основные методы исследований
Чтобы выявить заболевание паращитовидной железы придется пройти через ряд анализов и тестов.
Первые – лабораторные, к которым относят определение сывороточного кальция, показатели кальция в моче и паратгормона, уровень фосфатов и пробы с мочегонными препаратами.
Наиболее эффективной и результативной до сих пор считается инструментальная диагностика, которая включает:
- Ультразвуковое исследование. Современный, точный и безопасный метод. С его помощью можно определить увеличение органа и проконтролировать ситуацию после операции. Но УЗИ не позволит увидеть проблему в неизменных железах, поэтому при подозрении на рак этот метод используется редко.
- Компьютерную томографию с контрастным усилением. Помогает достаточно точно определить место локализации железы, ее размеры и общее состояние, даже загрудинно расположенные.
- МРТ. Точный метод визуализации, который основывается на применении ядерного магнитного резонанса. При этом отсутствует вредное излучение, поэтому процедура безопасна для аллергиков и даже детей.
- Рентгенологическое исследование. Помогает обнаружить изменения в костной ткани и сердечно-сосудистой системе, что случается при болезнях паращитовидной железы. В случае выявления отклонений, дополнительно назначается электрокардиограмма.
Также может назначаться сцинтиграфия паращитовидной железы, что это, рассмотрим более подобно. Это один из самых точных методов визуализации в наши дни. Суть методики – использование радиоактивных изотопов, которые вводятся пациенту, а после отслеживаются на специальном оборудовании.
Места наибольшего или наименьшего скопления изотопов – проблемные участки. Методика позволяет оценить функциональное состояние органа, наличие изменений и общее его состояние. Но проводить сцинтиграфию не рекомендуется беременным, женщинам в период лактации, при тяжелом состоянии пациента и с весом больше 150 кг.
Для более точного диагноза необходимо использовать сразу несколько типов исследований и соотносить полученную картинку с показателями гормонов. Без диагностика не обойтись при планируемом лечении, оценке проведенной терапии и для определения прогноза. Какой из вариантов исследования будет использоваться – решает только лечащий врач.
УЗИ – это недорогая и достаточно эффективная процедура, но для уточнения лучше проводить сцинтиграфию. МРТ и КТ применяются, если предыдущие методики оказались малоинформативными.
Терапия ПЩЖ
После проведения обследования и уточнения диагноза, врачом-эндокринологом выбирается направленность лечения.
Используется один из двух вариантов:
- Медикаментозная терапия для коррекции показателей гормонов.
- Хирургическая операция с полным или частичным удалением ПЩЖ.
Прогноз болезни зависит от разных факторов – вид дисфункции, стадия, особенности организма.
При гиперпаратиреозе могут выписываться такие препараты:
- спазмолитики;
- витамин Д;
- седативные;
- Сульфат магния;
- Хлорид натрия.
Одновременно с этим необходимо контролировать показатели кальция и магния. Если же речь идет о гипофункции железы, то могут назначать препараты с паратгормоном, кальцием и витаминов Д для стимуляции.
При тяжелой стадии болезней ПЩЖ или наличии онкологии назначается операция с дальнейшей заместительной терапией.
Вмешательство может быть трех видов:
- Тиреоидэктомия.
- Полное или частичное удаление железы.
- Иссечение пораженной области.
Современные методы диагностики паращитовидной железы позволяют определить наличие нарушений даже на первых стадиях. Это увеличивает шансы больного на полное излечение и предотвращение многих осложнений.
ссылкой:
Гормон паращитовидных желез и его функции: таблица
О щитовидке сказано многое, но мало кто знает, что на задней ее поверхности у нижних и верхних полюсов расположена еще одна парная эндокринная железа, имеющая овальную форму. Она также вырабатывает гормоны, не менее важные, чем у щитовидки и называется она паращитовидная железа, роль в организме. Функции паращитовидной железы – это выработка гормонов, но какая их роль в организме?
Когда можно лечить паращитовидную железу без операции
При гипопаратиреозе вполне можно обойтись без операции, лечить сбой в работе паращитовидных желез препаратами, к которым относятся: витамин Д, Магния сульфат, Каьция глюконат, кальций. Если выявлен гиперпаратиреоз, то терапия без операции возможна только как подготовка к хирургическому вмешательству, иначе она бесполезно.
Гиперпаратиреоз
Первичная форма болезни чаще всего бывает на фоне увеличения количества функционирующих клеток. Если у пациента обнаружена аденома, разрастание ткани (гиперплазия) или есть подозрение на раковую опухоль, то во всех этих случаях лечение предусматривает только удаление железы.
Консервативная терапия не дает результатов, так как нет средств, которые могли бы подавлять усиленное образование паратиреоидного гормона.
Пациентам может быть назначена подготовка к операции для снижения уровня кальция в крови:
- отказ от молочных продуктов, рыбы, орехов;
- обильное питье;
- инфузия 5% глюкозы или физиологического раствора с мочегонными;
- препараты, улучшающие отложение кальция в кости – Ксидифон, Памидронат;
- повышающие чувствительность кальциевых рецепторов – Цинакальцет;
- глюкокортикоиды при угрозе гиперкальциемического криза или для его лечения – Преднизолон, Гидрокортизон.
Такие же препараты могут быть назначены и при редких малосимптомных случаях гиперплазии паратиреоидной ткани, когда они обнаружены при инструментальном или лабораторном обследовании пациента.
Вторичное повышение функции желез происходит при постоянно сниженном уровне кальция в крови – гипокальциемии. Так как синтез паратиреоидного гормона возрастает для компенсации кальциевого дефицита, то его устранение может помочь нормализации состояния больного.
Обычно для лечения патологий, связанных с дефицитом витамина Д, назначают:
- прогулки на свежем воздухе в солнечную погоду;
- поступление в организм продуктов, богатых кальцием и витамином Д, – рыбий жир, рыба, сыр, творог, сливочное масло, желток, тофу;
- прием витаминно-минеральных комплексов – Кальций Д3, Кальцемин;
- активные формы витамина Д – Рокальтрол, Остеотриол.
При гиперпаратиреозе на фоне болезней кишечника или почечной недостаточности терапия направлена на ликвидацию симптомов основного заболевания.
Гипопаратиреоз
Главное направление лечения при нехватке паратиреоидного гормона – это повышение уровня кальция в крови.
Для этого применяют следующие препараты:
- кальций: Карбонат кальция, Глюконат кальция, Цитрат кальция (обязательно с желудочным соком или разведенной соляной кислотой, лимонным соком);
- витамин Д: рекомендованы активные формы – Оксидевит, Рокальтрол, менее эффективен Витамин Д2, Тахистин (их назначают в высоких дозировках);
- Магния сульфат, Кальция глюконат внутривенно при развитии судорожного синдрома.
Показаны сеансы ультрафиолетового облучения. При частых приступах судорог необходимо восстановление обмена в тканях головного мозга. Для этого применяют Луцетам, Кавинтон, Инстенон.
Причины
Однозначные причины, провоцирующие формирование паращитовидной аденомы, неизвестны. Предрасполагающими считаются следующие факторы:
- Травмы в области шеи, когда могла быть затронута сама железа или близкорасположенные участки.
- Облучение шейного отдела или головы при лучевой терапии онкологических заболеваний.
- Наследственность.
- Недостаточное поступление кальция с пищей.
В результате всех этих причин происходит мутация (изменение) генов, кодирующих белковую структуру и принимающих непосредственное участие в доставке кальция в область паращитовидной железы. Клетка, в которой содержится мутировавший ген, начинает бессистемно делиться, что приводит к разрастанию ткани органа. Большое число клеток вырабатывает чрезмерное количество тиреотропного гормона.
Возможен и другой вариант мутации, вызванный дефицитом кальция. Пытаясь восполнить недостаток элемента, клетки начинают беспорядочно делиться. Следствием этого процесса является гиперпластическая паращитовидная аденома.
Какие анализы нужно сдать для определения работы
Чтобы выявить снижение или повышение гормональной активности органов, определяют:
- паратирин и кальцитонин крови;
- общее количество микроэлемента и долю ионизированного;
- выведение кальция с мочой.
Кровь на гормоны
Паратирин способствует вымыванию кальция из кости, тормозит его потери с мочой, активирует всасывание минерала из кишечника. Он угнетает процессы строения кости и ускоряет ее разрушение. При повышении возникают такие нарушения:
Как проводится диагностика паращитовидных желез

Паращитовидные железы – это небольшие образования позади щитовидной железы, отвечающие за обмен кальция и фосфора в организме. Они вырабатывают паратгормон, под действием которого происходит увеличение концентрации в крови кальция и снижение фосфора. Свое действие он реализует через:
- костную ткань – стимулирует выход кальция из костей в кровь;
- почки – увеличивает выведение с мочой фосфора, задерживает в организме кальций;
- желудочно-кишечный тракт – усиливает всасывание кальция в кишечнике.
Постоянный уровень кальция и фосфора в крови необходим для поддержания нормального мышечного тонуса, поэтому нарушения функции паращитовидных желез в первую очередь проявляется смещением баланса микроэлементов в ту или иную сторону.
В целом симптоматика болезней, связанных с выработкой паратгормона обширна и неспецифична. Страдают общее самочувствие больного, пищеварение, нарушается работа почек и нервной системы.
Такие пациенты долгое время обследуются у различных специалистов и лишь после исключения другой патологии их обследуют на дисфункцию паращитовидных желез. К показаниям для обследования относятся:
- симптомы диабета при нормальном уровне глюкозы крови и секреции вазопрессина;
- остеопороз неясного происхождения;
- снижение мышечной силы;
- тетанические судороги – длительное повышение тонуса лицевых мышц, мышц спины или конечностей;
- аритмия и артериальная гипертензия с неустановленной причиной;
- длительная депрессия, устойчивая к лечению антидепрессантами;
- снижение умственных способностей;
- нарушение роста волос, ногтей, выраженная сухость кожи.
Если описанные симптомы развиваются после операции на щитовидной железе, трахее, то в первую очередь исследуют функцию паращитовидных желез.
Лабораторные методы диагностики паращитовидки
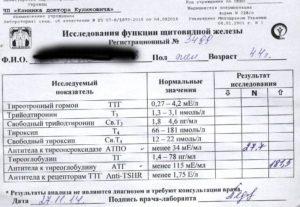
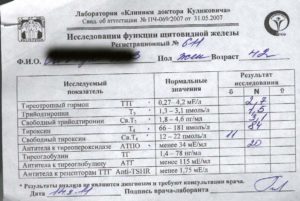
Для оценки функции паращитовидных желез исследуют содержания кальция и фосфора в крови и моче пациента. Отклонение от нормальных значений косвенно свидетельствует об имеющемся нарушении выработки паратгормона:
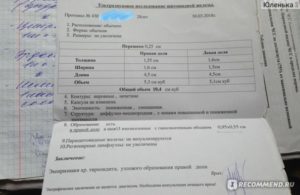
- Определение концентрации общего кальция в сыворотке крови – для анализа используют венозную кровь, взятую утром, необязательно натощак. Ее исследуют колориметрическим методом – по изменению окраски сыворотки крови после добавления в нее специфического реагента. Нормальные значения от 2,1 до 2,5 ммоль/л.
- Определение концентрации ионизированного кальция в сыворотке крови – в ионизированной (активной) форме находится до 50% общего кальция, тест является более чувствительным для выявления нарушений кальциевого обмена. Максимальная концентрация ионизированного кальция наблюдается в предутренние часы, поэтому анализ необходимо сдавать утром. Определяют его концентрацию с помощью ионоселективных электродов. Нормальными считаются значения от 1,03 до 1,23 ммоль/л.
- Определение концентрации фосфора в сыворотке крови – для анализа используют венозную кровь, набранную в утренние часы, необязательно натощак. Ее исследуют калориметрическим методом, нормальные значения составляют 1,45-1,78 у детей и 0,87-1,45 у взрослых.
- Определение кальция в моче (проба Сулковича) – для анализа собирается утренняя порция мочи сразу после сна и приема гигиенического душа. В лаборатории к материалу добавляют реактив Сулковича, основу которого составляет щавелевая кислота и появление в результате реакции мутного осадка считается положительным результатом. В норме проба Сулковича отрицательная.
Маркером усиленного распада костной ткани, который происходит под влиянием избытка паратгормона, служит щелочная фосфатаза. Ее определяют в сыворотке крови, материал для исследования забирают утром, необязательно натощак. Исследование проводят колоритметрическим методом, нормальные значения составляют 40-150 Ед/л. Превышение верхней границы свидетельствует об активном остеопорозе.
Прямым доказательством дисфункции паращитовидных желез является снижение или повышение концентрации паратгормона в сыворотке крови. Для исследования используют венозную кровь пациента, которую забирают утром натощак. За 3 дня до анализа следует отказаться от физических нагрузок, за сутки – исключить алкоголь и курение.
Сыворотку крови исследуют радиоиммунологическим методом – для обнаружения гормона в материал пациента добавляют специфические антитела, помеченные радиоактивной меткой. Антитела связывают паратгормон и количество образовавшихся комплексов учитывают по количеству меток. Нормальные значения колеблются от 1,6 до 7,2 пмоль/л.
Инструментальные методы
Основным методом исследования паращитовидных желез является ультразвуковая диагностика (УЗИ). Его отличают простота, безопасность для пациента и высокая информативность.
Врач-диагност проводит по передней поверхности шеи ультразвуковым датчиком, который посылает сигнал вглубь тканей и принимает его отражение.
Полученные данные компьютер преобразует в изображение на мониторе.
Врач может оценить размер железы, наличие в ней опухолей и кист. Метод не позволяет предположить характер опухоли, визуализировать опухоли в несколько мм диаметром. Он сильно зависит от качества используемого оборудования и умений диагноста, что также является его недостатком.
При обнаружении в паращитовидных железах кист или опухолей в ряде случаев выполняют пункционную биопсию новообразования.Тонкой иглой под контролем УЗИ доктор забирает небольшое количество железистой ткани, которую затем передает в лабораторию для микроскопического и цитологического исследования.
О злокачественном характере новообразования говорит наличие в полученном материале атипичных клеток.
Компьютерная томография – это высокоточный рентгенологический метод исследования. Ряд последовательных снимков шеи позволяет получить детальное изображение паращитовидных желез и обнаружить бугристость их контура, посторонние включения, опухоли, кисты. Единственным недостатком метода является радиационная нагрузка на организм.
Сцинтиграфия – метод визуализации паращитовидных желез, основанный поглощении ими препарата с радиоактивной меткой. Специальный аппарат сканирует излучение меток и на основании полученных данных выстраивает двухмерное изображение железы.
Метод позволяет с высокой точностью определить злокачественные опухоли (они наиболее активно накапливают метку), размер и консистенцию железы, наличие в ней неактивных участков. Минус метода – радиационная нагрузка на пациента.
Противопоказания к исследованиям паращитовидных желез
К относительным противопоказаниям для забора венозной крови относятся:
- острый тромбофлебит;
- пониженная свертываемость крови;
- гнойные процессы в месте забора крови.
Процедуру откладывают до устранения перечисленных состояний.
Компьютерная томография, сцинтиграфия противопоказаны:
- детям;
- беременным женщинам;
- людям с выраженным ожирением;
- больным клаустрофобией.
Противопоказания обусловлены лучевой нагрузкой и особенностями проведения исследования. Для получения четких снимков больной должен находиться в закрытой камере аппарата в неподвижном состоянии, чего нельзя добиться у детей и у людей с психическими заболеваниями.
Факторы, искажающие результаты исследования
В первую очередь к ним можно отнести прием лекарственных веществ, влияющих на кальциево-фосфорный обмен (витамина Д, диуретиков, препаратов кальция). Перед забором крови для анализа необходимо прекратить их прием либо сообщить об этом лечащему врачу. Обильная пища накануне исследования, особенно богатая кальцием, также может послужить причиной получения ложного результата.
Интенсивные физические нагрузки непосредственно влияют на выброс паратгормона в кровь, поэтому до гормонального исследования крови следует их избегать несколько дней.
Для получения максимально точного результата анализа пациент должен спокойно сидеть не менее получаса до забора крови.
Незначительные, на первый взгляд, мелочи могут существенно повлиять на диагностику и лечение патологии, поэтому важно соблюдать все рекомендации по подготовке к исследованиям.
https://www.youtube.com/watch?v=23S96rk_gt0
Баландина Анна, врач клинико-лабораторной диагностики.
Анализ крови на гормоны паращитовидной железы
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тело человека – это сложная и целостная система, сбой в которой можно определить, сделав анализы на гормоны щитовидной железы.
Данный орган является самым большим в эндокринной системе человека, его вес достигает двадцати граммов.
Железа считается источником синтеза йодированных гормонов – йодтиронинов, которые участвуют в регулировании обменных процессов в организме.
Щитовидная железа синтезирует также кальцитонин – вещество, влияющее на фосфорно-кальциевый обмен.
Строение щитовидной железы
Щитовидная железа размещена в переднем участке шеи, представлена двумя долями и перешейком, в некоторых случаях допускается отсутствие последнего.
Чтобы не довести до такого и не чувствовать постоянную зависимость от таблеток, рекомендуем Монастырский Чай — единственное натуральное средство, которое разработано для восстановления функции щитовидной железы, общей нормализации гормонального фона и профилактики заболеваний, связанных с его нарушением.
Он состоит ТОЛЬКО из натуральных компонентов и не имеет неприятных побочных действий.
Данный препарат не продается в аптеках, и его не рекламируют в интернете.
Тогда доли связываются между собой перемычкой из соединительной ткани. Позади долей щитовидной железы располагаются четыре части паращитовидной железы, продуцирующие паратиреоидный гормон.
Ткань щитовидной железы представлена фолликулами, полость которых окружена специфическими клетками – тиреоцитами.
Центральная часть фолликула занята особенным веществом – коллоидом. В области между фолликулами находятся хаотично разбросанные парафолликулярные клетки, производящие кальцитонин, и здесь же расположены сосуды крови.
Механизм образования тиреоидных гормонов
Вещества, которые производятся щитовидной железой, получаются путем взаимодействия йода и аминокислоты тирозина.
Йод поступает в организм с продуктами питания. Норма потребления этого микроэлемента в сутки для взрослого человека составляет около 150 мкг, но не ниже 130 мкг.
Через ЖКТ йод с кровотоком попадает в фолликулярные клетки щитовидной железы. При возникновении потребности в тиреоидных гормонах, йод и тиреопероксидаза поступают в тиреоглобулин.
В результате такого взаимодействия появляются тироксин (Т4) и трийодтиронин (Т3). Это основные гормоны щитовидной железы. Между собой данные вещества различаются содержанием частиц йода — 4 и 3 соответственно.
Работа щитовидной железы определяется также и дополнительными гормонами:
- тиреотропный гормон (ТТГ);
- тиролиберин;
- тиреоглобулин (ТГ);
- тироксинсвязующий глобулин (ТСГ);
- антитела к ТГ;
- антитела к тиреопероксидазе (ТПО).
Основные функции йодтиронинов
Тиреоцитами продуцируется Т4 больше, чем Т3 более, чем в двадцать раз. Активность же Т4 ниже, чем Т3.
Ряд современных ученых заявляют о том, что тироксин совершенно не обладает собственной активностью, а является лишь предшественником Т3.
Основными функциями йодтиронинов считаются:
- повышение теплообразования и поглощение кислорода в тканях организма человека, за исключением головного мозга, яичек и селезенки;
- активация синтеза белка в организме;
- рост нервной и умственной работы организма.
Уровень гормонов щитовидной железы указывает на наличие или отсутствие нарушений в ее функциях.
Для назначения анализов доктор должен убедиться в том, что они необходимы пациенту. Показаниями считаются:
- диагностирование у человека гипертиреоза или гипотиреоза;
- анализы для контроля не только при гипотиреозе, но и при диффузном зобе;
- отставание в умственном развитии детей дошкольного возраста;
- отклонения в развитии у подростков в пубертатный период;
- нарушение сердечного ритма;
- активное выпадение волос вплоть до облысения;
- изменение массы тела;
- нерегулярный менструальный цикл;
- уменьшение женской сексуальной активности и возникновение импотенции у мужчин.
Анализ крови на гормоны щитовидной железы – это особый лабораторный тест, по которому врач оценивает ее состояние.
Подготовительный этап перед сдачей анализа на гормоны
На результаты гормональных исследований влияет несколько факторов. Для достоверности результатов обследования, необходима предварительная подготовка к нему:
- за сутки до лабораторных исследований полностью исключают спортивные занятия;
- не менее чем за 24 часа до забора крови запрещают спиртные напитки, кофе, чай, курение;
- за 30 дней до забора крови на анализ на гормоны щитовидной железы, если это позволяет степень заболевания, отказываются от приема гормоносодержащих лекарств;
- минимум за двое суток исключают йодсодержащие препараты;
- анализ обязательно делается в утренние часы, и пациента предупреждают о полном воздержании от приема пищи;
- при взятии крови не используют жгут;
- непосредственно перед анализом запрещают проводить ультразвуковую диагностику щитовидной железы, а также другие похожие процедуры.
Нормальное содержание гормонов в анализе крови
Каждому человеку для полноценной жизнедеятельности необходимо поддерживать гормональный фон на определенном уровне.
Для того чтобы узнать содержание гормонов в крови, поводят сложные лабораторные исследования. После получения результатов необходима расшифровка анализа крови на гормоны щитовидной железы.
Доля гормональных веществ в крови подвержена воздействию нескольких факторов:
- Силе импульсов, поступающих из головного мозга к щитовидной железе;
- Числу активных клеток в железе;
- Количеству йода, участвовавшего в синтезе ТТГ.
Таблица №1. Нормы содержания гормонов щитовидной железы в анализе крови.
| трийодтиронин св-ый, пмоль/л | 2,60 | 5,70 |
| трийодтиронин об-й, нмоль/л | 1,20 | 2,20 |
| Т4 тироксин свободный, пмоль/л | 9,00 | 22,00 |
| тироксин об-й, нмоль/л | 54,0 | 156,0 |
| тиреотропный гормон, мЕд/л | 0,40 | 4,00 |
| антитела к тиреоглобулину, ед/мл | — | 18,0 |
| антитела к тиреопероксидазе, ед/мл |
Проведение анализов паращитовидных желез для определения нарушения в их работе
Роль паращитовидных желез в организме состоит в регуляции обмена кальция. Они синтезируют паратгормон, который приводит к повышению уровня кальциевых ионов в крови. Заболевания органов приводят к тяжелым последствиям для всего организма. Читайте подробнее в нашей статье об анализах для выявления отклонений в работе паращитовидных желез.
Кальций в крови
Анализ отражает общее количество микроэлемента в свободном (ионизированном) виде и связанного с белками. При избыточной функции паращитовидных желез показатель возрастает, а при низкой – падает.
При нарушении функции почек (потеря белка), печени (нарушение образования альбуминов) это исследование бывает недостаточно информативным, так как половина кальция крови представлена в виде белковых комплексов.
Помимо паращитовидных желез, на уровень минерала оказывает влияние:
- содержание витамина Д;
- наличие болезней почек и кишечника;
- поступление с пищей магния и фосфора;
- повышенный расход микроэлемента при курении, злоупотребление кофе, алкоголем.
Кальций в моче
Выведение микроэлемента из организма происходит в почечных канальцах. Паратгормон препятствует потери кальция, а кальцитонин способствует.
Уровень минерала в моче зависит также от:
- поступления его с продуктами питания;
- всасывания в кишечнике;
- наличия достаточного количества витамина Д, полученного из пищи или через кожу;
- содержания фосфатов.
Анализ мочи на кальций используется при диагностике мочекаменной болезни, активности работы паращитовидных желез, остеопорозе, патологии всасывания в кишечнике.
Тест не имеет диагностического значения в таких случаях:
- длительный постельный режим;
- ограничение движений после перелома, инсульта;
- повышение концентрации фосфатов в моче;
- загорание под солнцем или в солярии.
Повышенная концентрация фосфатов в моче
Ионизированный кальций
Этот биохимический показатель наиболее точно отражает количество активного кальция. Анализ назначается для уточнения состояния костного обмена при первичном гипо- и гиперпаратиреозе, особенно при нормальных показателях общего кальция и наличии жалоб, которые характерны для его дефицита или избытка.
Особенностью теста является необходимость проведения забора крови без ее контакта с окружающим воздухом и предотвращение гемолиза пробы (разрушения эритроцитов). Поэтому ионизированный кальций определяют при уже установленных нарушениях, а общий нужен только для предварительной оценки.
Другие лабораторные тесты
Если на этапе обследования пациента возникают подозрения на сопутствующие заболевания, а также при сомнительных данных первичной диагностики, нужны уточняющие анализы. Врач-эндокринолог может назначить:
- анализ крови на активность щелочной фосфатазы (повышена при гиперпаратиреозе);
- фосфаты (возрастают при гипопаратиреозе);
- магний (при его дефиците активность паратгормона падает);
- витамин Д (гиповитаминоз не дает усваиваться кальцию);
- остеокальцин (снижен при повышенной функции желез).
Дополнительные инструментальные анализы при аденоме, раке
Если в результате врачебного осмотра и анализов крови, мочи выявлены отклонения, типичные для опухолевого процесса, то больным в обязательном порядке назначают комплекс диагностики для исключения или подтверждения аденомы, рака, гиперплазии. У него входит УЗИ, сцинтиграфия, томография, биопсия.
При проведении УЗИ обнаруживают:
- гипоэхогенное образование, умеренно неоднородное с четкой капсулой (аденома);
- полость с жидкостью (киста);
- неоднородный узел с нечеткими и бугристыми контурами, больших размеров (может быть злокачественной опухолью);
- увеличение двух и более желез, усиление кровотока при допплерографии (гиперплазия);
- пороки развития, отсутствие желез, аномальное количество или расположение).
УЗИ паращитовидных желез
Сцинтиграфия показана после прохождения пациентом УЗИ, она проводится для обнаружения загрудинной локализации паратиреоидной ткани, опухоли в структуре щитовидной или вилочковой железы, по ходу нервного, сосудистого пучка, между пищеводом и трахеей. Степень накопления клетками радиоизотопа отражают уровень гормональной активности околощитовидных клеток.
Томографическая диагностика помогает уточнить расположение опухоли и ее взаимодействие с окружающими тканями, обычно проводится с контрастном веществом. Для того, чтобы уточнить характер опухолевого образования, показана тонкоигольная биопсия, она важна для определения объема операции по удалению новообразования.
Магнитно-резонансная томография щитовидной железы
Для того, чтобы оценить тяжесть нарушений минерального обмена, назначают:
- рентгенографию и денситометрию костей;
- УЗИ органов брюшной полости;
- гастродуоденоскопию (осмотр слизистой желудка и двенадцатиперстной кишки);
- ЭКГ и УЗИ сердца, контроль давления (при кардиологической симптоматике);
- экскреторную урографию (исследование выделительной функции почек).
Рекомендуем прочитать статью об операции на паращитовидной железе. Из нее вы узнаете о показаниях к операции паращитовидной железы, обследованиях перед операцией, вариантах удаления паращитовидных желез и последствиях после операции.
А здесь подробнее о гормоне кальцитонин.
Лабораторная диагностика работы паращитовидных желез включает анализы крови на содержание паратирина и кальцитонина. Их дополняют исследованием кальция в крови (общего, ионов) и моче.
Для уточнения нарушений обмена показано определение щелочной фосфатазы, фосфора, магния, остеокальцина, витамина Д.
При подозрении на опухолевый процесс или нарушение структуры желез рекомендуется УЗИ, сцинтиграфия, КТ, МРТ, биопсия и дополнительные инструментальные методы.
Смотрите на видео о симптомах и лечении гиперпаратиреоза:
Какие функции выполняет паращитовидная железа: гормоны, их функции в организме, патологии, лечение
О щитовидке сказано многое, но мало кто знает, что на задней ее поверхности у нижних и верхних полюсов расположена еще одна парная эндокринная железа, имеющая овальную форму. Она также вырабатывает гормоны, не менее важные, чем у щитовидки и называется она паращитовидная железа, роль в организме. Функции паращитовидной железы – это выработка гормонов, но какая их роль в организме?
Гормоны паращитовидки: их значение в организме
Околощитовидная железа вырабатывает два гормона – кальцитонин и паратгормон. Паратиреоидный гормон – это главный секрет этой железы.
Названы гормоны так из-за самой паращитовидной железы, относящейся к органам внутренней секреции. Кальцитонин назван так из-за того, что предназначен он для регулирования уровня кальция в крови.
Эти гормоны очень важны, так как без их воздействия ни один орган не будет работать правильно.
Гормоны паращитовидной железы ответственны за кальциево-фосфорный обмен.
Паратгормоны – это соединения белков, в их составе присутствует железо, азот и сера.
Вырабатывается он постоянно, так как именно благодаря нему формируется скелет и идет накопление кальция в костной ткани – важнейшего элемента, обеспечивающего прочность каждой кости. Кроме этого данный гормон активизирует функцию остеокластов, а им отведена роль вывода кальция в систему кроветворения.
Благодаря этому процессу в организме поддерживается необходимый для правильной работы каждого органа баланс кальция в костной ткани и крови. Причем в сыворотке крови их всего 1%, а все остальное количество содержится в костях.
Ионы кальция обязательно должны быть в организме, так как именно они передают нервные импульсы и отвечают за сокращение мышц. Также кальций очень важен для свертывания крови и приводит в действие определенного рода ферменты.
А вот кальцитонин помогает снизить высокий уровень кальция в крови и вырабатывается он только в тех случаях, если у пациента наблюдается гиперкальциемия.Исходя из этого, можно точно сказать, что гормоны – это важный элемент, который помогает правильно функционировать каждому отдельно взятому органу. Участвуют во многих важнейших обменных процессах.
К тому же паратгормон положительно воздействует не только на костную систему, но и на другие:
- Систему мочевыделения, ведь с почками выделяется много кальция. А этот гормон и ответственен именно за этот процесс.
- Также именно он помогает правильному всасыванию кальция из кишечника.
- Он также не позволяет откладываться кальцию в глазном хрусталике.
Но в работе паращитовидной железы происходят сбои, которые приводят к серьезным изменениям во всем организме и очень важно вовремя определить, в чем проблема и устранить причину патологии.
Признаки сбоев в органе
Человеческий организм, если происходят сбои в работе паращитовидной железы, реагирует нарушениями во всех органах, первое, что сразу же происходит – это патологии кальциево-фосфорного обмена, а проявляются они таким образом:
- подавленным настроением, депрессии;
- чувство постоянной усталости;
- сбоями в работе желудочно-кишечного тракта;
- слабостью в теле;
- головными болями;
- судорогами в мышцах;
- перевозбудимостью нервной системы и мышечной.
Если вовремя не предпринять никаких мер и не обратиться за квалифицированной помощью, то симптоматика только усугубляется. Костная и мышечная системы страдают от миопатии и подагры. Глазам человека угрожает развитие катаракты и отложение кальция в хрусталике. Сердце и сосуды страдают от прогрессирования аритмии и гипертензии.
Решить проблемы с дефицитом витамина Д можно при помощи приема витаминов.
Очень характерными симптомами неправильной работы паращитовидной железы является поражение почек и чувство постоянной жажды. Развивается мочекаменная болезнь, лихорадка, уровень гемоглобина в крови снижается.
Даже просто глядя на пациента можно сказать, что у него есть проблемы с паращитовидной железой: желтушность, сухая кожа, поражения грибком, ломкость волос, псориаз, экзема, выпадение ресниц и бровей, тонкие ногти, миозит и выпадение зубов.
Если есть хоть один из признаков, то в этом случае нужно обратиться за помощью, иначе последствия могут быть куда серьезными.
Методы, подтверждающие диагноз
После обращения к доктору, пациенту назначают пройти ряд обследований, в том числе и сдать анализ в лаборатории, чтобы определить:
- сколько кальции выходит с мочой;
- сывороточный кальций и ионы;
- уровень фосфатов;
- уровень паратгормона.
Но чаще всего врачи ставят диагноз, на основании таких методов диагностики:
- УЗИ. Это простейшее исследование, но достаточно информативное. У большинства пациентов во время исследования обнаруживается увеличение железы.
- КТ (компьютерная томография) с контрастным раствором – этот метод считается чувствительным, но позволяет у большей части пациентов обнаружить сбои в работе железы.
- МРТ (магнитно резонансная томография) – это обследование считается максимально эффективным и безопасным. Сразу после обследования понятно, что происходит с паращитовидной железой.
- Субтракционная сцинтиграфия – этот метод позволяет оценить насколько эффективно лечение, но у него есть противопоказания, о которых должен предупредить доктор. Его не применяют женщинам во время вынашивания малыша и кормящим грудью, а также при тяжелейших заболеваниях у пациента.
- Рентген. Применяется для исследования состояния костной ткани, а также, если есть изменения в работе сосудов и сердца.
Каждый отдельно взятый метод не всегда даст нужные данные, поэтому могут применяться для постановки точного диагноза сразу несколько, но решает это доктор. Но какие патологии паращитовидной железы может обнаружить обследование?
Только диагностика поможет поставить точный диагноз.
Болезни паращитовидных желез
Чаще всего у пациентов с проблемами в работе паращитовидной железы обнаруживают три основных формы гиперпаратиреоза:
- Первичный. Он связан с развитием аденомы в органе, которая может быть единичной или множественной.
- Вторичный. Появляется при недостатке витамина D в организме. Лечится эта форма очень легко без особого вреда для здоровья – устранением недостатка витамина. Но есть и другая, она появляется при хронической почечной недостаточности, а вот в этом случае без операции не обойтись.
- Третичный. Появляется, если долгое время не лечить почечную недостаточность, что в итоге приводит к хирургическому вмешательству, так как другим путем убрать эту проблему не удается.
Терапевтические методы
После прохождения всех необходимых методов диагностики и установки точного диагноза, подбирается лечение. Если выявлено, что в организме не хватает витамина D, то назначают его прием.
Также часто рекомендуют гормональную терапию, но если она не дает желаемого эффекта, то применяют более кардинальные методы. При раке, аденоме врачи проводят удаление части органа.
Паращитовидная железа состоит из 4 долей, поэтому если 1 или несколько будут удалены, то другая берет на себя функции удаленной.
Но стоит помнить, что после удаления части паращитовидной железы, орган не всегда самостоятельно справляется со своей функцией, что в итоге приводит к гипокальциемии и гипопаратиреозе. Также могут развиваться и другие патологии.
Хирургическое вмешательство на паращитовидной железе
Лечить болезни паращитовидной железы должны эндокринологи, а операцию на ней проводят хирурги-эндокринологи, к тому же у них должен быть опыт в этом деле. Если их уровень недостаточный, то в итоге это приводит к сохранению патологии и опасным последствиям.
Врач эндокринолог рекомендует!
В короткие сроки и главное эффективно вылечить щитовидную железу поможет «Монастырский чай».
Это средство содержит в своем составе только натуральные компоненты, которые комплексно воздействуют на очаг болезни, прекрасно снимают воспаление и нормализуют выработку жизненно необходимых гормонов.
Вследствие чего все обменные процессы в организме будут работать правильно. Благодаря уникальному составу «Монастырского чая» он полностью безопасен для здоровья и очень приятен на вкус.
Но чтобы не допустить врачебной ошибки лучше проверить их данные еще раз в другой клинике. И все из-за того, что были замечены случаи, когда пациентам с дефицитом витамина D, которым рекомендуют хирургическое вмешательство, а на самом деле лечения как такового не требуется, просто восполнить его приемом витамина.
Гормоны паращитовидки играют важнейшую роль в организме, без их помощи не удастся справиться с переизбытком кальция в крови и другими проблемами, поэтому при первых неприятных ощущениях в организме лучше обратиться за консультацией к специалисту.
