Йод во время беременности при гипотиреозе
Беременность при гипотиреозе. Что делать до, во время и после

Большинство современных женщин согласно с тем, что беременность желательно планировать. А в тех случаях, когда женщина страдает каким-либо хроническим заболеванием, то планирование будущей беременности становится особенно важным и необходимым.
Можно ли забеременеть при самом частом среди молодых женщин заболевании щитовидной железы – гипотиреозе? Да! При условии адекватного лечения до беременности и во время ее, женщина может забеременеть и родить здорового ребенка.
Обсудим, как подготовиться к беременности и как вести себя во время беременности при гипотиреозе. Гипотиреоз – это недостаточность гормонов щитовидной железы. Причиной его чаще всего бывает заболевание, которое называется аутоиммунный тиреоидит, или удаление щитовидной железы по различным причинам.
Женщине, у которой до беременности был установлен диагноз гипотиреоз, при планировании беременности обязательно нужно сдать анализ крови на ТТГ, и посетить эндокринолога с результатом.
Эндокринолог откорректирует дозу принимаемого вами левотироксина (Эутирокса, L-тироксина), чтобы ваш гормональный фон приблизился к идеальному для беременных.
Для женщин, планирующих беременность, нормальным значением ТТГ считается до 2,5 мкмемл, а не та цифра, которая указана в бланке лаборатории, как верхняя граница нормы. Почему нормы более строгие?
В первой половине беременности щитовидная железа плода еще только формируется и не работает, ребенок получает эти гормоны от матери.
Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка.Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
ВАЖНО! Подобрать нужную дозу левотироксина необходимо и для того, что беременность вообще могла наступить. Недостаток гормонов щитовидной железы в организме женщины нарушает ее способность зачать
Когда вы узнали о факте беременности, пришло время снова сдать анализ крови на ТТГ и свободный Т4.
В первом триместре беременности потребность в левотироксине возрастает у всех беременных, поэтому, не дожидаясь результатов анализов, вам необходимо будет увеличить дозу левотироксина примерно на 30-50%.
Например, если вы принимали Эутирокс 75 мкг, то узнав о своей беременность, можете смело принимать 100 мкг. Обязателен в первом триместре беременности и визит к эндокринологу.
Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Нормой при беременности считаются значения ТТГ ниже 2,5 в первом триместре, ниже 3,0 мкмемл во втором и третьем.
Всем беременным, независимо от наличия заболевания щитовидной железы, необходимо получать ежедневно 250 мкг йода в течение всей беременности и лактации
Йод входит в состав гормонов щитовидной железы.
При беременности увеличивается потребность в гормонах, а соответственно, и в йоде. В большинство поливитаминов для беременных входит этот микроэлемент, но в разном количестве.
Если вам назначили поливитамины, не содержащие йод, или вы не принимаете никакие поливитамины, то следует принимать дополнительно препараты йода (Йодомарин, Йодбаланс, Йод-Актив) в дозе 250 мкг.
Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Сразу после родов дозу левотироксина нужно будет снизить до той, которую вы принимали до беременности. Через 3 месяца после родов следует сдать анализ крови на ТТГ, чтобы убедиться в правильности дозы, и посетить врача.
Если у вас гипотиреоз, и вы постоянно принимаете левотироксин, то кормить грудью вам не противопоказано!
Этот препарат по своей структуре совершенно такой же, как собственный гормон тироксин, вредного воздействия на ребенка он не оказывает.
Предварительно записаться вы можете по телефону: +7(952) 277-71-74
Гипотиреоз и беременность

Гипотиреоз не обязательно означает, что вы не можете иметь радостную и здоровую беременность! Хотя это состояние и может сделать вашу беременность немного сложнее, чем у женщин с нормальной функцией щитовидной железы. Однако отрадно отметить, что у большинства женщин есть возможность иметь неосложненную беременность и здорового ребенка. Следующие “вопросы и ответы” помогут вам лучше понять гипотиреоз и беременность.
Когда считается, что у меня гипотиреоз?
Во-первых, давайте определим, что такое гипотиреоз, для целей данного обсуждения. Если вы имеете аутоиммунное заболевание тиреоидит Хашимото, и вам диагностировали пониженную активность щитовидной железы – считается что у вас гипотиреоз.
Если у вас есть узлы щитовидной железы или зоб, и вам определили, что у вас повышенный уровень ТТГ, и вы принимаете тироидные гормоны – замену гормонов щитовидной железы, то считается что у вас гипотиреоз.
Если у вас была болезнь Грейвса или гипертиреоз, и вы прошли радиоактивный йод (RAI) или хирургию щитовидной железы, и в настоящее время принимаете тироидные гормоны, то считается что у вас гипотиреоз.И если у вас удалена доля или вся щитовидная железа хирургическим путем, из-за рака щитовидной железы, узлов, или зоба, и вы получаете заместительную терапию тироидными гормонами, то считается что у вас гипотиреоз.
Что вызывает гипотиреоз во время беременности?
Гипотиреоз во время беременности, обычно, вызван тиреоидитом Хашимото и встречается в 3-5 случаях на 1000 беременностей.
Гипотиреоз во время беременности также может следовать из уже существующего гипотиреоза или от предшествующей деструкции радиоактивным йодом или хирургии щитовидной железы.
Как влияет гипотиреоз на будущую мать и ребенка?
Нелеченный гипотиреоз во время беременности может привести к следующим осложнениям:
- преэклампсии (позднему токсикозу беременных)
- отслойке плаценты
- анемии – когда слишком мало эритроцитов (красных кровяных клеток) в крови, что препятствует организму получать достаточное количество кислорода
- самопроизвольному аборту/выкидышу/мертворождению
- преждевременным родам/послеродовому кровотечению
- низкому весу при рождении и дефициту интеллектуального развития ребенка
- застойной сердечной недостаточности, редко
Обратите внимание – ключевое слово для этих проблем – НЕЛЕЧЕННЫЙ.
Поскольку тироидные гормоны имеют очень важное значение для эмбрионального развития мозговой и нервной систем, нелеченный гипотиреоз, особенно в первом триместре, может отразиться на росте ребенка и мозговом развитии.
Согласно исследованиям, дети, родившиеся у матерей, не лечивших гипотиреоз, в четыре раза чаще имеют низкий IQ, а дети, чьи матери проходили лечение недостаточно активной щитовидной железы набирали очки почти такие же, как дети, родившиеся у матерей с нормальной функцией щитовидной.
Как диагностируется гипотиреоз во время беременности?
Добросовестный анализ симптомов и измерение уровней ТТГ и своб. Т4.
Симптомы гипотиреоза во время беременности включают чрезвычайную усталость, мышечные спазмы, непереносимость холода, запоры, проблемы с памятью или концентрацией.
Высокие уровни ТТГ и низкий уровень свободного Т4 в целом указывают на гипотиреоз.
Из-за нормальных, связанных с беременностью, изменений в функции щитовидной железы, результаты анализа крови должны интерпретироваться внимательно.
Анализ ТТГ может также выявить субклинический гипотиреоз – легкую форму гипотиреоза, у которого нет никаких видимых симптомов. Субклинический гипотиреоз встречается в 2-3% от всех беременностей.
Результаты анализа, в этом случае, покажут высокий уровень ТТГ и нормальный свободный Т4.
И если во время беременности обнаруживается субклинический гипотиреоз то, для гарантии здоровой беременности лечение рекомендуется.
Эксперты расходятся во мнениях относительно того, должны ли бессимптомные беременные женщины проверяться на гипотиреоз. Поэтому вы сами должны взять на себя ответственность за свою щитовидную железу, и проверить ее еще до зачатия, а потом как можно скорее в первом триместре беременности.
На ранних сроках беременности вы единственный источник гормонов для своего ребенка, так необходимых ему для развития мозга. Щитовидная железа вашего ребенка не полностью функциональна до окончания 12 недель беременности.
Если у вас нет достаточного количества гормонов щитовидной железы, вы подвержены повышенному риску выкидыша, а ваш ребенок находится в группе повышенного риска возникновения проблем в развитии.
Как лечится гипотиреоз во время беременности?
Гипотиреоз лечится синтетическим тироидным гормоном тироксином, который идентичен гормону Т4, который вырабатывает щитовидная железа.
Женщины с ранее существующим гипотиреозом должны будут увеличить свою дозу тироксина, принимаемую до беременности, чтобы поддержать нормальную функцию щитовидной железы.
Функция щитовидной железы, во время беременности, должна проверяться каждые 6-8 недель. Синтетический тироксин необходим для благополучия плода, если у матери гипотиреоз.
Как питаться? Как правильно принимать таблетки?
Организму, во время беременности, требуется больше питательных веществ для поддержки здоровья матери и растущего ребенка. Специалисты рекомендуют беременным женщинам придерживаться сбалансированной диеты и принимать поливитамины и минеральные добавки, содержащие йод, чтобы получить питательные вещества, необходимые для нормальной функции щитовидной железы.
Так как щитовидной железе необходим йод, чтобы выработать тироидные гормоны, то йод является важным минералом для будущей матери. Кроме того, ребенок получает йод из рациона матери.
Женщинам при беременности необходимо большее количество йода – приблизительно 250 микрограммов в день.
Употребление йодированной соли и витаминов для беременных, содержащих йод гарантирует, что эта потребность удовлетворяется.Железо, будь то в витамины для беременных, или в виде отдельных добавок, может препятствовать правильному поглощению тироидного гормона, в результате чего вы получите его меньше, чем вам необходимо.
Это проблема в любое время, но особенно беспокоит во время беременности, когда вы хотите быть абсолютно уверенной, что вы всегда получаете достаточно тиреоидного гормона. Решение простое.
Вы должны принимать гормон, по крайней мере, с разницей в два-три часа, от витаминов или железосодержащих добавок. Это позволяет получить полное поглощение тироидного гормона без вмешательства со стороны железа.
Стоит также взглянуть на несколько других вещей, которые могут препятствовать надлежащему поглощению гормона. Во время беременности питание с высоким содержанием клетчатки и прием антацидов – два наиболее распространенных явления.
Однако оба имеют влияние на поглощение гормона, и, таким образом, влияют на функцию щитовидной железы и уровень во время беременности.
Чтобы максимизировать поглощение и убедиться, что необходимое количество тироидных гормонов обрабатывается, врачи рекомендуют, чтобы вы принимали гормон без пищи, на пустой желудок, по крайней мере, через два часа после или за час до еды, и не принимали витамины с железом в течение двух-трех часов после приема ваших таблеток.
Постоянство также важно. Если по какой-то причине, вы не можете принимать таблетки натощак, лучше решить принимать таблетки замены щитовидной железы каждый день с едой, чем пропустить или принимать беспорядочно – в некоторые дни с едой, в некоторые дни без. Вы можете стабилизироваться на немного более высокой дозировке, чем на пустой желудок, но вы получите правильную дозу.
В целом, лучшие вещи, которые вы можете сделать, чтобы обеспечить здоровый исход – следовать вашему лечению, удостовериться, что ваш эндокринолог и/или гинеколог действительно понимают гипотиреоз и беременность, задавать им вопросы, и наконец, расслабиться.
Согласно специалисту по щитовидной железе, доктору Шелдон Рубенфельд, “женщина должна приблизиться к беременности психическим статусом, и заболевание щитовидной железы вряд ли будет проблемой при ее беременности. Существующие ранее узлы и зобы, например, не имеют тенденцию создавать любое дополнительное беспокойство, а лечение гипотиреоза добавляет лишь небольшой риск во время беременности”.
Нужен ли йод при гипотиреозе?

Для продуцирования клетками щитовидной железы (ЩЖ) тиреоидных гормонов нужен йод. Если этого элемента не хватает, то железа вырабатывает недостаточный объем гормонов. Такое продолжительное положение дел зачастую приводит к гипофункции ЩЖ (гипотиреозу). Но этот недуг может проявляться и на фоне иных причин, поэтому йод при гипотиреозе в фармакологической форме не всегда уместно пить.
Общая информация о патологии
Гипотиреоз – патология, при которой отмечается нехватка гормонов щитовидки. То есть, наблюдается гипофункция этого эндокринного органа. ЩЖ синтезирует тиреоидные гормоны, главными среди которых принято считать трийодтиронин (Т3) и тироксин (Т4).
Зачастую гипотиреоз развивается в силу таких причин:
- Продолжительный дефицит йода, необходимого для продуцирования гормонов ЩЗ. В этом случае возникает йододефицитный гипотиреоз.
- Генетическая предрасположенность. В ситуации когда родители страдают от гипофункции ЩЖ, то дети оказываются в группе риска.
- Недуг может возникать на фоне врожденных аномалий ЩЖ: недостаток либо полное отсутствие клеток, продуцирующих гормоны либо сбои в самом процессе синтеза.
- Присутствие аутоиммунного тиреоидита (АИТ). На его фоне возникает хроническое воспаление тканей ЩЖ, что в итоге приводит к гипотиреозу.
- Хирургическое удаление органа либо его значительной части.
- Вследствие гормональных нарушений, вызванных пубертатом, беременностью либо климаксом.
- Облучение щитовидки.
- Терапия диффузного токсического зоба радиойодом. Подобное лечение предполагает, что клетки ЩЖ будут удерживать частички радиоактивного йода, которые в итоге их разрушат.
- Недуг может возникать, если пить тиреостатики в огромных дозировках. Данные средства предназначены для терапии тиреотоксикоза и нацелены на захват йода. Это приводит к понижению активности ЩЖ.
Генетическая предрасположенность – возможная причина гипотиреоза
Очевидно, что в последних 2 случаях гипофункция ЩЖ развилась на фоне целенаправленного лечения ее гиперфункции.
Методы терапии
Раньше, помимо гормонозамещающей терапии, в лечении гипотиреоза доктора использовали средства, содержащие йод. Зачастую применялся спиртовой раствор этого элемента.
Но используя данное средство, было довольно непросто вывести корректную дозу, что нередко влекло интоксикацию (йодизм).
Когда же выяснилось, что йод в этой форме может быть вреден, так как выступает сильным оксидантом, о нем забыли.
Современные доктора отказались от лечения гипотиреоза йодом. Сейчас основная ставка делается на таблетки, гормонозамещающего свойства.Такие перемены в лечении связаны со следующим: йод участвует в синтезе гормонов ЩЖ, однако когда происходит функциональный сбой в органе либо щитовидка и вовсе перестает работать, то пропадает всякий смысл в приеме препаратов йода.
Поэтому ответ на вопрос можно ли принимать йод для лечения гипотиреоза, возникает логичный ответ – нет.
Терапевтический курс при подобном недуге определяется врачом, после прохождения пациентом тестов крови на гормоны. Лишь после этого могут прописать такое гормонозамещающее лекарство, как «Левотироксин» или «Эутирокс». Когда же причина недуга заключается в продолжительном дефиците йода, то в таком случае препараты йода, имеющие адекватную дозировку элемента,при гипотиреозе будут уместными.
В остальных случаях, вопрос нужен ли йод при гипотиреозе, весьма сомнителен, так как вследствие утраты способности нормально работать ЩЖ не способна его перерабатывать, а значит, он будет приносить лишь вред. По той же причине назначение йодосодержащих средств при беременности тоже не во всех случаях имеет смысл.
Йод и гипотиреоз
Как уже упоминалось раньше, принимать йод при гипотиреозе не всегда нужно, но тем не менее бытует устойчивое заблуждение, что при подобном недуге недостаточно употреблять в пищу продукты, но и следует пить фармакологические средства, включающие этот микроэлемент, такие как «Йод-актив», «Йодобаланс», «Йодомарин» и другие.
Но поскольку гипотиреоз не всегда вызван дефицитом йода и к нему могут приводить самые различные причины, то подобные суждения могут привести к печальному итогу. Именно поэтому стоит рассмотреть этот вопрос подробнее, прояснив, можно или нет употреблять йод при гипотиреозе и если да, то в каких случаях это все же уместно.
Целесообразность применения йода
При появлении гипотиреоза на фоне йододефицита, содержащие этот микроэлемент препараты помогают стабилизации состояния человека. Последующее же употребление «Йодомарина» и подобных ему средств в целях профилактики, поможет обойтись без рецидивов недуга.
При гипофункции ЩЖ, вызванной метаморфозами в строении тканей железы и возникновением формирований, то верно подобранная доза йода будет стимулировать здоровые клетки к синтезу больших объемов гормонов ЩЖ.
Что же до больных АИТ, то у них отмечаются сбои в работе иммунной системы, вследствие чего организм принимает клетки ЩЖ за чужеродные и пытается их уничтожить, из-за чего и понижается выработка тиреоидных гормонов. Препараты йода в подобных обстоятельствах можно пить лишь для поддержания нормального функционирования организма. Чрезвычайно важно соблюдать точную дозу.
Йод при гипотиреозе рекомендуется принимать после консультации с врачом
Когда у пациента возникают сомнения можно ли йод при его заболевании, то стоит вспомнить о главном правиле: препараты, содержащие микроэлемент, принимаются только по назначению врача, а дозировка подобного средства определяется на основе полученных результатов исследований крови.
Когда применение йода противопоказано
При лечении ЩЖ радиоактивным йодом нельзя пить содержащие микроэлемент средства. Они подключаются лишь после завершения терапии и сугубо по врачебному назначению. Если же у пациента врожденная аномалия железы либо щитовидка была полностью или частично удалена, то такие препараты категорически противопоказаны.
В последнем случае больной нуждается лишь в пожизненной гормонозамещающей терапии. Тут важно понимать, что при попадании в организм йод не будет удерживаться клетками ЩЖ из-за ее отсутствия.
Элемент вначале будет свободно циркулировать в крови, а после выйдет с мочой. При поступлении йода с пищей, его дозировка редко превышает 150 мг, поэтому не наблюдаются проблемы с его выведением.
Но при дополнительном его приеме, может возникать йодизм – отравление элементом.
Другими словами, при нехватке в теле здоровых клеток ЩЖ, способных удерживать йод с целью продуцирования собственных гормонов либо если их нет вовсе, прием йода неэффективен. Йодистые средства в основном полезны при функциональных нарушениях в щитовидке, на фоне продолжительного дефицита элемента. Но своими силами выявить уровень дефицита нереально.
Применение при патологии во время беременности
На сегодняшний день у врачей нет единого мнения по поводу, стоит ли будущим мамам, страдающим от гипотиреоза, дополнительно пить йод. У беременных и женщин в период лактации довольно низкая концентрация йода в организме.
Дефицит элемента может обернуться самопроизвольными выкидышами, развитием аномалий у плода и понижением выработки грудного молока.
Вот почему всем здоровым беременным женщинам назначается ежедневный прием «Йодомарина» в дозировке 200 мг.
Однако в ситуации с больными гипотиреозом будущими мамами от данной практики лучше воздержаться.
Дело в том, что попадая в организм, микроорганизм активизирует работу ЩЖ, что способствует выработке двойного объема гормонов – для самой женщины и ее будущего ребенка.
Но беременной, страдающей от гипотиреоза, с этой целью повышают дозировку искусственного гормона, а значит, пить какой-либо йодосодержащий препарат не нужно.
Способы восполнения нехватки йода в организме
При дефиците йода, возникшем по тем или иным причинам, существует два пути восполнения этого микроэлемента в организме. Можно пытаться получить йод из его естественных источников, то есть богатых микроэлементом продуктов, либо же прибегнуть к специальным препаратам. Каждый из вариантов будет иметь свои нюансы.
Медикаментозные препараты
Когда заходит речь о содержащих йод препаратах, чаще всего вспоминают:
- «Йод-актив»;
- «Йодомарин»
- Йодинол (синий йод).
Любой из этих средств будет иметь свои особенности, поэтому стоит рассмотреть их подробнее.
Йод-актив
Представлен органическим соединением йода и молочного белка, что роднит его с грудным молоком, делая природным аналогом.
Этот препарат уникален тем, что при дефиците йода он полностью усваивается из медикаментозной формы, если же нехватки нет, то он выводится из организма, без поступления в щитовидную железу.
Эта особенность объяснима тем, что расщепление молочного белка с отсоединением от него йода, происходит лишь под действием специального фермента, продуцируемого печенью при нехватке микроэлемента.
Йодомарин
Основное действующее вещество средства – йодид калия. Попадая в тело, оно расщепляется на ионы йода, что взаимодействуют с фолликулами ЩЖ, стимулируя выработку тироксина. Доза препарата назначается эндокринологом, после ознакомления с результатами анализов. Йодомарин может приниматься и детьми до 12 лет. Грудничкам его разводят в материнском молоке либо в молочной смеси.
Йодомарин – препарат для лечения гипотиреоза
Йодинол
Это тот же синий йод, который можно приготовить самостоятельно. Его отличие от промышленного варианта в том, что в первом случае к минералу присоединяют поливиниловый спирт, а во втором – крахмал.
Полученное средство имеет высокие антисептические показатели, однако оно не токсично. Помимо наружного применения, допустим его прием внутрь для устранения йододефицита.
Но как и в других случаях, дозировка должна определяться специалистом.
Продукты питания с высоким содержанием йода
Главный источник поступление йода в организм – пища.
По уровню содержанию этого микроэлемента на первом месте находятся морепродукты: ламинария (морская капуста), мидии, крабы, креветки, кальмары и морская рыба.
Чтобы получить максимальную пользу от рыбы, ее лучше есть без термической обработки, в засоленном или вяленом виде. Так как йод летучее вещество, то термообработка уничтожает около 65% полезного вещества.
Также следует употреблять капусту, бобовые, арахис, шпинат, кукурузу, редис, груши, хурму и фейхоа.Можно включать в рацион йодированную соль. Ее лучше добавлять в готовые блюда, чтобы сохранить максимальное количество микроэлемента. Вдобавок не стоит забывать, что при длительном открытом хранении такой соли йод из нее постепенно улетучивается и через 3-4 месяца она превращается в обычную соль.
Меры предосторожности
Важно не забывать, что йод – сильнейший окислитель, которому могут противостоять лишь кожные и слизистые покровы человека. Другие клетки под его действием повреждаются и превращаются не поддающиеся восстановлению соединения. Клетки погибают, образовывая очаги некроза. Из-за этого не стоит:
- употреблять внутрь спиртовой раствор (часто рекомендуют с молоком): доза в 30 мл раствора может оказаться летальной;
- принимать препараты йода при аллергии на этот микроэлемент.
Гипотиреоз – серьезный гормональный недуг, которое невозможно скорректировать самостоятельно без врачебной помощи даже на ранних стадиях патологии. Поэтому не стоит лечит его самостоятельно принимая препараты йода либо делая удар на продукты с высоким содержанием микроэлемента. Без предварительного выяснения причины, повлекшей сбой, их прием может лишь усугубить ситуацию.
Гипотиреоз при беременности – что нужно знать каждой молодой женщине
Гипотиреоз при беременности — явление не редкое и очень опасное. Это эндокринное заболевание, причиной которого является стойкое снижение уровня гормонов щитовидной железы. Запустить механизм заболевания может множество различных факторов.
Болезни щитовидной железы у женщин встречаются в 10–15 раз чаще, чем у представителей мужского пола. Основная социальная проблема болезни заключается в нарушении репродуктивной функции женщин, даже при бессимптомном течение заболевания. Гипотиреоз выявляется у каждой 3-ей женщины с бесплодием.
Нельзя не отметить, что порой беременность и сама может спровоцировать развитие заболеваний щитовидной железы, чаще происходит это в районах эндемичных по йоду.
Причины
Все причины условно можно разделить на 2 категории — первичные и вторичные.
Первичный гипотиреоз. В данном случае причина заболевания находится в самой щитовидной железе.
Например:
- врожденные пороки развития щитовидной железы;
- воспалительный процесс, в том числе аутоиммунный тиреоидит. В начале аутоиммунный тиреоидит протекает бессимптомно, далее появляются симптомы гипотиреоза;
- нарушение структуры железы после воздействия радиоактивного йода;
- новообразования;
- послеоперационные последствия — болезнь развивается из-за уменьшения размеров органа.
Вторичный гипотиреоз. Является осложнением заболеваний другого органа, при этом сама щитовидная железа полностью здорова. Причинами вторичного гипотиреоза являются болезни гипофиза, в результате которых вырабатывается недостаточное количество тиреотропного гормона (ТТГ), либо тиреотропного-релизинг гормона, с помощью которого гипоталамус регулирует выработку ТТГ.
Заболевания гипофиза:
- опухоли;
- нарушение кровообращения;
- хирургическое повреждение или удаление части гипофиза;
- врожденные пороки развития гипофиза;
- длительное лечение Глюкокортикоидами (Дофамином в больших дозах).
Классификация
По степени тяжести различают 3 формы гипотиреоза:
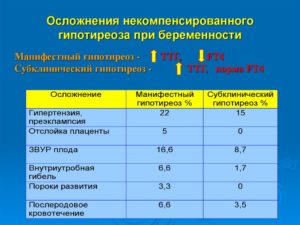
- СУБКЛИНИЧЕСКИЙ. Характеризуется отсутствием признаков и симптомов заболевания. В крови может быть нормальное содержание гормонов щитовидной железы, но всегда повышенный уровень ТТГ. Субклинической формой гипотиреоза страдает не более 20% женщин.
- КЛАССИЧЕСКИЙ ИЛИ МАНИФЕСТНЫЙ. Всегда сопровождается ухудшением здоровья. В крови понижен уровень гормонов, но повышен ТТГ.
- ТЯЖЕЛЫЙ. Характеризуется длительным течением заболевания при отсутствии адекватного лечения. Как правило исход — кома.
Клиника
Гипотиреоз во время беременности является причиной сниженного обмена веществ. Поскольку рецепторы к гормонам щитовидной железы расположены практически по всему организму, то наблюдается нарушение работы многих органов и систем.
Степень тяжести зависит от уровня гормональной недостаточности.
Именно по этой причине заболевание тяжело заподозрить на ранней стадии, а ведь для плода очень важно получать нужное количество щитовидных гормонов именно в первые 12 недель беременности, во время формирования внутренних органов.
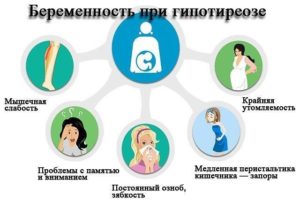
| Кожа и слизистые | Бледность порой с желтушным оттенком, отек и одутловатость лица. Сухая, холодная и потная кожа. Выпадение волос на голове и по краям бровей. |
| Органы дыхания | Приступы одышки во время сна, возможно скопление экссудата в плевральной полости. |
| Сердечно-сосудистая система | Снижение частоты пульса менее 60 ударов в минуту, повышенное или чаще пониженное давление, сердце сокращается редко и вяло, тоны глухие. Из-за это женщина может жаловаться на слабость и одышку. |
| ЖКТ | Плохой аппетит, ослабленный вкус к еде, нарушение функциональности желчных путей, нарушение оттока желчи, камни в желчном пузыре. |
| Органы выделения | Застой жидкости в организме, нарушение возврата биологических веществ из мочи обратно в кровь. |
| Кости и суставы | Воспаление суставов, разрушение костной ткани. |
| Кроветворение | Малокровие, нарушение процессов свертывания крови. |
| ЛОР-органы | Тугоухость, осиплость, симптомы затрудненного дыхания через нос. |
| Нервная система | Нарушение сна, снижение памяти, депрессивное состояние. |
| Прочее | Из-за малоподвижного образа жизни и сниженного обмена веществ женщины набирают вес, у них пониженная температура тела, сухая, холодная на ощупь кожа. |
Ведение беременной женщины с гипотиреозом
Если у беременной женщины выявлено заболевание щитовидной железы, ей назначается отдельный план ведение беременности:
- Решается вопрос о сохранении беременности.
- Женщина наблюдается акушером совместно с эндокринологом.
- Назначается генетическое консультирование, нередко на анализ забираются околоплодные воды, чтобы исключить врожденные пороки развития у плода.
- Назначается лечение даже легких и бессимптомных форм гипотиреоза.
- Всем женщинам в первый триместр беременности рекомендуется прием препаратов йода.
- На протяжение беременности уровень гормонов исследуется несколько раз.
- Женщины заранее ложатся в роддом для решения вопроса о способе родов, которые чаще бывают досрочными. После рождения ребенок должен пройти медико-генетическое консультирование.
Какие могут быть последствия для ребенка?
Гормоны ЩЖ оказывают самое важное влияние на формирование и созревание мозга новорожденного. Ни одни другие гормоны не обладают похожим эффектом.
Отрицательные последствия гипотиреоза во время беременности для плода:
- высокий риск спонтанного прерывания беременности;
- мертворождение;
- врожденные пороки развития сердца;
- тугоухость;
- косоглазие;
- врожденные аномалии развития внутренних органов.
- врожденный гипотиреоз, который развивается у детей, рожденных от матерей с нелеченным гипотиреозом. Это самое тяжелое последствие для плода, является основной причиной развития кретинизма. Кретинизм – это болезнь, вызванная гипофункцией щитовидки. Проявляется задержкой умственного и физического развития, запоздалым прорезыванием зубов, плохим закрытием родничков, лицо принимает характерные толстые и отечные черты, части тела не пропорциональны, страдает половая система ребенка
После установления диагноза ребенку как можно раньше назначают пожизненный прием препаратов, замещающих гормоны щитовидной железы. Чем раньше начато лечение ребенка, тем больше шансов на нормальное развитие его умственных способностей. Далее каждый квартал года осуществляется контроль лечения — у ребенка измеряют рост, вес, общее развитие и уровень гормонов.
ТРАНЗИТОРНЫЙ ГИПОТИРЕОЗ. Временное заболевание новорожденных детей, которое проходит самостоятельно и бесследно.
Чаще встречается в регионах с недостаточностью йода, у недоношенных малышей, если мать принимала препараты, угнетающие гормональную активность щитовидной железы.
В этом случае ребенку назначают лечение как при гипотиреозе, если после повторного анализа диагноз не подтвердился, все препараты отменяются.
Диагностика
Поскольку заподозрить заболевание в начале его развития тяжело, врач отпирается от анамнеза женщины: нарушения работы щитовидной железы в прошлом, выкидыши, бесплодие, врожденный гипотиреоз у родившегося ранее ребенка.
Для подтверждения диагноза достаточно сдать кровь на гормоны — выявление повышенного уровня ТТГ достаточно, так как повышенный ТТГ является самым чувствительным признаком гипотиреоза, даже при субклиническом его течении.
Лечение
В незамедлительном лечении нуждаются все женщины даже при бессимптомном течение заболевания.
Заместительная терапия производится синтетическим аналогом гормона тироксина Левотироксином. В связи с тем, что во время беременности возрастает потребность женского организма в этом гормоне, доза препарата высчитывается согласно результатам анализов, учитывая массу тела женщины. Во время беременности женщине нужно сохранять уровень ТТГ от 2 мЕд/л, Т4 в норме, но лучше у верхней ее границы.
Обычно, женщине в положении, дозу препарата увеличивают на половину. Далее каждые 8–12 недель беременности сдаются анализы на гормоны, по результатам которых врач регулирует дозу препарата. После 20 недели беременности доза увеличивается еще на 20–50 мкг.
Препарат принимают утром (при токсикозе с выраженной рвотой прием Левотироксина можно сместить на обеденные часы). Лекарственное средство не оказывает негативного воздействия на плод, не способно оно и вызвать передозировку.Дополнительно женщина обязательно должна принимать препараты йода (Например — Йодомарин).
Если заболевание полностью компенсировано, то планирование беременности женщине не противопоказано.
ПРЕПАРАТЫ ЙОДА. Самым распространенным препаратом для восполнения в организме дефицита йода является Йодомарин, он выпускается в таблетках, с содержанием йода по 100 и 200 мг. Препарат можно использовать в профилактических целях, а также для лечения.
Йодомарин нормализует выработку гормонов щитовидной железы, обеспечивая йодирование предшественников тиреоидных гормонов. По механизму обратной связи он затормаживает синтез ТТГ, препятствует разрастанию щитовидной железы.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ:
- Йодомарин для профилактики нужно принимать в период интенсивного роста, т. е. детям, подросткам, беременным и кормящим женщинам.
- Планирование беременности.
- После удаления щитовидки, а также курса лечения гормонами.
- Йодомарин входит в схему лечения диффузно-токсического зоба, который является последствием йодной недостаточности.
- Угроза попадания в организм радиоактивного йода.
- Кроме того, препарат назначают при сифилисе, катаракте, помутнении роговицы и стекловидного тела, при грибковой инфекции глаз, в качестве отхаркивающего средства.
СПОСОБ ПРИМЕНЕНИЯ. Новорожденным и детям до 12 лет Йодомарин дают по 1/2 таблетки (50 мг), подросткам по 1–2 таблетки (100–200 мг). Беременным и кормящим женщинам Йодомарин назначают по 200 мг в сутки.
Что говорят покупатели?
Мы просмотрели отзывы родительского форума.
Все женщины оставляют положительные отклики, утверждая, что их самочувствие после приема препарата улучшалось, они почувствовали прилив силы и энергии.
Мы нашли отзывы, где родители говорили, что после приема препарата по результатам УЗИ были выявлены изменения у плода в положительную сторону. Отрицательные отзывы на форуме родителей отсутствуют.
Призываем всех женщин во время беременности и кормления грудью проводить профилактику дефицита йода Йодомарином, женщин с гипотиреозом — немедленно начинать лечение.
Гипотиреоз при беременности — чем опасен и как лечить?
Ни для кого не секрет, что во время беременности организм женщины переживает сильнейшую гормональную встряску, поэтому состояние эндокринной системы так важно для нормального вынашивания ребенка и легких родов. Дефицит тиреоидных гормонов, или гормонов щитовидной железы, называется гипотиреоз, и очень часто эта патология обнаруживается уже во время беременности. Насколько опасен диагноз для мамы и малыша?
Причины возникновения гипотиреоза
Гипотиреоз — одно из самых распространенных заболеваний эндокринной системы. Особенно часто оно встречается у женщин.
Недуг проявляется в виде недостаточной выработки гормонов щитовидки или их низкой биологической активности.
Такая проблема встречается и у детей (тогда говорят о врожденном гипотиреозе), и у взрослых (может быть и врожденным, и приобретенным). Каковы же причины его появления?
- Гипофункция щитовидной железы. Это основная причина врожденного гипотиреоза. Орган просто не способен вырабатывать нужное количество гормонов Т3, тироксина и кальцитонина. В случае приобретенного гипотиреоза, гипофункция возникает вследствие воспалительного заболевания щитовидки.
- Отсутствие или недоразвитость тканей щитовидной железы (например, при осложненном течении беременности).
- Если ребенок родился у матери, у которой диагностирован аутоиммуный тиреоидит, и в период внутриутробного развития на него воздействовали антитела.
- Врожденные аномалии выработки гормона Т4.
- Гипоталамо-гипофизарный врожденный гипотиреоз.
- Хронический аутоиммунный тиреоидит приводит к гипотиреозу в зрелом возрасте. Первопричина — направленность иммунитета против собственных клеток, в результате которого ткани щитовидной железы оказываются поврежденными.
- Последствия хирургического (частичное или полное удаление щитовидной железы) или медикаментозного (лечение радиоактивным йодом) лечения.
- Постоянный или сильный недостаток йода в организме, а также его избыток.
- Прием некоторых лекарств (препараты лития, тиреостатики).
- Травмы головы, сотрясение мозга.
- Новообразования гипофиза.
- Инсульт и гематомы головного мозга.
К какому врачу обратиться при гипотиреозе во время беременности?
лечением и диагностикой заболевания во время беременности занимается врач-эндокринолог совместно с гинекологом. первый занимается коррекцией гормонального фона, а второй отслеживает течение беременности.
планирование беременности при гипотиреозе
Заболевание обнаруживается не более, чем у 2% беременных. Дело в том, что при гипотиреозе часто наблюдается бесплодие, т.е. женщина в принципе не может зачать малыша. Планирование беременности женщины с этим диагнозом должно осуществляться после консультации и лечения у эндокринолога.
Многие женщины, зная, что забеременеть при гипотиреозе практически невозможно, обнаруживая заветные две полоски, расслабляются.
Они считают, что самое страшное позади, заболевание само по себе отступило и организм работает, как часы.Это глубокое заблуждение, потому что недостаток гормонов все 9 месяцев может пагубно сказываться на развитии и формировании плода и привести к нежелательным последствиям.
Последствия гипотиреоза при беременности
Гормоны щитовидной железы играют важную роль в развитии малыша. Их значение нельзя компенсировать ничем другим. В чем их основное значение?
- В первом триместре у ребенка не вырабатываются собственные тиреоидные гормоны, поэтому ответственность за формирование структур головного мозга, органов слуха, зрения, дыхание и костей лица лежит на матери.
- Развитие мозга ребенка во втором триместре зависит от гормональной активности щитовидной железы матери.
Кроме этого, существуют большие риски беременности при гипотиреозе:
- Большая вероятность выкидыша;
- Мертворождение;
- Врожденные пороки сердца;
- Аномалии развития внутренних органов;
- Глухота;
- Косоглазие;
- Гипотиреоз у ребенка, который передается от матери;
- Задержка умственного и физического развития, кретинизм;
- Транзиторный гипотиреоз — временная патология, которая проходит сама по себе. Если при повторном анализе признаки патологии сохраняются, назначается лечение, как при гипотиреозе.
Лечение необходимо в любом случае, даже если зачатие получилось с первого раза, а никаких признаков болезни женщина не ощущает.
На протяжении всех 9 месяцев женщине назначается прием синтетический аналог гормона тироксина —Левотироксин. Доза препарата зависит от массы тела и высчитывается таким образом, чтобы уровень тиреотропного гормона был менее 2 мкМЕ/л, а Т4 — ближе к верхней границе.
Постепенно (каждые 4-7 дней) количество препарата увеличивается. Повторные анализы сдаются на 8-12 неделе беременности и, исходя из полученных результатов, врач корректирует дозировку. После 20-ой недели анализ проводится снова и, если нужно, производится еще одна коррекция дозы на 20-50 мкг.
Параллельно назначают препараты йода, к примеру, Йодомарин.
Если недостаток гормона не компенсируется медикаментами, целесообразно прервать беременность. Если гипотиреоз обнаруживается поздно, когда аборт делать уже нельзя, будущую маму госпитализируют. Компенсацию гормона производят в экстренном (ускоренном) режиме, поэтому требуется постоянный контроль сердечно-сосудистой системы.
Планирование беременности при гипотирозе обязательно осуществляется с помощью эндокринолога. Женщина с этим диагнозом должна сдавать анализы каждые две недели, а компенсация синтетическими препаратами — обязательное условие нормального течения беременности.
Консультация эндокринолога при планировании требуется даже если у женщины никогда не было проблем с щитовидной железой, потому что коварство гипотиреоза в том, что он может прогрессировать годами, никак себя не выдавая, и резко усилиться во время вынашивания плода, потому что ему требуется большое количество материнских ресурсов.
Специально для beremennost.net – Елена Кичак
