Болит поясница после укола в ягодицу
Поставили укол и задели седалищный нерв – что делать?
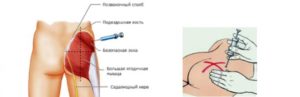
Часто для лечения врачи прописывают внутримышечные инъекции (уколы), которые ставятся в верхний наружный квадрант ягодицы. Это место является самым безопасным для такого лечебного воздействия: седалищный нерв скрыт под толщей мышц, нет крупных кровеносных сосудов.
Для большинства подобный курс процедур проходит без каких-либо особенностей, но есть такие пациенты, у которых нерв, в силу индивидуальных особенностей или недостаточной массы тела, расположен близко под поверхностью кожи.
У таких людей во время или после инъекции возможно появление сильной боли, онемения ноги, и тогда можно предположить, что укол задел седалищный нерв.
Как проявляется травма
Вероятность возникновения подобной неприятности при грамотно проведенной инъекции ничтожна, но полностью ее исключить нельзя. Нужно сообщить врачу, если после внутримышечного укола ощущается:
- боль в ягодице с одной стороны, отдающая в ногу, поясницу;
- онемение;
- покалывание;
- больно сидеть, ходить, появляется вынужденная хромота;
- легкий паралич.
При появлении таких симптомов нужно немедленно обратиться к врачу-неврологу за назначением грамотного комплексного лечения.
Лечение в домашних условиях
Что делать, если задет седалищный нерв при уколе, боль нестерпимая, а к врачу обратиться невозможно? Если возникает такая ситуация, то можно, в качестве доврачебной помощи:
- Использовать противовоспалительные мази обладающие согревающим эффектом: Финалгон, Випросал, Кармолис, Беталгон.
- Противовоспалительные, обезболивающие мази: Диклофенак, Кетопрофен, Индометацин, Ибупрофен.
- Хорошее согревающее, анальгезирующее действие оказывает применение перцового пластыря. Небольшой кусочек следует наклеить на то место, которое задели при инъекции.
- Можно приобрести в аптеке ортопедические пластыри, применяемые для лечения различных невралгий, например: Нанопласт форте, Дорсапласт, BANG DE LI.
Помощь народными средствами
Для дополнения к медикаментозной терапии можно применять препараты «зеленой аптеки». Их действие должно быть направлено на улучшение кровоснабжения травмированного участка седалищного нерва, восстановление нарушенных функций.
Простые рецепты:
- В равных долях смешать тертый картофель, мелко смолотый свежий корень хрена, столовую ложку меда, распределить равномерно массу по марле. На место поражения нерва намазать немного подсолнечного масла, положить компресс, укутать, сверху прижать подушкой. Лежать час, стараясь терпеть сильное жжение. Повторить через день.
- Намазать на больную ягодицу немного подсолнечного масла, сверху нанести слой пихтового, укрыть целлофаном, положить теплую грелку. Жжение при этой процедуре нормально, надо потерпеть.
- Смесь из кашицы листа алоэ с порошком не жгучего красного перца нанести на марлю, наклеить в качестве компресса на больное место, укрыть целлофаном, оставить на ночь, спать под теплым одеялом. 5-6 таких регулярных процедур помогут значительно облегчить неприятные ощущения.
- Натуральный пчелиный воск растопить, потом осторожно нанести на смазанную растительным маслом поверхность кожи, укутать, оставить до полного остывания. Повторять раз в день.
- Ванны. Заварить килограмм сосновых побегов, настоять, остудить, процедить, вылить в ванну, принимать перед сном. Курс лечения 10 дней.
Вылечить задетый иглой во время укола седалищный нерв в домашних условиях сложно, долго, и всегда есть риск развития различных осложнений.
Своевременное обращение к врачу-неврологу, индивидуально подобранное комплексное лечение, включающее медикаментозную терапию, массаж, физиопроцедуры и лечебную гимнастику, может повысить вероятность полного исцеления, снизить риск осложнений, связанных с кратковременным параличом ноги и нарушением ее функций.
Кстати, если вы хотите получить пошаговый план лечения ущемления седалищного нерва, то перейдите прямо сейчас на эту страницу.
Там вы найдете бесплатный обучающий курс, который поможет вам раз и навсегда избавиться от этой проблемы в домашних условиях.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Кстати, если вы хотите получить пошаговый план лечения ущемления седалищного нерва, то перейдите прямо сейчас на эту страницу.
Там вы найдете бесплатный обучающий курс, который поможет вам раз и навсегда избавиться от этой проблемы в домашних условиях.
Чем лечить седалищный нерв при его защемлении
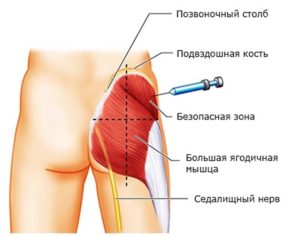
Одним из самых больших нервов в организме является седалищный нерв. Чем лечить его в случае воспаления или защемления — вопрос, который волнует в основном взрослое население от 30 лет и беременных женщин. Именно эта категория людей чаще страдает от недуга, называемого ишиалгия (ишиас). Главный симптом поражения седалищного нерва — боль в пояснице, отдающая в ногу.
Общие сведения
Чтобы понять, как лечить воспаление седалищного нерва, полезно быть осведомленным о причинах его повреждения, а также об анатомическом расположении.
Седалищный нерв спускается от пояснично-крестцового сплетения (четвертого и пятого поясничного позвонка). Прикрывает его грушевидная мышца. Он иннервирует коленный сустав и тазобедренный.
Дальше нервы разделяются на малый берцовый и большой берцовый (которые иннервируют голень).
Симптомы
При сдавливании любых нервов человек ощущает неприятные сигналы тела, боль. Когда нервные корешки защемляются, в том месте, где находится вход и выход из позвоночника, возникает ишиас. Какой бы ни был провоцирующий фактор, у пациента при повреждении седалищного нерва болит поясница и ноги.
При ишиасе болевые ощущения проходят по всей ноге, часто они бывают одностороннего характера. Игнорировать дискомфорт нельзя, так это четкий неврологический признак недуга.
Другим довольно точным признаком ишиалгии является также боль при сгибании и разгибании ноги в положении лежа. Дискомфортные ощущения в этом случае возникают в коленном суставе.
Если при наклоне около 90 градусов, человек чувствует боль в ноге, скорее всего, его седалищный нерв поражен.Боль при ишиасе бывает ноющая, пульсирующая, простреливающая, тянущая. Может отдавать в ягодицу. А если нерв зажат, нога может онеметь.
Досаждающие болезненные ощущения снижают работоспособность. Важный момент состоит в том, что воспаление нерва нужно правильно диагностировать.
Некоторые путают его с растяжением или напряжением мышц, которое также проявляется болью в спине.
В любом случае при сложностях и дискомфорте в движениях, необходимо обращаться к врачу.
Откладывание лечения на потом может обернуться печальными последствиями.
Причины ишиаса
Зажать, задеть или защемить нерв можно разными способами, необязательно в результате падения или внешнего воздействия. Это могут быть:
- Механические причины (смещение позвонков, грыжа, остеохондроз).
- Температурные (переохлаждение).
- Опухоли, инфекции.
- Сдавливание нервов гематомой, а также постинъекционные абсцессы.
- Нейропатия, связанная с метаболическими нарушениями (при алкогольной зависимости).
- Беременность.
Лечение
Чем лечить воспаление седалищного нерва — вопрос, на который при ишиасе нужно ответить как можно скорее. В любом случае самолечение — не выход. После обследования и диагностики врач выпишет необходимый рецепт со списком нужных лекарств.
Какие же методы и техники помогут, если защемило седалищный нерв? Важно знать, что делать в тех случаях, когда возникла сильная острая боль и дойти до врача не представляется возможным.
Первая помощь при ишиасе:
- принять положение лежа на животе, плечи и голова должны лежать на подушке, укрыться теплым одеялом;
- зафиксировать спину шарфом или платком;
- принять универсальные болеутоляющее и жаропонижающие (Ибупрофен, Индометацин, Аспирин, Диклофенак);
- избегать сквозняков.
Правильно оказанная первая помощь поможет добраться до кабинета врача, который точно определит характер заболевания. Так, при первых симптомах недуга ишиас, медикаментозное лечение перечисленными средствами можно начать самостоятельно. Скорректирует дозу уже доктор.
К какому врачу нужно обращаться? Это должен быть невролог, терапевт или мануальный терапевт. К выбору доктора нужно отнестись внимательно. Обследование позволит врачу определить тактику лечения Желательно, чтобы был сделан рентген и монограмма.
Проблема, называемая воспаление и ущемление седалищного нерва, лечение которой обязательно корректируется терапевтом, предполагает комплексный подход. Он поможет избавиться от боли в кратчайшие сроки. Рекомендуется совмещение терапии медикаментами и различные лечебные физиотерапевтические процедуры.
Терапия заболевания включает в себя:
Медикаментозное лечение
Индивидуальные особенности организма, тяжесть болезни, аллергические реакции: все это влияет на выбор медикаментозного лечения при ишиасе. Среди лекарств назначаются как инъекции, так и таблетки. Медикаментозные препараты делятся на
- противовоспалительные, анальгетики;
- иммуномодуляторы;
- витамины группы B;
- мази и гели.
Некоторые препараты (Диклофенак, Ибупрофен, Индометацин, Ортофен, Сулиндак, Цеберекс) оказывают воздействие на слизистые органов ЖКТ и могут отрицательным образом повлиять на работу почек. Поэтому врачам следует внимательно следить, чтобы лекарства не употреблялись длительный период времени.
Помимо таблеток, могут использоваться и уколы, а также антибиотики широкого спектра действия, с целью уничтожить болезнетворных микробов.
Мази действуют противовоспалительно, устраняя спазм. Популярность имеют лекарства Траумель С, Цель Т, это гомеопатические мази. Раздражающим и разогревающим действием обладает Финалгон, Никофлекс. Капсикам, Випросал.
Витамины назначаются для того, чтобы улучшить обменные процессы, кровообращение. Также, их прием расслабляет мышечные ткани.
Среди медикаментов встречаются наркотические вещества и мышечные релаксанты. Но назначаются они только на короткий срок.
Физиотерапия
Среди физиотерапевтических мероприятий:
- Электрофорез (с включением спазмолитиков, витаминов, миорелаксантов, противовоспалительных средств).
- Фонофорез.
- УВЧ.
- Лазер.
- УФО и прочее.
Физиотерапия снимает отеки, уменьшая боль, способствуя улучшению кровообращения.
Процедура физиотерапииМассаж
При защемлении или воспалении седалищного нерва полезны любые виды массажа (общий, баночный, точечный). Процедура помогает снять напряжение, обезболить также устраняя неприятные ощущения.
Массаж совместно с физиотерапией способствуют тому, что боль начнет проходить быстрее.
Иглоукалывание
Снять лишнее напряжение с тканей помогает иглоукалывание. Тонкие иголочки вставляются в определенные зоны тела. Как и массаж, эта процедура воздействует на нерв благоприятно, восстанавливая его работу.
Блокада седалищного нерва
Для купирования заболевания используется множество препаратов. Но если они не помогают, проводится блокада. Техника блокады отличается от места повреждения. Процедура противопоказана при беременности, артериальной гипотонии, склонности к аллергии, миастении, непереносимости вещества для блокады. Процедура призвана предотвратить поступление болевого импульса в отделы ЦНС.
ЛФК
ЛФК назначается, только в том случае, когда острая фаза заболевания пройдена, в периоды ремиссии. При занятиях лечебной физкультурой изначально внимание уделяется пальцам и стопам.
Все упражнения выполняются плавно и медленно. Когда болезненных ощущений становится меньше, больному предлагаются другие более сложные занятия.
Более подробно можно прочесть в статье — упражнения при защемлении седалищного нерва.
Некоторые упражнения лечебной гимнастикиМануальная терапия
Если вы решились на мануальную терапию, важно знать, что ее будет проводить грамотный специалист, прошедший специальное обучение. Ручная корректировка положения позвоночника проводится только на специальном столе.
Оперативное вмешательство
Если слабость в ногах прогрессирует, то показанием может быть оперативное вмешательство. Тревожным признаком является состояние, когда проблемы с седалищным нервом сопровождаются потерей контроля над мочевым пузырем и кишечником.
Лечение медикаментами и физиотерапия заболевания проводится в срок от 6 ти до 12 недель. Если за это время не происходит заметных улучшений — показано оперативное вмешательство.
Что нельзя делать
- Когда в острой стадии, важно соблюдать постельный режим, двигательная активность запрещена.
- Не рекомендуется греть больное место и делать массаж при острой фазе болезни, в период обострения.
- Сидячее положение не должно занимать более 2 часов.
- Крайне нежелательно спать на спине (более приемлема поза на боку).
- Заниматься лечением без показаний (пить таблетки, которые могут навредить).
- Спать на мягком матраце (он должен быть средней жесткости)
- Питаться бессистемно (при воспалении срединного нерва пациентам рекомендуется придерживаться принципов здорового питания)
Реабилитация
Во время реабилитации часто используются народные методы лечения. Рекомендовано продолжать делать специальные физические упражнения, вести активный образ жизни. Также важно:
- контролировать вес;
- следить за общим состоянием здоровья;
- при ухудшении самочувствия обращаться к лечащему терапевту;
- правильно питаться(прием еды должен быть организован).
При проблемах, связанных с седалищным нервом, помогает прибор под названием Дэнас (способствующий динамической электронейростимуляции). С помощью него можно проводить физиопроцедуры процедуры на дома. Полезны занятия на специальных тренажерах, например, Бубновского.
Не стоит резко прекращать упражнения, отказываться от прописанной диеты и других назначений врача после улучшения состояния. Важно, чтобы положительный результат закрепился.
Некоторые упражнения по методу БубновскогоЛечение в домашних условиях
Лечение ишиаса в домашних условиях рекомендуется проводить с одобрения врача. Если у пациента нет противопоказаний, то он может использовать следующие методы.
- Баночный массаж пояснично-крестцовой области позвоночника, а также голени и внутренней части бедра; при этом используются согревающие мази.
- Ванна их хвои. Киллограмм побегов сосны заливается 3 литрами кипятка, настаивается 4 часа. Затем настой выливается в обычную ванну.
- Компресс с пчелиным воском. Разогретый и мягкий воск разминается в руках и прикладывается к больному месту. Сверху нужно положить одеяло и выдержать компресс 1,5–2 часа.
- Компресс из ржаного теста. Дрожжи и ржаная мука смешиваются, тесто должно подойти и разбухнуть в теплом месте. Через час его нужно положить в марлю и на больное место.
- Компресс из капустного листа. Капустные листья кладутся в кипящую воду на несколько минут, затем остужаются и прикладываются к больному месту. Сверху повязывается теплый платок. Компресс нужно держать на больном месте около 2 часов.
- Растирание скипидаром. Скипидарная мазь аккуратно втирается в места возникновения боли. Наносится средство до 4 раз в день.
- Существуют и другие народные средства, например, отвары, которые нужно принимать внутрь. Но компрессы, ванны и массаж — основные методы народной медицины против ишиаса.
Осложнения
Иногда при сдавлении нерва происходит сдавливание кровеносных сосудов. При этом ткани не получают достаточного питания, что может привести к осложнениям.
задача при ишиасе не допустить отмирания нервных волокон. Это может грозить страшными последствиями, даже тем, что человек станет инвалидом. Такая ситуация бывает в запущенных случаях, когда нервные окончания уже атрофировались.
Опасным осложнением может быть паралич. Он развивается при длительном онемении и потере контроля над ногой. Человек не чувствует нижнюю конечность.
Если причиной повреждения нерва послужила серьезная инфекция (туберкулез, плеврит), могут развиться нарушения такие, как недержание мочи и кала.Важно помнить, что заболевание может развивать быстро или медленно. Но его течение и устранение зависит от совместных действий врача и пациента. Самолечение при защемлении седалищного нерва недопустимо. При остром приступе важно вести себя правильно и не делать резких движений.
Профилактика
Ишиас может возникнуть у абсолютно здоровых людей. Но есть меры, которые могу предупредить данное заболевание:
- Избавиться от лишнего веса.
- Контролировать за осанку.
- Уделять внимание физическим нагрузкам. Они могут быть небольшими, но, главное, регулярными.
- При сидячей работе время от времени менять позу и делать зарядку.
- Не носить тяжелые вещи в задних карманах брюк.
- Беречься от частых простуд, а также неблагоприятных условий труда, где могут быть сквозняки.
- Выбирать матрац средней жесткости.
Защемление седалищного нерва часто приносит невыносимую боль. Освободить себя от нее можно многими способами. Но лучше, если именно врач назначит необходимое лечение. Это могут быть мази, таблетки, уколы, физиотерапия и другие средства. Важно, чтобы подход к лечению был комплексным.
Уколы от боли в спине — перечень лучших средств 2020 года
Внимание! Самолечение может быть опасным для вашего здоровья.
Препараты, которые используют в виде уколов от болевых ощущений в спине, пояснице и крестце, может назначать только специалист. Поэтому, при ухудшении самочувствия, следует записаться на прием к неврологу, вертебрологу или ортопеду.
Уколы от боли в спине
Все инъекционные препараты от боли в спине делятся на анальгезирующие, противовоспалительные и спазмолитические. Иногда их комбинируют, что позволяет быстрее достичь терапевтического эффекта, улучшить самочувствие. Схему применения лекарственных средств, их вид и длительность лечебного курса определяет специалист.
Диклофенак
Относится к лекарствам нестероидной противовоспалительной группы. Если врач назначает Диклофенак, то инъекции выполняют преимущественно внутримышечно, в ягодицу, по 75 мг, 1 раз в день. Максимальная длительность применения нестероидного раствора составляет 2 недели.
Возможные побочные эффекты связаны с гастро- и гепатотоксичностью – способностью Диклофенака раздражать ткани желудка и печени.
В этом случае развивается:
- Болезненность в эпигастральной области.
- Тошнота, рвота.
- Изжога.
- Горький привкус во рту.
- Вздутие живота.
- Ощущение тяжести в правом боку.
- Снижение аппетита.
- Скопление кишечных газов.
- Напряжение передней брюшной стенки.
Чтобы избежать развития побочных эффектов, Диклофенак не вводят во время беременности, лактации, при язвенной болезни желудка и 12-перстной кишки, нарушении функции печени, почек. Также основанием для отказа от использования Диклофенака служит наличие кровотечения невыясненного происхождения.
Кетонал
Относится к группе лекарств, обладающих анальгезирующим, жаропонижающим и противовоспалительным эффектом. Кетонал вводят внутримышечно, но не курсом, а в период обострения болевого синдрома.
Суточная дозировка медикамента не должна превышать 200 мг. С учетом этого фактора, при острых болевых ощущениях в пояснице и крестце Кетонал используют по 1 ампуле, 2 раза в день.
Также допустимо разделить суточную дозировку на 4 применения равными частями.
Потенциально возможные побочные эффекты, возникающие на фоне лечения Кетоналом:
- Повышение уровня давления.
- Бессонница.
- Пульсация в голове.
- Повышение уровня артериального давления.
- Тошнота, рвота.
- Вздутие живота.
- Учащение сердцебиения.
- Дискомфорт в животе.
- Напряжение передней брюшной стенки.
- Ощущение недостаточности воздуха.
- Металлический привкус во рту.
Чтобы предотвратить появление осложнений, Кетонал не вводят при сердечной, почечной, печеночной недостаточности, язвенной болезни 12-перстной кишки и желудка. Также инъекции этого препарата не выполняют, если характерное напряжение в пояснице и крестце возникло на фоне беременности или в период проведения лактации.
Мелоксикам
Относится к группе нестероидных противовоспалительных средств. Купирует болезненность и воспалительный процесс. Мелоксикам применяют внутримышечно, по 15 мг, 1 раз в сутки, предпочтительно – в одинаковое время. Длительность инъекционного использования лекарства составляет 2-3 дня. После купирования острой фазы воспалительного процесса, переходят на таблетированную форму Мелоксикама.
Возможные побочные эффекты во время терапии – мигрень, повышение температуры тела и/или показателей артериального давления, прилив тепла к лицу. Также возможно появление расстройств отделов пищеварительной системы. К таким признакам относится диарея, скопление кишечных газов, напряжение передней брюшной стенки, ослабление или отсутствие аппетита, усиление моторики.
Преднизолон
Относится к синтетическим заменителям гормонов коры надпочечников. Преднизолон назначают для купирования воспалительного процесса.
Несмотря на положительные свойства, он может спровоцировать осложнения, наиболее распространенные из которых:
- Повышение уровня артериального давления.
- Мигрень, головокружение.
- Тошнота, рвота.
- Одышка.
- Учащение сердцебиения.
- Снижение температуры тела.
- Вздутие живота за счет повышенного скопления кишечных газов.
- Жжение и рези в желудке.
- Сбой менструального цикла.
- Напряжение передней брюшной стенки.
- Прилив тепла к лицу.
Уколы преднизолона от боли в спине вводят внутрисуставно, внутримышечно, медленно или внутривенно (предварительно растворив натрия хлоридом).
Если благодаря диагностике выявлено поражение мелких суставов – показано использование 5-10 мг активного вещества, когда поражены сочленения среднего размера – 10-25 мг, крупные – до 50 мг.
Длительность курса составляет 2-3 недели, но при условии хорошей переносимости Преднизолона.
Гидрокортизон
Относится к группе гормональных средств. Его использование для устранения дискомфорта в пояснице и крестце связано со способностью купировать воспалительные процессы.
Гидрокортизон вводят по 2 мл внутримышечно или внутрисуставно. 1 мл лекарственного раствора содержит 25 мг активного вещества. Выполнять инъекцию может только специалист – самостоятельно, в нестерильных домашних условиях проводить эту процедуру противопоказано. Длительность терапевтического курса зависит от многих факторов, включая стадию выявленной патологии.
Возможные побочные эффекты: кратковременный прилив тепла к лицу, учащение сердцебиения, повышение показателей артериального давления. Также на фоне лечения Гидрокортизоном могут появиться красные пятна на коже лица и тела, жжение и рези в эпигастральной области.
Гидрокортизоном не лечатся во время беременности и в период проведения грудного вскармливания. Также его противопоказано использовать при сердечной, почечной, печеночной недостаточности. С осторожностью Гидрокортизон применяют в отношении терапии лиц, страдающих сахарным диабетом.
Дипроспан
Относится к лекарственным средствам группы глюкокортикоидов. Раствор предназначен для схематического внутримышечного, внутрисуставного, околосуставного введения.
Оптимальная схема дозирования Дипроспана – по 1-2 мл. Длительность инъекционного курса зависит от степени выраженности патологии на момент начала ее устранения.
Отмену лекарственного средства проводят путем постепенного снижения дозировки.
Введение Дипроспана может привести к развитию побочных эффектов.
Среди них:
- Гипертонический криз.
- Длительное заживление ран.
- Мигрень.
- Нарушение менструального цикла.
- Повышенная раздражительность.
- Повышение показателей глюкозы в крови.
- Нарушение активности щитовидной железы.
- Тошнота, многократно повторяющаяся рвота.
- Кратковременный прилив тепла к лицу.
- Повышение внутриглазного давления.
После внутрисуставного применения Дипроспана в течение 10-12 часов у пациента может сохраняться неприятное ощущение в области выполненного укола.
Алфлутоп
Относится к группе хондропротекторов. Обеспечивает восстановление хрящевой части межпозвонковых дисков. Зачастую Алфлутоп назначают при остеохондрозе.
Стандартная схема дозирования – по 1 мл, 20 дней (из расчета по 1 инъекции в сутки), внутримышечно или в пораженный сустав.
Алфлутоп, применяемый как уколы от боли в спине, предназначен для воздействия на первопричину развития дискомфортного состояния. Раствор необходимо вводить медленно, предварительно, разогрев ампулу ладонями.
Несмотря на терапевтическую эффективность, лекарственное средство может спровоцировать осложнения: покраснение кожи, появление скручивающих и тянущих ощущений в мышцах. Алфлутопом не лечатся во время беременности и лактации.
Адгелон
Обладает интенсивным противовоспалительным, регенерирующим, анальгезирующим свойством. Предназначено для выполнения внутрисуставных инъекций. Режим дозирования Адгелона – по 2 мл, 2 раза в неделю.
Длительность инъекционного применения раствора – до 10 инъекций. Перед выполнением инъекции, ампулу с раствором следует разогреть в ладони.
Через полгода после завершения курса, лечение Адгелоном можно повторить по этой же схеме.
На фоне применения раствора могут возникнуть симптомы, связанные с состоянием кожи – крапивница, эритема, стойкий зуд, дерматит.При неправильном введении раствора, после укола надолго сохраняется чувство напряжения в суставе. В целом Адгелон характеризуется хорошей переносимостью.
Но в период беременности и проведения грудного вскармливания следует воздержаться от лечения этим анальгетиком.
Хондрогард
Относится к группе хондропротекторов – восстанавливает хрящевую часть межпозвонковых дисков, истонченную ввиду различных факторов. Хондрогард применяют внутримышечно, по 100 мг, 1 раз в 2 дня.
Длительность инъекционного курса составляет до 30 введений. При наличии показаний через полгода лечение повторяют по аналогичной схеме.
Также Хондрогард вводят внутрь сустава, если во время диагностики устанавливают, что болезненность в пояснично-крестцовом отделе вызвана, например, коксартрозом.
Невзирая на положительные характеристики, лекарственное средство может спровоцировать осложнения, связанные с состоянием кожи. К таким побочным эффектам относится крапивница, эритема, дерматит, интенсивный зуд.
Диагностика болей
До прохождения уколов необходимо установить точную причину появления болевого синдрома. Дискомфорт в пояснице и крестце – базовый признак остеохондроза, артрита, радикулита, спондилеза, межпозвонковой грыжи и других патологий костно-мышечной системы.
Чтобы установить причину появления неприятного ощущения и исключить наличие других патологий, схожих по клиническим проявлениям, нужно пройти:
- Рентгенологическое исследование. Выявляет все виды нарушений, присутствующих в позвоночнике и ребрах – дегенеративно-воспалительные, опухолевые, деструктивные процессы.
- МРТ или КТ. Это сложные методы лучевой визуализации. Их применяют только при получении недостаточного объема информации после проведения рентгенологического исследования.
- Осмотр, опрос. Из беседы с пациентом врач узнает о сроке давности появления дискомфортного состояния в позвоночнике и ребрах. Уточняет факторы, которые предшествовали ухудшению состояния, и методы его облегчения.
- Лабораторное исследование крови. В образце материала выявляют признаки опухолевого процесса или воспаления.
Если специалисту недостаточно полученного объема информации о состоянии здоровья пациента, он может назначить и дополнительные виды обследования.
Как правильно подобрать нужный укол
Необходимый вид препаратов может установить только врач. До визита к специалисту противопоказано выполнять уколы от боли в спине самостоятельно.
Специалист назначает медикаменты с учетом выявленного заболевания, стадии его развития, возраста и веса, наличия сопутствующих патологий. Действие лекарств, назначаемых врачом, направлено на купирование первопричины появления дискомфорта.
Если пациент не обращается за медицинской помощью и вводит анальгетики самостоятельно, он купирует неприятные ощущения, но основная патология продолжает прогрессировать.
Что делать, если после уколов болит спина
Болевой синдром, возникающий после инъекционного применения препаратов – основание для обращения к специалисту, назначившему это лекарство. Не исключено, что используемая дозировка – превышает норму, допустимую для организма конкретного пациента.
Болевые ощущения в пояснице и крестце – одно из проявлений миалгии: поражение мышц служит осложнением использования многих препаратов.
Поэтому, если инъекционное применение лекарственных растворов приводит к усилению дискомфорта вблизи позвоночника и ребер – следует сообщить об этом наблюдающему врачу.
по теме
Что делать, если после уколов болит ягодица: последствия уколов
Инъекция в ягодицу – достаточно распространенная медицинская манипуляция, через которую время от времени приходится проходить каждому из нас.
Лучше конечно осуществлять процедуру в специальном медучреждении, где имеется квалифицированный персонал, способный ставить самые больные уколы практически неощутимо.
Однако часто пациенты предпочитают экономить собственное время и выполняют инъекции самостоятельно. Перед началом самолечения, рекомендуем уточнить, что будет если неправильно поставить укол.
Для большинства пациентов подобное лечение проходит без последствий, однако, если укол выполнен с нарушениями, назначено большое количество процедур, или ввиду индивидуальных особенностей нерв расположен близко к коже.
В таком случае процедура может вызывать весьма болезненные ощущения: становится тяжело сидеть, немеет нога, неприятные ощущения отдаются в пояснице, появляются прочие осложнения.
Предлагаем разобраться, почему так происходит, что делать в подобной ситуации и как снять боль.
Облегчить свое состояние, уменьшить неприятные ощущения, если сильно болит место укола, можно, если разобраться с причиной появления данных ощущений. Чаще всего их две:
- несоблюдение правил гигиены;
- появление шишек. Они – крайне неприятный и болючий вид уплотнений, появляющийся вследствие медленного рассасывания лекарства. Возникают в основном, когда принято много инъекций. Как долго продержится шишка, зависит от принятых вами мер.
Важно знать! Если исколоты обе ягодицы, лучше ставить внутримышечные инъекции в бедро или плечо, чем продолжать травмировать попу.
Рекомендуется ежедневно протирать места уколов смоченным в медицинском спирте ватным тампоном, а при первых признаках уплотнений использовать рассасывающую мазь. Чем мазать, лучше узнать у лечащего врача, чаще всего в таких случаях назначается «Алором», «Делобене» и т.п.
При образовании шишки избавиться от нее поможет массаж и йодная сетка. А на ночь рекомендуется ставить всевозможные компрессы. Например, магнезиевый, спиртовой компресс или прикладывать лист свежей капусты (не разрезанный). Для предотвращения образования нарывов используется крем «Солкосерил».
Если ягодичная мышца в месте укола покраснела, у больного повысилась температура, но при этом нет шишки, скорей всего в организме начался гнойный процесс. Подобное явление говорит о попадании в травмированное место инфекции. Снять воспаление помогают «Эвкабол» (антибактериальное средство) и уже упомянутое желе «Солкосерил».
Важно знать! Все упомянутые выше симптомы, плюс сильная боль, ощущение, будто вас кто-то режет, могут указывать на начало абсцесса.
Причины возникновения гематом
В медицине шишками и гематомами врачи называют инфильтраты. Это зоны, в которых накапливаются клетки крови и лимфы. Возникают инфильтраты из-за физического влияния на конкретный участок кожи. Введение лекарственных препаратов также может подействовать на возникновение синяков.
При введении инъекции игла шприца повреждает кожу и этим стимулирует появление инфильтратов, спустя некоторое время синяки сходят. Но иногда происхождение синяков провоцирует слишком чувствительная кожа, большой слой внутреннего подкожного жира, близкое расположение сосудов к коже или хрупкие капилляры.
Но чаще всего синяки и шишки появляются из-за непрофессионального введения инъекций.
Зачастую от многочисленных уколов вместе с синяками образуются уплотнения. Желательно, обратить на них внимание и заняться их лечением.Зачастую такие шишки не опасны для человеческого организма, они просто доставляют неудобство в тот момент, когда нужно присесть.
Но иногда они могут доставить много проблем, во время укола можно занести инфекцию, что в конечном итоге может привести к фарингиту, абсцессу или что еще хуже, заражению крови.
Если знать правила поведения во время уколов, то можно попытаться облегчить то состояние, при котором после уколов болит ягодица и уплотнения достаточно большие, а также избежать инфильтратов.
- Самое оптимальное положение во время уколов — это положение лежа. Находясь в положении лежа на животе, вы почувствуете, что мускулы могут максимально расслабиться и не зажиматься.
- Необходимо правильно подбирать шприц. Очень многое зависит от иглы, если она слишком маленькая, она не достает до мышц и лекарство скапливается в подкожном жировом слое. Если ввести в ягодицу затупившуюся иглу, может возникнуть воспаление вены, что приведет к тромбофлебиту.
- Состав лекарственного препарата также влияет на состояние болевого синдрома, если консистенция густая, то в организме будет происходить долгое рассасывание. Препараты на основе масел важно подогреть до теплого состояния, в противном случае, если ввести холодный состав, может образоваться воспаление. Также, если масляный раствор неправильно ввести, это может привести к медикаментозной эмболии. В случае попадания масляной жидкости в артерию произойдет закупорка, не будет осуществляться питание находящихся рядом тканей, что впоследствии приведет к некрозу.
- Если место укола саднит и чешется, значит, происходит аллергическое воздействие на какой-то элемент, входящий в состав препарата. Необходимо сказать об этом врачу, возможно, нужно заменить лекарство на аналог.
- Если курс уколов длительный, необходимо менять ягодицы для ввода лекарств. Если повреждена вся зона ягодиц, нужно поменять место ввода инъекции на плечо или бедро.
- Если делаются уколы на дому, важно мыть руки перед процедурой, лекарственные препараты и шприц ставить на чистую салфетку.
- Во избежание попадания вредных микробов и бактерий, обязательно перед уколом необходимо обработать ягодицу спиртовым раствором.
- После укола рекомендуется много двигаться, так лекарство активнее рассосется.
Причины появления инфильтратов
Существует несколько основных причин, по которым появляются синяки и болит место после укола. Чаще всего это:
- если во время введения лекарства мышцы были перенапряжены;
- при вводе лекарственной жидкости возникли судороги мышц или были резкие движения;
- использование короткой иглы или же если она неправильной формы, тупая игла также может спровоцировать боль при вводе и после инъекции;
- определенный состав препарата и его текстура (масляные и густые лекарства долго рассасываются);
- аллергическая реакция на вводимый препарат;
- неправильное введение жидкости (слишком быстрое введение провоцирует появление шишек и уплотнений).
Чтобы избежать неприятных ощущений во время внутримышечной инъекции, рекомендуется придерживаться определенных правил. И вообще, лучше доверить это дело специалисту. Крайне не рекомендуется вводить себе лекарство самостоятельно.
Стоит насторожиться, если:
- в области введения препарата образовались шишки, которые по ощущениям горячие и напоминают чувство ожога;
- после инъекции температура тела начала подниматься, появился жар или озноб;
- в месте укола появляются нагноения и различного рода воспаления.
Если болит место укола, необходимо принять ряд комплексных мер, которые помогут устранить дискомфорт и избежать усугубления ситуации.
В каких случаях необходимо насторожиться
Когда стоит усомниться в правильности укола в ягодицу:
После уколов болит ягодица: что делать
Инъекция в ягодицу – достаточно распространенная медицинская манипуляция, через которую время от времени приходится проходить каждому из нас. Лучше конечно осуществлять процедуру в специальном медучреждении, где имеется квалифицированный персонал, способный ставить самые больные уколы практически неощутимо.
Однако часто пациенты предпочитают экономить собственное время и выполняют инъекции самостоятельно. Перед началом самолечения, рекомендуем уточнить, что будет если неправильно поставить укол.
Для большинства пациентов подобное лечение проходит без последствий, однако, если укол выполнен с нарушениями, назначено большое количество процедур, или ввиду индивидуальных особенностей нерв расположен близко к коже.
В таком случае процедура может вызывать весьма болезненные ощущения: становится тяжело сидеть, немеет нога, неприятные ощущения отдаются в пояснице, появляются прочие осложнения.
Предлагаем разобраться, почему так происходит, что делать в подобной ситуации и как снять боль.
Облегчить свое состояние, уменьшить неприятные ощущения, если сильно болит место укола, можно, если разобраться с причиной появления данных ощущений. Чаще всего их две:
- несоблюдение правил гигиены;
- появление шишек. Они – крайне неприятный и болючий вид уплотнений, появляющийся вследствие медленного рассасывания лекарства. Возникают в основном, когда принято много инъекций. Как долго продержится шишка, зависит от принятых вами мер.
Важно знать! Если исколоты обе ягодицы, лучше ставить внутримышечные инъекции в бедро или плечо, чем продолжать травмировать попу.
Рекомендуется ежедневно протирать места уколов смоченным в медицинском спирте ватным тампоном, а при первых признаках уплотнений использовать рассасывающую мазь. Чем мазать, лучше узнать у лечащего врача, чаще всего в таких случаях назначается «Алором», «Делобене» и т.п.
При образовании шишки избавиться от нее поможет массаж и йодная сетка. А на ночь рекомендуется ставить всевозможные компрессы. Например, магнезиевый, спиртовой компресс или прикладывать лист свежей капусты (не разрезанный). Для предотвращения образования нарывов используется крем «Солкосерил».
Если ягодичная мышца в месте укола покраснела, у больного повысилась температура, но при этом нет шишки, скорей всего в организме начался гнойный процесс. Подобное явление говорит о попадании в травмированное место инфекции. Снять воспаление помогают «Эвкабол» (антибактериальное средство) и уже упомянутое желе «Солкосерил».
Важно знать! Все упомянутые выше симптомы, плюс сильная боль, ощущение, будто вас кто-то режет, могут указывать на начало абсцесса.
Можно ли купаться после укола в ягодицу
Вопрос о том, можно ли мыться после инъекции, чтобы не повысить вероятность инфицирования волнует многих пациентов. Тут все зависит от типа вкалываемого внутримышечного препарата. Такого рода ограничения следует уточнять у лечащего врача, он вам и подскажет, стоит ли купаться после данного лекарства, ограничиться принятием душа или вовсе воздержаться от ввозных процедур.
Последствия самостоятельного укола в ягодицу
Если преодолеть психологический барьер, самостоятельно сделать себе укол не сложно. Необходимо лишь протереть место инъекции медицинским спиртом или перекисью, уверенно воткнуть иглу под углом 45⁰, медленно ввести препарат. Однако если неправильно сделать, хоть одно из данных действия, осложнения могут быть весьма опасны.
Негативные последствия, проявляющиеся, если внутримышечный укол в ягодицу попал в нерв:
- болит поясница, тянет ногу;
- покалывания, онемение;
- высокая температура;
- отек;
- уплотнения;
- синяки и другие следы;
- нарыв.
Если инъекцию поставили должным образом, то отрицательные последствия укола в ягодицу внутри проявляются крайне редко, хотя полностью их исключать не следует. При возникновении подозрений, что вы неправильно сделали лечебную манипуляцию, обязательно свяжитесь с врачом, чтобы неудачный укол не сказался на вашем здоровье.
Давайте выяснить, чем опасны последствия уколов.
Шишки
Уплотнение или шишка на месте укола – плотная, болезненная припухлость. Возникает обычно после выполнения внутримышечных инъекций, если вводимый препарат не рассасывается. Вас наверно интересует, чем опасны подобные явления? Если не приняты соответствующие меры и шишка осталась спустя 1-2 месяца после окончания курса лечения, может развиться абсцесс, поражение седалищного нерва.
Причины, почему появляются уплотнения:
- скоростной ввод препарата;
- короткая или некачественная игла;
- чрезмерное напряжение пациентом мышцы;
- укол в середину ягодицы;
- введено избыточное количество лекарства;
- укол с воздухом в ягодицу;
- инфекция;
- аллергия.
То, что шишка появилась, вы узнаете по следующим признакам:
- при инфицировании: отек, температура, краснота, болит поясница, ягодица, выделяется гной;
- при травмировании нерва: онемение, место укола теряет чувствительность, боль «простреливает» в нижние конечности;
- если попал воздух при уколе в ягодицу (воздушный инфильтрат): образование уплотнения или шишки.
Важно знать! Сразу после укола обязательно следует протереть травмированное место ватным тампоном со спиртом, так вы снизите риск инфицирования.
Народные средства, которые подскажут что делать, если образовалась шишка и как убрать ее последствия:
- рассосать уплотнение поможет йодовая сетка, наносимая в течение 3 дней;
- прикладывание половинки свежего картофеля на шарик уплотнения;
- компресс из разжеванного ржаного хлеба с сахаром;
- прикладывание марли из спирта или магнезии поможет размягчить и удалить застарелые образования;
- обыкновенный свежий капустный лист помогает убрать даже старые шишки, если его приклеить лейкопластырем на ночь;
- сок алоэ рекомендуется мазать, если надулась большая шишка;
- кефирный компресс.
Чем лечить подобные образования, подскажет квалифицированный врач. Обычно назначается:
- мазь Вишневского – эффективное антисептическое и противовоспалительное средство, накладывается на 3-4 часа. Не используется при появлении;
- гепариновая мазь. Обладает противовоспалительным и обезболивающим эффектом;
- троксевазин – снимает отеки и воспаления;
- раствор демексида – помогает рассосать и вывести кровяные сгустки, уменьшить воспаление.
Синяк
Если игла попала в сосуд при уколе в ягодицу, происходит его травмирование и образуется синяк.
Почему после лечения в тканях в месте укола скапливается кровь, и остаются болючие синяки (причины данного явления):
- неправильный ввод иглы, в результате которого проколоты стенки сосудов;
- некачественный шприц;
- плохая свертываемость крови у пациента;
- индивидуальные особенности (близкое расположение сосудов к поверхности);
- поверхностный ввод;
- использование инсулинового шприца.
Лучше всего, что делать и чем лечить синяк подскажет врач. Избавиться от этого явления помогают специальные препараты (троксевазиновая, гепариновая мазь, траумель и прочие).
Существуют и народные рецепты, рассказывающие как убрать болезненные образования (тот же капустный лист, медовый или ржаной компресс).
Однако их использовать можно только, если просто появился синяк, но не наблюдаются следующие симптомы:
- пульсирующая боль;
- большая шишка;
- высокая температура;
- отек.
Абсцесс
Это явление – одно из опаснейших постинекционных осложнений. Как выглядит абсцесс видно на фото ниже. Он – воспалительное, гнойное образование, лечение которого крайне ответственный и важный шаг.
Как определить, что у вас начался абсцесс (симптомы осложнения):
- повышенная потливость;
- слабость;
- температура тела до 40⁰ С;
- утрата аппетита;
- болезненное покраснение и припухлость в месте укола.
Из-за опасности подобного явления, чем лечить после укола от абсцесса ¬– лучше уточнять у квалифицированного медика, к которому следует обратиться после обнаружения симптомов. Самолечение в данном случае не допустимо.
Уплотнение
Небольшое затвердение, образовавшееся в месте укола, достаточно частое явление. Как правило, не требуется особое лечение, если оно появилось. Рекомендуется просто совершать инъекции в другую ягодицу, пока уплотнение не пройдет.
Приведенные ниже советы подскажут, как убрать затвердение после уколов:
- йодовая сетка – самый популярный способ вылечить уплотнение;
- водочный компресс на предварительно смазанную кремом кожу;
- капустный лист и прочие.
Кроме народных средств, чем лечить такие проблемы подскажет и традиционная медицина. Что делать и чем рассасываются уплотнения, рассказывает врач, обычно в данном случае назначаются мази от воспалений, отеков, имеющие антисептические, обезболивающие свойства.
Онемение ягодицы
Когда немеет ягодица и бедро после укола, многие не воспринимают данное явление всерьез. Однако если ощущение появилось и долго не проходит, следует бить тревогу, уточняя у врача что делать и чем лечить такое явление. Ведь онемевшее бедро или онемевшая нога могут свидетельствовать об абсцессе или травмировании нерва.
Воспаление
Опаснейший симптом, свидетельствующий о начале нагноения, при его появлении требуется обязательное лечение. Что делать в таком случае – может сказать только врач, после проведения соответствующего обследования, забора необходимых анализов. На их основании медик определяет, как лечить больного.
Гнойное воспаление симптомы:
- красное пятно на коже;
- место укола становится горячим, существенно повышается температура тела;
- болезненные ощущения при надавливании;
- образуются наружные и внутренние свищи (в запущенных случаях).
- Как снять воспаление:
- прекратить ввод инъекционного лекарства до окончания лечения осложнения;
- физиотерапевтические процедуры;
- контроль динамики;
- использование специализированных медпрепаратов.
Инфильтрат
Инфильтрат – затвердение, образовавшееся в месте укола от его неправильного ввода, нарушения правил гигиены или по другим причинам. Лечение в данном случае, происходит, как и при появлении шишек (уплотнений).
Почему идет кровь после укола в ягодицу
Если после выполнения инъекции пошла кровь (иногда она течет довольно сильно, прямо струей). Почему так происходит? Скорей всего игла, введенная под кожу, сделала отверстие в сосуде.
Данное явление может быть случайностью или обуславливаться индивидуальными особенностями организма (близким расположением сосудов к коже). При вводе углы рекомендуется потянуть штопор шприца немного на себя, если внутрь затягивается кровь, не стоит продолжать инъекцию.
Аллергическая реакция на укол в ягодицу
Если пациент – аллергик, введение ему препарата-аллергена может носить самые печальные последствия, вплоть до анафилактического шока.
Немедленно обратить за квалифицированной помощью следует, если:
- появилось жжение после укола в ягодицу;
- чешется место укола в ягодицу;
- проявился зуд после уколов на ягодицах.
