Расширение ЧЛС
Чашечно-лоханочная система расширена: причины, симптомы
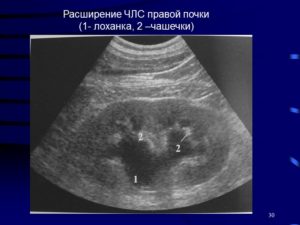
Аббревиатура ЧЛС расшифровывается как почечная чашечно-лоханочная система. Она отвечает за сбор мочи в организме.
Если чашечно-лоханочная система расширена, это негативно сказывается на всем организме, так как нарушается выход жидкостей и обмен веществ. Любые аномалии почек могут вызвать проблемы в ЧЛС.
Если патология врожденная, нередко присутствуют пороки мочеточников и лоханок. Эти анатомические структуры тесно связаны, при нарушении одной другая также страдает.
Аномалии, приводящие к расширению ЧЛ системы:
- стеноз – заращение или сужение полых почечных анатомических структур;
- стойкий прогрессирующий гидронефроз – динамичное расширение почечных чашечек и лоханок вследствие рефлюкса мочевыводящих путей, эта патология приводит к медленному разрушению почечной паренхимы;
- пиелоэктазия – лоханки растягиваются из-за тяжелого и трудного оттока урины, диагностируется в период беременности;
- ЧЛС удваивается в размерах — аномалия, приводящая к увеличению численности лоханок и чашечек.
Статистический анализ показывает, что не всегда аномалии и их связь с ЧЛС бывают врожденными. Нередки случаи, когда причины расширения ЧЛС объяснялись нефролитиазом или новообразованиями любого характера.
Этапы болезни и их классификация
Расширение чашечно-лоханочной системы (дилатация) развивается медленно и незаметно. Выявить его можно на позднейших этапах, когда боль и признаки выражены ярко. Стадии недуга сменяются плавно и разделены на три уровня, у них есть масса клинических отличий.
- Первый этап выявить трудно, поскольку нет видимых нарушений, развитие болезни легко не заметить, но УЗ-исследование помогает найти проблемы при своевременном обращении к специалисту.
- Второй этап характеризуется значительным увеличением ЧЛ систем обеих почек, появляются трудности с выходом урины из мочевыделительных структур.
- Третий этап с течением времени становится хроническим.
На последней стадии жидкости не высвобождаются из организма, это приводит к обильным отекам конечностей, цвет урины меняется. Процесс мочеиспускания сопровождается сильными болями в мочевом пузыре и сопутствующих органах. К симптомам недуга относится системная поясничная боль.
При проблемах обеих почек необходимы частые обследования. ЧЛС имеют большое значение для здорового функционирования обмена веществ, поэтому важно своевременно заметить патологическое состояние и устранить его губительное действие на почки.
Предпосылки для расширения ЧЛС
Расширение чашечно-лоханочной системы развивается при неумеренной нагрузке на почки, или если в них по тем или иным причинам застаивается моча. Люди с лишним весом создают огромное давление на правую почку во время сна, что приводит к деформации почечных чашек.
Главные основания для развития болезни:
- нарушенный отток мочи;
- рефлюкс (обратный ток).
Отток мочи нарушается, когда давление на почку увеличивается как с внешней стороны, так и с внутренней. Моча застаивается и проходит по мочевым каналам гораздо медленнее. Это приводит к разрушению органа. Нередко такое состояние наблюдается у мужчин с увеличением простаты и беременных женщин.
Отток урины в обратную сторону называют рефлюксом. Это патологическое явление сулит превышение уровня мочи в почечном синусе, вследствие этого давление на перегородки почечных лоханок увеличивается, и они растягиваются изнутри.
Причинами развития патологии почек становятся как врожденные аномалии, связанные с мочевыводящей системой, так и полученные в процессе жизни болезни.
Симптоматика
Отличительных индивидуальных особенностей это патологическое состояние не имеет. Его обнаруживают у пациента в большинстве случаев на поздних стадиях развития, когда требуется уже серьезное медицинское вмешательство.
Главными признаками являются болезненность мочеиспускания и боли тянущего характера.
Поскольку похожие симптомы есть у многих почечных заболеваний, лучше проходить регулярные обследования. Застоявшаяся в лоханках урина вызывает инфекционные процессы, которые могут привести к пиелонефриту или развитию острого абсцесса.
Беременность и растяжение ЧЛС
Расширена ЧЛС во время беременности из-за того, что матка женщины активно увеличивается в размерах и начинает нажимать на мочеточник. Перепады гормонального фона и высокий уровень эстрогена, влияющие на способность мочевого пузыря сокращаться, увеличивают опасность развития недуга.
Для того чтобы обнаружить неполадки в почечных структурах, нужно сдать кровь и мочу на исследование в лаборатории, пройти ультразвуковую диагностику.
Расширение ЧЛС у плода и новорожденного
Пиелокаликоэктазия в большинстве случаев происходит из-за нарушений внутриутробного развития плода в период беременности. У плода почки могут иметь неправильную форму или строение, их локализация может быть нарушена, и эти сбои деформируют почечную лоханку. Хирургическое вмешательство же крайне опасно.
Особенностью врожденного расширения ЧЛС у детей является то, что в возрасте года аномалия может исчезнуть — мочевыделительная система за это время начинает функционировать в нормальном режиме. Нередко такое случается с недоношенными детьми.
Возможные осложнения
На ранних стадиях расширение ЧЛС не приносит дискомфорта или боли, но при запущенном процессе осложнения будут тяжелыми. Если патология активно прогрессирует, может появиться гидронефроз почек или полное прекращение работы этих органов.
При двусторонней пиелокаликоэктазии могут возникнуть такие осложнения:
- риск вторичной инфекции значительно повышен из-за застоя урины в почках;
- мочеиспускание сопровождается болезненностью;
- почечная паренхима при хронической стадии диффузно поражается;
- интенсивные боли в поясничной зоне.
Моча меняет химический состав и свою плотность, вследствие этого могут образовываться камни в мочеточнике.
Меры профилактики
Профилактические меры сводятся лишь к плановым проверкам, проводимым каждые 6 месяцев. Современные медицинские аппараты для исследований могут выявить широкий спектр нефрологических заболеваний, не следует пропускать такие проверки – они способствуют выявлению скрытых патологий на ранних стадиях.
Рекомендуется соблюдать специальную диету и употреблять обогащенные минералами натриево-хлоридные воды, которые подбирает доктор.
Для предупреждения и последующей коррекции расширения ЧЛ системы при беременности следует активно принимать меры, чтоб облегчить циркуляцию мочи (физкультура, своевременное посещение туалета).
Если контролировать водный режим ежедневно, фиксируя суточное потребление жидкости, можно эффективно уменьшить давление разросшейся матки на ЧЛС.Кроме того рекомендуется выполнять стойку в коленно-локтевой позе на протяжении двадцати минут.
Увеличенная лоханка и ее лечение
Патологии почечной чашечки лечатся как терапевтическим путем, так и хирургически. При терапевтическом лечении больному прописывают препараты-спазмолитики, антибиотики и медикаменты локального действия, которые направлены на эффективное повышение микроциркуляции в почках.
Операцию осуществляют, если больной орган не в силах выполнять свои функции, почечные ткани поражены некрозом или когда больная почка влияет на другие системы, грозит вызвать в них патологические изменения.
Специалисты индивидуально определяют, нуждается ли пациент в полном удалении всей почки или только ее части. Больному органу придают прежний размер, убирают лишние ткани. Если выявлен нефролитиаз, почки чистят от конкрементов.
Расширение чашечно-лоханочной системы почек: причины и лечение
Расширение чашечно-лоханочной системы почек (синоним: пиелоэктазия; аббревиатура: ЧЛС) – патологическое состояние, которое вызывается заболеваниями органов мочевыделительной системы.
Основной метод диагностики – ультразвуковое исследование (УЗИ). Неосложненная пиелоэктазия в лечении не нуждается. Прогноз зависит от причинного заболевания и состояния здоровья пациента.
В международной классификации болезней 10-го пересмотра (МКБ-10) расширение ЧЛС обеих почек обозначается кодом N28.
ЧЛС: функции, строение
В человеческом теле есть две почки, фильтрующие кровь и образующие мочу. Метаболические отходы удаляются из организма с мочой. Также почки синтезируют гормональные вещества, помогающие регулировать кровяное давление. Почечная дисфункция сопровождается водно-электролитными, кислотно-щелочными, энергетическо-белковыми и другими расстройствами.
Моча, образовавшаяся в почках, собирается в нескольких небольших полостях. Каждая из них имеет форму, напоминающую чашечку. Все эти маленькие полости вместе называются системой чашечек.
Из почечной чашечки моча переносится в большую полость, которая именуется лоханкой. Она служит резервуаром для мочи, образовавшейся в почках. Расширение чашечно-лоханочной системы называется «пиелоэктазией».
Расширение чашечно-лоханочной системы почек: характеристика патологии
Почки производят мочу, которая содержит отходы, соли и воду. Моча затем вытекает из почек через внутреннюю собирательную систему. Чтобы транспортировать мочу из почечной лоханки в мочевой пузырь, каждая почка должна иметь по крайней мере один функциональный мочеточник.
Пиелоэктазия встречается у 1 из 1500 детей. В настоящее время патология обнаруживается в ходе пренатального ультразвукового исследования. При стенозе сохраняется больше мочи, чем может переноситься через мочеточник. Причинами этого препятствия могут быть утолщение уретры, камни и злокачественные новообразования.
Провоцирующие факторы и причины
Нефролитиаз (синоним: почечнокаменная болезнь) – это патологическое образование камней в почечной паренхиме. Большие камни в мочеточнике могут увеличить давление до такой степени, что существует вероятность разрыва почечной ткани.
Расширение (пиелоэктазия) чашечно-лоханочной системы почек может быть врожденным, а также возникнуть после бактериального заражения или вследствие других причин. Даже обструкция мочевых путей или опухоль могут привести к патологии.
Гидронефроз – нарушения оттока мочи вследствие обструкции мочевых путей, которое приводит к пиелоэктазии. В результате почечная ткань умирает.
Артериовенозная фистула вызвана либо травмой, либо злокачественным новообразованием, но иногда появляется по терапевтическим причинам. Заболевание также способно спровоцировать сильную пиелоэктазию.
Патогенез
Патогенез зависит от причинного заболевания. Пиелонефрит, как правило, вызван бактериальной инвазией. Он возникает из-за восходящей инфекции мочевого пузыря и мочеточника, реже патогенные микроорганизмы достигают почечной лоханки через кровоток. Камни в почках, сахарный диабет, пороки развития и низкий уровень потребления жидкости – факторы риска почечнокаменной болезни.
Разновидности аномалии
По этиологии выделяют первичную и вторичную формы. Вторичная означает, что пиелоэктазия возникает вследствие другого заболевания. По степени распространенности бывает двусторонняя и односторонняя дилатация ЧЛС.
Описание симптомов
С появлением пренатального УЗИ большинство пиелоэктазий обнаруживается до рождения. После родов нередко возникают инфекции мочевых путей с лихорадкой или болью в боку (особенно после чрезмерной гидратации).
Некоторые стенозы мочеточника нестабильны, поэтому существуют периоды, когда моча отходит нормально. Иногда возникает очень острая боль в животе, которая требует вмешательства врача.
Однако чаще всего стенозы мочеточников обнаруживаются случайно во время диагностики.
Расширение члс у беременных
ЧЛС почек может быть расширена во время беременности из-за прогестерона и гормональных изменений. На последнем триместре плод надавливает на мочеточники и способствует обратному забросу мочи в почки. Если она инфицирована, увеличивается вероятность возникновения острого пиелонефрита.
Другая нередкая причина – мочекаменная болезнь. У беременных женщин она встречается чаще всего из-за обезвоживания или длительного применения оксалатных продуктов. Низкое потребление кальция также повышает риск уролитиаза. Рекомендуется соблюдать строгую диету, если имеется риск развития болезни.
Развитие патологии у плода и новорожденного
Антенатальная пиелоэктазия может быть обнаружена у плода ультразвуком уже в первом триместре беременности. Патологическое состояние выявляется у 1% мальчиков и у 0,5% девочек.
Если чашечно-лоханочная система расширена у новорожденного, это может указывать на синдром Дауна. Беременной женщине нужно провести цитогенетическое исследование, чтобы исключить хромосомное заболевание.
Потенциальные риски
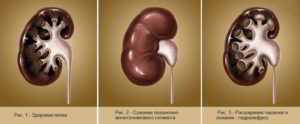
Любая форма увеличения почечной лоханки называется гидронефрозом. Он вызван «избыточным давлением мочи в почечной лоханке».
Патология может быть связана с обструкцией мочевых путей или пузырно-мочеточниковым рефлюксом. В 5-15% случаев наблюдается двусторонний гидронефроз. Чаще всего обнаруживается пиелоэктазия с левой стороны.
Как уже упоминалось, дилатация чашечно-лоханочной системы – признак возможной обструкции мочеточника.
Внимание! На поздней стадии стеноз почечного таза может привести к полному разрушению почки. Тяжело поврежденные паренхиматозные органы также могут увеличить кровяное давление. Функцию ткани почек измеряют сцинтиграфией (специальная техника визуализации).
Диагностика
Важнейшей диагностической целью является выявление первопричины и назначение правильного терапевтического вмешательства.
Только около 20-30% пиелокаликоэктазий, которые возникают во время беременности, требуют хирургического лечения. Примерно в 10% случаев оперативная терапия предоставляется после периода наблюдения: от 1 до 1,5 лет.
Ранняя хирургия рекомендуется пациентам с болью в животе, рвотой, инфекцией мочевых путей и заметным асцитом.
Ультразвуковое исследование – очень эффективный метод скрининга. Однако УЗИ недостаточно для определения степени расстройства мочевого транспорта и функции пораженной почки. Необходимы дальнейшие диагностические процедуры.
Рекомендуется провести почечную сцинтиграфию, а в редких случаях – точно визуализировать анатомию с магнитно-резонансной томографией. Расширение ЧЛС правой почки быстро выявляется с помощью УЗИ.
Направления лечения
Прежде чем лечить пиелоэктазию, важно знать, что во многих случаях она проходит спонтанно. Дети с хорошей функцией почек и плохой продукцией мочи имеют значительное улучшение в 1-2 месяцы жизни.
Спонтанная ремиссия обычно происходит в первые 1,5 года. Если расстройство мочевых путей не регрессирует в дальнейшем курсе или если почка страдает от удержания мочи, необходима хирургическая терапия.
Продолжительность пребывания в больнице составляет 5-10 дней. Во время операции иногда в почку вставляется тонкий внутренний катетер, который проходит через мочеточник в мочевой пузырь. Он помогает расширять ткани и ускорить выход камня.Примерно через 5 недель после операции внутренний катетер удаляется с помощью цистоскопии под местным анестетиком. В реабилитационном периоде возникает отек мочеточника, который нередко приводит к нарушениям мочеиспускания. Однако, как только новое соединение заживает, мочевой транспорт улучшается. Обычно необходимы ультразвуковые проверки, иногда повторение сцинтиграфии почек.
Предупреждение нарушения и прогнозы
Пациентам рекомендуется увеличить потребление жидкости до 2,0 л в сутки. Если наблюдается выраженное расширение ЧЛС левой почки, необходимо пить даже ночью.
Для профилактики мочекаменной болезни подходят минеральная вода (богатая кальцием и гидрокарбонатом), водопроводная вода, травяной чай и разбавленные фруктовые соки.
Запрещено пить слишком сладкую воду, много кофе или черного чая и алкогольных напитков.
Важно уменьшить количество белков и увеличить долю фруктов, злаков и овощей в рационе питания. Употребления продуктов, содержащих щавелевую кислоту – шпинат, мангольд или ревень – необходимо сократить. Ежедневно нужно принимать 1000 мг кальция. От алкоголя следует воздержаться, поскольку он увеличивает риск обезвоживания.
Ожирение – основной фактор риска развития пиелоэктазии. Целью является долгосрочное снижение массы тела, умеренное увеличение количества жидкости (полтора-два литра в сутки) и физической активности. Голодание и односторонние диеты противопоказаны.
Основой успешной фармакологической профилактики пиелоэктазии является лечение причинной болезни. У 25 % пациентов случаются частые рецидивы. Препараты выбора для предупреждения камней оксалата кальция – щелочные цитраты или бикарбонат натрия. Оба вещества снижают реабсорбцию цитрата в проксимальных канальцах и, таким образом, уменьшают вероятность литогенеза в различных отделах почки.
Лечение фосфатных камней, вызванных гиперпаратиреозом, – это хирургическое удаление паращитовидной железы с аутологичной трансплантацией. Рекомендуется принимать щелочной цитрат 9-12 г/сут, и бикарбонат натрия 1,5 г.
Диуретики (гидрохлортиазид) также могут в значительной степени улучшить состояние пациентов.Лекарственные или народные средства можно принимать как взрослому (женщине или мужчине), так и ребенку (грудничку, дошкольнику) только после консультации с врачом.
Критическим фактором успешного лечения бактериальной инфекции являются полное удаление камней, соответствующая долгосрочная противомикробная терапия и подкисление мочи с помощью L-метионина в дозе 200-500 мг.
Основными причинами образования уратных камней в моче являются гиперурикозурия и кислотное рН мочи.
Профилактика – это, прежде всего, диета с низким содержанием пурина, разведение мочи и подщелачивание щелочными цитратами или бикарбонатом натрия. Аллопуринол 100 мг/сут применяется для снижения гиперурикозурии.
Увеличение дозы аллопуринола до 300 мг/сут требуется при концентрации мочевой кислоты в сыворотке выше 380 мкмоль/л. Уриновая кислота может уплотнять даже оксалатные камни.
Прогноз благоприятный, если основная причина устраняется. Несвоевременное лечение может грозить уросепсисом – отравлением крови мочой. В норме камни должны отсутствовать в чашечно-лоханочной системе.
Симптомы расширения ЧЛС почек: что это такое и какие причины являются следствием заболевания
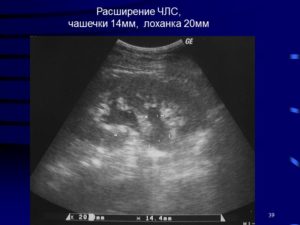
Заболевания мочевыделительной системы часто встречаются у населения. Без адекватной терапии в финале патология может привести к почечной недостаточности. Поэтому так важно своевременное проведение лечебных и профилактических мероприятий.
Среди факторов, играющих существенную роль в развитии патологического состояния, называют пиелоэктазию.
Этим термином обозначается деформация ЧЛС почек: что это такое понятно из расшифровки аббревиатуры. Чашечно-лоханочная система – анатомическая структура, в которой собирается выводимая из почечных канальцев жидкость.
Если у взрослого расширена лоханка почки, скорее всего, имеется препятствие оттоку мочи. Патология обычно обнаруживается на УЗИ. Обследование помогает выяснить, почему расширена лоханка.
Чашечно-лоханочная система
Накопление мочи происходит в ЧЛС почки – нескольких соединенных между собой полостях. Чашечно-лоханочная система почек включает:
- малые чашечки (6-2), сливающиеся по 2-3;
- большие чашечки (2-4), соединяющиеся вместе;
- лоханку.
Нормально сформированная лоханка почки взрослого имеет размеры до 1 см. При беременности ее расширение до 27 мм не считается патологией. Моча выводится из канальцев через почечные сосочки.
Их структура предотвращает обратный ток мочи. Лоханочная система, которая имеет непроницаемые стенки, играет важную роль в обеспечении мочевыделительной функции.
Расширение почечной лоханки
Нарушение оттока мочи вызывает рост давления в полостной системе почек. Если процесс имеет постоянный характер, стенки ЧЛС растягиваются и ослабевают. Результатом становится увеличение почечной лоханки.
Что такое пиелоэктазия почки и в чем ее отличие от гидронефроза? Эти термины отражают одно и то же состояние.
На первой стадии гидронефроза наблюдается только изменение размеров лоханки почки. Если ЧЛС деформирована, со временем страдает паренхиматозная ткань, что ведет к дальнейшему прогрессированию гидронефроза.
Формы пиелоэктазии
Различают двух- и одностороннюю пиелоэктазию. В одинаковой мере процесс может затрагивать лоханку правой почки или приводить к дилатации лоханки левой почки.
Поражение одной из ЧЛС обусловлено препятствием на уровне соответствующего мочеточника. Если патологический процесс локализован ниже или поражены оба мочеточника, развивается дилатация лоханок обеих почек.
В зависимости от того, насколько расширена лоханка в почке и нарушены ли почечные функции, выделяют 3 степени тяжести заболевания:
- легкую,
- среднюю,
- тяжелую.
Вид пиелоэктазии зависит также от причин формирования патологии. Выделяют органическую и динамическую формы, имеющие врожденный или приобретенный характер.
Причины и механизм развития
Расширение почек может иметь врожденный или приобретенный характер. У ребенка дилатация лоханок обеих почек обычно обусловлена аномалиями внутриутробного развития.
Приобретенная форма может являться следствием мочекаменной болезни, опухолевых или воспалительных процессов. В детском возрасте и у взрослых могут выявляться как органические, так и динамические формы пиелоэктазии.
Органическая форма объединяет состояния, возникающие при нарушении проходимости мочеточника вследствие травмы, воспаления, опухолевого процесса, почечных конкрементов, врожденных аномалий.Динамический вариант патологии обусловлен значительным увеличением количества мочи при аденоме простаты, воспалительных или инфекционных заболеваниях, нейрогенных дисфункциях, поражении уретры, фимозе, эндокринных нарушениях.
Стенки ЧЛС содержат мышечные волокна, обеспечивающие их эластичность и перистальтику. В норме в лоханочной системе давление поддерживается в определенных пределах за счет постоянного оттока жидкости по мочеточникам.
Сужения или частичная закупорка на любом из уровней мочевых путей приводят к повышению давления выше препятствия.
Пассаж по ним может быть нарушен не только из-за наличия препятствий, но и в связи с забросом содержимого мочевого пузыря обратно в мочеточник.
До определенного предела проблема может компенсироваться за счет усиления перистальтики. Но со временем лоханка почки увеличивается.
Из-за повышенного давления в ЧЛС деформируются чашечки в почках. Ткани органа сдавливаются, выведение фильтрата из канальцев затрудняется.
Процесс ведет к патологическим изменениям в почках, обусловленным гидронефрозом. Паренхима постепенно атрофируется, почечные функции нарушаются. Так происходит прогрессирование болезней почек.
Пиелоэктазия почек часто связана с внутриутробным нарушением формирования мочеотделительных органов. Врожденной она бывает при аномалиях положения, которые могут привести к перегибу мочеточников и их стенозированию.
Врожденная форма
К частым причинам врожденной формы дилатации ЧЛС относятся:
- стриктуры, стенозы, сегментарная дисплазия мочеточников;
- первичный пузырно-мочеточниковый рефлюкс;
- сдавление мочеточника снаружи добавочным сосудом;
- удвоение ЧЛС.
Гидронефроз нередко имеет врожденное происхождение. Дефекты, возникшие при неправильном развитии почек и ведущие к избытку жидкости в ЧЛС, являются первопричиной заболевания.
Рефлюкс – обратный заброс содержимого мочевого пузыря в мочеточники – также может привести к данной аномалии. Чаще всего он обусловлен врожденными анатомическими нарушениями.
Приобретенная форма
Приобретенные формы болезни возникают при воздействии одного или нескольких негативных факторов. К основным причинам расширения лоханки почек у взрослых относятся:
- мочекаменная болезнь;
- внешнее сдавление мочевых путей опухолью, воспалительным инфильтратом;
- нефроптоз;
- нейрогенный мочевой пузырь;
- опухоли;
- травматические стриктуры мочевыводящих путей;
- воспалительные процессы мочевой системы.
Камни в почке – часто встречающаяся патология. Попадание мелких конкрементов в мочевыводящие пути вызывает почечную колику. Процесс сопровождается значительным повышением внутрилоханочного давления, изменением почечного кровотока.
Расширенные лоханки в почках обнаруживаются при обследовании беременных. До определенной степени такие изменения являются физиологическими, но риск развития почечной патологии в этот период повышается.
Врожденный гидронефроз несколько чаще обнаруживается слева. Его распространенность выше среди мальчиков, чем среди девочек (в соотношении 5:2). В дальнейшем соотношение меняется: женщины заболевают чаще (в 1,5 раза).
Приобретенные формы могут в одинаковой степени развиваться справа и слева. Расширение ЧЛС правой почки, к примеру, может быть связано со стенозом или пережатием правого мочеточника.Особенности течения патологического процесса могут определяться анатомическими собенностями: правая почка обычно расположена ниже левой и немного меньше ее по размерам.
Симптомы
При умеренном увеличении размеров ЧЛС симптомы могут отсутствовать. То, что у взрослых расширены лоханки почек, может обнаружиться случайно при ультразвуковом исследовании.
Прогрессирование патологии с вовлечением почечной паренхимы приводит к возникновению болевого синдрома на стороне поражения. В частности, расширение лоханки правой почки сопровождается поясничными болями справа.
Симптом имеет постоянный характер, на его выраженность практически не влияют нагрузки и положение тела.
Более опасным считается состояние, когда пиелоэктазия осложняется воспалительным процессом. При этом наблюдаются признаки хронического воспаления: общая слабость, утомляемость, субфебрилитет, головная боль.
Для обострения характерны ноющая боль в пояснице, дизурические расстройства, лихорадка. В некоторых случаях заболевание сопровождается артериальной гипертензией или отеками.
На поздних стадиях болезни развиваются симптомы почечной недостаточности: слабость, нарушения сна, зуд, анемия, гипертензия, электролитные нарушения, полиурия, сменяющаяся олигурией, полиневрит, уремия.
От степени дилатации чашечно-лоханочной системы, от ее причины, от присутствия сопутствующих воспалительных процессов и осложнений зависят симптомы и лечение патологии. Установить точный диагноз помогают современные методы диагностики.
Методы диагностики
Обследование начинается со сбора жалоб и анамнеза: наличие тупых поясничных болей, приступы почечной колики в прошлом.
Когда лоханки почек увеличены значительно, при пальпации или перкуссии может определяться образование больших размеров. Но максимум информации дают инструментальные методы исследования.
Ультразвуковое исследование (УЗИ) ЧЛС, проводимое при первичном обследовании, можно считать самым доступным и в то же весьма информативным методом.
Оно показывает размеры лоханки и ряд других изменений, характерных для гидронефроза. Для уточнения диагноза может применяться УЗИ с лазиксной нагрузкой.Если методы визуализации показывают, что ЧЛС почек расширена, это обозначает наличие препятствий для оттока мочи. При пиелоэктазии с помощью различных методов диагностики выявляют расширенные лоханки в почках и различные анатомические и функциональные нарушения мочевой системы:
- анализы мочи и крови проводят с целью выявления признаков воспаления и нарушения функций почек;
- УЗИ почек показывает, что ЧЛС увеличена, оно помогает установить степень гидронефроза, указывает на повреждение коркового и мозгового слоя;
- экскреторная урография отображает выделительную функцию почечной паренхимы и эвакуацию мочи по лоханке и мочеточнику;
- ретроградная пиелограмма и микционная цистоуретрография позволяют четко выявить увеличение почечной лоханки и его причины. На рентгеновских снимках обнаруживается обструкция пиело-уретрального сегмента или мочеточника, наличие пузырно-мочеточникового рефлюкса;
- радиоизотопное сканирование позволяет оценить не только структурные, но и функциональные характеристики мочевой системы;
- почечная артериография нужна для точного определения стадии процесса и выявления добавочных сосудов.
По результатам анализов можно определить наличие и выраженность воспалительного процесса, имеется ли нарушение почечных функций.
Помимо общих и биохимических показателей, при сопутствующем пиелонефрите может проводиться бактериологический анализ мочи, взятой из разных мочеточников.
Такое раздельное исследование показано, к примеру, когда расширена правая лоханка и имеются симптомы воспаления.
Дилатация почек и ЧЛС может быть вызвана разнообразными причинами. Поэтому диагностика и лечение пиелоэктазии требуют индивидуального подхода.
Как проводится лечение
Лечение пиелоэктазии зависит от причины, стадии, осложнений патологии. Расширенные лоханки в почках – следствие тех или иных нарушений в мочевой сфере. Тогда, когда это возможно, следует устранить причину дилатации.
Существуют терапевтические и хирургические методы лечения. Чем раньше оказывается помощь, тем меньше риск развития осложнений и тем больше шансы сохранения функциональности мочевой системы.
В зависимости от клинической ситуации проводят этиотропное, патогенетическое, симптоматическое лечение.
При врожденных аномалиях наиболее эффективным будет хирургическое исправление дефекта. Чаще всего измененный участок иссекается и формируется анастомоз, соединяющий лоханку и мочеточник.В современной медицине распространены лапароскопические вмешательства (ретроперитонеоскопическая пиелопластика и другие). Малоинвазивная хирургия позволяет проводить лечение в любом возрасте, в том числе новорожденным.
В тяжелых случаях, когда проведение реконструктивной операции невозможно, почку удаляют. Нефрэктомия показана только в том случае, если функция органа утрачена.
В ситуации, когда расширена лоханка почки у взрослых, лечение направлено на первопричину патологии:
- при мочекаменной болезни в случае развития почечной колики назначают спазмолитики, обезболивающие средства, пациента помещают в горячую ванну. В межприступный период назначают медикаментозные средства для растворения камней, диету. При больших размерах конкрементов их дробят или удаляют хирургическим путем;
- при нейрогенном мочевом пузыре врач назначает ЛФК для тазовых мышц, определенный питьевой режим и дневной распорядок, физиотерапевтические и психотерапевтические методы;
- воспалительные процессы мочевыделительной системы требуют назначения курсов антибиотиков, дезинтоксикационной, противовоспалительной терапии, витаминов, антиоксидантов, физиотерапии. Параллельно с медикаментозной терапией под контролем врача могут применяться народные методы лечения, в том числе фитотерапия;обнаружение у пациента травматической стриктуры или опухоли обычно требует хирургического вмешательства.
Профилактические меры
Профилактика нужна не только до начала развития патологии, но и после обнаружения дилатации ЧЛС почки. Вторичная профилактика уменьшит прогрессирование процесса и предотвратит нарушение функций паренхимы.
В целом меры предупреждения пиелоэктазии сводятся к здоровому образу жизни, но есть и нюансы. Нужно заботиться о своевременном опорожнении мочевого пузыря, придерживаться адекватного питьевого режима, соблюдать гигиену, не переохлаждаться.
Случаи заболевания реже отмечаются у людей без вредных привычек, правильно питающихся. Рекомендуется повышать иммунитет для профилактики простудных инфекций. Очень важно проводить адекватное лечение сопутствующей патологии
Причина расширения чашечно-лоханочной системы почек у женщин, чем грозит пиелонефрит для новорожденных, как лечить расширение ЧЛС
Почки расположены по обе стороны от позвоночника. Норма величины органа взрослого человека составляет 100—120 мм в длину и 40—50 мм в ширину. Левая почка немного больше, чем правая. Размеры органа в целом зависят от индекса массы тела.
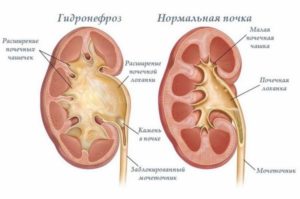
Расширение чашечно-лоханочной системы
Существуют разные заболевания почек. Одно из них – расширение чашечно-лоханочной системы. В глубине почки расположена ЧЛС. В ней собирается и затем выводится моча. Система состоит из небольших чашечек. С помощью перегородок они соединяются, образуя 2 или 3 большие чаши. Из них образуются лоханки со слизистым слоем внутри и оболочкой из гладкой мускулатуры.
Патологии ЧЛС бывают врожденными и приобретенными. Обычно при врожденных дефектах затронуты лоханки и мочеточники.
Из лоханок вторичная моча поступает по узким каналам в мочеточник, затем — в мочевой пузырь.
Если в почках появляются какие-то нарушения, то они в ряде случаев, ведут к изменениям работы ЧЛС. При этом сдавливается паренхима, изменяются нефроны. В результате нарушается кровообращение в органе. В запущенных случаях почка не справляется со своими функциями, она перестает работать.
Врожденными патологиями являются гидронефроз, стриктура или удвоение ЧЛС. Гидронефроз развивается на почве сужения мочеточника или из-за рефлюкса при обратном забросе урины. Вследствие закупорки мочеточника камнями или при возникновении новообразований, моча также застаивается.
Причины
На расширение ЧЛС влияет нарушение тока мочи. Почки работают с большой нагрузкой. Пиелокаликоэктазия справа наблюдается чаще.
Выделяют такие основные причины:
- нарушения естественного оттока мочи;
- рефлюкс;
- сопутствующие заболевания.
Неправильный отток мочи возможен у беременных. Мужчины, страдающие увеличением простаты, также могут иметь такие проблемы. В мочевыделительной системе создается давление, урина идет медленно с задержкой. Застой мочи может быть как легким, так и умеренным или тяжелым. Ее накопление становится причиной увеличения почки.
Обратный заброс мочи происходит по причине врожденного рефлюкса. Урина скапливается в почечном синусе и давит на лоханку. Почка растягивается изнутри.
Если расширяются чашечки обоих парных органов, то происходят изменения всей мочевыделительной системы. Подобные нарушения происходят при аденоме предстательной железы или опухолях мочевого пузыря. Иногда расширению ЧЛС почек у взрослых способствуют травмирования органа, отеки, инфекции.
Чашечно-лоханочная система бывает расширена на фоне таких заболеваний, как обструкция мочеточника, воспалительные процессы, расширения уретры и простаты, изменения кровеносных сосудов верхних мочевыводящих путей, опущение почки.
Опухоль
Чаще всего опухоли почек бывают у лиц старше 60–70 лет, реже – у детей. Причинами их возникновения могут быть нефропатия, воздействия вредных химических продуктов, длительный прием некоторых лекарственных препаратов, хронические заболевания органов мочевыделения.
Из-за появления опухоли в тканях почки может нарушиться работа ЧЛС. Больной не сразу понимает, что в его организме происходят изменения. Когда опухоль только зарождается и формируется, почки еще работают нормально.
Новообразование растет и начинается давление на рядом расположенные ткани. В результате чашечно-лоханочная система изменяется. Если же опухоль находится в мочеточнике, то она закрывает проход. У больного появятся проблемы с оттоком урины.
Это становится причиной воспаления в почках.
При опухолях, кроме болей и наличия крови в моче, наблюдаются тошнота, рвота, потеря веса, общее недомогание.
Аномальное строение ЧЛС
Одной из форм аномального строения почек является удвоение ЧЛС. Обычно у людей с таким отклонением жалоб на работу почек не бывает. Они могут и не знать о такой своей особенности. При удвоении ЧЛС почка больше подвержена воспалениям.
Может быть удвоенной только одна структура, а могут удвоиться чашечки, лоханки, мочеточники. При аномальном развитии образуются несколько мочеточников. Они сливаются и выходят в мочевой пузырь. Из-за неправильного строения почек, нарушается уродинамика.
Беременность
Расширение чашек и лоханок почек часто бывает выявлено неожиданно, так как начало заболевания проходит бессимптомно. Женщина проходит УЗИ, и узнает об отклонениях выделительной системы. Беременная матка увеличивается и давит на мочеточник. Обычно давление в большей степени осуществляется на одну из почек. Возникает значительное расширение с правой или левой стороны.
Еще одной причиной являются гормональные сбои. Увеличение эстрогенов влияет на сокращения мочевого пузыря. Проблема может быть выявлена по результатам анализов урины.
Настораживающим фактором должно являться повышение артериального давления у беременной. Это также может означать, что в работе почек есть проблемы.
Женщина должна следить за количеством выделяемой мочи, соблюдать питьевой режим. Врач назначает физические упражнения, которые снижают давление матки на почки.Патология может появиться на эмбриональном этапе. Беременность при этом протекает без особенностей. Однако ребенок рождается с дефектами в строении почечной лоханки.
Пиелонефрит
Инфекционно-воспалительное заболевание, поражающее ЧЛС, называется пиелонефритом. Этот недуг вызывают болезнетворные бактерии. Они могут попасть в организм по кровяному руслу после перенесенных заболеваний. Инфекция может быть восходящей по мочеиспускательному каналу.
Бактерии проникают в чашки и лоханки почек. Происходят изменения в слизистой оболочке, она воспаляется и уплотняется. Нарушается работа органа. Может быть абсцесс, то есть гнойное воспаление тканей почек.
Для лечения воспаления применяют антибактериальные препараты. Также проводят терапию, восстанавливающую отток мочи.
Диагностирование заболевания
С помощью УЗИ и рентгена можно диагностировать увеличение размеров ЧЛС. Оба способа достаточно эффективны.
В настоящее время аппараты показывают не только заболевание, но и причину возникновения недуга.
Диагностировать расширение ЧЛС можно во время беременности. Это на 16—20 неделях. В это время плод имеет такие размеры, при которых заметна почечная лоханка. Чаще отклонения встречаются у мальчиков.
Врожденный дефект может исчезнуть к годовалому возрасту, так как новорожденный имеет еще недостаточно развитую мочевыделительную систему.
УЗИ может показать уплотнение в ЧЛС.
Методы лечения
Применяют терапевтические и хирургические способы лечения. Чтобы улучшить микроциркуляцию крови в почке, больным назначают спазмолитики, антибиотики и другие лекарственные препараты.
Рекомендуют специальные диеты, минеральные воды с кальцием.
На ранней стадии заболевания проводят исправление в строении органа с помощью пластики. Почкам возвращают прежний размер. Незначительное расширение ЧЛС лечить легче. Нелеченное заболевание может грозить серьезными осложнениями.
Если почка стала слишком большой и утратила функции, ее удаляют. Операцию проводят под общим наркозом. Если возможно применить лапароскопический аппарат, то операция проводится под местной анестезией. Наиболее целесообразный метод выберет лечащий врач.
После коррекции почки у пациента есть большие шансы на выздоровление. При удалении органа необходима продолжительная реабилитация и, соответственно, инвалидность.
Если расширением ЧЛС страдает грудничок, то врач выбирает выжидательную тактику в первый год его жизни.
Профилактика
Чтобы мочевыводящая система работала нормально нужно использовать профилактические меры. Для этого ежегодно сдают анализы, делают УЗИ.
Необходимо своевременно опорожнять мочевой пузырь, чтобы не было застоя урины. Для людей, ведущих малоподвижный образ жизни, нужна регулярная разминка.
Здоровое питание, избегание стрессовых ситуаций, занятия спортом являются также хорошей профилактикой.
Таким образом, расширение ЧЛС почек — это серьезная патология. Важно вовремя распознать ее и принять необходимые меры.Расширение ЧЛС обеих почек
Чашечно лоханочная система расширена что это? Это патологическое явление, практически всегда говорящее о наличии определенной почечной патологии. Эта система, иногда для краткости называемая ЧЛС, отвечает непосредственно за сбор мочи и ее вывод из организма.
Во внутренней части почки располагаются небольшие чашечки (от шести штук до дюжины), которые соединяются друг с другом в большие по размерам (до 4 на одну почку), и они уже выходят в почечные лоханки.
В месте выхода расположена так называемая шейка – достаточно узкий канал, который легко закупоривается при различных патологиях, вызывая расширение компонентов системы и рост самих почек в размерах. Итак, если чашечно лоханочная система расширена — что это, отчего возникает, и как лечится?
Болезни ЧЛС
Заболевания ЧЛС – что это такое? Для того, чтобы понимать механизмы развития патологий этой системы, необходимо знать ее устройство. Выше уже говорилось о чашечках и лоханках. Лоханка, в которую раскрываются чашечки, представляет собой похожую на воронку полость, куда поступает скопившаяся в почках урина.
Эта структура изнутри покрыта слизистой тканью, которая предохраняет подлежащие клетки от агрессивного действия компонентов мочи. Под этой оболочкой находятся слои мышц, сокращения которых обеспечивают транспортировку урины в мочеточники.
Если в одной из частей системы происходит какое-либо нарушение, проблема затрагивает и другие звенья, приводя к серьёзным проблемам мочеполовой системы.
Заболевания рассматриваемых органов могут быть приобретенными, или иметь генетически обусловленный характер.
Врожденные болезни – это пороки мочеточников и самих лоханок, к ним относятся:
- Гидронефроз – когда чашечки и лохани расширены (дилатация лоханок), при этом паренхимы почек атрофированы. Как правило, порок становится следствием врожденного же сужения мочевыводящих каналов, иногда встречаются врожденные случаи пузырно-мочеточникового рефлюкса (обратного заброса мочи в пузырь). При нем структуры почек растут в размерах, увеличивая и сами органы, происходит расширение ЧЛС.
- Сужения, вплоть до полного заращения, мочеточников, из-за внутриутробных аномалий развития. Такие явления, называемые стриктурами, могут быть как двусторонними, так и развиться на одной стороне (например, правой почки), и сопровождаются расширениями всей системы. Мочеточник, подобно аппендиксу, заканчивается слепо.
- Удвоение числа лоханок, мочеточников и чашечек. Обычно эта аномалия не беспокоит больного, который может даже не подозревать об имеющемся у него пороке развития всю жизнь;
- Иные аномалии строения.
Другие причины:
- перегибы мочеточников;
- последствия УЗИ почек;
- длительное удерживание мочевого пузыря в переполненном состоянии;
- дети могут страдать этой патологией, если мочеиспускание у них обильно и происходит нечасто;
- блокировка отвода мочи почечными камнями, воспалительным отделяемым и другими конкрементами;
- избыточное питье;
- инфекции мочевыделительных органов;
- пиелонефрит;
- низкий тонус мышц почек (в том числе из-за интоксикации);
- рефлюкс мочи;
- неврологические явления;
- иные системные проблемы, последствия приема медикаментов, и др.
К провоцирующим факторам причисляют воздействие радиации, авитаминозы и нехватку микроэлементов, воздействие лекарств и нездоровый образ жизни.
Клиника заболевания и диагностика
Увеличение ЧЛС почек не обладает какими-то специфическими симптомами, но по ряду признаков заболевание все же можно диагностировать довольно точно:
- пациент чувствует боль в пояснице, области паха;
- частые безрезультатные позывы к отправлению малой нужды;
- замедленный процесс мочеиспускания;
- в выделяемой урине появляется кровь;
- живот вздувается;
- боль часто симметрична (исходит от обеих почек). Если она односторонняя, то на стороне расположения пораженного органа (к примеру, левой почки) она будет значительно сильнее.
В некоторых случаях у больного повышается давление, начинается жар, проявляются отеки тканей.
Прежде чем приступать к терапевтическим мероприятиям, необходимо провести полную диагностику:
- УЗИ мочевыводящих органов;
- сдача проб крови и урины.
Это позволяет выявить патологические изменения в органах даже у детей, включая внутриутробный период.
Поскольку патология сопровождается застоем жидкости в мочевом пузыре и почках, крайне важно своевременно начать лечение. Оно может быть либо медикаментозным, либо хирургическим, в зависимости от формы патологии и ее тяжести.
Лечение
В случаях расширения воспалительного генеза болезнь лечат симптоматически, основная цель – купировать воспалительный процесс.
Назначают такие лекарства, как:
- Индометацин;
- Диклофенак;
- Вольтарен.
Они хорошо снимают воспаление и обезболивают.
Если у пациента происходят спазмы мускулатуры мочевыводящей системы, ему дополнительно назначают спазмолитики наподобие но-шпы и ей подобных. Больным с болезнью бактериального характера проводят курс лечения уросептиками – специальными антибиотиками. К этой группе относят аминогликозиды, фторхинолоны.
Хирургическое вмешательство показано при наличии затруднений в оттоке урины. Так, закупорка мочевыводящих путей устраняется путем дробления перекрывших протоки конкреций ударно-волновой или контрактной литотрипсией.
Самое лучшее лечение любой болезни – это профилактика.
Чтобы минимизировать риск развития заболевания, следует:
- употреблять рекомендуемое количество жидкости в сутки (от полутора до двух литров);
- вести здоровый образ жизни;
- проводить периодический профилактический курс диуретиков.
В период беременности отказ от вредных привычек и здоровый образ жизни особенно важен: это поможет предотвратить развитие у плода врожденных пороков.
