Контрастирование при повышенном креатинине
Анализ крови на креатинин для компьютерной томографии (КТ) с контрастом
КТ-обследования внутренних органов, сосудов распространены. Метод позволяет на ранних сроках выявлять небольшие патологические образования, но сопровождается радиацинным облучением.
Для предотвращения осложнений разработаны медицинские критерии исследования. Вероятность побочных эффектов возрастает после применения контраста.
Внутривенное введение йода провоцирует аллергию, обостряет почечную недостаточность.
Что такое компьютерная томография с контрастом
Под КТ головного мозга с контрастом понимается специальная методика обследования при помощи послойного сканирования рентгеновским излучением.
Благодаря КТ с контрастом удается получить максимально точное моделирование внутренней структуры тела в трехмерном пространстве после заполнения усиливающим веществом сосудов.
Врач изучает состояние тканей, сосудов, органов как отдельно и целиком (после программной реконструкции). Обследование более специфично, информативно если сравнивать с рентгенографией.
Применение метода дает возможность отследить микроциркуляцию, визуализировать мягкие ткани, которые во время нативного сканирования не прослеживаются. Для снижения вероятности осложнений после томографии перед процедурой врач анализирует амбулаторную карту, изучает анализы, выясняет есть ли аллергия на йод, исключает противопоказания (сахарный диабет, бронхиальную астму).Без провокационной пробы для здоровья опасна КТ мозга с контрастом, так как обследование может спровоцировать смертельные состояния (анафилактический шок, отек Квинке).
Не используется контраст при инфаркте миокарда, недостаточности печени, почек. Показания для исследования устанавливаются для каждого пациента индивидуально для снижения риска осложнений.
Перед контрастным сканированием потребуются биохимические анализы крови на:
- АЛТ;
- Креатинин;
- Мочевину;
- АСТ.
После получения результатов планирует вид, режим исследования — КТ с контрастным веществом или нативный аналог.
Особенности анализа крови на креатинин перед компьютерной томографией
Анализ назначается для оценки функции почек, мышечной системы. Важность изучения показателя заключается в выявлении его уровня. Концентрация соединения в крови напрямую зависит от степени повреждения почечной фильтрации.
Креатин, вместе с другими органическими соединениями, составляет молекулу остаточного азота, образующего после переваривания белков. Как все небелковые части выводится через почки.
Другие химические вещества, отражающие работу почек:
- Мочевина;
- Аммиак;
- Мочевая кислота.
По их уровню определяется, насколько правильно протекает процесс мочевыделения. Что показывает можно ли проводить компьютерную томографию с использованием контраста и не возникнут ли осложнения у пациента.
Сколько годен анализ на креатинин для КТ
При оценке функций почек берется за основу баланс между выработкой и выведением креатинина организмом. У здорового человека большая часть соединения выводится мочой, не происходит обратного всасывания. Физиологически с уриной удаляется 90% креатинина, прошедшего фильтацию через клубочки нефрона, остальные 10% не всасываясь секретируются канальцами.
Для проведения КТ с контрастом важно состояние почек. Малейшее отклонение от нормы усиливает вероятность побочных эффектов после введения йода.
Определяется возможность компьютерного сканирования у пациентов с почечными болезнями по «свежему» анализу (за 1-2 дня до исследования).
Уровень креатинина мочи и крови позволит определить, можно ли проводить КТ с использованием контраста или лучше отложить до улучшения состояния.
Насколько эффективно контрастирование при КТ
Когда проводится контрастирование:
Медицинское применение МСКТ головного мозга позволило осуществить прорыв в области исследований костей, мозга. Что не удивительно, ведь все изображения отличаются четкостью и высоким качеством.
Использование контраста позволяет увеличить видимость тканей после облучения рентгеновскими лучами. Применение контрастного вещества оказывает, на организм пациента нейтральное воздействие.
Препарат не вступает в метаболические реакции.
- При компьютерной томографии легких, контраст улучшает отображение на снимке бронхов, легочной паренхимы;
- При изучении структуры печени контрастное вещество позволяет увидеть кисты, различные виды опухолей, воспалений;
- Если необходимо на визуальном уровне отделить петли кишечника от всех расположенных рядом органов;
- При диагностике состояния сосудов.
Введение контрастного раствора может осуществляться следующими способами:
- Пероральный – пациент должен будет принять препарат внутрь специальный йодистый раствор. Способ особенно эффективен во время изучения желудка и ЖКТ. Особенность метода заключается в том, что контрастные частицы быстро всасываются. Действие, позволяет не только увеличить качество, но и четкость полученных изображений органов, различных тканей.
- Внутривенный – может проводиться как в ручном режиме, так и болюсным способом.
Внутривенный способ является эффективным для исследований внутренних органов и кровеносных сосудов, так как, попадая в кровь, быстро впитывается, четко выделяя ткани и сосуды. При ручном контрастировании, следует учитывать невозможность четко регулировать с какой скоростью будут поступать вещества в организм.
Обследование проводится на аппаратах первого поколения, что ограничивает диагностические возможности метода. В отличие от ручного, болюсное введение осуществляется специальным шприцом, которым оснащен аппарат. Раствор подается по заранее установленной программой скоростью.
Особенность метода позволяет аппарату несколько раз проводить сканирование заданной области через определенные промежутки. Каждый снимок будет отображать изменение изображения органов по мере распределения йодистого раствора. Процедура длится 40-45 минут.
Не учитывается время введения или перорального приема контрастного вещества.
До проведения обследования следует объяснить пациенту важность сохранения неподвижного положения. Иногда потребуется задержка дыхания, о чем нужно предупредить дополнительно. Соблюдение правил предоставляет возможность получить качественные снимки, сформировать правильное заключение!
При отсутствии заболевания почек перед КТ-обследованием не нужно сдавать анализ на креатинин, так как вероятность побочных эффектов сводится к минимуму.Повышенный креатинин в крови: причины, как лечить
Креатинин – это химическое вещество, которое образуется в мышцах человека во время физических нагрузок в результате распада химических соединений (креатин – креатинфсфатная реакция), являющихся источником энергии для сокращения мышечных волокон.
Из мышечных волокон креатинин попадает в кровоток и, после очищения сыворотки крови почками, полностью выводится из организма с мочой.
Повышение креатинина в крови называется гиперкреатинемией и свидетельствует о нарушениях выделительной или костно-мышечной систем организма.
Для определения нормы продуктов креатинфосфатной реакции первым исследованием является биохимический анализ крови на креатинин, который проводится при подозрении на почечную недостаточность.
Норма кретитина по возрасту (таблица)
Норма креатинина в крови отличается в зависимости от пола, возраста и количества мышечной массы у каждого человека. При этом концентрация креатинина является стабильной и мало зависит от внешних физических факторов (например, от питания).
У женщин нормальный уровень креатинина в крови практически в два раза ниже, чем у мужчин, из-за меньшего количества мышц.
| Младенцы до года | 18,0-35,0 |
| Дети (1-14 лет) | 27,0-62,0 |
| Женщины | 44,0-80,0 |
| Мужчины | 74,0-110,0 |
Для оценки работы почек используется комплекс анализов под названием клиренс креатинина (или проба Реберга, скорость клубочковой фильтрации).
Клиренсом в медицине называют скорость и качество очищения крови почками от продуктов распада жизнедеятельности человека. Клиренс креатинина определяет количество очищенной крови за 1 минуту. Таким образом, происходит оценка функционирования почек и степень нарушения процессов очищения.
Для расчета клиренса креатинина необходимо сдавать анализ крови и мочи. При этом забор мочи производится несколько раз на протяжении 2-5 часов в зависимости от способа исследования. Существуют специальные формулы для оценки очистительной работы почек, используя креатинин в обеих биологических жидкостях.
Исследование клиренса назначается при повышении креатинина, при подозрении на системную красную волчанку, гломерулосклезроз, нефропатию, почечную недостаточность.
Причины повышенного креатинина в крови
Среди причин повышения креатинина можно выделить основные категории: нарушение химических процессов в мышцах (разрушение белков), а также сбои в работе выделительной системы.
Значительное повышение креатинина в крови может возникнуть при таких заболеваниях:
- почечная недостаточность в острой или хронической стадии;
- опухоли печени и почек;
- аутоиммунные заболевания;
- закупорка мочевыводящих путей;
- заболевания щитовидной железы, когда происходит усиленный распад или рост мышечной ткани (гипертиреоз, акромегалия, гигантизм);
- гипофункция надпочечников;
- онкологические новообразования;
- внутренние кровотечения;
- обезвоживание.
Если креатинин значительно выше нормы, то это может свидетельствовать также о повышении других показателей крови (билирубин, мочевая кислота, эритроциты, белок и т.д.), превышающих норму вследствие патологии печени и почек.
Существует понятие ложное повышение креатинина, которое используется в случаях, когда причины повышения связаны с физиологическими процессами в организме. К таким причинам относятся:
- значительный объем мышечной массы;
- физические нагрузки;
- употребление добавки креатина;
- употребление медикаментозных препаратов для снижения давления (Капотен, Зофеноприл, Беназеприл, Лизиноприл);
- длительное употребление препаратов, оказывающих токсичное влияние на почки (нестероидные противовоспалительные препараты, антибиотики, иммуносуспрессанты, иммуноглобулины).
В случаях, когда высокий креатинин возникает из-за длительного употребления препаратов, оказывающих токсичное воздействие на работу почек, то необходимо пересмотреть лечение и сменить препараты. Если не предпринимать меры и продолжать лечение нефротоксическими препаратами, повышающими количество креатинина в крови, то через некоторое время может возникнуть почечная недостаточность.
Симптомы
Как правило, значительное повышение креатинина свидетельствует о нарушении работы почек и может сопровождаться следующими симптомами:
- тянущие боли в нижней части спины;
- возникновение отеков;
- нарушение выведения мочи;
- повышенное артериальное давление;
- судороги;
- боли в мышцах при движении и в покое;
- постоянная усталость;
- тошнота и потеря аппетита;
- ухудшение памяти;
- апатия.
Так как повышение уровня креатинина свидетельствует о нарушении в работе почек, то для полной диагностики выделительной системы проводятся дополнительные анализа крови и мочи:
- эксекреция альбумина в моче;
- уровень мочевой кислоты в крови;
- норма катехоламинов в суточной моче;
- клиренс мочевины.
Как снизить уровень креатинина
Снижение уровня креатинина состоит из медикаментозной терапии и лечебной диеты, действие которых направлено на улучшение работы выделительной системы.
Наиболее часто повышенный креатинин в крови нормализуется при использовании медикаментозной терапии следующими препаратами:
- энтеросорбенты – препараты, что используются для очищения организма от продуктов жизнедеятельности, а также токсичных веществ (Энтеросгель, Смекта, Полисорб, Лигнин);
- препараты, улучшающие выведение продуктов распада белков – креатинина, мочевой кислоты, мочевины (Кетостерил, Хитозан, Леспефан);
- диуретики — активизируют работу почек и способствуют выведению жидкости из организма (Индапамид, Трифас, Диувер, Фуросемид);
- средства, понижающие давление (для гипертоников с повышенным креатинином) (Гидросалуретил, Гипотиазид).
Диета
Лечебное питание при повышении креатинина в крови заключается в исключении из рациона продуктов, которые приводят к нагрузке на почки:
- пуриновые соединения – при переваривании белков животного происхождения (в составе находятся пурины) происходит дополнительная концентрация креатинина, мочевой кислоты, мочевины и т.д., которые необходимо выводить из организма;
- фосфаты (соли фосфора) – жизненно важные соединения, но при избытке ведут к снижению уровня кальция в организме (присутствуют в мясе, рыбе, консервах, в продуктах с консервантами в составе).
Для того, чтобы снизить креатинин в организме (в крови и в моче) применяется лечебная диета 7 стол, а также стол 7а и 7б, что назначаются на разных этапах острого и хронического нефрита.
Для улучшения выделительной способности почек питание состоит, в основном, из растительных углеводов с минимальным количеством белков. При высоком содержании креатинина в крови основной рацион питания должен состоять из следующих продуктов:
- овощи (кроме картофеля), зелень, умеренно сладкие фрукты, ягоды;
- сухофрукты, орехи, мед;
- нежирные кисломолочные продукты (творог, сметана, ряженка, кефир);
- крупяные каши и супы на овощном бульоне;
- макаронные изделия из твердых сортов пшеницы;
- диетический бессолевой хлеб;
- масло растительного происхождения.
В ограниченном количестве можно употреблять:
- диетическое мясо (курица, индейка, кролик) 2 раза в неделю;
- рыба нежирных сортов;
- картофель;
- вареные яйца – 3 штуки в неделю;
- рыба нежирных сортов.
Если креатинин значительно превышает норму, вышеуказанные продукты полностью исключаются из рациона.
Питьевой режим зависит от рекомендаций врача и может включать обязательное употребление от 1 до 2 литров жидкости каждый день. При этом учитывается вся жидкость, включая супы, кисели, компоты и т.д.
При повышении креатинина запрещается следующая пища:
- мясо жирных сортов (свинина, утка, гусь);
- рыба жирных сортов;
- копченые и жаренные блюда;
- острые приправы и соусы;
- много соли;
- сдобная выпечка;
- крепкий чай и кофе;
- молоко.
В процессе приготовления пищи предпочтение отдают варке, тушению, запеканию, а также приготовлению пищи на пару.
Народные средства
Рецепты народной медицины, которые используются, если креатинин в крови повышен, направлены на улучшение функций почек. Как правило, используются настои и отвары трав с мочегонными и противовоспалительными свойствами.
Чай из крапивы. Листья крапивы известны в народной медицине как средство, очищающие кровь, а также способно снизить концентрацию креатинина и стимулировать работу мочевыделительной системы.
Для приготовления одной порции чая потребуется 3 чайных ложки сушеных листьев крапивы и стакан кипятка. Чай настаивают 7-10 минут и добавляют пол чайной ложки меда для вкуса.
Чай из сушеных листьев крапивы употребляют 2-3 раза в день на протяжении месяца.
Настой из ромашки. Ромашка способствует выведению токсических веществ из организма, снижает содержание креатинина в крови.
Для приготовления настоя смешивают две чайные ложки высушенных цветов ромашки и 200 мл кипятка и накрывают крышкой на 5-7 минут. Далее настой из ромашки следует процедить и употреблять как чай несколько раз в день.
Лечение настоем из ромашки проводят не более 3 недель. После десятидневного перерыва курс можно повторить.
Корица. Употребление корицы улучшает работу почек, а именно, активизирует фильтрационную и пропускную способность выделительных органов, чем снижает мочевину, мочевую кислоту и креатинин в крови. Необходимо добавить корицу в свой рацион каждый день, но, при этом не употреблять более 1 чайной ложки в день.
Элеутерококк или сибирский женьшень. Элеутерококк способен остановить повышение количества креатинина, поскольку усиливает процессы кровообращения и циркуляцию крови в почках, стимулирует работу нервной и гормональной системы.
Можно употреблять драже, таблетки, капсулы с элеутерококком или настойку растения на спирту. Сухой экстракт растения (в таблетках и т.д.) необходимо принимать по три штуки в день на протяжении месяца. Настойку элеутерококка следует употреблять в зависимости от возраста от 15 до 30 капель 2 раза в день до еды. Курс лечения – 25-30 дней.Руководство по использованию внутривенного контраста при проведении компьютерной томографии в амбулаторных условиях
Текст на сайте отделения лучевой диагностики Калифорнийского университета в Сан-Франциско (в редакции от 14 марта 2016 года)
Перевод редактора сайта.
также доступно по ссылке: bit.ly/ct-contrast
A. Введение
Решение об использовании контрастных препаратов при проведении КТ должно приниматься с учётом клинических данных, на основании индивидуальных характеристик пациента в ходе обсуждения вопроса рентгенологом и лечащим врачом, направившим пациента.
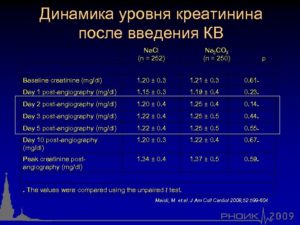
Пациенты, страдающие хронической болезнью почек (ХБП), подвергаются повышенному риску развития контраст-индуцированной нефропатии (КИН), нечастой, но потенциально опасной форме острого повреждения почек, которая характеризуется повышением уровня сывороточного креатинина на более чем 25% в течение 3 дней после внутрисосудистого введения контрастного вещества, при отсутствии других причин. Самый важный фактор риска КИН — почечная недостаточность. Также имеет значение техника введения контраста; частота развития КИН выше после внутриартериального и внутривенного назначения контрастного вещества. Другими медицинскими факторами риска асимптомной почечной недостаточности по литературным данным и мнению экспертов были возраст > 60 лет, сахарный диабет, перенесённые ранее операции на почках, другие заболевания почек и артериальная гипертензия, требующая лечения.
Существует несколько способов уменьшить частоту КИН у пациентов с ХБП, которым требуется проведение КТ с контрастным усилением, наряду с отказом от контрастных исследований, когда они не являются необходимыми для установления диагноза или когда клинический вопрос может быть решён при помощи другого метода визуализации, увеличением времени между контрастными исследованиями и уменьшением общего количества использованного контрастного вещества. У пациентов с ХБП хорошо изученным методом снижения риска КИН является увеличение объёма вводимой жидкости, как внутрь, так и внутривенно во до и после проведения процедуры. Идеальная скорость введения не установлена, предпочтение отдаётся изотоническим растворам (лактатный раствор Рингера или 0.9% раствор хлорида натрия — физиологический раствор). Одной из возможных схем, является введение 0.9% раствора хлорида натрия со скоростью 100 мл/ч, начиная за 6 — 12 часов до и продолжая в течение 4 — 12 часов после, однако, это возможно только в условиях стационара. Есть опыт назначения приёма жидкости внутрь, однако, эффективность метода меньше. Поэтому, отделение лучевой диагностики UCSF (Калифорнийский университет в Сан-Франциско) использует практичный консервативный подход для скрининга и определения объёма водной нагрузки на основании литературных данных о частоте КИН, приведённых ниже.
B. Скрининг хронической почечной недостаточности у пациентов
Отделение лучевой диагностики UCSF проводит регулярное обследование амбулаторных пациентов, которым проводится КТ, для выявления лиц с ХБП, у которых повышен риск КИН и использует нагрузку жидкостью (гидратацию внутрь или внутривенно) для уменьшения риска в этой подгруппе пациентов. Пациентам с установленной или предполагаемой ХБП, которым показано исследование с внутривенным введением контраста, задаются четыре вопроса:
- Сколько Вам лет?
- Страдаете ли Вы сахарным диабетом?
- Принимаете ли Вы лекарства для снижения повышенного артериального давления?
- Были ли у Вас какие либо проблемы с почками (пересадка почки, единственная почка, рак почки, операции на почках, диализ)?
Проведение исследования с внутривенным контрастированием возможно, если пациенту менее 60 лет, а на вопросы 2-4 были получены ответы «НЕТ».
Если пациент старше 60 лет и/или на один из вопросов был получен ответ «ДА», до проведения исследования с контрастным усилением, необходимо выполнить оценку функции почек.
C. Оценка функции почек у пациентов с ХБП и/или факторами риска КИН
Расчётная скорость клубочковой фильтрации (рСКФ) оценивается на основании уровня сывороточного креатинина по данным последнего анализа, выполненного не более чем за 6 недель назад.
Пациентам с установленной ХБП или другими факторами риска КИН, как было указано выше, если самый последний анализ на креатинин давностью 6 недель и более, показано повторное проведение анализа.
В других случаях, показано проведение анализа в ускоренном порядке.
Онлайн-версия калькулятора рСКФ, в котором использована эта формула, может быть доступна по ссылке на сайте National Kidney Foundation.
Расчёт риска развития КИН по Mehran R., 2004
| Сниженная ренальная перфузия | Гипотензия (САД < 80 мм.рт.ст. в течение часа инотропной поддержки) | 5 | |
| Внутриаортальная баллонная контрпульсация | 5 | ||
| Хроническая сердечная недостаточность III-IV NYHA | 5 | ||
| Возраст | >75 лет | 4 | |
| Гематокрит | < 39% для мужчин и 132,6 мкмоль/л или рСКФ >
D. Рекомендации UCSF по назначению контрастного вещества и нагрузки жидкостью
Креатинин перед МРТ с контрастом
Часто магнитно-резонансное обследование проводят без контраста. Но в некоторых случаях для улучшения видимости органов в вену вливают специальные препараты. Поскольку медикаментозные средства нередко вызывают побочные эффекты, пациентов интересует вопрос, нужен ли анализ крови для МРТ с контрастом. Инжектор для автоматического введения в вену контрастного препарата Анализ крови для МРТ с контрастомВнутрисосудистое контрастирование используют с разными целями:
Показаниями к МРТ с контрастированием являются:
При поступлении препаратов для контрастирования в организм возможны реакции в виде тошноты, рвоты, зуда в глазах и на коже, в тяжелых случаях — отека лица и гортани, судорог, аритмий и остановки дыхания. Острые состояния способны развиться в течение нескольких минут, отсроченные проявления наблюдают значительно позже. В группе риска пациенты с:
В основном, побочные эффекты возникают после применения йодсодержащих средств для КТ. Гадолиний, используемый для магнитно-резонансной томографии, провоцирует нежелательные реакции во много раз реже. Поэтому анализ крови перед МРТ с контрастом делать не надо. Препараты для МР-контрастирования Гадолиниевые препараты считаются потенциально опасными для людей с заболеваниями почек, поскольку способны спровоцировать развитие нефрогенного системного фиброза. Таким пациентам перед МРТ с контрастом рекомендуется сдать кровь на анализ. Если скорость клубочковой фильтрации менее 60 мл/мин, гадолиний не применяют. В случаях крайней необходимости сканирования с контрастом проводят КТ. Зачем сдавать креатинин перед МРТ и КТ с контрастомПеред КТ с контрастом необходимо сдать кровь на креатинин Анализ на креатинин нужен для прохождения компьютерной томографии с контрастом. Попадая в сосуды, усиливающие препараты влияют на состав крови. Это временные изменения, и для большинства людей они проходит бесследно. Но у некоторых пациентов могут нарушиться функции почек (контраст-индуцированная нефропатия):
Если человек страдает острой почечной недостаточностью или хронической в терминальной стадии, дальнейшее прогрессирование контраст-индуцированной нефропатии приводит к серьезным осложнениям вплоть до проблем с сердцем и легкими. Чтобы избежать неприятных последствий йодного контрастирования, проверяют уровень креатинина в крови. Это химическое соединение — конечный продукт цепочки преобразований аминокислоты креатина. Превышение нормы является противопоказанием к КТ с контрастом. В отличие от йода нефротоксичность гадолиниевых препаратов крайне низка. Поэтому если человек не страдает почечными заболеваниями, для МРТ с контрастом анализ креатинина не требуется. Мрт печени: делают ли анализ крови перед исследованиемМагнитно-резонансную томографию печени с контрастом назначают:
На МР-томограммах с контрастом и без визуализируется одиночный метастаз в печени Важнейшая функция гепатоцитов — дезактивация в организме попавших извне веществ, для последующего их выведения почками. При печеночно-почечной недостаточности этот процесс нарушается, в связи с чем после процедуры с контрастированием состояние здоровья больного может ухудшиться. В таких случаях рекомендуется сделать анализ крови, чтобы узнать показатели креатинина, альбумина, печеночных ферментов, остаточного азота и мочевины. При наличии значительных отклонений от нормы МРТ с контрастом не делают. Как подготовиться к процедуре МРТ с контрастированиемПодготовка к МРТ с контрастом точно такая же, как к обычному обследованию на магнитном томографе. Коррекции питания не требуется. Исключение — диагностика органов брюшной полости и малого таза. Тогда за два-три дня до сканирования необходимо отказаться от газообразующих продуктов: бобовых, капусты, свежих и квашеных фруктов и овощей, молока и т.д. Накануне процедуры при помощи клизмы или слабительного очищают кишечник. МРТ проводят натощак либо не ранее, чем через 4 часа после последнего приема пищи. За два часа до исследования брюшной полости прекращают пить жидкости.
Обследование с контрастом требует подготовки при лактации. Краситель проникает не только в кровь, но и в молоко, поэтому оно становится непригодным для употребления. Женщине следует запастись детским питанием на 24 часа, а после процедуры дождаться вывода контраста и только потом снова прикладывать ребенка к груди. В течение этого времени молоко сцеживают и выливают. Подготовка пациентки к магнитно-резонансной томографии с контрастом Для МРТ понадобится комфортная одежда без металлических элементов. Перед тем, как войти в кабинет с магнитным томографом, снимают очки, часы, ювелирные изделия, бижутерию, аксессуары для волос, оставляют за дверью все электронные устройства. Если в теле имеются несъемные металлические предметы, следует заранее уточнить, обладает ли материал магнитными свойствами. Кардиостимуляторы, хирургические приспособления (штифты, пластины, клипсы для сосудов), слуховые аппараты — абсолютные противопоказания к проведению МРТ. Расшифровка анализа МРТ с контрастом в кровиИсследование позволяет получить большое количество изображений исследуемого органа в трех проекциях — аксиальной, коронарной и сагиттальной. Анализом томограмм занимается рентгенолог. Задача специалиста — сравнить снимки пациента с нормой. Определив очаг патологии, врач оценивает его локализацию, форму, размеры и структуру. Опухоли можно предварительно охарактеризовать по очертаниям: если образование имеет ровные края и четкие контуры, скорее всего оно доброкачественное. Множественные включения, рассеянные по тканям органов, с большой вероятностью, являются метастазами. Окончательный вывод о характере опухоли дает гистологическое исследование.Сравнение магнитных томограмм головного мозга до и после усиления: на постконтрастном изображении выявляется множество очаговых образований, “свежие” из которых указаны стрелками Помимо новообразований, МРТ с контрастом показывает следующие патологии:
Используя расшифровку и заключение рентгенолога, лечащий врач ставит окончательный диагноз и подбирает подходящий метод терапии. Контрастное усиление при компьютерной томографии органов брюшной полости, забрюшинного пространства | Второе мнение
Контрастное усиление при КТ исследовании органов живота проводится с помощью внутривенного введения контрастных средств, содержащих в своем составе йод – в неионной – хелатной – форме (в новых, безопасных препаратах, таких как ультравист, омнипак, юнигексол и др. ), или в ионной форме – в более старых средствах (например, урографин). Данные препараты вводятся в периферическую вену (локтевого сгиба) или в подключичную вену (через центральный катетер) с помощью специального аппарата – автоматического инжектора, либо вручную (гораздо менее предпочтительный способ). Каждое контрастное средство характеризуется «силой», которая напрямую зависит от концентрации йода. Например, ультравист-300 (содержащий 300 мг йода на 100 мл средства) является менее «сильным», чем ультравист-370 (содержащий, соответственно, 370 мг йода) и требует больших доз для более качественного контрастирования. Контраст для компьютерной томографии – ультравист (слева) и шприц для его введения при помощи инжектора (справа) Введение контраста при КТ осуществляется с большой скоростью (до 5 мл в секунду), и под большим давлением, поэтому необходимо предварительно оценивать состояние вены – выдержит ли нагрузку – и корректировать скорость введения соответственно состоянию. Перед введением контраста в вену должен быть установлен катетер с широким просветом – с канюлей серого, зеленого или розового цвета – это обязательное условие, так как при использовании катетеров с нешироким просветом скорость струи контраста будет крайне высокой – она может просто «разрезать» сосуд. Ультравист и его аналоги нетоксичны – выводятся почками в течение нескольких часов после исследования, и даже при попадании в клетчатку (при разрыве вены, например), не вызывают ее воспаления, тем более некроза, а рассасываются примерно в течение 1-2 суток. Автоматический инжектор для введения контраста при КТ-исследованиях Для качественного контрастирования при компьютерной томографии необходимо правильно вычислить дозу вводимого препарата. Обычно для средств с 370 мг йода используются следующее универсальное правило – 1 мл контраста на 1 кг веса. Однако от этого правила есть и отступления – так, при исследовании сосудов шеи и головы вполне достаточно болюсно ввести 40-50 мл контраста, при исследовании грудной клетки (для исключения ТЭЛА) – 50-70 мл, при исследовании живота и таза – 60-80 мл (или больше, в зависимости от веса), конечностей – 50-60 мл. Обычно данные дозировки позволяют хорошо визуализировать артериальные сосуды в раннюю фазу исследования, определить характер накопления контраста патологическим очагом и т. д. Показания к внутривенному контрастированию при КТ брюшной полостиСостояния, при которых необходимо контрастное усиление при КТ, следующие: патологические изменения брюшной аорты и ее ветвей (как, например, аневризма, тромбоз, эмболия, сужение просвета из-за сдавления извне, нарушение целостности стенки). При нативном исследовании нельзя визуализировать просвет сосуда, а при введении контраста он становится четко видимым. Также контрастирование при КТ живота абсолютно показано всем пациентам с онкопатологией – опухолями любой локализации.
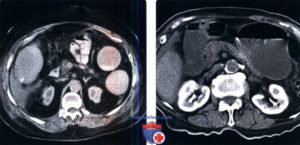
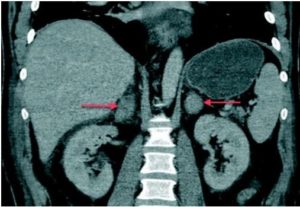
При дифференциальном диагнозе кист и опухолей используется классификация кист почек по Bosniak, имеющая 4 основных градации – от 1-й (простые кисты) до 4-й (рак). Чтобы дать классификацию выявленных кист по Bosniak, необходимо контрастирование почек. Противопоказания к введению контрастаУльтравист и прочие неионные средства, экскретируемые почками, обладают нефротоксическим действием в случае наличия у пациента почечной недостаточности. Поэтому перед введением контраста необходимо выполнить биохимический анализ крови с определением креатинина и мочевины – минимальный набор исследуемых показателей крови. В случае, если показатель мочевины выше 8 ммоль/л, а креатинина выше 110 мкмоль/л, в исследовании с контрастом можно отказать либо (при необходимости) согласовать его с нефрологом. Также необходимо удостовериться в отсутствии у пациента сахарного диабета (обоих типов), гипертиреоидных состояний, беременности. Тромбофлебит, тромбоз вены, в которую предполагается вводить контраст также является прямым противопоказанием к процедуре. Фазы контрастного усиленияВ зависимости от времени, прошедшего после введения контраста, можно выделить несколько фаз контрастного усиления при компьютерной томографии: самая ранняя – фаза легочной артерии – выполняется сразу при визуализации контраста в правых отделах сердца. Здесь стоит отметить наличие на современных томографах функции наблюдения за любыми артериальными сосудами на любом уровне тела. Введя контраст и запустив данную функцию, томограф будет делать сканы на заданном нами уровне через определенный промежуток, отмечая изменения рентгеновской плотности на уровне искомого сосуда, где установлена точка зоны интереса (ROI). После введения контраста в поверхностные вены верхней конечности он с током крови вначале попадает в верхнюю полую вену, затем в правое предсердие, правый желудочек и в легочный ствол. Соответственно, если мы хотим визуализировать легочный ствол (на предмет тромбоза, эмболии), необходимо начинать сканирование как можно раньше – сразу же, как стало заметно усиление правых отделов сердца. ROI при этом можно установить на правое предсердие или правый желудочек.Оба этих изображения получены в фазу контрастирования легочной артерии. На левом визуализируются патологические изменения в виде внутрипросветных тромбов большого размера в обеих (правой и левой) легочных артериях, на правом представлен вариант нормы. Изображения иллюстрируют фазу контрастирования легочной артерии: на левом изображении цифрой 1 отмечен легочный ствол, цифрой 2 – правая легочная артерия, цифрой 3 – левая легочная артерия, цифрами 4 и 5 – восходящий и нисходящий отдел аорты соответственно, цифрой 6 – верхняя полая вена. На левом изображении цифрой 1 обозначена правая легочная артерия, цифрой 2 – легочный ствол, цифрой 6 – двухсторонний гидроторакс. В раннюю артериальную фазу (КТ-ангиография) можно визуализировать артериальные сосуды (аорту и ее ветви), определить наличие изменений их просвета, аневризмы, внутрипросветные тромбы, а также варианты развития. Начинать сканирование, чтобы получить данную фазу, нужно при визуализации контраста в аорте (на уровне дуги) либо в левом желудочке. В артериально-паренхиматозную фазу можно визуализировать не только просветы сосудов (в них еще поступает контраст), но и оценить степень васкуляризации внутренних органов и патологических объемных процессов.
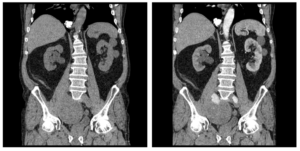
Можно также оценить изменение плотности опухолей другой локализации – при наличии в них развитой капиллярной сети. Пример артериальной фазы контрастного усиления при КТ: на левом изображении цифрой 1 отмечен просвет аорты (брюшного отдела), стрелками отмечен пристеночно расположенный тромб. На изображении справа цифрой 1 также отмечен просвет брюшного отдела аорты в зоне отхождения чревного ствола (обозначен цифрой 2). Цифрами 3 и 4 обозначены, соответственно, селезенка и нижний полюс левой почки (хорошо васкуляризованные органы)В фазу портальной вены (портально-венозную фазу), начинающуюся приблизительно через 40-30 секунд после завершения введения контраста, можно визуализировать венозные сосуды – они усиливаются, конечно, не так сильно как артерии в артериальную фазу, но, тем не менее, увеличение плотности крови позволяет визуализировать их просвет и наличие изменений просвета, тромбов и т.д. Данные изображения демонстрируют портально-венозную фазу контрастирования на КТ: цифрой 1 на левом изображении и посередине отмечена портальная вена, на крайнем правом изображении – селезеночная вена. Через 5-15 минут после завершения введения контраста можно получить экскреторную фазу – визуализируется чашечная система почек, лоханки, мочеточники, а также мочевой пузырь. Здесь можно оценить функцию почек (косвенно) – есть затруднение оттока мочи по мочеточнику или нет.
Одно небольшое дополнение: камни в почках и мочеточниках лучше всего искать на нативных изображениях, так как при наличии контраста в мочевыводящих путях камни (высокой плотности) становятся трудноразличимыми. Слева – на КТ без контраста – стрелкой отмечен камень в лоханке левой почки (светлого оттенка, гиперденсный). Цифрой 1 отмечена почечная лоханка, в значительной степени расширенная – это левосторонний гидронефроз, гидроуретер вследствие мочекаменной болезни. Изображения в центре и справа демонстрируют экскреторную фазу контрастирования – контраст находится в чашечно-лоханочной системе поче и в мочеточниках.
Поделиться:
Добавить комментарий |