Постназальный затек
Синдром постназального затекания: причины заболевания, основные симптомы, лечение и профилактика
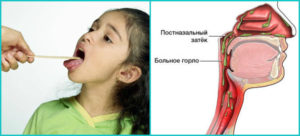
Комплекс симптомов, возникающий на фоне раздражения глотки и гортани выделениями из полости носа и околоносовых синусов катарального и гнойного характера. Патология проявляется кашлем, сухостью и жжением в носу, изменением голоса и «комком» в горле.
Диагноз устанавливают на основании анамнестической информации, клинических признаков, физикального осмотра и дополнительных обследований. В рамках диагностики могут выполнять риноскопию, мезофарингосокпию, общий анализ крови, антибиотикограмму, рентгенографию и компьютерную томографию.
Терапевтическую тактику определяют в зависимости от первичного заболевания. Пациенту могут назначать прием антибактериальных, антимикотических, антигистаминных и противовирусных препаратов. Также в лечении используют кортикостероиды, антипиретики, муколитики и витаминные комплексы.
При неэффективности консервативной терапии проводят оперативное вмешательство. Если болезнь своевременно диагностирована, прогноз благоприятный.
Причины синдрома постназального затекания
Патология развивается при нарушении работы экзокринных желез, которые продуцируют слизистые выделения. Синдром может образоваться на фоне аллергических, бактериальных, грибковых и вирусных синуситов, вазомоторных, медикаментозных и постинфекционных ринитов, а также аденоидита.
Затекание слизи может быть обусловлено назофарингеальной сумкой, искривлением перегородки носа, пороками глотки, буллезными деформациями раковин. В резких случаях недуг может быть спровоцирован дивертикулами и грыжей пищевода, ларингофарингеальным рефлюксом.
Вероятность развития синдрома повышается при курении, неблагоприятной экологической среде, гормональном дисбалансе, бесконтрольном приеме некоторых медикаментов, а также при работе с летучими химическими средствами.
Симптомы синдрома постназального затекания
Клиническая картина синдрома похожа на острую респираторную вирусную инфекцию. В большинстве случаев ведущими являются признаки основной болезни (ринит, синусит и другие).
Патология может проявляться нарушениями носового дыхания, заложенностью носа, сухостью и жжением в носовой полости, гнусавостью, головной болью, общей слабостью, недомоганием, субфебрильной температурой. Пациенты жалуются на «комок» в горле и дискомфортные ощущения.
Недуг сопровождается сухим кашлем, особенно продуктивным по утрам. При тяжелом течении недуга наблюдается бледно-оранжевая либо оранжево-желтая мокрота. По ночам больной может просыпаться от сильных приступов кашля.Когда слизь затекает на заднюю стенку глотки, воспалительный процесс распространится на нижние дыхательные пути. Синдром может осложняться рецидивирующими либо хроническими фарингитами и ларинготрахеитами, затяжными бронхитами, пневмонией. Редко на фоне недуга возникает эзофагит.
Диагностика синдрома постназального затекания
Пациента консультирует специалист оториноларингического профиля.
Чтобы установить диагноз и выявить первичное заболевание, доктор собирает анамнестическую информацию, анализирует клинические признаки, проводит физикальный осмотр и направляет больного на дополнительные обследования.
В рамках диагностики могут выполнять риноскопию, мезофарингоскопию, общий анализ крови, исследование мокроты на возбудителя, рентгенографию и компьютерную томографию.
Лечение синдрома постназального затекания
Тактику лечения определяют в зависимости от первичной болезни. Как правило, назначается консервативная терапия. Если очаг воспалительного процесса не ликвидируется фармацевтическими препаратами, могут проводить оперативное вмешательство.
В зависимости от возбудителя недуга пациенту назначают прием антибактериальных, антимикотических или противовирусных препаратов. Чтобы купировать отечность слизистых и подавить секрецию слизи, применяют топические кортикостероиды и антигистаминные средства. Медикаментозная схема также может включать антипиретики, муколитики и витаминные комплексы.
Операциями выбора могут быть септопластика, иссечение кистоподобного новообразования носоглотки, резекция буллезных раковин.
Профилактика синдрома постназального затекания
Специфических методов профилактики не существует. Необходимо своевременно обращаться за медицинской помощью, чтобы на ранних этапах выявлять и лечить бактериальные, вирусные и грибковые заболевания носоглотки.
Синдром постназального затекания: причины и лечение
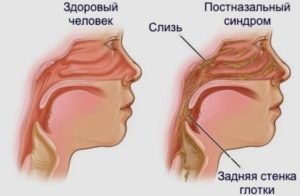
Воспалительные процессы в дыхательных путях могут затрагивать все ЛОР-органы и вызывать разнообразные сопутствующие заболевания. В их числе – синдром постназального затека (drip-синдром).
Синдром постназального затекания – последствия воспаления в верхних дыхательных путях, проявляющееся в стекании выделений по задней стенке глотки в ниже расположенные отделы.
Возникает проблема при воспалительных процессах в носоглотке, полости либо пазухах носа.
Диагностика постназального затекания
Синдром постназального затека по своим симптомам схож с респираторно-вирусными заболеваниями. Это неприятные ощущения в горле и носоглотке. Однако существуют и специфические признаки. Постназальный затек характеризуют такие симптомы:
- ощущения слизи в горле, желание прокашляться, прочистить горло
- затрудненное дыхание
- кашель
- сухость, зуд, боли в носоглотке
- боли в горле
- заложенность носа.
Постназальный синдром сопровождается дополнительными симптомами:
- головная боль
- слабость
- повышение температуры
- фарингит.
Полезно знать: Стекающая слизь содержит массу микробов, при попадании в пищеварительный тракт они склонны вызывать расстройство.
Особенно ярко симптомы заболевания проявляются утром – человеку трудно дышать, ощущается ком в горле, а кашель беспокоит по ночам.
Диагностику заболевания ведет ЛОР-врач. При обследовании обнаруживаются сгустки и потоки слизи оранжево-коричневатого цвета в задней части носовой полости и на пути из носа в глотку.
В случае отсутствия слизи диагностировать болезнь помогает характерный кашель – сухой, но при этом сопровождающийся наличием выделений в дыхательных путях. У детей не всегда удается сразу установить причину кашля, а он может свидетельствовать и о синдроме затекания. Ставится окончательный диагноз после тщательного осмотра и проведения рентгенографического исследования либо томографии.
Причины постназального затекания слизи
В организме человека имеются железы, вырабатывающие слизь для увлажнения носовой полости и глотки. Небольшое количество стекающей слизи является нормальным. А ее обилие – это уже симптомы синдрома затекания слизи.
Причинами служат различные заболевания:
- ринит – аллергический, постинфекционный, вазомоторный, медикаментозный, ринит беременных;
- синусит – грибковый, бактериальный, аллергический;
- увеличение аденоидов.
- Аномалии строения органов:
- киста Торнвальдта;
- искривление носовой перегородки.
- Проблемы системы пищеварения:
- рефлюкс ларинго-фарингеальный;
- дивертикула пищевода.
В последних случаях часть пищи поднимается из желудка и раздражает слизистую оболочку горла, вызывая образование слизи. Но чаще всего вызывают проблему риниты и синуситы, особенно хронические. Слизь воздействует на гортань, стимулирую кашель.
Полезно знать: Затекание слизи может быть вызвано неразумным применением капель от насморка. Средства с сосудосуживающим действием, применяемые длительно, нарушают функции носовой полости. Это вызывает набухание пазух носа и затрудняет естественное вытекание слизи, которая вынуждена проходить через горло, вызывая раздражение и кашель.
Лечение постназального синдрома
Синдром постназального затекания возникает вследствие тех или иных проблем в ЛОР-органах. Соответственно, и лечение в первую очередь заключается в устранении основной проблемы. При этом могут применяться различные способы:
- терапия антибиотиками – при бактериальных заболеваниях;
- терапия стероидами – лечится аллергический ринит
- противоотечные препараты в комплексе с антигистаминными – при рините неаллергической природы
- оперативное исправление – при искривлении перегородки, хроническом синусите, наличии сумки Торнвальдта
- устранение проблем пищеварительной системы – при рефлюксе.
Если лечение касается детей, то ведется оно щадящими способами, с тщательным контролем врача.
Важно! Любые препараты принимаются лишь по назначению медика, самолечение может быть неэффективным и даже опасным!
В качестве общих способов облегчения состояния при постназальном затекании лечение дополняют:
- полосканиями горла растворами соли, фурацилина, отварами лечебных растений – шалфея, ромашки, дубовой коры, желательно по утрам;
- орошения носовой полости: теплая вода с солью из расчета чайную ложку на литр заливается в специальный прибор для орошения;
- прогревания паром – в горячую воду добавить эфирные масла – розмарин, эвкалипт, лаванда, укрыться и вдыхать, применять с осторожностью, особенно при лечении детей.
Эти меры помогут лечить идиопатический синдром, когда неясна основная причина возникновения проблемы.
Существует лечение народными средствами. В их числе применяют:
- смесь меда и алоэ по столовой ложке после приема пищи – поможет устранить кашель;
- смесь меда и лепестков календулы – лечение боли в горле.
Синдром постназального затека может стать хроническим, если не проводить правильное своевременное лечение.
Профилактика постназального синдрома
Синдром затекания слизи вызывается различными заболеваниями, поэтому их профилактика будет профилактикой синдрома.
- Если есть склонность к простудным болезням, нужно укреплять иммунитет, вести здоровый образ жизни, лечить ОРЗ, ОРВИ. Своевременное лечение предупредит возникновение постназального синдрома.
- Склонным к аллергиям быть внимательным в период сезонных обострений.
- Если имеются дефекты полости носа, лучше вовремя провести коррекцию.
- Чтобы не раздражать носоглотку, избегать парфюмерии, запаха табачного дыма, иных сильных запахов и загрязненного воздуха, проветривать и увлажнять помещения.
Простые, но действенные меры помогут избежать появления постназального затека.
Методы эффективного лечения постназального синдрома
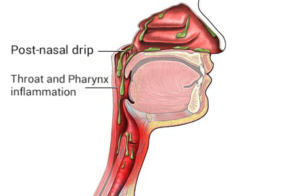
Постназальный синдром – это патологическое состояние, при котором проявляется воспаление в верхних дыхательных путях. При данном явлении у больного отмечается стекание слизи по задней стенке глотки, из-за чего возникает кашель.
В дневное время происходит регулярное непроизвольное сглатывание этой слизи, из-за чего сильного кашля не отмечается. Ночью же слизь начинает накапливаться и провоцирует особенно сильные кашлевые приступы, которые могут даже вызывать рвоту.
Развитие кашля, когда у больного присутствует ринит задней стенки, связано с тем, что слизь стекает и раздражает кашлевые рецепторы, тем самым вызывая приступы.
Причины возникновения
Синдром постназального затекания в подавляющем большинстве случаев является осложнением острого воспаления в верхних дыхательных путях, которое не было полноценно пролечено. Основными причинами болезни принято считать:
- ринит, в т.ч. и хронический;
- синусит;
- полипы в носовой полости;
- кисты в носовой полости;
- аденоиды;
- острые частые аллергии с развитием ринита;
- повышенная выработка слизи по причине аномалий в строении носа;
- сильные стрессы в период ринита;
- заболевания желудочно-кишечного тракта.
Отдельно врачами выделяются и предрасполагающие к патологии факторы, при которых проблема возникает особенно часто, и основные из них следующие:
- неблагоприятная экология в районе проживания;
- работа, при которой на организм оказывается агрессивное воздействие химических соединений или пыли;
- употребление недостаточного количества жидкости;
- длительное вдыхание чрезмерно сухого воздуха;
- курение;
- чрезмерное употребление спиртных напитков;
- самовольное неправильное использование лекарств от насморка;
- самовольное употребление антибиотиков;
- значительные нарушения обмена веществ.
Если имеются предрасполагающие факторы, здоровью носоглотки следует уделять особое внимание, так как постназальный затек в такой ситуации возникает очень легко.
Виды и симптомы
Врачами классификация патологии проводится в зависимости от того, какие причины ее спровоцировали. Также выделяется и 3 формы течения заболевания:
- острая;
- хроническая;
- рецидивирующая.
По первичной причине появления постназальный синдром классифицируется на следующие виды:
- полипозный;
- аллергический;
- вирусный;
- бактериальный;
- гнойный – возникает на фоне гнойного насморка, когда из носовых пазух начинается затекание гнойно-серозной слизи, которая может с высокой вероятностью инфицировать нижние отделы дыхательной системы с развитием опасных осложнений.
Вне зависимости от вида патологии, она всегда проявляется одинаковой симптоматикой, которая может быть как самостоятельной, так и сочетающейся с проявлениями болезни, спровоцировавшей затекание слизи. Постназальный синдром имеет следующие симптомы:
- ощущение присутствия слизистой пробки в горле;
- чувство того, что по задней стенке глотки течет слизь;
- щекотание в горле;
- зуд в горле;
- першение в горле;
- ночные приступы особенно сильного кашля;
- покашливание в дневное время;
- постоянное рефлекторное сглатывание стекающей слизи;
- непроходящая заложенность носа;
- частая тошнота;
- видно, как сопли стекают по задней стенке глотки;
- затруднения в дыхании в утреннее время;
- регулярное отхаркивание большого количества слизи;
- рвота на фоне кашля;
- охриплость голоса.
Если симптоматика сохраняется не более 5 дней после того, как появился насморк, то это является сигналом к срочному лечению с привлечением врача.
Заразен ли гнойный насморк
Так как ринит задней стенки особенно часто появляется на фоне гнойного насморка, то у многих больных возникает вопрос, а не заразно ли заболевание, спровоцировавшее патологию.
Гнойный насморк относится к инфекционным болезням, которые передаются контактным и воздушно-капельным путем. Это не относится к риниту или синуситу, которые перешли в гнойную форму по причине отсутствия терапии.
Возможные осложнения
Основным осложнением заболевания считается инфицирование нижних отделов дыхательной системы. Также на фоне тяжелых приступов кашля могут происходить разрывы сосудов глотки и острые приступы удушья. Для предупреждения этого, в первую очередь, следует снять ночные стекания слизи.
Способы диагностики
Появление постназального синдрома может быть связано со многими патологиями, и потому диагностика часто может оказаться затруднительной. Основные методы, применяемые для выявления болезни и причин ее возникновения, следующие:
- рентген области носовых пазух;
- компьютерная томография носа и носоглотки;
- аллергическая проба;
- мазок из полости носа или глотки с последующим посевом на питательную среду и микроскопическим исследованием для выявления состава микрофлоры, а при необходимости и определения чувствительности патогенов к антибиотикам;
- сбор анамнеза;
- анализ крови (общий);
- риноскопия;
- фарингоскопия;
- отоскопия.
При подозрении на переход воспаления на нижние отделы дыхательной системы больному может быть назначен дополнительно рентген легких или флюорография.
Лор-врач Юлия Бортникова рассказывает о том, как правильно определить постназальный синдром.
Методы лечения
За медицинской помощью следует обращаться в том случае, если симптоматика синдрома затекания сохраняется более 1 недели. В первые же дни патологии возможно проведение самолечения с применением народных средств и ряда лекарственных препаратов.
Госпитализация при постназальном синдроме практически не требуется. Невозможность амбулаторной терапии возникает только при проведении хирургического лечения. Оно является крайней мерой, если медикаментозные препараты, процедуры физиотерапии и народные средства не принесли должного результата.
Медикаментозное
Медикаментозное лечение назначается в первую очередь. Основными его компонентами являются:
- местные антибиотики в виде спреев;
- системные антибиотики в виде инъекций или для перорального применения;
- иммуномодуляторы местного действия;
- противоаллергические средства;
- противоотечные назальные капли;
- сосудосуживающие назальные капли;
- кортикостероиды;
- муколитики.
При необходимости больному могут быть назначены также обезболивающие препараты и жаропонижающие средства, если болезнь, вызвавшая постназальный синдром, сопровождается повышением температуры и болевыми ощущениями.
Обязательным этапом медикаментозной терапии является промывание носовой полости физиологическим раствором.
Физиотерапия
Физиотерапия применяется в том случае, если основное заболевание носа или околоносных пазух еще не прошло. Для лечения могут проводиться:
- ультрафиолетовое облучение носовой полости и носоглотки;
- электрофорез;
- фонофорез;
- ультразвуковое воздействие.
Необходимость физиотерапии и выбор методов лечения определяется исключительно отоларингологом.
Хирургическое
Хирургическое вмешательство проводится в том случае, если необходимо восстановление правильного строения носовой полости. Объем вмешательства определяется для каждого больного индивидуально.
Народные средства
Народное лечение может быть выбрано в качестве основного только в начале болезни. Если же постназальный синдром не устраняется в течение длительного времени и ведется медикаментозная терапия, народные средства применяются только как дополнительные.
- Ингаляция с эфирными маслами и прополисом в большинстве случаев дает видимый результат уже после первого использования. Для ее проведения в литр кипятка следует добавить по 4 капли масла розмарина и масла лаванды, а также 4 ч. л. спиртовой настойки прополиса. Вдыхать пар не менее 10 минут и не более 15. Процедуру проводить 2 раза в день.
- Закапывание носа соком алоэ (столетника). Сок для процедуры должен быть свежим. В каждую ноздрю закапывать по 1 капле 3-4 раза в день.
- Свекольный сок. Свежий сок, отжатый из сырой красной свеклы, закапывать в нос по 4 капли 3 раза в день. Также им поласкают горло утром и вечером.
Перед началом лечения важно убедиться в отсутствии аллергии на выбранные средства.
Доктор Комаровский рассказывает, когда нужны ингаляции, а когда от них нет пользы.
Особенности лечения при беременности и кормлении
При беременности постназальный синдром возникает достаточно часто и способствует значительному усилению токсикоза. Лечить, по возможности, стараются без применения антибиотиков. Терапия осуществляется при помощи промываний полости носа физраствором и антисептическими средствами.
Физиотерапия и иммуностимуляторы при беременности категорически запрещены.
Особенности лечения у детей
Заболевший ребенок лечится почти так же, как и взрослый больной. Отличие только в том, что антибиотики применяются лишь в самом крайнем случае.
Что нельзя делать
Больным с постназальным синдромом затекания крайне не рекомендуется следующее:
- курение;
- употребление алкоголя;
- пребывание на холоде;
- использование сушащих назальных капель.
В том случае, когда проблема возникла на фоне заболеваний желудочно-кишечного тракта, показано строжайшее соблюдение необходимой диеты.
Прогноз и профилактические меры
Прогноз при патологии благоприятный при прохождении своевременного лечения.
Для предупреждения появления недуга показано следующее:
- закаливание;
- прием средств для повышения иммунитета;
- выявление веществ, вызывающих аллергию, и предупреждение контактов с ними;
- своевременное устранение дефектов в строении носа и его придаточных пазух.
Профилактические меры также полностью исключают курение, причем не только активное, но и пассивное.
Лечащий врач
Лечением болезни, если она вызвана проблемами с носом и придаточными пазухами, занимается отоларинголог. Если же недуг стал следствием болезней желудка и кишечника, то к терапии подключается гастроэнтеролог.
Оставлять без внимания постназальный синдром нельзя. Его обязательно следует вылечить, так как, помимо дискомфорта, это состояние может стать причиной воспаления в нижних отделах дыхательной системы.
Постназальный синдром: как избавиться от слизи в горле
Однако в силу различных причин (воспалительного процесса, аллергии и проч.) количество выделяемой слизи может существенно увеличиться, а сама она стать гуще.
Появляются насморк и/или скопление слизи в задних отделах носовой полости, которая начинает стекать по задней стенке горла.
Это состояние называю постназальным синдромом или синдромом постназального затека. Важно понимать, что это не болезнь, а проявление какого-то заболевания. Справиться с ним можно, только выявив и устранив первопричину.
Как проявляется постназальный синдром
Нередко постназальный синдром сопутствует риниту или синуситу. Пациенты жалуются на заложенность носа, першение и ощущение кома в горле, осиплость голоса, кашель с мокротой, который усиливается в том случае, когда человек принимает горизонтальное положение.
Особенно навязчивым такой кашель бывает ночью и под утро.
К перечисленным симптомам могут добавиться головная боль и болезненность в области носовых пазух, а также специфический шум в ушах.
Бывает, что как таковой заложенности носа нет, а слизь постоянно стекает по задней стенке горла, провоцируя кашель с мокротой или покашливания и поддерживая воспалительный процесс.
Иногда пациент долгое время пребывает в уверенности, что у него хронический бронхит и не подозревает, что проблему нужно искать в верхних дыхательных путях.
Причины постназального синдрома
Причин для стекания слизи по задней стенке горла довольно много. Самая банальная из них — острый ринит, вызванный вирусной инфекцией (ОРВИ).
Среди других, довольно часто встречающихся провокаторов — вирусные, бактериальные или грибковые риносинуситы, аллергический, вазомоторный и гипертрофический риниты, искривление носовой перегородки и другие пороки носовой полости, наличие в ней образований, например кисты Торнвальдта.
Нередко постназальный синдром сопровождает гастроэзофагеальную рефлюксную болезнь и встречается при так называемом рините беременных.Бывает, стекание слизи по задней стенке горла становится ответной реакцией организма на перемену погоды, резкое похолодание, сухой воздух, вдыхание паров химических веществ, пряную пищу и прием некоторых лекарств, в первую очередь оральных контрацептивов и препаратов для лечение гипертонической болезни.
У детей подобное состояние может быть обусловлено наличием в носу инородного тела.
Крайне редко стекание слизи бывает вызвано повышенной проницаемостью слизистых оболочек.
Диагностика и лечение постназального синдрома
Чтобы справиться с постназальным затеканием, мало понять, что такой синдром действительно имеет место быть. Важно установить и по возможности устранить причину этого состояния.
Это бывает достаточно сложно. Может потребоваться консультация не только лор-врача, но и иммунолога-аллерголога, реже — гастроэнтеролога, невролога и эндокринолога.
Обычно для уточнения диагноза проводят эндоскопию носовой полости, КТ полости носа и околоносовых пазух
Из лабораторных анализов весьма информативна риноцитограмма или цитологическое исследование отделяемого из носа. Это простое исследование позволяет доктору понять: имеется ли в носовой полости или его придаточных пазухах воспалительный процесс, или же причина кроется в аллергической реакции.
План дальнейшего обследования строят в зависимости от полученных результатов.
Так, при наличии хронического вялотекущего воспалительного процесса проводят бактериологическое исследование отделяемого из носа с определением чувствительности микроорганизмов к антибиотикам, иммунограмму и вирусологическое обследование.
Если же в риноцитограмме выявлено повышенное количество эозинофилов, свидетельствующее об аллергической реакции, ищут ее причину.
В случае аллергического ринита проводят терапию антигистаминными препаратами и местными стероидами (Назонекс, Авамис и др.), при наличии хронического источника инфекции в носовой полости или ее придаточных пазухах — длительную антибиотикотерапию.
Выбор в пользу того или иного препарата делают с учетом чувствительности к нему возбудителя.
В ряде случаев показана терапия местными иммуностимулирующими препаратами бактериального происхождения (Имудон, Исмиген и тп.). Для улучшения оттока экссудата из придаточных пазух носа и верхних дыхательных путей используют сосудосуживающие капли и растительный препарат Синупрет.Уменьшить местную симптоматику также позволяют полоскания носовой полости солевыми растворами и антисептиками, использование спреев с морской водой, например, Аквалора и физиопроцедуры.
Иногда, при искривлении носовой перегородки или наличия в носовой полости полипов, показана операция.
Постназальный синдром: развитие и провоцирующие факторы, симптомы, лечение
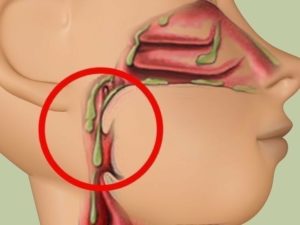
Постназальный синдром — комплекс симптомов, обусловленных стеканием избытка слизи по задней стенке носоглотки. Слизисто-гнойный секрет вырабатывается железами, расположенными в носовой полости и придаточных пазухах.
Он раздражает нервные окончания в горле, вызывая постоянные покашливания днем и приступообразный кашель ночью. Лица с постназальным синдромом испытывают дискомфорт и все время пытаются очистить горло, путем отхаркивания слизи.
Эти неприятные симптомы нарушают сон и привычный ритм жизни.
Слизь, продуцируемая железистыми структурами носоглотки, предназначена для увлажнения, очистки и защиты слизистой оболочки респираторного тракта.
Инородные тела, попадающие в организм человека вместе с вдыхаемым воздухом, задерживаются слизью в верхних отделах дыхательной системы.
Слизистый секрет фиксирует бактерии, пыльцу и другие загрязнители из окружающей среды и устраняет их, не позволяя проникнуть в бронхи и легкие.
Здоровые люди вырабатываемую в оптимальном количестве слизь не замечают. Она в течение дня проглатывается вместе со слюной или выделяется из носа. Когда ее секретируется слишком много, человек ощущает дискомфорт. Больные чувствуют, как слизистые выделения текут из носа в глотку.
Они раздражают нервные окончания кашлевых зон, расположенных на ых связках и надгортаннике. Днем человек заглатывает слизь, поэтому кашель отсутствует, возникают лишь незначительные покашливания. Ночью больной занимает горизонтальное положение, мешающее свободному стеканию секрета.
Он скапливается в горле и вызывает сильный приступообразный кашель, нередко заканчивающийся рвотой.
Синдром постназального затекания является довольно распространенным недугом. Он встречается повсеместно. Основными причинами заболевания являются риниты, синуситы, врожденные пороки носоглотки.
Синдром развивается у детей гораздо чаще, чем у взрослых.
Это связано с узостью респираторного тракта, незрелостью структурных элементов дыхательной системы и не полностью сформировавшимся иммунитетом.
Диагностика патологии заключается в проведении риноскопии, фарингоскопии, рентгенографии и томографии. Лечение синдрома направлено на устранение воспалительного процесса в носоглотке медикаментозным или хирургическим путем.
Причинные факторы
Постназальный синдром — полиэтиологическое заболевание, связанное с негативным воздействием экзогенных и эндогенных факторов.
Основные причины развития синдрома:
- основные причины постназального синдромаПоллиноз — сезонная аллергия на пыльцу растений. Организм вынужден синтезировать много слизи, чтобы удалить все раздражающие вещества с носоглотки.
- Инфекционные заболевания бактериальной и вирусной этиологии проявляются различными респираторными признаками, одним из которых является постназальный синдром. Выработка большого количества слизистого секрета необходима, чтобы смыть микробов. Гиперпродукция слизи – признак того, что организм работает правильно.
- Холодный и сухой воздух раздражает нос и горло. Избыток слизи необходим, чтобы увлажнить слизистую оболочку и согреть дыхательные пути, тем самым облегчить раздражение.
- Аномалии строения носоглотки — искривление перегородки носа, деформация раковин, врожденные кисты.
- Заболевания ЖКТ с забросом желудочного содержимого в носоглотку.
- Разрастание аденоидных вегетаций и их воспаление – аденоидит.
Постназальный синдром – осложнение острого воспаления верхних дыхательных путей: ринита, синусита, ринофарингита, а также новообразований: полипов и кист в носу.
Факторы, предрасполагающие к развитию синдрома:
- Плохая экология в районе проживания,
- Профессиональные вредности,
- Агрессивное воздействие химических веществ,
- Употребление недостаточного количества жидкости,
- Курение и злоупотребление алкоголем,
- Неадекватное применение сосудосуживающих капель в нос,
- Бесконтрольный прием антибактериальных средств,
- Сильный стресс,
- Метаболические расстройства,
- Острая пища,
- Беременность,
- Инородные тела в носу,
- Запыленность и загазованность воздуха,
- Длительное лечение оральными контрацептивами или гипотензивными средствами,
- Гормональный дисбаланс различного происхождения.
Патогенетические стадии развития синдрома:
- Воспаление органов дыхания — носа, глотки, гортани,
- Повышение проницаемости стенок сосудов,
- Экссудация,
- Дисфункция местных желез, секретирующих слизь,
- Выделение гнойных или слизистых масс,
- Стекание выделений по задней стенке глотки,
- Раздражение нервных окончаний в гортани,
- Кашель.
Симптоматика
Постназальный синдром проявляется самыми разнообразными симптомами — катаральными, астеническими, интоксикационными, диспепсическими.
Пациенты ощущают присутствие слизистой пробки в горле или комка, не исчезающего при проглатывании и вызывающего дискомфорт. Больные пытаются избавиться от слизи путем откашливания и отхаркивания. Днем они постоянно покашливают.
Ночью возникает мучительный приступообразный кашель с выделением большого количества мокроты прозрачного или желтого цвета, содержащей сгустки желеобразной консистенции. Когда больные засыпают, они громко храпят. Их могут беспокоить ночные приступы удушья.
Утром при изменении положения тела кашель усиливается, появляется тошнота с рвотными позывами. На пике кашля открывается рвота.Катаральный синдром проявляется заложенностью носа и нарушением дыхания, болью, першением и зудом в горле, сухостью и жжением в носу, охриплостью, осиплостью и гнусавостью голоса. Общие астеновегетативные и интоксикационные признаки болезни: субфебрильная температура, цефалгия, недомогание, слабость.
Воспаление с носоглотки часто распространяется на соседние органы – придаточные пазухи и гортань.
При этом у больных появляется острая боль в горле, затрудняющая процесс приема пищи и питья, а также дискомфортные и болезненные ощущения в проекции пораженного синуса.
При падании слизи в желудок возникают расстройства пищеварения, проявляющиеся снижением аппетита, абдоминальной болью, метеоризмом.
Постназальный синдром осложняется распространением воспаления в нижние отделы респираторного тракта. У больных развиваются фарингиты, ларингиты, трахеиты, бронхиты и пневмонии, которые часто рецидивируют и плохо поддаются терапии.
Диагностические мероприятия
Симптоматика постназального синдрома неспецифична, а диагностика затруднительна. Она заключается в опросе и осмотре больного, сборе жалоб и анамнеза, проведении лабораторных и инструментальных исследований.
В ходе диагностических процедур необходимо выявить причину синдрома, чтобы в дальнейшем выбрать правильную тактику лечения. Оториноларинголог обнаруживает у больного оранжево-коричневую слизь, содержащую сгустки и стекающую из носа в глотку.
Но и при отсутствии слизи у больного в момент обследования можно поставить предварительный диагноз. Только при данной патологии характерный сухой кашель сопровождается выделением мокроты из дыхательных путей.
Методы, применяемые для выявления патологии:
- Выслушивание жалоб,
- Сбор анамнестических данных,
- Общий осмотр больного,
- Рино-, ото- и фарингоскопия,
- Гемограмма,
- Микробиологическое исследование отделяемого носоглотки на микрофлору,
- Рентген пазух носа,
- КТ или МРТ носоглотки,
- Аллергопроба,
- Иммунограмма.
В тяжелых случаях врачи могут заподозрить вовлечение в воспалительный процесс бронхов и легких. Для выявления начинающейся пневмонии проводят рентгенографию легких или флюорографию.
Методы лечения
Лечение постназального синдрома проводится в амбулаторных условиях. Врачебная тактика определяется причиной и характером течения патологии. Обычно специалисты ограничиваются консервативным подходом.
Медикаментозная терапия
Больным назначают препараты местного и системного действия:
- Антибактериальные спреи в нос – «Полидекса», «Изофра»,
- Системные антибиотики широкого спектра действия из группы пенициллинов «Амоксиклав», «Амоксициллин», макролидов «Азитромицин», «Клацид», фторхинолонов «Ципрофлоксацин», «Офлоксацин»,
- Местные иммуностимуляторы – «Имудон», «Лизобакт», «Интерферон»,
- Системные иммуномодулирующие средства – «Полиоксидоний», «Имунорикс», «Ликопид»,
- Антигистаминные препараты – «Зодак», «Цетрин», «Лоратадин»,
- Спреи на основе морской соли для промывания носа – «Аквалор», «Аквамарис»,
- Сосудосуживающие назальные капли – «Тизин», «Ксилометазолин», «Ринонорм»,
- Местные глюкокортикостероиды – «Фликсоназе», «Тафен»,
- Спреи в горло – «Мирамистин», «Тантум верде», «Гексорал»,
- Витаминные комплексы – «Витрум», «Центрум».
При наличии у больного лихорадки схему лечения дополняют жаропонижающими средствами. Симптоматическая терапия также включает противокашлевые, муколитические и отхаркивающие препараты.
При забросе желудочного содержимого в пищевод необходимо нормализовать питание, исключив из рациона жирную, острую, соленую, копченую, маринованную пищу, спиртные напитки, крепкий чай и кофе.
Есть следует за 4 часа до сна.
Физиотерапия и хирургия
Физиопроцедуры, применяемые для лечения воспалительных процессов в носоглотке:
- УФО,
- Электро- и фонофорез,
- Лечение ультразвуком,
- УВЧ,
- Парафиновые аппликации на нос,
- Лазерная терапия.
Ингаляционное введение лекарственных препаратов оказывает быстрое лечебное воздействие: выводит вязкую мокроту из носоглотки и снимает местные воспалительные явления. Для лечение постназального затека используют щелочные и сложные ингаляции. Больным рекомендуют вдыхать пары эфирных масел, отваров лекарственных трав, муколитиков.
Хирургическое лечение показано больным, которым не помогла медикаментозная терапия, и очаг воспаления не был ликвидирован. Операцию проводят также лицам, имеющим врожденные пороки развития носоглотки, новообразования в носу, аденоидные вегетации. В настоящее время такие операции проводятся эндоскопическим методом.
Народная медицина и фитотерапия
Народные средства дополняют, но не заменяют традиционное лечение. Они не насколько эффективны, как медицинские препараты, но все же оказывают положительный эффект и не наносят вреда здоровью. Они помогают лечить синдром, когда причина его неясна.
Наиболее эффективными средствами народной медицины, предназначенными для лечения воспаленной носоглотки, являются следующие:
- Для полоскания горла – настойка прополиса, солевой раствор, настои и отвары лекарственных трав, перцовая настойка,
- Для закапывания носа — сок алоэ, календулы или свеклы,
- Мед с алоэ для приема внутрь от кашля, мед с календулой – от боли в горле,
- Травяной чай из мать-и-мачехи, зверобоя и липы с имбирем, медом и куркумой,
- Вода с медом и соком лимона для приема внутрь,
- Ароматерапия — использование эфирных масел розмарина, эвкалипта и лаванды для проведения ингаляций.
Постназальный синдром часто возникает у беременных женщин и усиливает проявления токсикоза. Лечение недуга проводят с помощью антисептиков и средств на основе морской соли для промывания носа.
Профилактические меры
Выполняя простые правила, можно избежать развития постназального затека:
- Повышение общей резистентности организма и иммунной защиты,
- Закаливание — контрастный душ, обливания холодной водой, ходьба босиком,
- Занятия спортом, утренняя гимнастика, вечерние пробежки, плавание, фитнес,
- Прием иммуномодуляторов во время эпидемий,
- Сбалансированное, рациональное, витаминизированное питание,
- Борьба с вредными привычками — табакокурением, приемом спиртных напитков, гиподинамией,
- Исключение общего и местного переохлаждения,
- Санация очагов инфекции — лечение синусита, кариеса, отита,
- Осторожное применение деконгестантов,
- Частые пешие прогулки на свежем воздухе,
- Поддержание оптимальной температуры и влажности в помещении,
- Ежедневная влажная уборка в комнате,
- Использование увлажнителей воздуха в отопительный период,
- Проветривание спальни в течение часа перед сном,
- Хирургическая коррекция врожденных структурных аномалий носа.
Постназальный синдром имеет благоприятный прогноз при условии своевременной и правильной терапии. Болезнь обязательно надо лечить.
Стекание слизи прекращается после выявления и устранения причинного фактора. В запущенных случаях развиваются серьезные осложнения со стороны бронхолегочного аппарата.
Чтобы защитить себя от дискомфорта в носоглотке, необходимо выполнять все рекомендации и назначения врача.
: синдром постназального затекания
Постназальный затек: развитие, симптомы и надежные методы лечения, рекомендации доктора

Постназальный затек – воспалительный процесс в верхних дыхательных путях, при котором стекает слизь по задней стенке носоглотки, провоцируя приступы кашля.
Выделения поступают в гортань и глотку в течение разного времени и проявляются совершенно различно. Днем мокрота попадает в горло, рефлекторно сглатывается, кашель практически не появляется.
Ночью, во время сна, слизь поступает в глотку, раздражая рефлекторные зоны и вызывая сильный дискомфорт с проявлением кашля.
Постназальный затек характеризуется наличием воспаления в носоглотке, пазухах или полости носа.
У здорового человека мокрота постоянно присутствует в носу, околоносовых пазухах, бронхах, трахее. Она выстилает слизистую, предотвращает ее высыхание и является средой для обитания микрофлоры дыхательных путей. Кроме того, в ней содержатся специфические клетки иммунной системы. Слизь начинает активно выделяться в случае, когда в организм попадет инфекция, инородное тело, аллерген.
Развитие постназального затека
Впервые описание болезни встречается в статье 1794 г., которую написал доктор Франк. Автор обозначил действие в виде «хронического катара глоточной формы». Практически через 100 лет, в 1886 г., Добелл определил, что синдром постназального затекания может проявляться в двух формах: длительной и острой.
В это время болезнь встречалась достаточно часто в США, поэтому Маккензи и МакДональд предположили, что виновником недуга стал засушливый климат и сильная пыль. В 2005 г. в Объединенном Королевстве синдрому присвоили название «риносинусит».
Медики установили, что это состояние не может быть самостоятельным заболеванием, а развивается на фоне сопутствующих патологических явлений.
Причины процесса
Постназальный синдром чаще всего вызывают лор – заболевания:
- аллергический ринит;
- бактериальный или вазомоторный синусит;
- насморк у беременных;
- грибковый синусит.
Несмотря на то, что М.Форер и С.Ананда предложили расширенный спектр заболеваний, при которых появляется мокроты в гортани, однако ЛОР – болезни остаются ведущими.
Важно! Во время болезни в слизи повышается содержание иммунных клеток, которые способны уничтожать патогенную микрофлору.
Медики называют и другие причины стекания слизи по задней стенке носоглотки:
- аномальное развитие пазух носа – кистообразное формирование «сумка Торнвальдта», при котором в изолированном пространстве возле глоточной миндалины проходит воспаление.
Кисты при определенных условиях разрываются и с носоглотки стекает слизь.
По статистике, болезнь распространена практически у 3% населения;
- дивертикулы пищевода – выпячивание стенок пищевода;
- ларингофарингеальный рефлюкс – содержимое желудка выбрасывается в пищевод, вызывая постназальное затекание.
Основные симптомы
Признаки синдрома очень сходны по своим проявлениям с простудными заболеваниями, поэтому больные обращают на них внимание только тогда, когда заболевание начинает приносить массу неудобств.
Постназальный затек по своим симптомам похож на ОРЗ
Клинические симптомы постназального затека:
- затрудненное дыхание;
- заложенность носовых пазух;
- неприятное ощущение в гортани;
- кашель;
- хрипы в грудной области;
- сухость слизистой;
- выделение мокроты грязно – оранжевого цвета.
Неприятные проявления усиливаются после пробуждения. Больные жалуются на приступы кашля до рвоты, чувство сосредоточения слизистых выделений в горле. Симптомы синдрома постназального затекания часто становятся источником фарингита (воспаление глотки), при котором стекающая слизь по задней стенке носоглотки вызывает ее воспаление.
Отличительным показателем при постназальном затекании является наплыв густой мокроты в задних участках носовых раковин. При осмотре врач выявляет вязкие потоки слизи, которая течет из носа или околоносовых пазух в глотку, пропуская небо. В этом случае речь идет о позитивном характере синдрома.
Если патологических сгустков слизистых выделений не наблюдается, отмечают негативный характер заболевания.
Диагностика и лечение
Для уточнения диагноза проводят тщательные исследования, поскольку клинические признаки не являются индивидуальными для конкретного заболевания. Общая картина складывается на основании следующих показателей:
- жалоб пациентов;
- результатов осмотра;
- совокупности сведений о начале болезни;
- результата рентгенограммы;
- КТ.
Лечение постназального синдрома затекания основано на терапии первичного заболевания, вызвавшего неприятные симптомы. В некоторых случаях это не оправдано. Даже после полного курса терапии, ощущение, что стекает слизь по задней стенке, остается. Классическое лечение постназального синдрома сводится к приему:
- кортикостероидов, которые используют интраназально – слизистую орошают лекарственными препаратами через носовые полости (спреями);
- антибиотиков — если ринит бактериального происхождения;
- антигистаминных лекарств;
- медикаментов, снимающих отечность – при неаллергическом насморке.
Иногда лечение стекания слизи по задней стенке носоглотки сводится к хирургическому вмешательству. Операцию проводят на задних окончаниях носовых пазух. Зачастую положение может исправить:
Лечение воспаления задней стенки носоглотки возможно методами народной медицины:
- Орошения. Наиболее популярным рецептом остается водно-солевой раствор. Промывания носоглотки проводят 3–4 р./сутки. Отвар календулы и ромашки снимают воспаление слизистой, разжижают и выводят слизь. Для приготовления 1 ст. л. травы измельчают и заваривают стаканом крутого кипятка. Настаивают 15-20 мин. Раствор фильтруют и используют для полосканий горла и промывания носоглотки.
- Ингаляции. Используют лекарственные травы, эфирные масла с противовоспалительным эффектом (масло эвкалипта, сосны, чайного дерева), отварной картофель в кожуре, щелочные минеральные воды.
- Тепловые компрессы.
Важно! Врачи утверждают, что частые полоскания носоглотки и ротовой полости разжижают слизь, снимают болевые ощущения и ускоряют процесс выздоровления.
Медики рекомендуют создать в помещении воздух оптимальной влажности, исключить раздражающие факторы (курение, использование духов), пить больше жидкости.
Аллергикам использовать постельное белье и одежду только из гипоаллергенных материалов. Постназальный синдром не всегда поддается домашнему лечению.
При появлении первых проявлений необходимо обратиться в клинику для уточнения диагноза и назначения адекватной терапии.
