Патологическое образование мягких тканей паравертебральной мышцы спины
паравертебральные мышцы, устранение дисбаланса, Киев
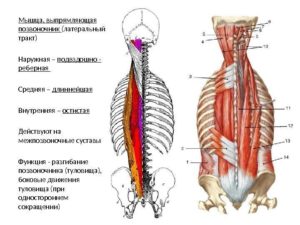
Позвоночник — (лат. columna vertebralis) — несущий элемент скелета позвоночных животных (в том числе, скелета человека); основная часть осевого скелета человека.
Позвоночник: роль и строение
Позвоночник представляет собой сложный костно-суставной аппарат, сердцевина которого — центральный канал формируется в самом раннем возрасте эмбриона. Таким образом, нервные окончания абсолютно всех внутренних органов и частей тела связаны с позвоночником.
На протяжении жизни, элементы позвоночника выполняют функцию природной пружины, выдерживая большие статические и динамические нагрузки при ходьбе, нейтрализуя силы гравитации, земного притяжения. Позвоночник условно разделяется на 5 отделов: шейный, грудной, поясничный, крестцовый, копчик.
Нарушение работы любого из позвонков немедленно сказывается на функциях соответствующих органов и всего организма, что и проявляется в соответствующей симптоматике.
Позвоночник: шейный отдел
Шейный отдел, наиболее подвижный, состоит из 7 позвонков C1-C7 (vertebra cervicis 1 — vertebra cervicis 7). Первые два позвонка — атлант (лат. atlas) и аксис (лат. axis) отличны по своей конституции от остальных позвонков.
- С1 гипофиз, внутреннее ухо, мозг, симпатическая нервная система: головные боли, нервозность, повышенное артериальное давление, проблемы со сном.
- С2 — глаза, зрительный и слуховой нервы, височные кости: заболевания глаз, аллергия, снижение слуха, обмороки.
- С3 щеки, внешнее ухо, лицевой нерв, зубы: невралгии, невриты, угри.
- С4 нос, губы, рот, евстахиева труба: нарушение слуха, увеличенные аденоиды.
- С5 горловые связки: боль в горле, тонзиллит, ларингит.
- С6 мышцы шеи, предплечья: боли в шее, в плечах, в затылке.
- С7 щитовидная железа, плечевой сустав, локтевой сустав: гипотиреоз, нарушение подвижности в плечах и локте.
Позвоночник: грудной отдел
Грудной отдел насчитывает 12 позвонков, к телам которым прикрепляются ребра. Соединенные впереди грудиной, грудные позвонки и 10 ребер составляют грудную клетку.
- D1 руки, запястья и ладони, пищевод, трахея: астма, кашель, боли в руках и ладонях.
- D2 руки, запястья и ладони, пищевод, трахея: аритмия, боли за грудиной, ишемическая болезнь.
- D3 бронхи, легкие, плевра, грудь, соски: бронхиты, астма, плевриты, пневмония.
- D4 желчный пузырь, общий желчный проток: камни в желчном пузыре, желтуха, нарушение усвоения жиров.
- D5 печень, солнечное сплетение: расстройства работы печени, желтуха, нарушение свертываемости крови.
- D6 печень, солнечное сплетение: гастриты, язвы, расстройства пищеварения.
- D7 Поджелудочная железа, двенадцатиперстная кишка: диабет, язвы, расстройства пищеварения и стула.
- D8 Селезенка, диафрагма: расстройства пищеварения, икота, нарушение дыхания.
- D9 Надпочечники: аллергические реакции, слабость иммунной системы.
- D10 Почки: болезни почек, усталость, слабость.
- D11 Почки, мочеточники: расстройства мочеиспускания, хронические заболевания почек.
- D12 Тонкая и толстая кишки паховые кольца, фаллопиевы трубы: нарушения пищеварения, заболевание женских половых органов, бесплодие.
Позвоночник: поясничный отдел
Поясничный отдел состоит из 5 позвонков, тела которых — самые крупные ввиду больших нагрузок на поясницу.
- L1 Аппендикс, брюшная полость, слепая кишка, верх бедра: грыжи, запоры, колит, диарея.
- L2 Аппендикс, брюшная полость, слепая кишка, верх бедра: аппендицит, кишечные колики, боли в бедре и паху.
- L3 Половые органы, мочевой пузырь, коленка: расстройство мочевого пузыря, импотенция, боли в коленях.
- L4 Предстательная железа, голени, стопы: боли в коленях, стопах, ишиас, люмбалгии, нарушения мочеиспускания.
- L5 Голени, стопы, пальцы ног: отеки, боли в лодыжках, плоскостопие.
Позвоночник: копчик и крестец
Крестцовый отдел состоит из 5 крестцовых позвонков.Копчик состоит из 3-5 позвонков.
- Крестец: бедренные кости, ягодицы: боли в крестце
- Копчик: прямая кишка, задний проход: геморрой, нарушение функции тазовых органов.
Позвоночник: классификация патологий
Заболевания позвоночника могут быть как вертебральные (поражение различных тканей и структур позвоночника), так и экстравертебральные (процессы в околопозвоночных тканях).
Патологии позвоночника делятся по следующим признакам: дефекты осанки и деформации позвоночника; неврологические (радикулит, радикулопатия) заболевания; ревматологические заболевания (миозит, остеопороз, спондиллоартроз).
Основные симптомы Наиболее частые симптомы заболеваний спины и позвоночника: боль — различная по интенсивности и характеру, локализуется в области поражения; ограничение подвижности позвоночника; изменение осанки; онемение кожи спины, рук или ног; нарушение целостности костной ткани позвоночника.
Косвенные признаки О неблагополучном состоянии позвоночника свидетельствуют следующие признаки и синдромы: головокружение; дисфункция тазовых органов, сердца, дыхательной системы; нарушение пищеварения; нарушение сна, появление кошмаров; обморок; ирритативно-рефлекторные (цервикалгия, цервикокраниалгия, цервикобрахалгия); мышечно-тонические синдромы (передней лестничной мышцы, нижней косой мышцы головы, лопаточно-реберный , торакалгия, межлопаточный, напряжения мышц и т. д.); нейродистрофические (плечевой эпикондилоз, синдром Стейнброкера); корешковые синдромы; шейный и поясничный радикулит, люмбалгия, люмбаго, люмбоишиалгия, кокцигодиния, ишиас, стеноз спинномозгового канала, фибромиалгия.
Дефекты осанки и деформации позвоночника
Деформации спины и позвоночника, влекущие нарушения функционирования грудной клетки.
Патологический кифоз
Патологический кифоз — синдром «круглой спины», также — сутулость, горбатость, болезнь Шейермана-Мау (дорзальный юношеский кифоз). Клинические симптомы: плечи и верхняя часть туловища человека поданы книзу-вперед, сужая грудную клетку, опуская диафрагму, ослабляя мышцы брюшного пресса.
Продолжительное течение приводит к клиновидной деформации позвонков, разрушению межпозвонковых хрящей (см. [wiki]межпозвонковые диски[/wiki]), растяжению мышц спины, нарушению функции мышц передней брюшной стенки.
Изменение анатомии грудной полости ограничивает подвижность рёбер, деятельность межрёберных мышц, дыхательную функцию лёгких.
Патологический лордоз
Патологический лордоз (изгиб позвоночника выпуклостью вперёд, компенсаторная реакция на физиологический кифоз в шейном и поясничном отделах позвоночника) формируется в большинстве случаев на первом году жизни.
Различают первичный патологический лордоз — следствие патологических процессов и воспаления позвоночника, в т.ч.
контрактуры подвздошно-поясничной мышцы или торсионного спазмом мышц спины; и вторичный патологический (компенсаторный) лордоз — симптом врожденного либо патологического вывиха бедра, сгибательной контрактуры или анкилоза тазобедренного сустава в порочном положении.
Деформации: Сколиоз, сколиотические искривления, сколиотическая болезнь
Сколиоз и сколиотическое искривление (не путать с диагнозом «сколиотическая болезнь») — изгиб позвоночника в боковой проекции, вызывающий дискомфорт в грудном отделе при сидении или движении.
В 20% сколиоз возникает вследствие врождённых деформаций позвонков (синдром Клиппеля-Файля), заболеваний нервно-мышечной системы (полиомиелит), соединительных тканей, обмена веществ костей, после травм и ампутаций, операций по удалению злокачественных опухолей; у детей после операций на сердце или из-за такого анатомического дефекта, как укорочение ноги. Сколиотическая болезнь (идиопатический сколиоз, быстропрогрессирующий сколиоз) — прогрессирующее диспластическое заболевание растущего позвоночника преимущественно девочек в возрасте 6—15 лет; боковое искривление позвоночника с торсией (ротацией) тел позвонков.
Неврологические заболевания позвоночника
Неврологические заболевания позвоночника по этиологии делятся на аномалии развития; дистрофические, дегенеративные и метаболические поражения (остеохондроз, спондилез, спондиллоартроз и т.п.
); травмы; воспалительные заболевания: вирусные, бактериальные, паразитарные (болезнь Бехтерева, микоз, сифилитический спондилит, туберкулезный спондилит и т.п.).
Механизм таких патологий как радикулит и радикулопатия практически идентичен: механическое влияние на отдельные корешки спинномозговых нервов вызывает простреливающую острую боль.
Самая частая причина радикулита (воспаления корешков спинномозговых нервов) и радикулопатии — остеохондроз, при котором пространство между позвонками уменьшается вследствие разрушения хрящевого диска, что и вызывает сдавливание костными отростками нервных волокон.
Ревматологические заболевания позвоночника
Ревматологические заболевания: миозит (отклонения в работе мышц при вторичном поражении позвоночного столба); остеопороз (нарушение минерализации костей), анкилозирующий спондиллоартрит отличаются вовлечением в деструктивный процесс других систем организма: мышечной, эндокринной и др.
Позвоночник: факторы, провоцирующие заболевания
Появлению патологических процессов в позвоночнике предшествуют следующие ситуации:
- возрастные изменения;
- неподвижный образ жизни или интенсивные физические нагрузки;
- неправильные позы;
- травматические повреждения;
- лишний вес;
- вредные привычки;
- дисбаланс в питании;
- наличие в анамнезе хронических заболеваний;
- интоксикация, инфекции.
Важно помнить, что сбои в работе позвоночника вызывает такое «безобидное» заболевание, как плоскостопие
Позвоночник: инновации в профилактике и коррекции патологий
Чтобы сохранить позвоночник здоровым, достаточно следовать простым рекомендациям, которые помогут сохранить правильную биомеханику тела и движения, а также регулярно посещать Центр реабилитации Инвента Орто или кабинет подолога по месту жительства.
Следуя этим несложным советам и используя в обуви ортопедические стельки Инвента, вы как можно дальше отодвинете возрастные изменения опорно-двигательного аппарата, заболевания позвоночника и суставов.
Ортопедические стельки корректоры-компенсаторы® снимут воспаление, нагрузку с позвонков и межпозвоночных дисков, улучшат кровообращение, питание тканей и иммунитет.
Диагностика МРТ грудного отдела позвоночника при болевом синдроме в спине
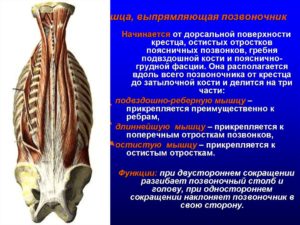
При заболеваниях позвоночника боль может иррадиировать в любую часть грудной клетки, но чаще всего в область реберных хрящей, лопаточную и паравертебральную области. При поражении грудных позвонков боль также может возникать по передней поверхности грудной клетки и за грудиной, поэтому поставить диагноз весьма трудно.
Болеют люди всех возрастов, даже дети. Боль может напоминать стенокардию, желчную колику и другие заболевания внутренних органов. Ища причину боли, нужно исключить не только стенокардию, инфаркт миокарда, расслаивающую аневризму аорты, пневмонию, плеврит, но и болезни позвоночника.
1. Основная причина боли в спине – поражение суставов позвоночника при остеохондрозе и остеоартрозе.
Наиболее часто происходит поражение межпозвоночных суставов, сочленений ребер и позвоночника — суставов головок ребер и реберно-позвоночных суставов.
Боль при подобных поражениях локализуется на 3-4 см латеральнее задней срединной линии, что примерно соответствует локализации этих суставов.
Нередко наблюдается отраженная боль в заднем, боковом и даже переднем отделах грудной стенки.
Признаки артроза реберно-позвоночных соединений
К остеоартрозу позвоночника предрасполагают травмы грудной клетки, они особенно часты в контактных видах спорта.
Признаки остеоартроза
Грыжи межпозвоночных дисков встречаются в грудном отделе позвоночника достаточно редко, что обусловлено большой стабильностью этого отдела позвоночника. Если грыжи и возникают, то чаще ниже уровня Th9 позвонка.
Основной симтом – боль в спине, иррадиирующая в зону иннервации ущемленного корешка.
Большие грыжи межпозвоночных дисков могут сдавливать спинной мозг, что проявляется нижним центральным парапарезом, нарушением чувствительности ног и нижней части туловища, недержанием мочи.Остеохондроз. Грыжа диска, грыжевой секвестр.
Протрузия диска
2. Причиной болевого синдрома также могут быть переломы позвонков.
В силу анатомических особенностей чаще всего встречаются компрессионные переломы грудного отдела позвоночника, как травматические, так и патологические, вызванные разрушением позвонков вследствие миеломной болезни, метастатического поражения или остеопороза.
Посттравматическая компрессия Тh7-Th9, Th11 позвонков, хр. период, усиление грудного кифоза
Травма, компрессионный перелом (острый период)
| Компрессионно-оскольчатый перелом Th11 позвонка | Метастазы, патологические переломыTh9, Th10 позвонков. Центральный стеноз позвоночного канала. |
| Остеопоротическая деформация Th6 позвонка | Метастазы, патологический перелом Th10 позвонка. Посттравматическая деформация Th2 позвонка. |
3. Боль в спине может быть вызвана инфекционным или воспалительным поражением костных структур позвоночника и окружающих мягких тканей
Остеомиелит позвоночника может быть как неспецифическим, так и специфическим ( при бруцеллезе, туберкулезе, сифилисе, брюшном тифе). Помимо боли в спине при остеомиелите наблюдаются общие симптомы – недомогание, слабость, лихорадка. Неспецифический остеомиелит следует подозревать у молодых людей, бруцеллезный – у сельскохозяйственных рабочих, туберкулезный – у иммигрантов, заключенных.
Клинический пример:
Жалобы на сильные боли в грудном отделе позвоночника. Пациент освободился из тюрьмы, в анамнезе tbc.
На уровне Th7-Th8 специфический туберкулезный спондилит +реконверсия костного мозга позвонков.
Т1 Sag T2 Sag
Т1 Sag T2 Sag
Т1 Sag T2 Sag
Т2 Cor Т2 Stir
Т2 Tra
ПостконтрастСпондилит Th5-Th6; миелит (Th3-Th6); эпидурит Th5-Th6. Стеноз позвоночного канала. Остеохондроз. Деформирующий спондилоартроз
4. Выраженной, постоянной и быстро нарастающей болью в спине, сохраняющейся в покое и ночью, сопровождающейся зачастую похудением, лихорадкой, недомоганием характеризуются новообразования позвоночника.
Деформация и разрушение позвонков могут быть вызваны первичными опухолями позвоночника, метастазами опухолей внутренних органов, а также опухолями спинного мозга, его корешков и оболочек.
Экстрадуральное объемное образование (Tr позвонка Th7). Стеноз позвоночного канала; компрессия спинного мозга.
Множественные метастазы с поражением тел и отростков позвонков, стеноз позвоночного канала
Гемангиомы Th5, Th10 позвонков
Очаг патологического МРС в передне-верхних отделах тела Th12 позвонка (диф диагноз между дистрофией /по типу Modic 3/ и метастазом.
Интрадуральное экстрамедуллярное объемное образование на уровне Th12 позвонка.
Т1 Sag Т2Sag
Постконтраст
Интрамедуллярное объемное образование грудного отдела спинного мозга на уровне Th8
Экстрадуральное объемное образование позвоночного канала на уровне Th12 позвонка (более вероятно эпидурит, диф диагноз с объемом)
Т1 Sag Т2Sag
постконтраст
Нередко поражением позвоночника сопровождаются миеломная болезнь и лимфомы.
Множественные объемные образования средостения и паравертебральных мягких тканей (возможно лимфопролиферативный процесс)cтруктурные изменения костного мозга (миеломная болезнь)
Из доброкачественных опухолей отдельно следует упомянуть остеоид-остеому. Эта опухоль дает своеобразную клиническую картину – боль в спине усиливается после употребления алкоголя и уменьшается после употребления аспирина.
Остеоид-остеома
После проведения лучевой терапии различных онкологических процессов позвоночника или внутренних органов происходят типичные изменения костного мозга позвонков – его истощение (жировая дегенерация).
Признаки истощения костного мозга Th6-Th8 позвонков (постлучевые изменения)
5. Причинами боли в спине в молодом возрасте могут быть анкилозирующий спондилит и остеохондропатия позвоночника (б-нь Шейерманна-Мау).
Болеют в основном мальчики – подростки.
Б-нь Бехтерева
Остеохондродисплазия (б-нь Шейерманна-Мау)
Остеохондродисплазия (б-нь Шейерманна-Мау) 1984 г.р.
6. У пациентов разных возрастных категорий, включая детей и подростков, боли в спине могут возникать при наличии врожденных аномалий развития
Диастоматомиелия
Бабочкообразный позвонок, сколиотическая деформация позвоночника
Многоуровневая сочетанная аномалия позвоночника
Боль в грудном отделе позвоночника часто воспринимается как боль в сердце или же человек машет рукой: «А, просто простудился, пройдет!» Но на деле боль в грудном отделе позвоночника может быть сигналом многих заболеваний, о которых мы даже не догадываемся. Чтобы исключить патологический процесс и при необходимости вовремя начать лечение, необходимо пройти полное обследование. Одним из самых современных и наиболее достоверных методов в настоящее время является метод МРТ грудной клетки.
Рекомендации по лечению вертебрального синдрома
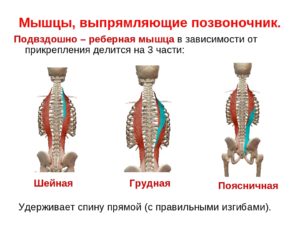
Вертебральный синдром – это комплекс признаков, которые выявляются у пациентов и подтверждают связь боли с позвоночником. Данный синдром указывает на проблему в организме в целом, а не только со спиной. На состояние позвонков влияют мышцы, органы, эмоции, и это воздействие является двусторонним. Лечить дисфункцию без выявления причин невозможно.
Классификация и характерные признаки
При постановке диагноза врачу нужно исключить другие источники проблемы: внутренние органы, стресс и спазм дыхательной мускулатуры, невралгии.
Проявлением вертебрального синдрома считают:
- нарушения физиологических изгибов – у пациентов уплощаются или усиливаются лордозы, формируются кифозы;
- образуются сколиозы – изгибы во фронтальной плоскости;
- отмечается сниженная подвижность позвоночно-двигательного сегмента – возникновение функционального блока;
- напряжение паравертебральной мускулатуры.
С позиции вертебрологии данные симптомы являются очевидными при вертеброгенном синдроме, когда источником патологии является нарушение положения и функции позвонков.
Основным критерием классификации синдромов является патогенез. Различают радикулопатии и псевдорадикулопатии (рефлекторные), вызванные напряжением в мышцах, которые пережимают нервы. Отсюда выделяют следующие виды синдромов остеохондроза:
- Компрессионные (сосудистые, корешковые, спинальные).
- Рефлекторные (нервно-сосудистые, мышечно-тонические, нейродистрофические).
Перечисленные виды синдромов могут быть связаны с позой (статикой) и быть компенсацией органических или структурных изменений. Подобная классификация показывает, что не всегда боли связаны исключительно с остеохондрозом, вызванным малоподвижным образом жизни.
Вертебральный болевой синдром классифицируют по типам:
- Немеханические бывают альгическими, связанными с малой подвижностью, дисгемическими или вегетативными. Например, асептико-воспалительный вертебральный синдром протекает со скованностью, тугоподвижностью и болями в покое.
- Механические разделяют на компрессионный, вызываемый сжатием нервного корешка и мышечным спазмом, и дефиксационный, вызываемый нестабильностью позвоночно-двигательного сегмента.
Распространенный вертебральный корешковый синдром отличается появлением боли в определенном движении. Чаще всего причиной становится слабость большой ягодичной мышцы или брюшного пресса, поэтому боли усиливаются при наклоне и разгибании.
Причины появления
Различают прямые травмы и повреждения позвоночника, а также поражения структур, связанных с ним. Причины развития синдрома условно разделяют следующим образом:
- травматические (падение на спину, травма ребер, сильный испуг и спазм диафрагмы);
- миофасциальные (мышечные дисбалансы вызывают изменение положения ребер и позвонков);
- висцеральные (заболевания внутренних органов вызывают рефлекторные проблемы в позвоночно-двигательном сегменте);
- неврогенные боли (поражение периферических нервов).
Риск вертебрального синдрома растет при перегрузках мышц, при длительном нахождении в статических позах, при стрессах и депрессиях, при злоупотреблении алкоголем и жирной пищей.
Все факторы, срывающие адаптационные возможности нервной системы, влияют на позвоночник.
С позиции вертебрологии признаются только факторы, которые являются официальными диагнозами ортопедии:
- корешковые синдромы или компрессия нервов при межпозвоночных грыжах;
- сжатие позвоночного канала при листезах позвонков;
- болезнь Бехтерева;
- остеопороз и риск компрессионных переломов позвонков;
- травмы позвоночника;
- мышечные спазмы на фоне компрессии нервных корешков;
- опухолевые процессы;
- воспаления мышц;
- сколиотические деформации;
- нарушения кровоснабжения позвонков или мышц;
- остеохондроз.
Боли в спине могут быть рефлекторными на фоне воспалительных процессов внутренних органов: панкреатита, язвы, мочекаменной болезни. Факторы взаимосвязаны и формируют патологические цепочки. Воспалительный процесс в почке приводит к фиксации ребер, ротации позвонков грудного отдела (с 10 по 12), к ослаблению ассоциированных мышц, нарушению биомеханики, формированию спазмов и боли.
Чаще всего официальной причиной вертебрального синдрома является остеохондроз, выявляемый с помощью рентгена.
Необходимая диагностика
Критериями для диагностики вертебрального синдрома по симптомам становятся:
- боли в области позвоночника;
- утомление мышц спины при нагрузке;
- усиление болей при движении позвоночника (сгибании, разгибании, развороте);
- снижение боли в положении лежа, при ношении поддерживающего корсета;
- желание принять вынужденную позу (статовертебральный синдром), обусловленную искривлением позвонков;
- снижение подвижности одного или нескольких сегментов позвоночника;
- помощь при вставании и ходьбе (опора руками, раскачивание в шаге);
- мышечные спазмы;
- дистрофия паравертебральных мышц и связок;
- триггерные точки в мышцах спины.
Диагноз «вертебральный синдром» подтверждается, если боль в спине усиливается при увеличении осевой нагрузки на позвоночник. При этом следует исключить новообразования, инфекции, воспаления в области позвонков.
Основным признаком синдрома считаются спондилографические проявления остеохондроза на рентгенограмме. На начальных фазах происходит уменьшение или увеличение лордозов. Появляются изменения в телах позвонков: замыкательные пластинки уплотняются, контуры становятся неровными. Развиваются грыжи Шморля – внедрение фрагментов межпозвонкового диска в тело позвонка.
Признаком нарушения стабильности и дистрофии являются остеофиты, при этом углы позвонков заостряются. Наросты указывают на ослабление мышц, стабилизирующих позвонки.
Протрузия и грыжа диска – это заключительная фаза заболевания, вслед за которой межпозвонковые диски подвергаются фиброзу. Выявить патологии можно с помощью МРТ и КТ.
Методы лечения
Болевой синдром при грыжах, остеохондрозе, миофасциальных дисбалансах подлежит одинаковому лечению в острой фазе, цель которого – купировать воспалительный процесс. Пациенту назначают постельный режим на 3–5 дней, используется твердый матрас и облегчение положения с помощью подушек (между ног или под шею).
Если пациент не может ограничить физическую активность, назначают корсеты с ребрами жесткости для снятия осевой нагрузки на позвоночник.
Медикаментозная терапия
Лекарственное лечение предусматривает снятие воспаления, расслабление мышечных спазмов и нормализацию тонуса нервной системы:
- Нестероидные противовоспалительные средства используются против боли. «Диклофенак» в виде внутримышечных инъекций или таблеток с максимальной дозировкой в сутки 150 мг. Иногда применяется «Анальгин».
- Миорелаксанты назначают в виде инъекций или таблеток в зависимости от домашнего или стационарного лечения («Реланиум» в растворе и «Баклофен» в таблетированной форме).
- Трициклические антидепрессанты дополняют лечение при сильных болях. Используется в малых дозах «Амитриптилин».
Среди противовоспалительных средств применяют селективные ингибиторы ЦОГ – медиаторов воспаления: «Нимесулид», «Пироксикам». При стойком болевом синдроме выполняют блокады кортикостероидами, снижающими иммунную функцию для блокировки воспалительного процесса.
Если медикаментозная терапия не помогает лечить болевой синдром на протяжении 3–4 месяцев, рекомендовано хирургическое лечение. Медианные грыжи являются наиболее опасными с позиции развития парезов. Резкое снижение чувствительности нижних конечностей и нарушение функции органов малого таза – показание к срочной операции.
Нейропротективные методы
Для регенерации нервной ткани используют комбинированные средства, которые обезболивают, снимают отек и улучшают клеточный метаболизм. В препарате «Амбене» сочетаются фенилбутазон, дексазон и цианокобаламин.
Для улучшения микроциркуляции крови используют витамины группы В в комплексах «Неуробекс». Они обладают нейропротекторной функцией и укрепляют сосудистые стенки, позволяя тканям быстрее регенерировать. Дополнительно применяют сосудистые препараты («Актовегин» и «Трентал»). Полное исцеление достигается редко, медикаменты устраняют острые симптомы.
Нетрадиционное лечение
Мануальная терапия являются ветвью медицины, но предоставляется в частном порядке за пределами клиник. Считается, что вправление позвонков решает проблему вертебрального синдрома. Но далеко не все терапевты придерживаются правил биомеханики позвонков, потому что боль возвращается.
Остеопатия также стала официальным направлением медицины. Применяется для выявления и устранения причин дисфункции – спазма сосудов, нервов, мышц, фасций. Фактически опытный остеопат работает с факторами риска вертебрального синдрома.
Другие нетрадиционные методы включают:
- рефлексотерапию, снимающую натяжение нервов;
- гирудотерапию для устранения отеков;
- гомеопатию, убирающую дисфункции внутренних органов.
Нетрадиционные методы включают настои и отвары трав, компрессы на основе спирта или скипидара и другие средства народной медицины.
Рекомендации по профилактике
Для профилактики болей в позвоночнике нельзя выбирать тактику «берегу себя» или «тренируюсь активно».
Сидячий образ жизни и интенсивные физические нагрузки одинаково ведут к травмам, потому что причиной вертеброгенного синдрома становится нарушенная биомеханика – включение мышц в определенное движение.
Слабость или заторможенное включение мускулатуры вызывает дисбалансы, спазмы и боли. Остеохондроз как хроническое заболевание выступает лишь симптомом нарушения функции окружающих позвоночник мышц.
Лечение при вертебральном синдроме должно включать восстановление мышц. Лучшим профилактическим средство является ходьба нормальным перекрестным шагом с маховыми движениями руками. Именно ротационное движение плечевого пояса разгружает позвонки, улучшая трофику тканей.
(4 3,50 из 5)
Загрузка…
Паравертебральные мягкие ткани что это
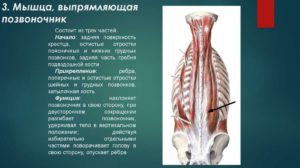
Магнитно резонансная томография позвоночника — один из достоверных методов исследования, позволяющих произвести оценку состояния мягких образований и костных конструкций позвоночного канала и столба.
Данный способ диагностирования оправдывает себя в выявлении грыжи дисков, дегенеративно-дистрофических заболеваний, воспалительных и травматических опухолей самого позвоночника, структур его канала и мягких тканей.
Только таким методом достоверно определяется наличие демиелинизирующиго заболевания спинного мозга. Контрастирование позволяет осуществить дифференциальный анализ и обследование объемных образований позвоночного канала.
Итак, магнитнорезонансное исследование позвоночного отдела — метод, который признан как безопасный, достоверный и высокоинформативный способ диагностирования, посредством которого возможно осуществление комплексного анализа состояния таких отделов позвоночника:
- позвонки, межпозвонковые суставы, диски;
- мягкие ткани, приближенные к хребту, в особенности паравертебральные мышцы;
- спинной мозг, нервные корешки, еще нервные оболочки.
При грыже межпозвоночных дисков и ряде других дегенеративно-дистрофических заболеваний позвоночного отдела томография является основным исследовательским приемом. Благодаря такой методике определяются, невидимые на рентгене, повреждения конструкции позвоночного канала.
Контрастирование в сочетании со стандартными диагностическими исследованиями — высокоинформативный метод объемных образований в этом отделе.
Оценка нарушений в статике, выявление смещений позвонков и метаболических нарушений также стает доступной за счет использования магниторезонансного исследования.
Выявление патологических структурных изменений в позвоночном отделе есть показанием для введения в определенный участок контрастного вещества. Такие препараты и методика абсолютно безопасны, не провоцируют аллергической реакции. И в отличие от рентгенодиагностического обследования МРТ не предполагает наличия ионизирующего излучения.
Вместо того магнит генерирует радиоволны, которые способны трансформировать направление вращения в магнитном поле патронов, состоящих из ядра атомов водорода. В преобладающем большинстве томографов магнитное поле образуется за счет прохождения магнитного поля по обмотке катушки. Сигналы, получаемые через провода, усиливаются специальными датчиками.
Сигнал подлежит обработке компьютерной программой, которая создает ряд снимков, несущих в себе тонкие срезы тканей. Рентгенолог изучает изображения под различными углами. Данный способ визуализации наилучшим образом отличает пораженную ткань от здоровой, что делает его надежным методом диагностики.
Похожие материалы
Только для информационных целей, и ни при каких обстоятельствах не может заменить визит к врачу! © 2014
В подавляющем большинстве случаев боль в спине возникает в результате вертебральных мышечно-связочных повреждений и дегенеративного процесса в межпозвонковых дисках и суставах, а также при грыжах дисков или поясничном люмбальном стенозе (ЛС) [2].
По результатам изучения эпидемиологии болевых синдромов у взрослого населения России распространенность хронической боли в спине составляет 42,4%-56,7% [11, 19]. Ежегодная заболеваемость составляет 5% и является второй по частоте причиной обращения больных к врачу после острых респираторных заболеваний [31].
При этом боль в спине чаще беспокоит людей наиболее активной социальной группы в возрастелет [3]. Наиболее частой причиной ее возникновения у лиц среднего и пожилого возраста является остеоартроз (ОА) суставов позвоночника, остеохондроз.ОА возникает в результате воздействия механических и биологических факторов, нарушающих равновесие между процессами деградации и синтеза всех компонентов матрикса, прежде всего в суставном хряще. Важное терапевтическое и прогностическое значение имеет дифференциация вертеброгенных симптомокомплексов.
В большинстве случаев вертеброневрологическая патология вызвана дегенеративными изменениями в тканях позвоночно-двигательного сегмента (ПДС) — дугоотростчатых суставах позвонков, в МПД, связках, сухожилиях, мышцах, фасциях [5]. Отсутствует прямая коррелятивная связь между болевыми ощущениями пациентов и патологией позвоночника.
Боли в 75% случаев связаны с длительным тоническим напряжением мышц, что вызывает ишемическую туннельную невропатию на уровне шейного, грудного или пояснично-крестцового отделов. Наблюдается недооценка роли миофасциальных болевых синдромов, при которых мышца страдает первично [17].
В патогенезе вертеброгенных дистрофических синдромов большая роль принадлежит мышечному фактору. Далеко не всегда выявленные морфологические изменения в позвоночнике ответственны за боли в спине, которые беспокоят больного.
Значительно чаще встречается боль в спине неспецифической мышечно-скелетной природы без признаков вовлечения корешка. По данным Я.Ю. Попелянского (1998), А.А.
Скоромца (2001), компрессия корешка встречается на практике не более чем в 10% от общего числа больных с неврологическими проявлениями остеохондроза позвоночника [13, 16]. Традиционно, наиболее часто при ХБ в спине диагностируется миофасциальный болевой синдром (МФБС).
Однако до настоящего времени существовали различные точки зрения о правомерности критериев его диагностики у пациентов с ХБ в пояснично-крестцовой области [M. Cohen, и др, 2008; D.G. Simons и др.,цит.: 14- Разумов Д. В.].
По клиническим данным и результатам дополнительных методик исследования удается провести дифференциальный диагноз между первично-спондилогенными и первично-миогенными неврологическими синдромами.При спондилогенных синдромах боль локализованная (цервикалгия, торакалгия, люмбалгия, сакралгия, кокцигодиния) или корешковая (боль по ходу дерматома), или проводниковая (в определенных зонах конечностей и туловища). Парезы или другие нарушения функции мотонейронов имеют миотомное распространение.
Миогенная патология проявляется нарушениями чувствительности и моторики в зоне иннервации соответствующим нервом и наличием болезненности (триггерные зоны) в гипертоничной мышце. Характерно наличие отраженной боли [17].
Наиболее воспроизводимым электромиографическим (ЭМГ) феноменом у пациентов с ХБ в спине, и отличающим их от здоровой популяции, является отсутствие расслабления паравертебральных мышц при наклоне вперед — феноменом «флексии-релаксации» [Geisser M.,цит.: Разумов].
Различная ЭМГ-активация мышцы, выпрямляющей позвоночник, у пациентов с миогенным и фасеточным болевыми синдромами при статической нагрузке свидетельствует о разном функциональном состоянии мышц, консистенция которых при пальпации идентична.
Пациенты с миогенным болевым синдромом отличаются более распостраненной ЭМГ-активацией мышц, в том числе мышц плечевого пояса, что может свидетельствовать о большей роли «надсегментарных» механизмов в формировании хронических миогенных болевых синдромов, по сравнению с артропатическими болевыми синдромами[14].
Изучены анатомия, патоморфология, электрофизиология паравертебральных мышц при различных синдромах ПДС, но мало работ по лучевым методам исследования этих мышц [6, 7, 18].
Изучению мышечного фактора и паравертебральных мышц в патогенезе, клинике и терапии вертеброгенных дистрофических синдромов с помощью РКТ или МРТ при поясничном остеохондрозе посвящены значительнеое количество работ[23, 26-28].
С внедрением в клиническую практику рентгеновской компьютерной томографии (РКТ) и магнитной резонансной томографии (МРТ) стала возможной диагностика и окружающих его мягкотканных структур [1, 4, 9, 22, 24, 25, 29].В диссертационной работе Нуриевым З. Ш. проведён сравнительный анализ РКТ-данных состояния паравертебральных мышц больных поясничным остеохондрозом и здоровых волонтеров.
Определены качественные и количественные РКТ-характеристики состояния паравертебральных мышц у здоровых как вариант нормы и предложена оценка состояния паравертебральных мышц методом РКТ.
Разработанная им унифицированная РКТ-методика (качественные и количественные характеристики состояния паравертебральных мышц) позволяет точно оценить состояние паравертебральных мышц позвоночника, локализацию деструктивных изменений, в группе сгибателей или в группе разгибателей спины.
Утверждается, что рентгено-контрастная томография (РКТ) является информативным методом изучения паравертебральных мышц, позволяющий in vivo получить как количественную, так и качественную характеристики паравертенбральных мышц.
Унифицированная РКТ-методика изучения патологических изменений паравертебральных мышц у больных поясничным остеохондрозом позволяет диагностировать рентгеноанатомические и рентгеноантропометрические особенности, варианты липодистрофии мышц, наличие патологических отклонений в них, что необходимо для понимания патогенеза поясничного остеохондроза, уточнения диагноза, тактики лечения, реабилитации, клинического прогноза [10].
Однако имеется мнение, что отсутствует прямая коррелятивная связь между выраженностью клинической картины и данными рентгенологических и компьютерно-томографических исследований.
Гипердиагностика остеохондроза, как причины болей в позвоночнике, прежде всего, связана с недооценкой клинических симптомов и, напротив, с переоценкой диагностического значения рентгенографии и компьютерно- магнитно- резонансной томографии [17].
Проводят обследование связочно-мышечного аппарата позвоночника также ультразвуковым сканированием. Данный способ расширяет арсенал средств для диагностики структурных изменений в паравертебральных мягких тканях спины при повреждениях и заболеваниях позвоночника[20, 21].Отмечается, что имеющиеся литературные данныепо состоянию паравертебральных мышц с трудом анализируются, потому что разные авторы применяют для описания состояния мышечной ткани различную произвольную терминологию, используют множество вариантов измерений количественных показателей с несравнимыми результатами, порою попутно описательно сообщают состояние мышц в статьях, посвященных РКТ позвоночника[10].
Проблема изучения состояния паравертебральных мышц при заболеваниях позвоночника наиболее полно освещена в статье Shafaq N, Suzuki A, Matsumura A, Terai H, Toyoda H, Yasuda H, Ibrahim M, Nakamura H.
«Asymmetric Degeneration of Paravertebral Muscles in Patients with Degenerative Lumbar Scoliosis».
(Ассиметричная дегенерация паравертебральных мышц у пациентов со сколиозом поясничного отдела позвоночника).
Авторы отмечают, что имеется несколько исследований, описывающих гистологические и морфологические изменения в паравертебральных мышцах у пациентов с хроническими болями в поясничном отделе позвоночника (поясничный радикулит). Тем не менее, такого рода изменения у пациентов со сколиозом поясничного отдела позвоночника остаются малоизученными.
В соответствии с обозначенной проблемой авторами выполнено комплексное исследование по оценке дегенерации паравертебральных мышц у пациентов со сколиозом поясничного отдела позвоночника с помощью магнитно-резонансной томографии (МРТ) на 57 пациентах с поясничным спинальным стенозом и сколиозом поясничного отдела позвоночника (группа А), а также на 50 пациентах с поясничным спинальным стенозом, но без сколиоза поясничного отдела позвоночника (контрольная группа; группа Б). Площадь поперечного сечения и процент области жировой инфильтрации двусторонних многораздельной мышцы и длиннейшей мышцы поясницы на уровне L1-S1 были измерены с помощью аксиальной T2-взвешенной МРТ и компьютерных программ. У некоторых пациентов была проведена биопсия многораздельной мышцы, её гистологическая оценка.
Установлено, что в группе А площадь поперечного сечения многораздельной мышцы была значительно меньше, а процент области жировой инфильтрации значительно выше на вогнутой стороне, нежели чем на выпуклой на всех уровнях (р< 0.0001 для каждого уровня). Аналогичные различия были обнаружены и в длиннейшей поясничной мышце на уровнях L4-L5 и L5-S1 (р
