Гольфный мяч в сердце плода
Гиперэхогенный фокус в левом желудочке сердца плода: что это такое, опасно ли?
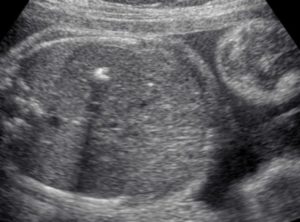
При беременности женщина проходит через три скрининговых УЗИ.
Случается, что во время второй процедуры, которая проводится во втором триместре, в правом или левом желудочке сердца (ПЖ и ЛЖ, соответственно) плода диагностируется гиперэхогенный фокус.
Данный феномен также называют «синдромом гольфного мяча». Если в процессе более углубленного обследования не выявляются хромосомные сбои, отклонение не относят к разряду опасных патологических состояний.
Что такое гиперэхогенный фокус?
Гиперэхогенный фокус в желудочке сердца плода — участок, который на УЗИ выглядит белой точкой и иногда называется «мячом для гольфа».
Увеличив изображение и рассматривая точку в определенном сечении, специалист видит округлое образование, ритмично вздрагивающее при каждом сокращении миокарда. Отсюда и термин «golall».
Согласно статистическим данным, наиболее часто это явление наблюдается у немолодых беременных и азиаток.
Методы диагностики
Несложно выявить гиперэхогенное включение в ЛЖ или ПЖ сердца плода во втором триместре при УЗИ обследовании. Чтобы убедиться в достоверности предварительного диагноза, лечащий врач направляет будущую маму на эхокардиоскопию плода. Поводом для назначения данного обследования являются:
- возраст будущей мамы старше 35 лет;
- инфекция у женщины;
- наличие болезней сердца, сахарного диабета у родственников беременной;
- выявление нарушений в области сердечной мышцы;
- слишком маленькие размеры плода;
- обнаружение маркеров, указывающих на вероятность хромосомных нарушений.
Причины возникновения
Когда-то существовало такое мнение: гиперэхогенный фокус в левом желудочке – это явный признак хромосомной патологии эмбриона (синдром Дауна и т. д.). Однако после проведения ряда исследований стало очевидно, что феномен в большинстве случаев не относится к патологическим и не требует контроля врача-генетика.
Практически в половине случаев гиперэхогенный фокус в сердце плода формируется из-за кальциноза. Этот процесс развивается, когда определенный участок миокарда слишком сильно пропитывается солями.
В этом случае эхогенный фокус появляется из-за прогрессивной минерализации костной ткани эмбриона на сроке 18-22 недель, а также из-за особенностей минерального обмена. Ближе к концу срока беременности или во время родов уплотнение рассасывается и «мяч» исчезает.
Иногда уплотнение формируется из-за образования в сердце дополнительных хорд. Хорда – тонкая нить, соединяющая сердечный клапан и папиллярную мышцу.Обычно у здоровых людей: одна мышца — одна «нить». Дополнительные хорды не выполняют каких-либо функций, но и вреда тоже не приносят. Если их слишком много, доктор может услышать шумы, вызванные током крови во время ее циркуляции через множество хорд. Как правило, такое состояние не оказывает влияния на функциональность сердечной мышцы, поэтому не требует терапии.
Что необходимо сделать при таком диагнозе?
Прежде всего следует пройти дополнительную диагностику, чтобы исключить наличие хромосомных причин. Если таковые имеются, будущей матери необходима консультация генетика.
Если проводить обследование позднее 25-й недели, оно не даст точных результатов, ведь плод увеличится в размерах, и рассмотреть признаки сердечного феномена будет крайне тяжело. Чтобы максимально просчитать вероятность развития осложнений, доктор назначает следующие меры дополнительного обследования:
- Анализ крови, позволяющий выявить наличие хромосомных нарушений у эмбриона. По результатам специалист определяет, какова вероятность того, что ребенок родится с хромосомными нарушениями.
- Фетоскопия плода позволяет исследовать плод на наличие патологий, наследственных заболеваний. Для этого через стенку детородного органа, в околоплодный пузырь вводится тончайшая трубочка. Метод довольно опасен, поскольку может спровоцировать самопроизвольный аборт. Фетоскопия применяется только в том случае, когда другие диагностические мероприятия не вносят определенности.
- Плацентоцентез по своему принципу напоминает биопсию. Клетки плаценты изымаются для анализа генетической составляющей эмбриона. Это исследование позволяет довольно быстро подтвердить или опровергнуть наличие наследственных аномалий.
- Амниоцентез (анализ амниотической жидкости). Проанализировав совокупность показателей, можно рассмотреть степень риска рождения ребенка с хромосомными отклонениями.
- Эхокардиоскопия является наиболее точным методом диагностики при ГЭФ. В совокупности с УЗИ она позволяет проследить основные показатели работы сердца. Однако использовать эхокардиоскопию позднее 25 недель беременности нельзя.
Последствия диагноза ГЭФ
Если на 11-14 неделе развития у плода с диагнозом ГЭФ формируется утолщенная шейная складка, развиваются патологии костей, а на более позднем сроке выявляются серьезные нарушения в сердце, ЖКТ, костной ткани; наблюдаются отклонения в строении черепа, конечностей –речь идет о мутации родительского генетического материала. В подобных случаях случаются хромосомные сбои и более 16% детей рождаются с синдромами Дауна, Патау, Эдвардса. Если ранее были выявлены маркеры хромосомных аномалий, необходимо наблюдение генетика.
Если гиперэхогенный фокус ЛЖ или ПЖ не вызван хромосомными нарушениями, прогноз благоприятный. Вскоре после рождения проводят контрольное обследование младенца. Результаты передают участковому педиатру. Ребенок должен находиться на учете у кардиолога до тех пор, пока не исчезнут шумы в сердце. Как правило, они пропадают к 3 годам.
В первые годы жизни дети, у которых был во время внутриутробного развития выявлен этот феномен, часто страдают от следующих симптомов:
- быстрая утомляемость во время игр, переходящая в сонливость;
- апатичность;
- приступообразная выраженная боль в груди слева;
- при малейшей физической активности отмечается одышка;
- постоянная или периодическая тахикардия;
- отечность конечностей вечером или утром после обильного питья перед сном;
- бледность кожи;
- учащенное дыхание;
- в любое время года холодные конечности.
Если данные симптомы проявились, ребенка ставят на учет к специалисту. Если к 4 годам пациент не «перерастет» патологию, ему назначается медикаментозная терапия. Иногда требуется помощь хирурга.
В редких случаях ГЭФ свидетельствует о развитии порока сердца, когда левый желудочек и митральный клапан срастаются. Данная аномалия может привести к развитию сердечной недостаточности. При этом первые проявления патологического состояния начинаются ближе к родоразрешению, как только сердце начинает работать самостоятельно.
Гэф в желудочках сердца плода – причины и исходы для ребенка

УЗИ во время беременности помогает вовремя обнаружить пороки у малыша. Гэф в желудочках сердца плода относится к факторам риска по аномалиям развития, но в большинстве случаев не оказывает негативного влияния на ребенка.
На УЗИ ГЭФ виден в виде гиперэхогенных “горошин”
Малые ультразвуковые маркеры врожденной патологии
Ультразвуковое сканирование при беременности проводится трижды в каждом триместре. Наиболее важен первый пренатальный скрининг, на основе которого можно своевременной обнаружить хромосомные аномалии у плода. Грубые анатомические пороки выявить проще всего: гораздо сложнее, когда врач видит незначительные дефекты. К малым ультразвуковым маркерам хромосомных отклонений относятся:
- Гиперэхогенный фокус в камерах сердца (Гэф в желудочках сердца плода);
- Сосудистые кисты;
- Расширенный гиперэхогенный кишечник;
- Увеличение почечной лоханки;
- Укорочение костей конечностей (бедренной или плечевой);
- Утолщение шейной складки;
- Вентрикуломегалия (расширение полостей мозга).
Ни один из этих признаков не может указывать на наличие врожденных аномалий, но при этом врач УЗ диагностики не может гарантировать отсутствие формирования порока развития. Гэф в желудочках сердца плода – это фактор риска по возможному развитию патологии и повод для внимательной оценки внутриутробного роста и развития малыша.
Гэф в желудочках сердца плода
Частота встречаемости – около 7%. Гэф в желудочках сердца плода – это маленькое образование внутри полости сердца, которое при проведении УЗИ по эхоструктуре сравнимо с костной тканью. К основным УЗ критериям патологии относятся:
- Размер от 1 до 6 мм;
- Месторасположение – на папиллярной сердечной мышце или на сухожильной хорде;
- Чаще всего выявляется в левом желудочке (94% случаев);
- Не дает специфической звуковой тени при проведении УЗИ;
- Двигается синхронно с сердечными клапанами.
Альтернативные названия Гэф в желудочках сердца плода – «гольфный мяч», «горошина». Не всегда врач ультразвуковой диагностики сможет обнаружить изменения в полостях сердца плода, но в любом случае при обнаружении «горошины» не нужно впадать в панику. К возможным исходам ГЭФ относятся:
- Уменьшение в размерах и исчезновения при беременности (около 30%);
- Сохранение на протяжении всего срока вынашивания плода и отсутствие проблем после рождения ребенка (около 60%);
- Выявление изменений в сердце новорожденного малыша (3-5%), не требующие проведения операции и самостоятельно исчезающие к 4 годам жизни ребенка.
В редких случаях при сочетании Гэф в желудочках сердца плода с другими признаками врожденных аномалий можно ожидать, что дообследование с помощью инвазивных методов диагностики выявит хромосомные аномалии или пороки развития у ребенка.
Возможные причины
Проблемы внутриутробного развития чаще всего возникают на фоне следующих факторов:
- Внутриутробное инфицирование вирусами или бактериями;
- Хромосомные абберации (отложение кальция на стенках полостей сердца часто встречается у детей с синдромом Дауна);
- Врожденная дисплазия фиброзной ткани;
- Сосудистые нарушения и дисфункция сердца плода;
- Иммунологические расстройства на фоне недоразвития тимуса;
- Аномалии развития сердца у малыша.
ГЭФ в желудочках сердца – это серьезно: при наличии факторов риска, врач назначит дополнительное обследование для исключения опасной врожденной патологии у малыша.
После выявления гиперэхогенного фокуса в сердце плода надо наблюдаться у врача и делать УЗИ по назначению доктора
Тактика ведения беременности
В большинстве случаев при обнаружении «гольфного мяча» в области сердца у ребенка необходимо продолжить наблюдение: контрольное УЗ исследование при беременности должен выполнять сертифицированный врач-диагност на современном 3D-аппарате. При подозрении на хромосомные аномалии у плода надо соглашаться на инвазивные методы исследования.
После рождения ребенка важно в первые дни и в течение первых лет жизни малыша регулярно проходить обследование у педиатра и кардиолога.
Обнаружение ГЭФ в сердце у плода – это существенный повод для внимательной оценки внутриутробного развития ребенка.
Запись опубликована в рубрике Гинекология с метками беременность, диагностика, плод. Добавьте в закладки постоянную ссылку.
Гиперэхогенный фокус в левом желудочке сердца плода: диагностика, причины
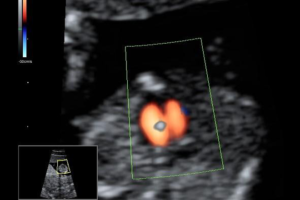
Во время проведения второго планового УЗИ часто обнаруживается гиперэхогенный фокус в левом желудочке сердца плода. Это включение представляет собой небольшую точку – дополнительную хорду, которая не несет никакого вреда ребенку, но при условии, что исключено наличие хромосомных патологий.
Описание диагноза
В месте локализации точки обнаруживается уплотнение сердечной ткани, оно может быть вызвано:
- отложениями солей;
- наличием патологии в хромосомном наборе;
- наличием дополнительной хорды, которая не влияет на полноценную работу сердца.
Если причиной, вызвавшей появление белой точки в полости сердца, является большое количество солей, то к третьему триместру она пропадает и не несет никаких последствий для плода.
Это же касается и хорды, она может вызывать шумы в сердце до определенного возраста (обычно проходят в 2-3 года), либо исчезает еще до рождения.
В любом случае при ее наличии необходимо регулярно обследовать ребенка у кардиолога.
Опасность составляет лишь диагноз, обнаруженный в сочетании с хромосомными нарушениями. В этом случае уплотнение миокарда несет опасность для жизни ребенка.
Гиперэхогенный фокус в левом желудочке сердца плода может свидетельствовать о наличии синдрома Дауна, если при анализе крови у беременной были выявлены патологические хромосомные маркеры.
На каком сроке сердцебиение плода можно прослушать
Закладка сердца приходится на четвертую неделю беременности. Уже через неделю посредством трансвагинального УЗИ можно обнаружить сокращения миокарда. Ультразвуковое обследование абдоминальным датчиком возможно провести на восьмой неделе. Если на этом сроке отсутствуют сократительные процессы миокарда, то можно делать вывод о замирании беременности.
После формирования сердце сокращается с частотой 110-130 ударов, затем количество значительно увеличивается до 170-190 (пик приходится на восьмую неделю), а после этого удары сердца у плода вновь снижаются до 120-160 за одну минуту и практически не изменяются до родов.
Прослушать сердцебиение посредством использования стетоскопа возможно лишь с двадцатой неделе, доступно это только опытным врачам. Самостоятельно прослушать, как бьется сердце ребенка, можно уже на тридцатой неделе.
Диагностика ГЭФа
Обнаружение синдрома «мяча для гольфа» осуществляется при ультразвуковом исследовании. После этого желательно посетить дополнительное 3Д УЗИ, также лечащий врач может направить беременную на эхокардиоскопию плода. Чаще всего данное исследование назначают:
- беременным в возрасте более 35 лет;
- если на раннем сроке у матери были инфекционные заболевания;
- при наличии у беременной (либо родственников) патологий сердца или сахарного диабета;
- после выявления на плановом УЗИ патологий в области сердца;
- при отставании развития плода и его размеров;
- при обнаружении маркеров, свидетельствующих о хромосомных нарушениях.
Гиперэхогенный фокус в левом желудочке сердца плода можно обследовать при помощи эхокардиоскопии на сроке 18-28 недель, после этого провести полноценное обследование не удастся, так как размеры ребенка будут слишком большими, чтобы качественно обследовать размеры и состояние его сердца.
Показатели нормы при эхокардиоскопии
Во время обследования проводится измерение всех полостей сердца. В норме эти показатели должны находится в пределах:
- длина правого желудочка – 0,5-1,75 см;
- ширина правого желудочка – 0,4-1,1 см;
- длина левого желудочка – 0,9-1,8 см;
- ширина левого желудочка – 0,44-0,89 см;
- отношение показателей ширины левого желудочка к правому – 0,45-0,9 см;
- устье аорты – 0,3-0,52 см;
- устье легочной артерии – 0,3-0,5 см;
- митральное отверстие – 0,35-0,6 см;
- трикуспидальное отверстие – 0,3-0,63 см;
- количество сердечных сокращений – 140-160 ударов/минуту.
Размер сердца плода имеет свои показатели и значительно отличается от размеров взрослого человека, так как все органы соответствуют размерам тела. Патология сердца при таком обследовании выявляется всегда, поэтому не стоит переживать о непрофессионализме узиста, если диагноз не подтвердился или врач говорит, что это не несет угрозы ребенку.
Что необходимо предпринять при выявлении ГЭФа
ГЭФ в сердце плода предполагает назначение врачом дополнительных плановых обследований. К ним можно отнести:
- УЗИ сердца ребенка с допплерографией;
- КТГ (кардиотокография);
- 3Д или 4Д УЗИ.
Если проведенные диагностические методы не опровергли наличие патологий сердца (то есть когда в крови имеются патологические маркеры и на УЗИ эти признаки подтверждаются), рекомендуется посетить генетика.
Такое исследование является очень серьезным шагом, так как несет в себе большую опасность выкидыша или замирание беременности. Поэтому проводить забор пуповинной крови или околоплодных вод необходимо лишь в самых крайних случаях.
Патология сердца может быть незначительной, тогда врач-генетик не будет направлять на такую опасную диагностику. Однако при подтверждении диагноза на объемном УЗИ лучше проконсультироваться с профессионалом на предмет опасности ГЭФ для жизни малыша.
Гиперэхогенный фокус в левом желудочке сердца плода: причины возникновения
Возникновение эхогенного фокуса в сердце ребенка может быть следствием минерализации сосудов сердечной мышцы, индивидуальной особенностью сердца (при которой обнаруживается дополнительная перегородка в сердце в виде небольшой хорды) либо хромосомными патологиями, в частности синдрома Дауна.
Плод по неделям очень быстро развивается и еще больше совершенствуется его тело и жизненно важные системы организма. Именно поэтому нужно регулярно следить за состоянием плода, что позволит вовремя обнаружить возможные проблемы с развитием или предотвратить их до появления первых симптомов.
При наличии патологических хромосомных маркеров в крови матери наличие у ребенка аномалий развития окончательно подтверждается. В этом случае родители должны принимать решение о необходимости дополнительных обследований или прерывания беременности.
Последствия диагноза для ребенка
В норме дополнительная хорда левого желудочка у ребенка исчезает в конце третьего триместра, но она может также находится в сердце всю жизнь, не неся угрозы здоровью. Об этом нужно знать и при необходимости сообщить детском педиатру, так как при прослушивании есть вероятность постановки неправильного диагноза из-за наличия шумов в сердце.
Рекомендуется также стать на учет у детского кардиолога и регулярно обследоваться на предмет наличия патологии. Как правило, к трем годам у ребенка исчезают любые признаки включения в сердечной мышце, тогда врач делает заключение об абсолютном здоровье ребенка.
Стоит ли переживать по поводу данного диагноза
Как правило, гиперэхогенный фокус в левом желудочке сердца плода не несет опасности для ребенка. После рождения и планового осмотра врачом не обнаруживается у детей никаких отклонений от нормы, возможны лишь незначительные шумы при наличии дополнительной хорды.
Когда ребенок достигнет возраста 2-3 месяцев, для большего спокойствия родителей можно сделать УЗИ сердца, в котором подробно будут указаны все размеры полостей и отверстий клапанов, количество дополнительных хорд и общее состояние сердечно-сосудистой системы. В заключении будет написан диагноз о здоровье сердца и полном соответствии возрастным особенностями (обычно до года у деток обнаруживается открытое овальное окно).
Лишь в незначительном проценте случаев дополнительная хорда левого желудочка у ребенка может привести к пороку сердца либо другим патологиям.
Но для этого недостаточно одного наличия синдрома «гольфного мяча», необходимо точное подтверждение опасности посредством проведения забора околоплодных вод или крови из пуповины и наличие после диагностики крови патологических маркеров, свидетельствующих о наличии хромосомных аномалий у плода.Если обнаружен гиперэхогенный фокус сердца плода…
Гиперэхогенный фокус в левом желудочке сердца плода – ультразвуковая находка, которую обычно обнаруживают во время проведения второго планового УЗИ. На данный момент его появление описывают у многих плодов. Специалисты считают, что он может быть как вариантом нормы, так и — только на фоне выявленных маркеров хромосомных аномалий — свидетельствовать о серьезной патологии.
Что означает гиперэхогенный фокус в сердце плода
Этот феномен еще называют такими терминами как «golall» или «мяч для гольфа (гольфный мяч)». Ее можно увидеть на фото плода как белую точку в области сердца.
Когда сонолог рассматривает ее в определенном сечении и масштабировании, он видит округлое образование, которое ритмично подпрыгивает при сокращениях миокарда (отсюда и название).
Гиперэхогенный фокус в сердце плода означает, что в том месте, где он обнаружен, произошло уплотнение структур миокарда. Это может быть:
- отложением солей (обычно это соли кальция)
- дополнительной хордой или другой аномалией развития, которая обычно не мешает сердцу нормально функционировать
- признаком хромосомной патологии.
В случае обнаружения одного только такого феномена волноваться не стоит: если это отложение солей, то оно обычно рассасывается к третьему триместру или к рождению.
Дополнительная же хорда (то есть волокнистая ткань, которая проходит от клапанов к желудочкам), по мнению большинства врачей, опасности для жизни и здоровья не представляет и на работу сердечно-сосудистой системы не влияет.
Эта же лишняя хорда может быть источником сердечных шумов, обнаруженных впоследствии у вашего малыша.
На здоровье это не сказывается, но нужно постоянно наблюдаться у кардиолога. Это нужно, чтобы в случае возникновения других проблем с кровообращением, распознать которые педиатру может помешать постоянный шум, их все-таки возможно было обнаружить.
Полнейшая инструкция по прохождению эхокардиографии сердца
Но если у вас до этого обнаруживались маркеры хромосомных аномалий (определяются по анализу крови, который обычно назначает врач-генетик), то гиперэхогенный фокус может оказаться не такой простой аномалией.
Это может быть свидетельством тяжелых хромосомных заболеваний, в частности, синдрома Дауна.
Что делать, если у ребенка обнаружен «гольфный мяч»
Инвазивная диагностика, например, кордоцентез (это прокол пуповины с последующим забором крови) или амниоцентез (прокол околоплодного пузыря с забором небольшого объема околоплодных вод) – серьезный шаг. Вначале, если такая УЗИ-патология обнаружилась, то должны быть сделаны такие шаги:
- УЗИ с объемной реконструкцией, то есть 3д УЗИ при беременности (либо УЗИ 4D )
- эхокардиоскопия (УЗИ сердца) с допплерографией
- Кардиотокография плода (КТГ)
Если все эти исследования не дадут однозначный утешительный результат, нужно обратиться к генетику. Только в самом крайнем случае:
- если в крови обнаружены опасные маркеры,
- есть другие УЗИ-признаки патологии,
по его предложению стоит проводить те инвазивные процедуры, которые указаны выше.
С какого срока можно прослушать сердцебиение плода
Сердце закладывается на 4 неделе. Первое сердцебиение плода на УЗИ можно определить уже на 5 неделе беременности. Сделать это можно трансвагинальным способом. Абдоминальным датчиком сокращения сердца можно зарегистрировать на неделю-две позже. Если на УЗИ, проведенном на 8 неделе или позже, сокращения миокарда не визуализируются, это говорит о замершей беременности.
Количество сокращений сердечной мышцы в самом раннем сроке должно составлять 110-130 в минуту. В сроке 8 недель их должно быть уже около 170-190 в минуту. На УЗИ, проведенном на 11 неделе, сердцебиение у плода прослушивается с частотой 120-160 в минуту. Такая частота сохраняется до момента родов.
Такое раннее определение сердцебиения плода слышно только на УЗИ. Даже самый опытный врач может это сделать с помощью стетоскопа с 20-22 недели. Члены же вашей семьи могут прослушать, как оно бьется, только с 30 недели.
Эхокардиоскопия плода
Проводится по таким показаниям:
- будущей матери больше 35 лет
- она страдает сахарным диабетом
- женщина переболела каким-то инфекционным заболеванием в ранних сроках
- при обычном УЗИ выявлена патология со стороны сердца
- по данным фетометрии размеры плода отстают от гестационного возраста
- у самой беременной, ее родственников или старших детей был обнаружен порок сердца
- при обнаруженных маркерах хромосомных заболеваний.
На каком сроке делать УЗИ сердца плода? Это делается, только начиная с 18 недели беременности.
После 28 недели исследование малоинформативно, так как оценка результатов исследования затруднена вследствие малого количества амниотических вод и больших размеров самого ребенка.
Эхокардиоскопия оценивает различные размеры полостей сердца и клапанов, его наполнение и сократимость. Они отличаются от измерений этого органа у взрослого человека, так как у плода совсем другая площадь тела.
Так, такое УЗИ на 22 неделе беременности представлено такими нормами (в сантиметрах):
- ширина правого желудочка (ПЖ): 0,4-1,10
- ширина левого желудочка (ЛЖ): 0,45-0,9
- отношение ширин ЛЖ/ПЖ: 0,9-1,15
- длина ЛЖ: 0,9-1,8
- длина ПЖ:0,5-1,75
- устье аорты: 0,3-0,52
- диаметр трикуспидального отверстия: 0,32-0,65
- диаметр митрального отверстия: 0,36-0,63
- устье легочной артерии: 0,28-0,5
- частота сердцебиений: 140-160 в минуту.
Цена такого исследования: 1900 – 2600 рублей.
Итак, гиперэхогенный фокус в левом желудочке сердца плода – ультразвуковой феномен, который чаще всего не означает патологию. Обнаружение такой акустической тени требует дальнейшего дообследования в плановом порядке. Назначение инвазивной диагностики без серьезных на то показаний в этом случае является необоснованным.
Поделитесь информацией с друзьями:
ВНИМАНИЕ! Информация на сайте является справочной или популярной, носит лишь ознакомительный характер. Правильное лечение и назначение лекарственных средств может проводиться только квалифицированным специалистом с учетом проведенной диагностики и истории болезни.
Удачной диагностики и лечения, здоровья и прекрасного самочувствия! Ваш uzilab.ru.
29.04.2015 УзиЛаб
Что такое гиперэхогенный фокус в желудочке сердца у плода
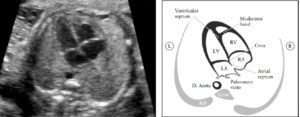
На раннем этапе беременности, при повторном ультразвуковом исследовании, будущая мама может оказаться озадаченной новостью о наличии такого диагноза, как гиперэхогенный фокус в левом желудочке сердца плода.
Такое не совсем понятное сочетание слов, бесспорно, способно повергнуть в шоковое состояние, вызвать самое искреннее беспокойство и тревогу у любой женщины, неискушенной в тонкостях и специфике медицинской терминологии.
Подобный диагноз на сегодняшний день обнаруживается практически у каждого четвёртого плода. При этом стоит выделить, что единогласного мнения ученых и врачей относительно этого образования, в сердце плода, не существует.
Большинство склонны утверждать, что гиперэхогенный фокус является своеобразной, слегка видоизмененной, разновидностью нормы. Исключение составляют те случаи, когда фокус повышенной эхогенности обнаруживается на фоне симптомов и признаков, свидетельствующих о патологических отклонениях на генетическом уровне.
Если все вышеизложенное перевести на простой язык, то вывод окажется довольно оптимистичным. Диагностирование у плода гиперэхогенного фокуса в левом желудочке сердца, для здоровья ребенка не представляет никакой опасности, исключениями являются только те случаи, когда в хромосомах имеются отклонения от нормы.
Что такое ГЭФ?
Еще советуем:Когда начинается сердцебиение у плода
Для обозначения гиперэхогенного фокусу в левом желудочке сердца плода, врачи используют характерный термин «мяч для гольфа».
Впервые этот феномен был описан в медицинской литературе в конце 19 века на Туманном Альбионе, тогда впервые и был использован данный термин.
Чаще всего такое включение обнаруживается у женщин старше 35 лет, преимущественно азиатской расы.
При ультразвуковом исследовании фокус эхогенности на мониторе имеет вид маленькой, белой точки, расположенной в районе сердца, чаще всего в левом желудочке.
При более детальном исследовании, если снимок УЗИ увеличить в несколько раз, можно увидеть хорошо различимое образование, слегка овальной формы, которая при каждом сокращении сердца как бы подпрыгивает. Именно этим объясняется употребление термина «мяч для гольфа».
В том месте, где обнаруживается гиперэхогенный фокус левого желудочка, происходит уплотнение эластичных структур сердечной мышцы.
В большинстве случаев такое уплотнение вызвано рядом сопутствующих факторов:
- отложением избытка солей кальция;
- патологиями на генетическом уровне;
- образованием дополнительной струны (своеобразной нити, натянутой от клапанов сердца к желудочкам), наличие которых в большинстве случаев не влияет на нормальную работу сердца плода.
Если формирование уплотнения в левом желудочке плода вызвано одним из вышеперечисленных факторов, то причин для беспокойства нет.
В случаях, обусловленных отложением избытка солей кальция, происходит самостоятельное рассасывание образования. Струна в большинстве случаев исчезает еще до рождения и опасности для здоровья будущего ребенка не представляет. Конечно, она может стать причиной небольших шумов, прослушивающихся в области левого желудочка, которые также в большинстве случаев проходят к третьему году жизни.
Единственной рекомендацией при обнаружении шумов в сердце, является контроль за динамикой этого образования со стороны кардиолога
Гиперэхогенный фокус в левом желудочке сердца плода может оказаться опасной патологией лишь в том случае, если его диагностированию сопутствует наличие генетического отклонения или хромосомного дефекта (появление дополнительного участка хромосомы). В 20% наличие уплотненного включения в полости сердца плода может являться признаком наличия синдрома Дауна.
Что делать при наличии синдрома?
Такой диагноз обычно ставится на 4-й недели беременности, когда у плода начинает формироваться сердце, с помощью ультразвукового исследования.
При обнаружении, во время проведения планового УЗИ, уплотнения в левой полости желудочка сердца, врачами настоятельно рекомендуется провести детальное обследование на возможность обнаружения факторов, свидетельствующих о наличии у плода скрытой патологии на хромосомном уровне:
- наличие отклонений в анатомической структуре плода;
- врожденные дефекты сердца.
Обособленное обнаружение фактора гиперэхогенности левого желудочка, при отсутствии признаков хромосомной патологии, не является поводом для беспокойства. В 70% случаев гиперэхогенное образование у новорожденных не требует коррекции и угрозу для здоровья будущего ребенка, в большинстве случаев, не представляют. В 30% случаев гиперэхогенные включения незаметно проходят к концу беременности, не оставляя следов своего присутствия.
В начале 90-х годов американскими специалистами была разработана специальная система оценивания признаков генетических патологий в баллах, при использовании ультразвукового исследования. Спустя некоторое время, российские ученые усовершенствовали эту систему, инициировав учет гиперэхогенного включения, как признак хромосомной патологии в 1 балл.
Дополнительные методы обследования
При диагностировании синдрома «мяча для гольфа» у плода с помощью ультразвукового исследования, существуют методы дополнительного обследования, позволяющие максимально просчитать риск возможных осложнений.
Гиперэхогенный фокус в левом желудочке сердца плода
Наиболее эффективными являются:
- Анализ крови на наличие хромосомных аномалий плода, показывающий вероятность рождения ребенка с хромосомными отклонениями;
- Фетоскопия плода – это обследования с помощью тоненькой трубочки, введенной в полость околоплодного пузыря через брюшную стенку или через стенку матки. Такой метод позволяет визуально обнаружить или подтвердить предположения о наличии у плода патологии и наследственных заболеваний. Метод актуален в тех случаях, когда использование других средств диагностики не приводит к желаемым результатам. Процедура сама по себе опасна. Поэтому многие врачи назначают ее в крайних случаях. Из-за риска преждевременного прерывания беременности;
- Плацентоцентез – эта процедура очень похожа на биопсию. Суть ее сводится к получению, для последующего исследования, клеток плаценты, с целью изучения генетической структуры плода. Такой метод позволяет в самые сжатые сроки получить подтверждение либо опровержение подозрений на наличие наследственных отклонений;
- Амниоцентез – исследование состава околоплодной жидкости, путем проникновения через брюшную стенку. Суммарный анализ гормонального, иммунного и биохимического показателя способствует определению степени риска рождения ребенка с хромосомными аномалиями.
Эффективным и широко применяемым способом дополнительного обследования является эхокардиоскопия.
Эхокардиоскопия
При диагностировании у плода фокуса повышенной эхогенности левого желудочка эффективным шагом окажется использование, для детального контроля за функционированием сердечной мышцы, метода эхокардиоскопии.
Эта процедура позволяет в режиме реального времени с помощью ультразвукового исследования наблюдать за основными параметрами сердца плода (наполнение предсердий, сокращение желудочков и другие) и обнаружить возможные отклонения от нормы.
Эхокардиоскопия сердца – это изучение строения сердца и его работы с помощью ультразвука
Основными показаниями для проведения обследования с помощью эхокардиоскопии являются:
- возраст беременной женщины превышает 36 лет;
- наличие у будущей матери или ближайших родственников сахарного диабета;
- недавно перенесенное инфекционное или вирусное заболевание на ранней стадии беременности;
- наличие у женщины врожденного порока сердца, при этом учитываются ближайшие родственники;
- присутствие в крови будущей матери маркеров наследственной патологии.
Проведение эхокардиоскопии является целесообразным и действенным методом лишь до 25 недели беременности. На более поздних сроках процедура окажется малоэффективной по причине большого размера плода и незначительного количества околоплодной жидкости.
Зачем становиться на учет к врачу?
Большинство научных экспериментов, проведенных с целью более детального изучения гиперэхогенного фокуса в левом желудочке сердца плода, показали, что появление дополнительной струны является следствием (в большинстве случаев) хромосомной патологии. Патология эта главным образом наследуется по женской линии.
Необходимость нахождения ребенка с синдромом «мяча для гольфа» под постоянным наблюдением врача вызвана преимущественно тем, что такое структурное уплотнение в полости сердца часто приводит к нарушению ритма миокарда (мышцы сердца).
Из-за того, что струна бывает короткой, объем полости желудочка уменьшается, а это приводит к его неполному расслаблению и, соответственно, слабой наполняемости кровью.
Результатом такой анатомической патологии является нарушение кровообращения самого плода.
Основной функцией крови в организме является доставка кислорода и разных питательных веществ к клеткам, тканям и органам. Ослабление кровотока может в таком случае вызвать кислородное голодание плода или поражения внутренней оболочки сердечной мышцы, с большой вероятностью последующего выкидыша.Но все же, по мнению большинства специалистов, наличие уплотненной струны в левом желудочке плода не является такой уж серьезной патологией по сравнению с уплотнением, которое может возникнуть в правом желудочке сердца.
Диагностирование фокуса повышенной эхогенности правого желудочка сердца плода неизбежно приводит к осложнениям и зачастую несовместимыми с жизнью. В таких обстоятельствах оптимальным вариантом является хирургическое устранение дефекта.
Все вышеизложенное является ярким доказательством того, что для своевременного определения проблем с кровообращением, ребенку однозначно необходимо будет находиться на учете у врача кардиолога.
Последствия и осложнения
Нарушение работы левого желудочка на начальном этапе четко выраженных симптомов не имеет.
Первые признаки нарушения функционирования сердца появляются ближе к родам и обусловлены тем, что сердце у плода анатомически сформировалось и переходит на самостоятельный режим работы
Наличие уплотнения (струны, натянутой между правым предсердием и правым желудочком) приводит к повышению давления в полости левого предсердия. Такое состояние возникает из-за недостаточного поступления крови из левого предсердия в правый желудочек.
Предсердие полностью не опустошается, а желудочек не получает крови в необходимом количестве.
Закономерным следствием такой дисфункции является то, что органы плода получают кислород и питательные вещества в недостаточном объеме.
Такое положение дел негативно скажется на состоянии всех жизненных систем будущего ребенка, а в запущенных случаях (при несвоевременной диагностике) может привести к смерти плода.
Возникновение синдрома «мяча для гольфа» на стадии внутриутробного развития часто имеет негативные последствия как для новорожденного, так и для ребенка впервые годы его жизни.
При этом больше всего бросаются в глаза характерные для этой патологии симптомы:
- повышенная усталость;
- апатия;
- приступы боли в области сердца;
- одышка;
- учащенное сердцебиение;
- отечность конечностей;
- характерное побледнение кожи с тенденцией к последующему посинению.
Часто отмечаются приступы тахикардии (по причине учащенного сокращения сердечной мышцы) в результате пульс может преодолевать отметку 200 ударов в минуту. Своевременная симптоматическая терапия в большинстве случаев помогает справиться с последствиями внутриутробного дополнительного образования.
В большинстве случаев такое уплотнение либо самостоятельно, либо при помощи комплексного лечения, к 4-ем годам исчезает. В тяжелых случаях, когда консервативные методы лечения не приводят к желаемому результату, врачи рекомендуют хирургическое вмешательство.
Профилактика ГЭФа
Комплекс мер, направленных на то, чтобы беременность и последующие роды прошли без осложнений (при обнаружении у плода вышеуказанного синдрома) должны включать в себя необходимость лечения и наблюдения за будущей мамой.
Первоочередной задачей врачей является своевременное проведение профилактических мероприятий, направленных на предотвращение осложнений у женщины
Будущую маму крайне важно оградить от контакта с возможным источником патогенных вирусов или микроорганизмов. Именно женщины, переболевшие различными заболеваниями инфекционной природы, на ранних этапах беременности формируют главную группу риска.
Заключение
Развитие и формирование плода происходит довольно быстро. Основные системы организма совершенствуются буквально за считанные недели. Принимая во внимание особенности внутриутробного развития, необходимо осуществлять постоянный контроль за состоянием плода, что, безусловно, поспособствует своевременному обнаружению гиперэхогенного фокуса в левом желудочке сердца.
Своевременно идентифицированный синдром «мяча для гольфа» позволит предотвратить возможные осложнения.
В случаях обнаружения в крови будущей матери маркеров, свидетельствующих о наличии генетических сбоев или аномалий в развитии плода, родителям могут рекомендовать прервать беременность.
Что означает гиперэхогенный фокус в левом желудочке сердца плода?
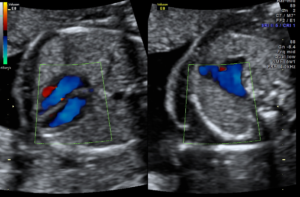
Беременные женщины в нашей стране проходят три скрининговых УЗИ, и во время второго из них, примерно в середине гестации, иногда обнаруживается гиперэхогенный фокус в левом желудочке сердца плода (чаще всего в левом).
Согласно статистике, эта фраза фигурирует примерно в 7% протоколов обследований. Данное включение выглядит как точка. В медицине данный акустический феномен получил название “Синдром гольфного мяча”.
Угрозы для здоровья малыша данная патология не представляет, если она не сопровождается хромосомными нарушениями.
Описание
Там, где на экране УЗИ-аппарата расположена точка, у ребёнка находится утолщение сердечной ткани.
Причиной патологии могут быть:
- Отложения солей — если причина нарушения в этом, то к третьему триместру беременности от уплотнения не останется и следа, причём на формирование ребёнка это негативно не повлияет.
- Хромосомные нарушения — в комплексе с ними уплотнение сердечной мышцы является самым опасным вариантом. Гиперэхогенный фокус у малыша может стать одним из сигналов к детальному обследованию крохи на наличие синдрома Дауна.
- Формирование дополнительной хорды (что не мешает сердцу полноценно функционировать). Эта особенность может исчезнуть бесследно ещё до рождения ребёнка, либо сохранится до 2-3 летнего возраста, и тогда — это вероятная причина шумов в сердце малыша.
Если у дочери или сына обнаружена дополнительная хорда — это повод для регулярных визитов к детскому кардиологу.
Когда проводят обследование?
Обнаружить гиперэхогенный фокус можно при ультразвуковом исследовании, по итогам которого может быть назначено 3D-УЗИ, либо эхокардиоскопия плода. Поводом к назначению обследования может стать:
- возраст будущей мамы;
- перенесённые в первом триместре беременной женщиной инфекционные болезни;
- сахарный диабет или кардиопатологии у матери или ближайших родственников;
- выявленные ранее проблемы с сердцем у плода;
- отставание ребёнка в развитии (оценивают на УЗИ);
- обнаружение маркеров хромосомных заболеваний.
“Синдром гольфного мяча” хорошо поддаётся определению на эхокардиоскопии, если срок гестации превышает 18 недель, но не достиг 28 недель. Позже полноценно обследовать сердце малыша не удастся, потому что подросший ребёнок частично закрывает обзор.
Расшифровка и нормы
При обследовании плода измеряются все полости его сердца и результаты доктор сравнивает со специальными нормативами:
- длина правого желудочка – от 0,5 до 1,75 см;
- ширина правого желудочка – от 0,4 до 1,1 см;
- длина левого желудочка – от 0,9 до 1,8 см;
- ширина левого желудочка – от 0,44 до 0,89 см;
- отношение показателей ширины левого желудочка к правому – от 0,45 до 0,9 см;
- устье аорты – от 0,3 до 0,52 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- количество сердечных сокращений – от 140 до 160 ударов/минуту.
Нужно учесть, что размеры сердца ребенка и отдельных его составляющих существенно отличается от соответствующих размеров у взрослого человека, ведь размер органов зависит от размеров тела. УЗИ в данном случае очень информативно, и если патология есть, она всегда будет обнаружена.
Фото 1. Гиперэхогенный фокус в левом желудочке сердца плода.
Что делать при выявленном гиперэхогенном фокусе?
Если врач обнаружил у ребёнка в сердце наличие гиперэхогенного фокуса, то женщине потребуется планово пройти дополнительные обследования, среди которых могут быть:
- УЗИ с допплером, направленное на исследование сердца плода;
- кардиотокографическое исследование;
- трёх- или четырёхмерное УЗИ.
Если диагноз подтвердится, то стоит получить консультацию врача-генетика, чтобы исключить возможные хромосомные патологии.
Важно! Врач может назначить исследование пуповинной крови или амниотической жидкости, но имейте в виду, что этот анализ стоит производить лишь в особых случаях, так как он несёт в себе значительный риск прерывания беременности или замирания ребёнка.
Но не стоит опасаться раньше времени — если сердечная патология незначительная, то врач не предложит потенциально опасных диагностических методов, а ограничится консультацией.
Возможные осложнения и последствия
Чаще всего добавочная хорда в левом желудочке у крохи пропадает к моменту его рождения, но может присутствовать в сердце до 2-3 -летнего возраста, а может сохраниться на всю жизнь.
Справка! Угрозы благополучию малыша это состояние не несёт, но о нём нужно знать и не игнорировать профилактических визитов к кардиологу.
Участковый педиатр также должен быть предупреждён об особенностях здоровья ребёнка, чтобы исключить ошибочные диагнозы при прослушивании стетоскопом.
Ребёнку поставлен диагноз ГЭФ?
Обычно к трёхлетнему возрасту у ребёнка исчезают все признаки гиперэхогенного фокуса, а у родителей — все волнения, связанные с этим диагнозом.
Важно! Ещё раз стоит уточнить, что это состояние не представляет никакой опасности для жизни и здоровья малыша, ведь мамы очень пугаются при обнаружении любых патологий, связанных с сердцем ребёнка.
Если ГЭФ сопровождается наличием дополнительной хорды, то в сердце возможны шумы и на этом проявления гиперэхогенного фокуса заканчиваются.
При обнаружении ГЭФ у плода во время гестации после его рождения стоит дождаться 2-3 месячного возраста и пройти дополнительное УЗИ сердца с детализацией размеров всех полостей, числа хорд и особенностей клапанов.
В протоколе исследования будет дана оценка общему состоянию сердца и сосудов ребёнка и их соответствие возрасту. Например, до года у малышей может быть открыто овальное окно, это патологией не считается.Мам и пап интересует: как детки живут с гиперэхогенным фокусом? Раньше времени не стоит слишком переживать и представлять себе негативную ситуацию.
1. ГЭФ.
Согласно статистике, лишь небольшой процент детей с ГЭФ становится пациентами кардиолога, потому что у них данная патология приводит к пороку сердца или другим осложнениям. Но для такого развития событий одного гиперэхогенного фокуса недостаточно — обычно к тяжёлым последствиям приводит целый комплекс нарушений, одним из которых и может являться ГЭФ.
“Синдром гольфного мяча” в правом желудочке
Акустическая тень, обнаруженная в правом желудочке, не имеет никаких отличий от ГЭФ левого желудочка. Эта находка требует лишь наблюдения и коррекции и в лечении не нуждается. Такой ребёнок считается здоровым и тем более здесь не идёт речи о риске для его жизни. Крайне редко дополнительные включения в миокарде приводят к развитию других заболеваний, например, пороков сердца.
