Аксонопатия в запущенной стадии. Можно ли ее вылечить?
Аксональная полинейропатия: причины, симптомы и лечение
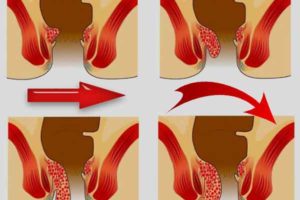
Полинейропатия – сложный процесс, который возникает при поражении периферической нервной системы в целом, а также отдельных нервных волокон и кровеносных сосудов, питающих их. Принято различать аксональную и демиелинизирующую полинейропатию, однако независимо от того, какая форма болезни первична, со временем присоединяется вторичная патология.
Чаще всего встречается аксональный вид полинейропатии (нейропатии или невропатии), но без своевременного лечения развиваются симптомы демиелинизирующего процесса, поэтому необходимо понять причины болезни и как остановить ее развитие.
Причины и механизм развития
Аксональная полинейропатия (аксонопатия) – это неврологическое заболевание, характеризующееся симметричным поражением нервов конечностей. Возникает болезнь по различным причинам и поэтому имеет различные механизмы развития.
Полинейропатия
Принято выделять первичную и вторичную аксональную форму полинейропатии. В первом случае причинами становятся наследственные заболевания и идиопатические процессы, то есть болезнь развивается по неустановленным причинам. К вторичным причинам относят токсические отравления, инфекционные, эндокринные и системные заболевания, нарушение метаболических процессов и другие.
Список основных причин развития аксонопатии:
- Генетическая предрасположенность к неврологическим заболеваниям и коллагенозам.
- Сахарный диабет с частыми повышениями сахара в крови.
- Аутоиммунные процессы, поражающие нервные ткани.
- Недостаточность функций щитовидной железы.
- Опухоли нервной системы и внутренних органов.
- Осложнения перенесенной дифтерии.
- Тяжелые заболевания печени и почек.
- Инфекции, дающие осложнения на нервную систему.
- Недостаток витаминов, особенно сильно влияет дефицит витаминов группы В.
- Иммунодефицитные состояния на поздних стадиях.
- Химиотерапия, длительный прием некоторых препаратов от аритмии и другие.
- Интоксикации наркотическими веществами, алкоголем, ядами, химикатами.
- Вибрационное воздействие.
- Некачественные прививки.
- Травмы – удары, растяжения, сдавления, приводящие к повреждению нервных волокон.
- Переохлаждения.
И так как причины аксональной невропатии совершенно разные, то и механизм развития болезни в каждом случае имеет свои особенности. Но общее это то, что при этом виде болезни страдают аксоны – нервные волокна (стержни), проводящие импульсы. Можно привести несколько примеров:
- При алкоголизме в первую очередь поражается оболочка нерва, то есть изначально возникает демиелинизирующая полинейропатия, а впоследствии присоединяется аксональная. Эта форма прогрессирует медленно – от нескольких месяцев до нескольких лет, все зависит от количества и качества алкогольных напитков.
- При сахарном диабете начинают страдать сосуды, питающие нервы. От недостаточного питания нервные клетки перестают нормально функционировать и впоследствии отмирают.
- Очень быстро, всего за несколько дней, полинейропатия развивается при сильном отравлении химическими веществами – свинцом, ртутью, мышьяком, ядами, угарным газом. В этом случае поражается весь нерв, начинается отмирание клеток и нарушение функций, возложенных на поврежденный участок.
Даже при одинаковых симптомах аксональной патологии у каждого пациента выявляются различные причины и механизмы ее развития. Но выявить причину, повлекшую развитие заболевания, очень важно – от этого зависит процесс коррекции образа жизни пациента и назначаемое лечение.
к оглавлению ↑
Клиническая картина
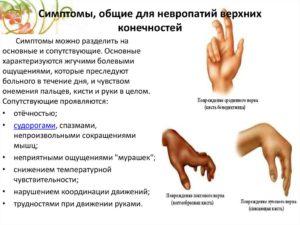
Аксональная невропатия верхних и нижних конечностей может сопровождаться различными симптомами, но существуют определенные признаки, которые присутствуют у каждого пациента.
Аксонопатии делятся на три типа:
- Острая – стремительно развивается, чаще всего при тяжелых отравлениях.
- Подострая – симптомы появляются постепенно, такое состояние характерно для эндокринных и метаболических нарушений.
- Хроническая – болезнь прогрессирует незаметно, симптомы могут возникнуть после длительных алкогольных интоксикаций, авитаминозов, затяжных инфекций.
При подостром и хроническом течении аксональной полинейропатии симптомы нарастают медленно, и их развитие зависит от вовлечения в патологический процесс количества волокон. Основная симптоматика аксональных повреждений:
- Болезненность пальцев – изначально возникает слабая боль или непривычные ощущения, но постепенно симптом нарастает.
- Потеря чувствительности участков кожи.
- Появление непривычной слабости мышц при выполнении привычных движений.
- Парезы симметричных групп мышц (реже параличи).
- Тремор конечностей, мышечные подергивания.
- Гипотрофия мышц.
- Отечность конечностей.
В зависимости от того, какие именно волокна поражаются в конечностях, могут наблюдаться различные симптомы:
- Двигательные – мышечная слабость, которая постепенно усиливается и распространяется снизу вверх. Снижается мышечный тонус, возможно появление судорог.
- Чувствительные – повышается чувствительность даже при легком прикосновении, возникают боли, покалывания, ощущение мурашек на коже.
- Вегетативные – усиленное потоотделение, оледенение конечностей, мраморность или побледнение кожных покровов, постепенно нарушаются половые и мочевыделительные функции.
Наследственная мотосенсорная полинейропатия
Аксоны могут повреждаться не только в конечностях, но и в других частях тела. Так, страдают:
- Глазодвигательные нервы – снижается качество зрения, развивается косоглазие, птоз, энофтальм или миоз, западает глазное яблоко.
- Блуждающий нерв – нарушается работа внутренних органов, чаще всего нарушается деятельность сердечной системы, аозникают аритмия, тахикардия.
Аксональная нейропатия нередко сопровождается трофическими поражениями: сухостью кожи, язвами, трещинами, гиперпигментаций. Иногда проявляются и общие симптомы: головные боли, перепады давления, повышение температуры, но чаще всего они возникают при аксонопатии аутоиммунного происхождения.
При прогрессировании аксональных нарушений симптомы становятся очевидными не только больному, но и окружающим. Походка становится тяжелой, неуверенной, пациенту тяжело преодолевать даже небольшие расстояния. Многие начинают жаловаться на очень сильные боли, которые трудно терпеть.
к оглавлению ↑
Диагностика и лечение
Успех лечения патологии зависит от того, насколько полным будет обследование. К основным методам диагностики можно отнести:
-
Норма сахара в крови
Общий и биохимический анализ крови.
- Тест на уровень сахара.
- Общий анализ мочи.
- Исследования на инфекции.
- Рентгенография суставов.
- УЗИ.
Но самым важным обследованием считается электронейромиография. Это инструментальный способ определения локализации пораженного нерва, который также дает возможность оценить проводимость нервных импульсов.
Диагностика аксональной полинейропатии требует тщательного сбора информации о развитии патологии. Ведь важно не только поставить правильный диагноз, но и определить основное заболевание, вызвавшее повреждение аксонов.
Поэтому для диагностики аксональной полинейропатии могут потребоваться консультации различных специалистов: эндокринолога, ревматолога, инфекциониста и других.
к оглавлению ↑
Традиционный подход
В первую очередь лечение аксонопатии направлено на устранение провоцирующего фактора:
- при алкогольном поражении аксона нужно полностью исключить алкоголь;
- при диабете – нормализовать уровень сахара;
- при инфекциях – принимать антибиотики или противовирусные препараты;
- при отравлении необходимы экстренные мероприятия по выведению токсина из организма.
Во вторую очередь назначаются различные препараты, в зависимости от состояния больного и развивающихся признаков аксонального поражения:
- Витамины: самые необходимые: В1, В6 и В12 – именно они благоприятно влияют на нервную систему в целом. Дополнительно могут назначаться витамины А, Е, и С.
- Обезболивающие препараты: в большинстве случает достаточно ненаркотических анальгетиков или нестероидных противовоспалительных средств (Аспирин, Анальгин, Ибупрофен), но при сильных болях прибегают к наркотическим обезболивающим препаратам (Морфин).
- При тяжелом течении необходимы глюкокортикостероидные препараты: Преднизолон, Метилпреднизолон и различные иммунносупрессоры.
- Препараты, улучшающие трофику и кровообращение: Актовегин, Церебролизин, Пантогам, Трентал.
- Для улучшения нервной проводимости назначаются: Амиридин, Аксамон, Нейромидин.
- При необходимости в схему лечения добавляют противосудорожные (Карбамазепин), антиоксидантные (Мексидол) и метаболические средства (Кавинтон).
к оглавлению ↑
Другие методы
Одновременно с медикаментозным лечением проводятся физиопроцедуры:
- Электрофорез.
- Гальванизация.
- Массаж.
- Дарсонвализация.
- Озокерит.
- Парафинотерапия.
Гальванизация
Обязательно проводится ежедневная лечебная гимнастика под контролем опытного тренера. После выписки назначается амбулаторное лечение, и даются рекомендации по лечебной гимнастике, зарядке, питанию и ведению здорового образа жизни.
Лечение аксональной полинейропатии народными средствами допускается только после снятия острого состояния и по разрешению лечащего врача. Важно, чтобы медикаментозные препараты не вступали в конфликт с нетрадиционными средствами.
Несколько эффективных рецептов лечения аксонального типа полинейропатии:
- Взять 2 ст. ложки корня высушенного элеутерококка, залить 500 мл кипятка и настаивать в термосе 30 минут. По истечении времени отвар процедить, добавить ложку сока лимона и 2 ложки акациевого меда. Выпивать в течение дня после еды.
- Взять в равных количествах высушенные и измельченные листья душицы, корицу и свежий мед. Перемешать и принимать 3 раза в день по десертной ложке.
- В стакан кефира накрошить свежую петрушку (3 ст. ложки) и выпивать ежедневно перед сном.
При полинейропатии полезны настои шалфея, клевера, багульника и зверобоя. Чтобы был заметен результат, необходимо выбрать одно средство и принимать его 10-15 дней, а потом сделать пятидневный перерыв. После чего можно продолжать лечение другим или этим же средством.
Лечение аксональной нейропатии требует очень много сил и времени. Но если своевременно обратить внимание на симптомы болезни и обратиться за медицинской помощью, можно добиться быстрого и полного выздоровления.
Аксонопатия — характерные признаки и методы лечения
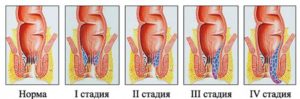
Поражение периферических нервных отростков может развиться вследствие следующих причин:
- Отравление химическими веществами. При длительном воздействии яда на организм происходит нарушение внутриклеточного метаболизма нейронов, в результате чего развивается дефицит необходимых питательных веществ и ткань подвергается дегенерации. К отравляющим веществам относят: метиловый спирт, угарный газ, мышьяк.
- Эндокринные нарушения. Вследствие гормонального дисбаланса обменные процессы в организме замедляются. Это отражается на всех функциях, в том числе – на передаче нервных импульсов по аксонам.
- Дефицит витаминов. Нехватка полезных веществ приводит к медленно прогрессирующему разрушению периферических отростков.
- Хроническая интоксикация этиловым спиртом. Аксонопатия часто развиваются у лиц, страдающих алкоголизмом в течение нескольких лет.
Механизм возникновения нарушений в аксонах рассматривается на клеточном уровне. В периферических отростках отсутствуют органеллы, продуцирующие белковые соединения (ЭПС, рибосомы).
Поэтому, для функционирования периферических отделов питательные вещества поступают из тела клетки (нейрона). Они перемещаются к аксонам при помощи специальных систем транспорта.
Под воздействием отравляющих веществ или гормональных изменений, поступление белков на периферию нарушается.
Патологическое состояние также может возникнуть из-за недостаточной выработки энергии в митохондриях, что приводит к нарушению антероградного транспорта фосфолипидов и гликопротеинов. Дегенерация особенно выражена в длинных аксонах. По этой причине основные симптомы заболевания ощущаются в дистальных отделах конечностей.Поражение периферических отростков постепенно приводит к гибели всей клетки. При этом восстановить функции невозможно. Если же тело нейрона осталось сохранно, то возможен регресс патологии.
Факторы риска
Нарушение клеточного метаболизма не возникает без причины.
В некоторых случаях кажется, что провоцирующий фактор отсутствовал, однако это не так.
Таким образом, развиваются подострый и хронический вариант аксонопатии. В этих случаях дегенерация происходит постепенно.
К факторам риска возникновения патологического процесса относятся:
- хроническая интоксикация, которая не всегда ощутима, — ей подвергаются люди, работающие на вредном производстве, длительно принимающие медикаменты, живущие в неблагоприятных условиях;
- наличие воспалительных неврологических болезней, вызванных инфекционными агентами;
- онкологические патологии;
- хронические болезни внутренних органов;
- злоупотребление алкоголем.
Причины аксональной полинейропатии нижних конечностей
Полинейропатия нижних конечностей по аксональному типу может развиться вследствие разных причин:
- истощения;
- дефицита витамина В1, В12;
- заболеваний, ведущим к дистрофии;
- интоксикации свинцом, кадмием, ртутью, угарным газом, алкоголем, метиловым спиртом, фосфорорганическими соединениями, лекарственными препаратами;
- болезней кровеносной и лимфатической системы (лимфомы, миеломной болезни);
- эндокринных заболеваний – сахарного диабета.
Фактором, провоцирующим развитие моторной или сенсомоторной полинейропатии аксонального типа, является эндогенная интоксикация при почечной недостаточности, аутоиммунные процессы, профессиональные вредности (вибрация), амилоидоз. Полинейропатия может быть обусловленной отягощённой наследственностью.
Дефицит витаминов группы В, особенно пиридоксина и цианокобаламина, негативно влияет на проводимость нервных волокон и вызывать сенсорную аксональную полинейропатию нижних конечностей.
Это происходит при хронической алкогольной интоксикации, глистных инвазиях, заболеваниях кишечника с нарушением всасывания, истощении. При отравлении нейротоксическими веществами нарушается проводимость нервных волокон. Метиловый спирт в малых дозах способен вызвать полинейропатию.
Лекарственная полинейропатия, вызванная аминогликозидами, солями золота, висмута занимает немалую долю в структуре аксональных невропатий.
При сахарном диабете нарушается функция периферических нервов вследствие нейротоксичности метаболитов жирных кислот – кетоновых тел. Это происходит по причине невозможности использования глюкозы в качестве основного источника энергии. Вместо неё окислению подвергаются жиры.
При аутоиммунных процессах иммунная система атакует собственные нервные волокна. Это происходит вследствие провокации иммунитета при неосторожном использовании иммуностимулирующих медикаментов и нетрадиционных методов.
Пусковыми факторами полинейропатии у людей, склонных к аутоиммунным заболеваниям, являются быть иммуностимуляторы, вакцины, аутогемотерапия. При амилоидозе в организме накапливается белок амилоид.
Он нарушает функцию нервных волокон.
В настоящее время существует несколько теорий механизма развития полинейропатий:
- сосудистая теория основана на вовлечении в процесс сосудов, по которым в периферические нервы поступает кислород и питательные вещества, а также изменении физико-химических характеристик крови, что приводит к ишемии нервов;
- теория оксидативного стресса объясняет развитие аксональной полинейропатии с позиций нарушений обмена оксида азота, изменяющего калий-натриевые механизмы, которые лежат в основе формирования возбуждения и проведения импульса по нервам;
- теория снижения активности факторов роста нерва предполагает, что аксональная полинейропатия развивается вследствие дефицита аксонального транспорта с последующим развитием аксонопатии;
- иммунологическая теория объясняет развитие сенсомоторной полинейропатии аксонального типа как результат перекрестной выработки аутоантител к структурам периферической нервной системы с последующим аутоиммунным воспалением и некрозом.
Факторы, способствующие развитию сенсомоторной полинейропатии аксонального типа, разнообразны и многочисленны. Даже применение современных методов исследования позволяют установить причину заболевания только у 40-75% пациентов.
Клиническая картина аксональной полинейропатии
Выделяют острое, подострое и хроническое течение аксональной полинейропатии. Существуют первично аксональная и демиелинизирующая полинейропатии. В ходе развития заболевания к аксональной полинейропатии вторично присоединяется демиелинизация, а к демиелинизирующей – вторично аксональный компонент.
Основными проявлениями аксональной полинейропатии являются:
- вялые или спастические параличи конечностей;
- подёргивания мышц;
- признаки нарушения кровообращения – отёки рук и ног, головокружение при вставании;
- изменение чувствительности – чувство покалывания, жжения, ползания мурашек;
- ослабление или усиление тактильных, болевых и температурных ощущений;
- нарушение речи и походки.
К вегетативным признакам сенсомоторной полинейропатии аксонального типа относятся следующие симптомы:
- учащённое или редкое сердцебиение;
- повышенная потливость или сухость кожи;
- покраснение или бледность кожных покровов;
- эректильная дисфункция или нарушение эякуляции;
- расстройство двигательной функции кишечника и мочевого пузыря;
- повышенное слюноотделение или сухость во рту;
- расстройство аккомодации глаза.
Аксональная полинейропатия проявляется нарушением функции повреждённых нервов. Периферические нервы отвечают за движение мышц, чувствительность, оказывают вегетативное влияние (регулируют тонус сосудов). При нарушении проводимости нервов возникают сенсорные расстройства:
- парестезии (ощущения ползания мурашек по коже);
- гиперестезия (повышение чувствительности);
- гипестезия (снижение чувствительности);
- выпадение сенсорной функции по типу печаток или носков (пациент может не ощущать своих ступней или ладоней).
При поражении вегетативных волокон выходит из-под контроля регуляция тонуса сосудов. В случае аксонально-демиелинизирующей полинейропатии происходит сжатие капилляров, вследствие чего возникает отёк тканей.
Верхние или нижние конечности за счёт скопления в них жидкости увеличиваются в размерах. Поскольку при полинейропатии нижних конечностей вся кровь скапливается в пораженных частях тела, у пациента возникает головокружение при вставании.
Вследствие того, что пропадает трофическая регуляция, возникают эрозивно-язвенные поражения нижних конечностей.
Аксональная моторная полинейропатия проявляется двигательными нарушениями верхних и нижних конечностей. Повреждение моторных волокон, которые отвечают за движение ног и рук, приводит к параличам их мышц.
Обездвиживание проявляется как скованностью мышц (при спастическом параличе), так и их расслабленностью (при вялом парезе). При умеренной степени поражения тонус мышц ослаблен. Сухожильные и надкостничные рефлексы могут быть усиленными или ослабленными.
Иногда при осмотре невролог их не наблюдает. Часто имеет место поражение черепных нервов, что проявляется следующими нарушениями:
- глухотой (при повреждении восьмой пары – преддверно-улиткового нерва);
- параличом подъязычных мышц и мускулатуры языка (страдает двенадцатая пара черепно-мозговых нервов);
- трудностью при глотании (нарушена функция девятой пары).
При поражении глазодвигательного, тройничного и лицевого нервов изменяется чувствительность, развиваются параличи, асимметрия лица, возникают подёргивания мышц.
При аксонально-демиелинизирующей полинейропатии нижних или верхних конечностей поражения могут быть асимметричными.
Такой феномен встречается при множественных мононейропатиях, когда коленные, карпорадиальные, ахиллесовы рефлексы несимметричны.
Аксонопатии: причины возникновения и основные проявления
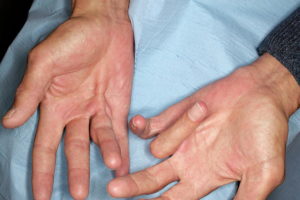
Аксонопатия – это болезнь нервной системы, связанная с вовлечением в патологический процесс аксонов нейронов в связи с воздействием различных факторов.
Считается, что все аксонопатии по своим клиническим проявлениям относятся к полинейропатиям и требуют наблюдения у врача-невролога.
Очень важно начать своевременное лечение, провести расширенные диагностические обследования с целью установления истинной причины заболевания.
Причины возникновения аксонопатии
В соответствии с причинами, все виды аксонопатий делятся на три больших группы: острые, подострые, хронические аксонопатии. Что это такое, аксонопатия первого типа? Чаще всего, подобное состояние возникает при остром отравлении различными ядами (метанол, соединения мышьяка, угарный газ), сопровождается бурным развитием клинических симптомов у больного человека.
Что такое аксонопатия второго типа? Подобное состояние связано с подострым, постепенно прогрессирующим появлением симптомов повреждения аксонов нейронов. Чаще всего, подобная аксонопатия возникает при различных обменных заболеваниях (сахарный диабет, другая эндокринная патология).
Важно отметить! При исключении повреждающего фактора (отказ от спиртных напитков, борьба с гиповитаминозами и т.д.) симптомы проходят не полностью, так как часть повреждений аксонов остается необратимой.При аксонопатии третьего типа симптомы появляются медленно, длительное время прогрессируют незаметно для самого больного. Подобная картина наблюдается у лиц с хронической алкогольной интоксикацией, авитаминозами.
Основные симптомы аксонопатии
Проявления аксонопатий разнообразны, и зависят главным образом от расположения пораженных нейронов. Основные симптомы заболевания: нарушенная кожная чувствительность, ощущения ползания мурашек, дискомфорта, чрезмерное потоотделение или его отсутствие, чрезмерная пигментация на кожных покровах.
Развитие симптомов, как правило, происходит очень медленно, если не говорить о первом типе аксонопатий. Постепенное вовлечение в патологический процесс большего числа волокон аксона и новых аксонов приводит к нарастанию интенсивности симптомов и снижению качества жизни больных людей.
Очень часто наблюдается аксонопатия малоберцового нерва, связанная с множеством повреждающих факторов.
При развитии подобного состояния, у больного отмечается нарушение не только чувствительности в области голени и стопы, но так же и нарушения в двигательной сфере: слабость в мышцах стопы приводит к ее неполноценному сгибанию, разгибанию, а так же повороту в сторону.
Все это приводит к появлению так называемой походки «лошади» или степпажу. В результате повреждения аксонов возможно нарушение движения и в пальцах нижних конечностей.
А вы знаете, чем отличается витаминный комплекс Мильгамма от Комбилипена? Читайте о действии препаратов на нервную систему.
Как отравление токсическими веществами влияет на нервную систему можно узнать здесь.
Диагностика заболевания
Постановка диагноза аксонопатия и определение причин ее вызвавших — тяжелая задача для любого специалиста.
Поэтому, при появлении любых симптомов из указанных выше, необходимо незамедлительно обратиться к врачу-неврологу для проведения обследования и назначения своевременного лечения.
Важнейший этап в диагностике аксонопатий – неврологический осмотр пациента и сбор всех жалоб с учетом динамики их появления.
Для постановки диагноза активно используют:
- электронейромиографию (метод, позволяющий определить локализацию поражения и оценить параметры проведения нервного импульса по аксону);
- общие анализы крови и мочи;
- биохимическое исследование содержания глюкозы в крови для исключения сахарного диабета;
- рентгенографическое исследование органов грудной клетки;
- УЗИ;
- анализы на ряд инфекций (сифилис, ВИЧ).
Лечение аксонопатии
В основе длительного лечения аксонопатий лежит назначение витаминов группы B, С и Е, а так же препаратов, улучшающих кровоснабжение нервов (Актовегин, Церебролизин, Клопидогрел и т.д.).
Очень часто, помимо данных лекарственных средств, применяют медикаментозные препараты из группы ноотропов – Ноотропил, Пирацетам, Фенотропил и др.
Данные средства защищают нейроны от повреждающего воздействия и улучшают их восстановление.
Вам известно для чего применяют Актовегин? Показания и противопоказания к назначению.Все о побочных эффектах Ноотропила здесь.
Информация о ноотропах доступна по этому адресу: https://golmozg.ru/farmacevtika/nootropy-dlya-mozga.html. Ноотропы для детей и взрослых.
Очень важно, лечить и основное заболевание, на фоне которого появилась аксонопатия. Если это связано с инфекцией, то тогда, в первую очередь необходимо начать противовирусную или противобактериальную терапию. В случае сахарного диабета, лечение в обязательном порядке должно включать гипогликемическую терапию для контроля уровня глюкозы в крови.
На первых этапах лечения необходимо начинать реабилитационные мероприятия, направленные на восстановление поврежденных чувствительных и двигательных функций – лечебный массаж, лечебная физкультура, физиотерапевтические мероприятия.
(3 5,00 из 5)
Загрузка…
Чем вызывается аксональная дегенерация?
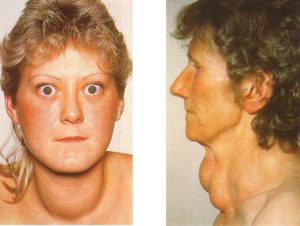
Аксональной дегенерацией (аксонопатией) называется процесс, проходящий в нейроне при нарушении в нем метаболизма или транспорта веществ. В случае своевременного адекватного лечения возможно восстановление функций нейронов.
Как возникает аксональная дегенерация?
Периферическая нервная система состоит из нервных волокон, состоящих из аксонов (отростков) нейронов, тела которых расположены в спинном и головном мозге.
В аксонах отсутствуют рибосомы и зернистая эндоплазматическая сеть, поэтому синтезирующиеся в теле клетки белки поступают к частям аксонов при помощи аксональных транспортных систем (аксоплазматического тока), которые подразделяются на 3 вида:
1) медленный аксоплазматический ток распространяется по аксону со скоростью 1 мм в сутки и транспортирует белки — компоненты цитоскелета (внутренней структуры аксона, состоящей из ориентированных микротрубочек и нейрофиламентов);
2) быстрый антероградный ток распространяется со скоростью 200-400 мм в сутки и транспортирует фосфолипиды, гликопротевты и необходимые для синаптической трансмиссии ферменты;
3) быстрый ретроградный ток со скоростью 150-300 мм обеспечивает обратную связь тела клетки и ее аксона, при помощи ретроградного тока переносятся вещества, сигнализирующие о необходимости изменения метаболической активности.
Аксональная дегенерация возникает, если в теле клетки нарушается синтез необходимых аксону веществ или при нарушении выработки энергии в митахондриях, вследствие чего прекращается быстрый антероградный аксоплазматический ток в аксоне. При аксональной дегенерации в нейроне наблюдается повышенный уровень кальция, который активизирует систему кальпаинов, способных запускать различные патологические процессы.
При аксональной дегенерации, прежде всего, страдает утолщенная часть аксона, затем дегенерация распространяется в проксимальном направлении. Сильнее всего повреждаются самые длинные аксоны, поэтому симптомы аксональной дегенерации ощущаются, прежде всего, в стопах и в кистях.
Дегенеративный процесс, распространившийся на тело клетки, приводит к ее гибели. Если же воздействие факторов, приведших к аксональной дегенерации, прекратилось до гибели клетки, то происходит восстановление аксонов. Регенерация происходит медленно и может занять от нескольких месяцев до года.
Причины аксонопатии
К аксональной дегенерации могут привести:
- отравление (продуктами питания, алкоголем, ядами);
- вирусные или бактериальные инфекции;
- злокачественные новообразования;
- заболевания печени, почек или поджелудочной железы;
- введение некоторых сывороток и вакцин, прием лекарств.
При аксонопатии, развившейся вследствие острого отравления пищей, показано промывание желудка, применение слабительных и активированного угля. При отравлении свинцом внутримышечно вводят тетацин кальция или унитиол.
При отравлении инсектицидами (фосфоорганическими соединениями) лечение проводится атропином или проледоксимом. Часто встречается отравление таллием и мышьяком (при криминальных или суицидальных отравлениях), в результате которых также развивается стремительная аксональная дегенерация.
При любых симптомах отравления следует вызывать скорую помощь, поскольку ввести правильный антидот смогут только врачи.
Дегенерацию в тканях нервов могут вызывать различные вирусы и бактерии (вирус Эпштейна-Барра, вирус герпеса, вирус иммунодефицита человека).Некоторые препараты для лечения рака, противовирусные и противосудорожные средства, антибиотики могут поражать периферические нервы, при длительном применении.
К аксонопатии может привести длительное употребление амиодарона, метронидазола, фурадонина.
Поэтому не следует заниматься самолечением и назначать себе лекарства самостоятельно: схемы применения лекарственных средств должны быть разработаны профессионалами.
Некоторые случаи аксональной дегенерации связаны с мутациями и наследственными заболеваниями.
Например при боковом амиотрофическом склерозе (БАС), который, предположительно, вызывается мутировавшими генами, происходит быстрая дегенерация аксонов.
Существует гипотеза, что БАС начинается с дегенерации аксонов двигательных нейронов. Все мутации генов, вызывающие БАС, провоцируют у людей изменение цитоскелета нейронов и изменение аксонального транспорта.
Виды аксонопатий
Аксонопатии подразделяются на острую, подострую, хроническую и алкогольную.
Острая аксонопатия развивается при криминальном или суицидальном отравлении. Клиническая картина заболевания разворачивается в течение 2-4 дней, а выздоровление при своевременном оказании помощи происходит в течение нескольких недель.
Подострая аксонопатия вызывается токсическими и метаболическими причинами, протекает в течение нескольких недель или месяцев.
Хроническая форма аксонопатии (течение болезни больше 6 месяцев) развивается при системных заболеваниях (рак, сахарный диабет, болезнь Лайма и т.д.), при авитаминозах, при хронических интоксикациях.Алкогольная аксонопатия появляется у людей, регулярно злоупотребляющих спиртными напитками продолжительное время. В результате длительного воздействия алкоголя на организм в нейронах нарушается обменные процессы, происходят изменения в спинальных и черепных нервах, в спинном и в головном мозге.
Симптомы аксональной дегенерации
В начале болезни возникает нарушение чувствительности в стопах и кистях (по типу носков и перчаток). Затем появляется слабость в конечностях, возможны их параличи, отеки, изменение температуры и окраски кожного покрова. Могут поражаться глазодвигательный, зрительный и диафрагмальный нервы, нарушаться деятельность блуждающего нерва, проявляющаяся ускорением пульса и нарушением дыхания.
Еще на начальном этапе болезни у человека нарушается болевая чувствительность: он может не чувствовать уколов иглой; снижается температурная чувствительность – способность различать холодное и горячее; происходит угасание рефлексов: в первую очередь ахиллового рефлекса, затем коленных.
Диагностика
При диагностике аксонопатии применяются такие методы:
- общий анализ крови, анализ крови на уровень глюкозы, анализ крови на ВИЧ;
- анализ мочи;
- узи органов брюшной полости;
- спинномозговая пункция;
- биопсия нерва – травмирующая процедура, которая применяется довольно редко, ткани нерва чаще всего берутся из голени;
- электромиография – введение в мышцу тонкой иглы для того, чтобы измерить электрическую активность мышцы при сокращении и в состоянии покоя (признаком аксональной дегенерации является снижение уровня импульсов по нервным волокнам).
Для подтверждения диагноза аксональная дегенерация, могут быть проведены:
- исследование сердечно-сосудистой системы;
- рентгенография легких и органов брюшной полости;
- оценка функций печени и почек;
- тесты на мышечную силу, которые могут выявить повреждение моторных нейронов;
- компьютерная томография (для выявления костных или сосудистых изменений, опухолей, кист, грыж и т.п.);
- магнитно-резонансная томография – для исследования состояния мышц, которые поражаются вследствие аксональной дегенерации.
Лечение аксональной дегенерации
Лечение аксональной дегенерации производится в зависимости от причин, ее вызвавших: могут быть назначены антибактериальные, противовирусные, сахароснижающие и другие препараты.
Также назначаются лекарственные средства, восстанавливающие кровоток в мелких кровеносных сосудах и витаминные комплексы, а также препараты, поддерживающие нервную систему.
Восстановление при аксональной дегенерации занимает длительное время, а функции не всегда восстанавливаются в полном объеме.
Для профилактики аксональной дегенерации необходимо вести здоровый образ жизни, исключать попадание токсинов в организм, отказаться от вредных привычек, придерживаться правильного сбалансированного питания.
При первых же настораживающих симптомах необходимо пройти полное медицинское обследование и выявить причину заболевания.
Затем пройти курс лечения: при своевременном лечении возможно, хотя и медленное, восстановление нервных клеток.
Болезнь Паркинсона: лечение на начальной и поздней стадиях
Несколько десятков лет назад люди умирали от холеры, кори или пневмонии. К счастью, медицина стремительно развивается и то, что раньше звучало, как приговор, теперь воспринимается, как обыкновенное заболевание, требующее определенной терапии.
Но человеческий организм – уравнение со многими неизвестными и даже сейчас существуют крайне опасные патологии, которые по сей день ставят в тупик известнейших ученых.
К подобным состояниям можно отнести Болезнь Паркинсона, медленно уничтожающую нервные клетки и практически не поддающуюся лечению.
Хотя причины возникновения патологии до конца не изучены, профессора медицины не опускают рук и пытаются найти действенный препарат против этого загадочного недуга.
В всем мире от заболевания страдает более 4 млн. человек, причем это число продолжает увеличиваться, так что лекарство от Паркинсона крайне необходимо.
Что такое болезнь Паркинсона?
Болезнь Паркинсона запускает дегенеративные процессы в области ЦНС и имеет проявления в виде нарушений движений и тремора. Как правило, развивается у людей старше 55 лет. Хотя известны случаи, когда жертвами юневиальной формы недуга становились совсем молодые люди. Кроме старения, известны следующие предпосылки:
- генетический фактор;
- болезни инфекционного характера;
- наличие вредных привычек;
- серьезные травмы головы;
- регулярный контакт с ядами (ртуть, удобрения и проч.).
Двигательные функции организма целиком и полностью контролируются ЦНС. Двигательная система вспомогательного типа обеспечивается за счет ганглий (нервных узлов), функционирующих совместно с корой головного мозга.
Именно ганглии «помогают» в осуществлении дополнительных движений (во время бега, рисования и т.д.), определяя, какую именно мышцу необходимо задействовать, и какой ее участок следует напрячь, для точности действия.
Когда организм изнашивается (стареет), может развиться болезнь Паркинсона. Болезнь развивается — ганглии поражаются, из-за чего количество нервных клеток сокращается. Это приводит к разрушению волокон — рецепторов, через которые поступают импульсы.
Одновременно с гибелью нервных клеток, снижается концентрация дофамина, своего рода «тормоза», который необходим для успокаивания сигналов возбуждения, поступающих из головного мозга.
При болезни Паркинсона, дофамина становится меньше, что приводит к тому, что возбуждающие сигналы беспрепятственно поступают в мышечную систему, вызывая ее непроизвольное сокращение. Это и становится причиной перманентной дрожи конечностей.Неудивительно, что у больных в значительной степени снижается качество жизни, и, что бы хоть немного улучшить его, они принимают лекарства.
Лечение на начальной стадии
Как правило, первые проявления болезни Паркинсона не привлекают внимания больного. Ведь характерное дрожание конечностей возникает на поздних стадиях, когда поражения мозга достигли серьезных масштабов.
Чтобы начать лечение болезни в начале развития, следует внимательно относиться к своему самочувствию. Если ухудшилась мелкая моторика рук, мимика стала менее выразительной, ухудшилось обоняние, стало трудно вставать с низкого стула, и появилась небольшая заторможенность – лучше обратиться к специалисту и пройти диагностику.
Даже если подтвердился диагноз, это не значит, что нужно будет принимать медикаментозные препараты. Ведь начальная стадия патологии далеко не всегда требует лекарственной терапии.
Поскольку первая стадия протекает без заметных симптомов, а проявления контролируются с помощью следующих медикаментов:
- Амантадины.
- Ингибиторы селективные МАО-В: «Юмекс» или любое аналогичное лекарство.
- ДА-агонисты: «Мирапекс», «Проноран» и проч. – снимают тремор, борются со старением.
- Иногда используются ингибиторы КОМТ — но их польза пока еще под вопросом.
В зависимости от состояния пациента ему назначается монотерапия (когда для лечения используется одно лекарство) или, в редких случаях, комбинация из вышеперечисленных препаратов.
Цель терапии – используя минимальные результативные дозировки, восстановить нарушенные функции.
Лечение на поздних стадиях
На поздних стадиях болезни у больного развивается паркинсонизм – неврологический синдром, проявляющийся тремором конечностей, мышечным тонусом, «шаркающей» походкой и прочими характерными симптомами.
Если состояние больного усугубилось, для лечения используются те же препараты, что применяются для терапии начальной стадии. Врач просто увеличивает дозировки, что приводит к улучшению самочувствия больного и повышает качество его жизни.
И лишь когда снова случается ухудшение состояния, которого не избежать в любом случае, врач назначает дофасосодержащие препараты.
Чтобы замедлить гибель нейронов, довольно часто используются препараты леводопы которые показаны при самых тяжелых случаях.Более 40 лет леводопы широко используются при лечении, а именно для поддержания двигательной активности пациента. Но врачи не спешат назначать эти препараты, поскольку они могут спровоцировать повышенное давление и прочие нежелательные последствия.
С начала лечения эффект леводопы сохраняется на 24 часа, который со временем ослабевает. Врач корректирует дозировки препаратов и продолжает лечение.
Если пациент моложе 60 лет, ему назначаются дофасодержащие препараты с гораздо более мягким воздействием: «Мадопар», «Наком».
Витамины
При болезни Паркинсона назначаются поливитамины с комплексом минералов и калием, поскольку очень часто, у больных возникают нарушения питания.
- Витамины Е, С, селен – являются антиоксидантами с мощным воздействием и «тормозят» развитие болезни;
- Магний, калий – это сочетание необходимо для передачи импульсов;
- Витамины В – необходимы для полноценной функциональности головного мозга;
- Пантотеновая кислота – нужна для ускорения передачи импульса;
- Ниацин – улучшает кровоснабжение мозга;
- Витамин В6 – при его недостатке, нарушается образование дофамина.
Побочные эффекты
Побочные эффекты возникают из-за переизбытка дофамина. Особенно часто случаются:
- Расстройства ЖКТ.
- Расстройства психики.
- Меланома (крайне редко).
- Заложенность носа.
- Отечность нижних конечностей.
Новые разработки
Ученые всего мира стараются изобрести новое лекарство, которое вылечит болезнь Паркинсона и подарит больным людям шанс на полноценную жизнь.
- Ученые США изобрели препарат Д -512, который эффективно сдерживает развитие патологии, успешно подавляя симптомы. У нового препарата практически отсутствуют побочные действия.
- С недавних пор, новозеландская компания использует для лечения пересадку свиных клеток. Данная методика была применена на 4 пациентах и показала превосходные результаты.
