Бьёт током в пальцах стопы
С чем может быть связана боль в пальцах ног?
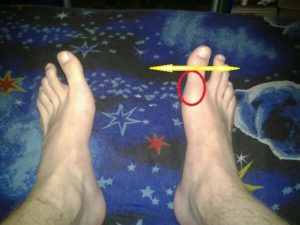
Боль в пальцах ног возникает у многих людей. Она нарушает повседневный ритм жизни, не позволяет носить любимую обувь, заниматься привычными делами и спортом, обыденными обязанностями и работой.
Люди часто испытывают подобные неприятные ощущения, которые бывают ноющими, ломящими, пульсирующими или нестерпимо острыми.
Поскольку пальцы ног ежедневно испытывают большую нагрузку, участвуя в ходьбе, не стоит откладывать поход к доктору, позволяющий выявить происхождение боли.
Почему болят пальцы на ногах
Причины дискомфорта многочисленны, а иногда и весьма серьезны. При выяснении патологии, повлекшей за собой болевой синдром, врач осведомляется о сопутствующих симптомах и ставит диагноз на основании локализации боли:
- в ногте – чаще всего возникает из-за ношения неудобной обуви или грибковых поражений;
- в косточках и суставах – связана с дистрофическими изменениями суставной ткани, механическими повреждениями;
- в подушечке – обычно беспокоит из-за образования мозолей или огрубания кожи.
К основным причинам, почему болят пальцы на ногах, относят следующие заболевания и явления:
- артрит;
- остеоартроз;
- подагра;
- травматические повреждения;
- остеомиелит;
- неврома Мортона;
- врастание ногтя;
- сосудистые болезни.
Артрит
При артрите может болеть один или все пальцы, боль вызвана воспалением в суставе и в прилегающих тканях. Заболевание сопровождается не просто болезненностью, но еще и отеком, покраснением. Может ощущаться общая слабость и недомогание, повышаться локальная температура. Самая сильная боль возникает ночью. С течением времени пальцы искривляются из-за распухших суставов, наблюдается хруст.
Артрит обязательно нужно лечить, самостоятельно он не проходит и доставляет сильный дискомфорт.
Остеоартроз
Если болят пальцы на ногах, причиной нередко бывает остеоартроз. Патология является следствием артрита или подагры и характеризуется воспалением в суставе с постепенным разрушением хряща. Большой палец поражается в первую очередь, затем артроз переходит на остальные.
При этом недуге боли возникают преимущественно ночью, палец опухает, краснеет и может быть горячим. Женщины чаще страдают данной болезнью, так как носят узкую обувь на каблуке. Патология может развиться и в результате травмы. При артрозе пальцы будут сильно деформироваться и болеть, поэтому при первых симптомах обязателен визит к врачу.
Подагра
Подагра – это воспаление сустава из-за скопления в нем мочевой кислоты и солей. Чаще болеют мужчины. Болезнь имеет схожие с артритом и артрозом симптомы: покраснение, опухание, местное повышение температуры. Может ухудшаться общее состояние, появляться озноб, повышаться давление, пропадать аппетит.
Подагра очень часто возникает от избыточного употребления мяса, рыбы, жирных и сладких продуктов, алкоголя, а также при нарушении обмена веществ (когда мочевая кислота не выводится с мочой) и работы почек.
Травмы
В стопе и пальцах у человека косточки весьма хрупкие и мелкие, потому легко повреждаются. Большинство людей, сломав палец на ноге, могут и не обратиться к врачу. Боль в таком случае долго не проходит, появляется при нажатии и движении.
Переломанные косточки в итоге срастаются, но в неправильном положении, и болевой синдром отступает. К травмам относятся и растяжение связок, вывих и ушиб.
Все механические повреждения сопровождаются опуханием, резкой болью в пальцах ног, иногда появлением гематомы.
Остеомиелит
Вследствие травм и открытых переломов в кости начинается процесс нагноения и отмирания тканей, сопровождающийся сильными болями, лихорадкой, головной болью и рвотой, иногда потерей сознания. Температура резко повышается (до 39-40 градусов). Пораженным пальцем невозможно двигать.
Болезнь быстро развивается, болевые ощущения из местных переходят генерализованные. При появлении этих симптомов необходимо скорее показаться врачу.
Деформирование пальцев
Иногда пальцы ноги приобретают молоткообразную форму из-за неправильного положения стопы, натяжения связок и повышенной нагрузки на мышцы, причем чаще болят вторые пальцы на ногах, а также третьи.
Они сжимаются и как бы «смотрят» вниз. Результатом этого нарушения может стать артроз.
Причининами молоткообразной деформации бывают наследственная предрасположенность, неправильная обувь, плоскостопие, высокий подъем стопы, длинный второй палец ноги.
Мозоли
Помимо мягких мозолей от новой обуви, иногда у человека развиваются стержневые мозоли с длинным корнем. Они не проходят сами собой, поэтому их приходится удалять. Образования связаны с ороговением поверхностного слоя кожных покровов и очень болезненны, особенно при ходьбе.
Неврома Мортона
При этом заболевании происходит разрастание ткани в стопе, которое зажимает межпальцевые нервы и приводит к болезненному состоянию. По сути, неврома представляет собой доброкачественную опухоль, характеризующуюся ощущением, будто в стопе находится камешек, который мешает ходить. Часто патология проявляется болью между пальцами на ноге, обычно между четвертым и третьим.
Факторами, предрасполагающими к появлению недуга, являются плоскостопие, травмы, нагрузка на стопы, тесная обувь.
Болезни сосудов
В артериях может развиться атеросклероз, при котором наблюдается недостаточный ток крови. При этом в пальцах ощущается холод, онемение или болезненность. Болевые признаки становятся сильнее при ходьбе. К нарушениям кровоснабжения может привести и сахарный диабет. Люди, болеющие этим недугом, нередко страдают от болезненности пальцев ног.
Еще одним нарушением кровеносной системы выступает эндартериит, при котором артерии воспаляются, проводя к нарушению кровоснабжения нижних конечностей. При таком заболевании в целом болят ноги ниже колена (иногда болевой синдром распространяется на всю конечность), пальцы могут неметь, покалывать, отекать, иногда их сводит судорогой, часто они бледные и холодные.
Эндартериит обязательно требует лечения, так как в запущенных случаях есть риск ампутации конечностей.
Врастание ногтя
На большом пальце такое явление встречается чаще всего. Происходит это из-за тесной обуви и неправильного подстригания ногтей. Вросший ноготь – весьма болезненное состояние, но от проблемы можно избавиться в педикюрном кабинете, где мастер извлечет вросший край и правильно обработает ноготь.
Диагностика
Что делать, если болят пальцы на ногах? В первую очередь, следует посетить врача, который осмотрит больной участок и для постановки диагноза назначит проведение диагностических мероприятий. С проблемой следует нанести визит терапевту, который на основании анамнеза направит к узким специалистам – травматологу, неврологу, ревматологу или хирургу.
К основным методам диагностики, используемым при болевых ощущениях в нижних конечностях, относятся:
- рентген;
- компьютерная томография и МРТ;
- УЗИ;
- анализ мочи для определения артрита;
- общий и биохимический анализы крови;
- определение уровня мочевой кислоты.
Лечение и профилактика
Если болит палец на ноге, лечение назначается в зависимости от результатов диагностики и установленного диагноза.
- При артрите или остеоартрозе целесообразно употреблять нестероидные противовоспалительные препараты, которые устраняют воспаление и болезненность. Для восстановления хрящей назначают хондропротекторы.
- Подагру лечат лекарственными средствами, которые снижают уровень мочевой кислоты. Рекомендуется специальная диета с ограничением бобовых, мяса, кофе, отказом от алкогольных напитков.
- При невроме Мортона используют физиопроцедуры и ортопедическую обувь. В крайних случаях показано хирургическое вмешательство.
- Мозоли и отвердения устраняют размягчающими средствами, а при наличии глубоко корня – его оперативным удалением.
Чтобы предотвратить боль в пальцах ног и развитие заболеваний, рекомендуется носить удобную, нетесную обувь с широкими носками. Дома лучше ходить босиком или в мягких домашних тапках. Следует избегать чрезмерного перегрева или переохлаждения конечностей, а также своевременно обрабатывать возможные царапины и раны и немедленно обращаться к травматологу при подозрении на травмы.
Стреляет в ноге как током — картинки, питание, побочные эффекты, признаки
Часто ли вам приходилось испытывать внезапную, сильную боль в ноге? Это явление является основным симптомом нарушения, при которой происходит защемление нерва.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Такая патология сама по себе не возникает и не проходит и часто сопровождается довольно сильными болями, доставляющими постоянный дискомфорт.
Защемление происходит, когда корешки нервов, которые отходят от спинного мозга, сдавливаются позвонками или другими возможными образованиями, как патологическими, так и вполне анатомическими, например, спазмированными мышцами, хрящами, опухолями, сухожилиями, грыжами и другими.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Защемление всегда сопровождается сильным болевым синдромом, которые больные описывает как жгучие, стреляющие, колющие или тянущие боли в зависимости от локализации проблемы.
Основной и наиболее распространенной причиной является межпозвонковая грыжа. Она, в свою очередь, часто является спутником такой болезни как остеохондроз. При этом заболевании нарушается анатомическая структура межпозвоночных дисков, причем часть диска может выходить за пределы позвоночного столба и сдавливать нервы.Седалищный нерв, защемление которого чаще всего и является причиной боли в ноге, формируется из корешков спинномозговых нервов расположенных в пояснично-крестцовом отделе позвоночника. Он реагирует болью на ущемление этих корешков и отдает во всю ногу.
Причинами, почему защемляет нерв на ноге, считаются следующие факторы:
- остеохондроз в острой стадии заболевания;
- радикулит;
- доброкачественные и злокачественные опухоли;
- сильные физические нагрузки и травмы.
Седалищный нерв является самым длинным и толстым в организме. Он образован пятью корешками спинномозговых нервов двумя нижними поясничными и тремя верхними крестцовыми. Спускаясь вдоль поверхности ягодиц и бедра, он разветвляется к мышцам, которые там расположены. В подколенной ямке разделяется на два нерва.
Защемление седалищного нерва происходит в области спинномозговых корешков. Боли при этом называют ишалгией, если добавляется симптомы простреливания – люмбоишалгией.
Как ни странно очень часто возникает защемление нерва при беременности. Когда матка увеличивается в размерах по мере прогрессирования беременности, она начинает сдавливать соседние органы, что приводит к развитию такой же патологии.
Во время беременности она считается вариантом нормы, однако может доставлять сильный дискомфорт. Назначение любых препаратов должно быть согласовано с акушером-гинекологом с учетом «интересного» положения.
Комплексная картина нарушения
Основными симптомами, которые указывают на то что произошло защемление нерва в нижней части тела или в ногах являются:
- острые резкие боли в области защемления;
- покалывания и боли, отдающие в ногу;
- изменения кожи на красный цвет, отечность;
- редко, но все же встречается такой симптом как усиление потливости;
- часто невозможно утром разогнуть коленки, по мере прогрессирования заболевания симптом становится постоянным;
- нестерпимая боль при нахождении в вертикальном положении;
- болезненные ощущения в области поясницы.
Именно для защемления седалищного нерва характерны такие симптомы и признаки:
- Боль в ногах. Может варьироваться от несильного дискомфорта до довольно сильной.
- Боль в спине. Обычно слабее, чем боль в ногах, но часто доставляет сильный дискомфорт при хождении.
- Изменение чувствительности. Могут возникать онемение, мурашки и покалывание, при этом распространяться на всю ногу от бедра до стопы.
- Снижение двигательной активности и нарушение походки.
- Снижение мышечной силы.
Оказание быстрой первой помощи
Что делать, если сильно прихватило низ спины с иррадацией боли в нижние конечности и есть подозрение, что защемило нерв в ноге, а обратиться к врачу тут же невозможно?
Снять боль помогут следующие меры:
- принятие обезболивающего лекарственного препарата, это может быть либо анальгетик, либо средство из группы нестероидных противовоспалительных средств;
- лечь на ровную твердую поверхность, ограничить движение, можно положить подушку под колени, чтобы держать ноги в приподнятом состоянии;
- можно приложить противовоспалительный компресс или использовать пластырь от боли в спине;
- как вариант намазать низ спины мазью, содержащей противовоспалительные средства, анальгетики или обезболивающие;
- при первой возможности обратиться за квалифицированной помощью в медицинское учреждение.
Диагностические процедуры
Перед началом курса лечения больной должен пройти диагностику. Часто врачи назначают рентген позвоночника и костей ног, а иногда, компьютерную и магнитно-резонансную томографию. Это делается для с целью выяснить причину, которая спровоцировала защемление.
Исключением являются состояние беременности, когда диагностика не требуется и не рекомендуется. В таких случаях чаще всего патология пройдет сама собой после родов.
При подозрении на опухоль проводят сцинтиграфию и радиологическое обследование позвоночника.
Лечение, в случаях, когда диагностировано защемление нерва в ноге состоит из нескольких этапов:
- Во-первых нервное волокно нужно освободить из зажатого состояния, именно это вызывает боль. Для этого используются разнообразные методики такие, как массаж, мануальная терапия, физиотерапия и другие. В большинстве случаев убрать защемление получается достаточно быстро. Особенно, если оно не сопровождается опухолью или протрузией.
- Во-вторых восстановление функции нерва. Для этого назначается комплексная терапия, которая включает как лекарственные препараты, так и различные витаминные комплексы.
- В-третьих, что делается обязательно, это выясняется причина, по которой зажат нерв. После того как выясняется в чем причина такой патологии ее лечат вместе с последствиями.
Применяемые методы
Лечение должно быть комплексным и заключаться, как уже было сказано, не только в применении медикаментозной терапии, но также и в физическом воздействии: мануальной терапии, физиотерапии, лечебной физкультуры.
В первую очередь при обнаружении симптомов стоит приложить тепло. Для этого может использоваться горчичник, теплый компресс или согревающие мази.
Необходимо применять противовоспалительные средства такие, как Диклофенак, Ибупрофен, Индометацин, также применяются новокаиновые блокады. Для местного применения используются те же самые средства в виде мазей или пластырей.
После снятия острого болевого синдрома назначаются физиопроцедуры. Хорошо для этих целей использовать Дарсонваль, амплипульс, УВЧ и другие. Потом может быть применена мануальная терапия, иглоукалывание, точечные массажи.Больным необходимо придерживаться и общих рекомендаций, среди которых изменение рациона, — исключают маринованное, копченое, острое, соленое и алкогольные напитки.
Популярным и достаточно действенным методом является массаж.
Массаж помимо этого, способен улучшить состояние при остеохондрозе.
Назначаются также выполнение специальных упражнений, среди них: поднятие тела в позиции лежа, спиной вниз, упражнения для растяжек и расслабления.
Подводя итоги
Если вовремя не вылечить болезнь, это может привести к таким осложнениям:
- отмирание нервных окончаний;
- паралича ног;
- выраженной слабости в конечностях;
- атрофии органов малого таза;
- нестабильности позвоночника.
Для профилактики заболевания рекомендуется ежедневно делать зарядку, можно делать упражнения: кошка, велосипед, медленные приседания. Хорошо помогают любые упражнения, которые способствуют укреплению мышц спины. Можно периодически делать массаж.
Очень важно постоянно следить за своей осанкой и держать спину прямо. Поменьше стараться ходить на каблуках.
При длительном нахождении в одной позе, делать перерывы. Во время беременности носить специальный поддерживающий бандаж.
Ощущение тока в ногах — симптом заболевания или усталости?

Некоторые люди испытывают странное ощущение в конечностях, описывая состояние как ток в ногах. Наряду с основным признаком часто отмечаются сопутствующие симптомы, такие как мурашки, жжение кожных покровов, покалывание, онемение. Примерно 30 человек из 100 указывают состояние как болезненное. Такое явление в медицине классифицируется как синдром беспокойных ног.
Это заболевание, которое вызывает онемение нижних конечностей и излишнюю двигательную активность в состоянии покоя или во сне. Основной локализацией дискомфортных симптомов являются бедра, голень и стопы. Ток в ногах возникает каждые 5 — 30 секунд. У каждого человека протекают по разному.
Некоторых спазмы беспокоят только в ночное время (примерно до четырех утра), другие мучаются на протяжении всех суток.
Характерным состоянием пациенты описывают возникновение симптомом в состоянии покоя от нескольких минут до часа. При этом во время движения признаки исчезают. В некоторых случаях избавиться от дискомфорта помогают различные потягивания, приседания, наклоны.
Синдром беспокойных конечностей контролируется человеком и при необходимости может быть подавленным. Симптоматика значительно усиливается в вечернее время и до 4 утра. Во время сна отмечаются короткие движения конечностей. Диагностируется у 90 % больных СБН.
Если отмечается легкая форма недуга, то подергивания могут быть не более двух часов после засыпания.
Основные причины тока в конечностях
Среди основных причин возникновения ощущения тока в ногах находятся следующие негативные факторы:
- Варикозное расширение вен. Часто люди страдающие патологиями кровеносной системы отмечают покалывание, боль в венах и стреляющее чувство, будто током бьет. Требуется прохождение ультразвукового исследования с Доплеровским эффектом;
- Повышенная нагрузка на мышцы. Нередко наблюдается у профессиональных спортсменов, которых перегружают мышечные волокна нижних конечностей. Возникает ощущение коликов, онемения ног ниже колена, жжения. Для устранения симптоматики рекомендуется просто дать отдых ногам;
- Заболевания почек. Проявляется в результате нарушения обмена электролитов в организме, таких как ионы натрия, калия, кальция, магния, хлора. Требуется тщательное обследование в клинике и сдача анализов. После этого врач назначает эффективную терапию восстановления функционирования органов;
- Нервная перегрузка. Встречается как у детей, студентов, так и у взрослых. Стрессовые ситуации и переживания могут выразиться в дискомфортном токообразном простреливании по нервным волокнам;
- Синдром беспокойных ног. Заболевание выражающееся в различных симптомам, в том числе и токе в конечностях. Проявляется в любом возрасте независимо от пола.
Наряду с ощущениями, когда стреляет током в пальцах ног или полностью в конечности, находятся следующие признаки:
- резкая боль в ноге;
- молниеносное пробивание по конечности, будто током ударило;
- боль в голове;
- покалывание кожных покровов;
- онемение;
- желание постоянно двигать конечностями, даже если очень сильно хочется спать;
- периодические и непроизвольные подергивания ног как в период засыпания, так и во сне;
- дискомфорт в ногах;
- депрессивное состояние на фоне постоянного недосыпа.
Часто спазмы возникают независимо от каких — либо факторов (от физических нагрузок, бега, состояния покоя). Больные отмечают прострелы в течение всего дня в любое время. Некоторые пациенты даже могут падать от сильной и резкой боли. При обнаружении подобной симптоматики требуется обращение к врачу и прохождение диагностики.
Методы лечения недуга
Лечение патологии напрямую зависит от причины возникновения токообразного покалывания в конечностях. Если врач диагностирует синдром беспокойных ног, то назначаются следующие медикаменты:
- Синемед;
- Парлодел;
- Перголид.
Вышеперечисленные средства избавляют от дискомфортных ощущений. Рекомендуются массажные процедуры. При СБН также назначается Мелаксен (снотворное).
В тяжелых случаях прописываются опиоидные препараты, типа Метадон, Пропоксифен, Оксикодон, оказывающие обезболивающий эффект. Рекомендуются также бета — адреноблокаторы, типа Анаприлина. Синдром беспокойных ног часто диагностируется у беременных женщин.
Для облегчение состояния и лучшего засыпания рекомендуется открывать форточку и постоянно дышать свежим воздухом.
Если было диагностировано варикозное расширение вен, то назначается специальное лечение, улучшающее кровообращение и укрепляет стенки вен и артерий.
Во время лечения любой патологии рекомендуется употреблять витаминные комплексы и правильно питаться. Только грамотный подход позволит избавить человека от неприятных прокалывающих симптомов в конечностях.
Не стоит затягивать с походом к врачу, чем раньше будет начато лечение, тем быстрее организм восстановить нормальную работу.
Синдром беспокойных ног — неврологическое заболевание, которое не дает спать по ночам. Причины синдрома беспокойных ног и методы лечения

Синдром беспокойных ног трудно диагностировать. Симптомы наиболее ярко проявляются по ночам, когда организм находится в состоянии покоя. Расстройство может сопутствовать таким заболеваниям, как ревматоидный артрит, диабет или анемия. Но не только. Синдром поражает также молодых и вполне здоровых людей. И чаще всего от этого недуга страдают женщины.
Многие, наверное, слышали расхожее выражение про дурную голову, которая ногам покоя не дает.
Если определение «дурная» заменить на «больная», то поговорка точно будет отражать суть синдрома беспокойных ног (или синдрома Экбома), которое проявляется таким неприятными ощущениями, как ползание мурашек по телу, жжение, зуд, дрожание в икрах, голенях, стопах и даже, порой, бедрах.
Причем все это человек испытывает, когда находится в состоянии покоя, как правило, ложась спать. Чтобы усмирить ноги, страдалец вынужден постоянно шевелить конечностями или ходить по комнате взад-вперед. Какой уж тут сон!
Наука до сих пор не может точно сказать, что именно является причиной развития синдрома беспокойных ног. По одной из версий, всему виной биохимические процессы, происходящие в головном мозге.
В случае сбоя, при нехватке допамина — особого вещества, которое отвечает за двигательную активность человека, может развиваться такое странное поведение ног.
Некоторые источники приводят статистические данные, согласно которым, примерно у 30% больных это расстройство наследственное.
Синдром беспокойных ног в 1,5 раза чаще встречается у женщин, чем у мужчин. На сегодняшний день удалось выделить гены, отвечающие за проявление данного синдрома, которые располагаются на 12, 14 и 9 хромосомах.
Расстройство чаще встречается у людей с среднем и пожилом возрасте, но нередко впервые проявляется в 20-30 лет. Бывает, что синдром беспокойных ног развивается даже у детей и подростков и прогрессирует с годами.
Впервые симптомы расстройства, которое впоследствии получило название «синдром беспокойных ног», были описаны в 1672 году британским врачом Томасом Виллисом. Прошел не один век, прежде чем уже в наши дни к этому заболеванию проявил интерес финский врач и ученый Карл Алекс Экбом.
В 1943 году Экбом уже с позиции современной медицины еще раз сформулировал основные симптомы заболевания, объединив их под общим названием «беспокойные ноги». А затем добавил термин «синдром». С тех пор данное расстройство обозначается одновременно как синдром беспокойных ног и как синдром Экбома.
Синдром беспокойных ног также может развиваться на фоне других заболеваний. Чаще всего это дефицит железа в организме и уремия (повышенная концентрация мочевины в крови), которая характерна для больных с почечной недостаточностью и находящихся на процедуре гемодиализа.
Симптомы беспокойных ног также могут быть у беременных женщин на протяжении II и III триместров. После родов все неприятные ощущения, как правило, исчезают. Но в редких случаях расстройство может сохраниться на всю жизнь.Среди других причин заболевания называют ожирение, которое повышает риск развития синдрома беспокойных ног. В группу риска входят молодые люди в возрасте до 20 лет, страдающие лишним весом.
У неврологических больных данное расстройство может быть вызвано приемом лекарственных препаратов или быть сопутствующим симптомом основного заболевания.
Ходить, чтобы заснуть: коварство беспокойных ног
Как правило, у большинства страдальцев, неприятные симптомы возникают хотя бы раз в неделю, у некоторых — более чем два раза в неделю. Синдром беспокойных ног имеет четко выраженный суточный ритм, появляясь и усиливаясь в вечерние и ночные часы.
Пик активности конечностей приходится на период от 0 до 4 часов, постепенно затухая к утру. Получается, что вместо того, чтобы спать, человек вынужден ходить по квартире, вытягивать, сгибать, встряхивать или растирать зудящие ноги.
Во время движения неприятные ощущения уменьшаются или проходят, но стоит человеку снова лечь в постель, а иногда даже просто остановиться, как ноги опять не дают покоя.
По данным ряда исследователей, с синдромом беспокойных ног связаны примерно 25% случаев хронического нарушения сна.
Часто заболевание начинается с того, что первые симптомы дают о себе знать через 15-30 минут после того, как человек лег в кровать. Если болезнь прогрессирует, неприятные ощущения в ногах могут появляться уже не только ночью, но и днем. При тяжелом течении синдрома беспокойных ног время суток роли не играет.
Ноги требуют к себе внимания постоянно и в сидячем положении тоже. В таком состоянии люди в прямом смысле слова не находят себе места. Обычные походы в театр, в кино, в гости, полеты на самолете и вождение машины становится невозможным.
Все это сказывается на эмоциональном состоянии, часто люди с синдромом беспокойных ног страдают от тяжелых депрессий.
Некоторые пациенты в попытках облегчить свое состояние устраивали настоящие пешие марафоны, проходя в общей сложности по 10-15 километров за ночь. Человек поспит минут 15-20, затем столько же ходит.
Коварство данного расстройства в том, что на приеме врач, как правило, никаких проявлений заболевания не находит: симптомы не видимы, а только ощущаются самим человеком.
Далеко не всегда специалист может правильно поставить диагноз, ведь специальных лабораторных тестов или исследований, которые могли бы подтвердить наличие синдрома беспокойных ног, просто нет.
До настоящего времени не выявлено специфических нарушений нервной системы, характерных для данного расстройства. Часто неприятные ощущения связывают с болезнью суставов или вен.Для правильной постановки диагноза очень важно детально и точно рассказать неврологу о своих ощущениях, их регулярности и интенсивности. В помощь врачу и пациенту не так давно международной группой по изучению синдрома беспокойных ног были разработаны основные критерии, по которым можно определить, есть ли у человека данное заболевание:
- необходимость двигать ногами связана с наличием неприятных ощущений в конечностях;
- потребность шевелить ногами проявляется в состоянии покоя, в положении лежа или сидя;
- движение ослабляет или снимает неприятные ощущения в ногах;
- желание двигать ногами возникает в вечерние и ночные часы, днем либо нет никаких проявлений, либо незначительные.
Кстати, той же международной группой по изучению синдрома беспокойных ног была создана шкала оценки степени тяжести синдрома. Это анкета из 10 вопросов, на которые отвечает пациент. То есть больной сам оценивают выраженность заболевания в соответствии со своими ощущениями.
Уточнить диагноз поможет полисомнография — исследование, во время которого пациент спит с прикрепленными к телу датчиками, фиксирующими процессы работы его нервной системы и непроизвольную физическую активность.
С помощью полисомнографии, основываясь на количестве периодических движений ног во сне (это характерно для больных синдромом беспокойных ног), можно установить тяжесть заболевания:
- легкая степень — 5-20 движений в час
- средняя степень — 20 – 60 движений в час
- тяжелая степень — более 60 движений в час
Не помешает сдать общий анализ крови, а также кровь на содержание железа, витамина В12, фолиевой кислоты, глюкозы, поскольку, как уже отмечалось, синдром беспокойных ног может быть следствием основного заболевания.
Помощь придет: как успокоиться самому и ногам
Решать проблему ночных блужданий можно и нужно. Если неприятные ощущения связаны с каким-либо заболеванием, то, конечно, надо постараться вылечить первопричину.
При железодефиците врач может назначить терапию препаратами железа в виде таблеток или внутривенных и внутримышечных инъекций под контролем уровня ферритина в сыворотке крови.
В случае легкого проявления болезни могут помочь снотворные и транквилизаторы, в более тяжелых ситуациях– средства, влияющие на выработку в организме допамина. Важно: все лекарственные препараты должны быть подобраны и назначены только специалистом.
Помимо медикаментозного лечения, есть и другие способы утихомирить синдром беспокойных ног:
- Комплекс упражнений. Приседания, растяжка, сгибание-разгибание ног, подъем на мысках, обычная ходьба (лучше на свежем воздухе) — все это хорошо помогает беспокойным ногам. Физкультурой надо заниматься перед сном. Только не переусердствуйте, чрезмерные физические нагрузки могут обострить состояние.
- Массаж ног, а также различные физиотерапевтические процедуры: грязевые аппликации, магнитотерапия, лимфопресс и другие.
- Контрастный душ на область икр и голеней при условии, что нет противопоказаний, а также различные растирания.
- Попробуйте уснуть в несвойственной вам позе.
- Правильное питание. Не стоит наедаться на ночь, это не просто грозит лишними килограммами, но и может стать причиной бессонницы и ненужной активности в ногах. При синдроме беспокойных ног следует отказаться от алкоголя, сигарет, а также от напитков и продуктов, содержащих кофеин (кофе, чай, кола, шоколад). Они стимулируют нервную систему и могут усиливать проявления болезни.
Активный образ жизни, здоровый рацион питания, полноценный отдых — этот комплексный велнес-подход к оздоровлению, как показывает практика, наиболее эффективный способ избавления от многих заболеваний (в том числе и от синдрома беспокойных ног).
Как таковой профилактики синдрома беспокойных ног нет. Но еще никому не мешал здоровый образ жизни, который является, пожалуй, самым простым и эффективным способом избежать многих болезней.
Опрос
- Да, во время беременности не могла уснуть из-за неприятных ощущений в ногах.
- Лично нет, но знаю, как это мучительно.
- Нет и надеюсь, что никогда не испытаю все «прелести» этой болезни.
6 июля 2018 · Полина Сошка · TS/Fotobank.ru
Руку бьет как током
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Дерматологи, артрологи и другие специалисты, занимающиеся лечением заболеваний суставов, могут подтвердить, что у обращающихся к ним пациентов приходится диагностировать самые различные формы проявления боли в верхних конечностях в области от плеча до кисти.
- Особенности болей в руке
- Причины боли в руке и симптомы заболевания
- Механическая травма
- Миозит
- Грыжа межпозвонкового диска в шейном отделе
- Артроз
- Артрит
- Эпикондилит
- Плексит
- Заключение
Особенности болей в руке
Обычно боль дает о себе знать с одной стороны, будучи локализована в правой или левой руке. Но иногда у некоторых больных боль присутствует в обеих конечностях.
Болевой синдром поражать может поражать все отделы конечностей от ключевого сочленения до лучезапястного сустава.
Обычно неприятные ощущения ограничены определенным участком и не провоцируют осложнение в виде иррадиации боли в другие области.
Если боли возникают в плече до локтя, то они довольно быстро проходят, и для этого не требуется применения медикаментов.
Более болезненной является хроническая боль, когда неприятные ощущения на протяжении длительного времени беспокоят человека, периодически доставляя дискомфорт обострениями.
Возникающие в верхней конечности боли могут иметь разные причины и локализацию: обычно их ощущают в зоне от плеча до локтя, но в некоторых случаях они могут возникать и до кисти, приобретая ноющий, тянущий, жгучий, простреливающий или сверлящий характер.
Для постановки точного диагноза и исключения других со схожей симптоматикой заболеваний специалисты учитывают следующее:
- Клиническую картину болезни, с которой можно ознакомиться во время визуального осмотра и посредством пальпации;
- Жалобы пациента;
- Данные анамнеза больного;
- Результаты лабораторных исследований крови;
- Сведения, полученные после проведения рентгенографии, компьютерной и магнитно-резонансной томографии.
Но при этом даже обычный человек может составить собственную гипотезу о том, какие причины вызывают боль в руке от плеча до кисти. Для этого нужно лишь знать о наиболее часто диагностируемых заболеваниях костно-мышечной системы и их характерных симптомах.
Механическая травма
Травма очень неприятна для организма, поскольку оказывает разрушающее воздействие на строение всех составляющих верхних конечностей — кости, сухожилия, мышечные волокна и связки. Чаще всего специалистам приходится диагностировать такие виды травм, как перелом костей, вывих плечевого, локтевого и лучезапястного сустава, а также разрывы сухожилий, мышц и связок.
В случае с переломами и вывихами человек ощущает в руке до локтя, часто в левой, острую резкую боль с покалыванием, что обычно вызывает присутствующий провоцирующий внешний фактор. Желание подвигать рукой неизбежно приводит к обострению боли.
Примечательно, что перелом часто сопровождается болью, которая возникает не только в месте повреждения, но и на участке имитации осевой нагрузки. В зоне перелома левой руки до локтя приходится часто наблюдать припухлость и отечность, а также покраснение кожи.
Следствием перелома является нарушение работоспособности травмированной конечности, которая может быть полностью обездвижена. Обязательными симптомами переломов специалисты называют следующие:
- Присутствие крепитации — характерного хруста;
- Патологическая подвижность — конечность начинает двигаться в тех местах, где отсутствует сустав.
- Возможность визуально выделить костные отломки;
- Неестественное положение руки.
В случае с вывихом левой руки у больного можно диагностировать первые три симптома, но при этом травмированная рука принимает неестественную позу.
Когда разрывается сухожилие, можно услышать характерный хлопок — это результат повреждения волокна. После травмы визуально можно отметить, как мышцы приобрели иную форму.
Повреждение связочного аппарата неизбежно приводит к появлению болевого синдрома, проявляющего себя во время движения, а также в состоянии покоя. Изменения затрагивают и наружные контуры сочленения.
На участке, где произошло повреждение, присутствуют признаки отечности, иногда возникают гематомы. Фактически растяжения связок и сухожилий следует считать также микроскопическими разрывами элементов.Переломы левой руки обычно сопровождаются следующими симптомами:
- Полное обездвиживание пальцев конечностей;
- Онемение руки в месте ниже места повреждения.
При получении ушибов боль наиболее ярко себя проявляет в момент получения повреждения, но постепенно она сходит на нет. Сразу же на месте травмы приходится наблюдать припухлость, которая усиливается болями при пальпации, может присутствовать гематома, быстро меняющая свой цвет.
Миозит
Подобное поражение скелетной мускулатуры неизбежно сопровождается воспалительным процессом и может предусматривать разнообразные симптомы в зависимости от конкретной ситуации.
Но в любом случае при миозите приходится наблюдать постоянные боли в зоне воспаления, которые начинают усиливаться по мере дальнейшего развития заболевания.
Характерным симптомом является покраснение кожи над пораженным отделом конечности.
Желание совершить движения конечностью приводит к обострению боли, поскольку это заставляет сокращаться мышечные волокна. На фоне хронического спазма мускулатуры возникает существенная скованность движений в суставе.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
По мере дальнейшего прогрессирования патологии мышечные волокна продолжают слабеть. В результате человеку становится все сложнее выполнять обычные повседневные действия.
В таком состоянии он уже не способен поднять больной рукой чашку, держать ручку и писать правой рукой. Ему требуется помощь при одевании и выполнении гигиенических процедур.Одним из неприятных осложнений миозита является полная атрофия скелетной мускулатуры в месте поражения.
Грыжа межпозвонкового диска в шейном отделе
Практически всегда при возникновении дегенеративных изменений межпозвоночного диска приходится наблюдать боль, которая отдает в руку. Многие пациенты жалуются на потерю чувствительности в дистальных отделах кистей.
Дополнительным симптомом может быть мышечная слабость и скованность движений в верхних конечностях.
Помимо боли в руке, признаком межпозвоночной грыжи шейного отдела является возникновение головной боли и головокружения, вызванного повышением кровяного давления.
Одним из часто диагностируемых нарушений является дегенеративно-дистрофическое поражение лучезапястного, локтевого или плечевого сустава. Артроз неизбежно приводит к обострению боли в суставе, которая приобретает ноющий характер.
Эта болезнь сопровождается болью на участке сочленения.
Также при наличии дистрофического повреждения хрящевой ткани ощущаются боли в момент выполнения движения, при значительных нагрузках, непривычных видах деятельности, но в состоянии покоя боли начинают проходить.
Характерным симптомом артроза является присутствие громкого звука от сухого хруста, за которым чаще всего больные ощущают боль. Также определить артроз можно по постепенному уменьшению частоты движений в поврежденном участке руки.
Эпикондилит
Этот недуг имеет воспалительную природу, распространяется на участке сочленения мышц к надмыщелкам плечевой кости. Эпикондилит проявляет себя в виде боли ноющего характера, которая обостряется во время разгибания и сгибания локтевого и лучезапястного сочленения.
При этом заболевании пассивные движения имеют устойчивую амплитуду, а при их выполнении больной не ощущает дискомфорта. Иногда возникают жалобы на жжение снаружи локтя. В большинстве своем боли диагностируют на ведущей половине тела.
Но при этом известны случаи, когда болезнь обнаруживалась на обеих верхних конечностях.
Плексит
Это заболевание сопровождается воспалением нервных волокон в месте присоединения к плечевой кости, провоцирующем скованность движения больной руки. В результате это приводит к полному параличу. Неспособность выполнять движения обусловлены возникающей острой болью.
Также присутствуют признаки слабой мышечной слабости. В результате у человека не хватает сил, чтобы поднять и удержать нетяжелые вещи.
Еще одна черта — патология моторики кисти, из-за чего пациент не может писать.
Если плексит переходит в тяжелую форму, то это приводит к развитию атрофии мышечных тканей.
Заключение
Боль, возникающая от плеча до кисти, может существенно ограничить подвижность конечностей. Поэтому не стоит рассчитывать, что неприятные ощущения пройдут сами собой.
Следует понимать, что вызывать подобное патологическое состояние могут различные причины, указывая на развитие того или иного заболевания. Учитывая разную симптоматику этих проявлений, в каждом случае требуется индивидуальное лечение.
Поэтому в самом начале необходимо пройти полное обследование, чтобы специалист мог определить причину и поставить точный диагноз. Без этого невозможно восстановить функцию верхней конечности.
Боль при сгибании и разгибании в локтевом суставе может возникать вследствие:
Подробнее про эти заболевания читайте далее в статье.
В большинстве случаев заболевания вызывают болевые ощущения как при сгибании, так и при разгибании локтевого сустава. Но не всегда:
Диагностика болезней, вызывающих болевые ощущения при сгибании или разгибании локтя, не требует тщательных исследований. Функциональные тесты (т. е. основанные на появлении или отсутствии боли при выполнении определенных движений в руке) с высокой точностью указывают на характер патологии, послужившей ее причиной.
Локтевой сустав очень уязвимый, т. к. он не защищен ни мышцами, ни жировой прослойкой.
Поэтому к появлению болей в этом месте нужно относиться особенно внимательно, поскольку локоть играет важную роль в активных движениях руки.
Опасность любых повреждений или заболеваний в области локтевого сустава заключается в быстром ограничении подвижности в руке и значительном ухудшении работоспособности и качества жизни человека.Независимо от того, почему появилась боль в локте – с патологией и дискомфортом можно успешно справиться. В каждом отдельном случае лечение локтевого сустава зависит от болезни, которая стала причиной дискомфорта.
Подробнее о проблеме – читайте далее.
Разновидности болей в локте при сгибании и разгибании
Болевой синдром в зависимости от болезни, которая его вызвала, имеет свои особенности. При осмотре пациента врач всегда обращает внимание не только на то, при каком движении возникает дискомфорт, но и каков его характер:
(если таблица видна не полностью – листайте ее вправо)
Латеральный (наружный) эпикондилит
Это воспалительное заболевание сухожилий мышц предплечья.
(если таблица видна не полностью – листайте ее вправо)
Медиальный (внутренний) эпикондилит
Это воспалительное поражение внутренних сухожилий мышц, соединенных с медиальным надмыщелком локтевого сустава.
(если таблица видна не полностью – листайте ее вправо)
Бурсит
Бурсит – воспаление суставной сумки с присоединением инфекции.
(если таблица видна не полностью – листайте ее вправо)
Артроз
Артроз – это повреждение (разрушение) хряща из-за его износа.
(если таблица видна не полностью – листайте ее вправо)
Остеохондроз шейного отдела позвоночника
Остеохондроз – разрушение межпозвоночных дисков. Боли при такой патологии носят отраженный характер (т.е. происходит ущемление нервов, отвечающих за болевые ощущения в локте и руке, на уровне выходя их из позвоночного столба – без повреждения самого сустава – но человек чувствует дискомфорт именно в локте). Часто такие боли сочетаются с онемением и болью в шее, под лопаткой.
(если таблица видна не полностью – листайте ее вправо)
Подведем итоги
Боли в локте в любом своем проявлении доставляют много неприятностей. Берегите этот довольно «нежный» сустав от травм.
Если появилась неприятная болезненность при сгибании или разгибании – не откладывайте визит к врачу. В зависимости от причины боли лечение проводит ревматолог, травматолог или невролог.
- Тазобедренный сустав болит: причины, что делать?
- Боли в суставах пальцев рук — есть ли спасение от этой напасти?
- Обзор современных мазей от боли в суставах: правда и вымысел
- Боль в плечевом суставе: симптомы, диагностика и лечение
- Болит плечевой сустав — что делать, как лечить?
