Утолщение жировой клетчатки
Особенности диагностики болезней подкожно-жировой клетчатки, или панникулитов
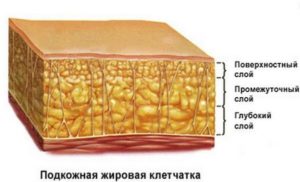
Панникулитами (Пн) называются заболевания гетерогенной природы, которые характеризуются патологическими изменениями в подкожно-жировой клетчатке (ПЖК). Часто данные болезни захватывают и опорно-двигательный аппарат.
В чём проблема с диагностикой?
Пн разнообразны в своих клинических и морфологических проявлениях, существует большое количество форм заболевания, при этом критериев, которые бы приводили к общему знаменателю диагностику на данный момент нет.
Пациенты с Пн обращаются к разным специалистам именно по причине полиморфизма клинических симптомов. Такие ситуации приводят к недостаточно быстрому установлению диагноза, а в связи с этим и лечение начинается несвоевременно.
Попытки классификации
На сегодняшнее время классификации, которая была бы единой для всех стран мира, нет. Некоторые авторы предлагают своё видение и упорядочивают Пн по этиологии и патоморфологической картине.
Таким образом, сейчас выделяют септальный (СПн) и лобулярный панникулит (ЛПн), то есть воспалительный процесс находящийся в перегородках соединительной ткани и в дольках жировой ткани соответственно.
Оба варианта заболевания могут сочетаться с явлениями васкулита и протекать без оного.
Узловатая эритема (УЭ)
УЭ — это типичный представитель септального панникулита. Иммуновоспалительный процесс при этой патологии неспецифический. Причин его появления очень много:
Различают первичную и вторичную УЭ. Первичная чаще всего идиопатическая. Клинические симптомы, которые возникают при УЭ, характеризуются состоянием иммунной системы, этиологией заболевания, локализацией патологического очага, а также распространённостью.
Диагностировать УЭ можно только после тщательно собранного анамнеза, жалоб пациента, на основании клиники и данных исследований, лабораторных и инструментальных.
Краткое описание клинического примера №1
Пациентке 31 год и в анамнезе зафиксирован хронический тонзиллит с 15 лет и частые приёмы антибиотиков по его поводу. В 2009 году были обнаружены болезненные узлы после очередного обострения тонзиллита. Узлы располагались на левой голени.
Проводилось лечение глюкокортикостероидным гормоном дексаметазоном после чего наблюдалась положительная динамика. Спустя 3 года тонзиллит спровоцировал появление ещё 2 узлов на голенях. Через два месяца гомеопатической терапии узлы регрессировали.
В конце года вновь произошёл рецидив болезненных образований на голени.
При поступление общее состояние удовлетворительное, телосложение нормостеническое, температура тела в норме. Другие показатели осмотра и лабораторных исследований также оказались не изменены.
При пальпации образований на голени отмечается болезненность. При УЗИ узла выявлен участок некоей размытости с повышенной эхогенностью и большим содержанием сосудов.
Диагноз выставленный врачами звучал, как узловатая эритема 2-3 стадии и хронический тонзиллит.После лечения бензилпенициллином, нестероидными противовоспалительными средствами, введения охранительного режима и локального лечения мазями клобетазола натрия и гепарина спустя 21 день болезнь регрессировала. За год обострений патологии не было.
Из причин заболевания на первом месте со стрептококковой инфекцией 9 а выше описанный случай свидетельствует об ассоциации УЭ (септальный панникулит) со стрептококковой инфекцией, в частности, с ангиной) стоит саркоидоз.
Краткий обзор клинического случая №2
Пациентка 25 лет от роду поступила в стационар с жалобами на болезненные узловые образования на ногах и руках, боли во многих суставах (голеностопных, лучезапястных) припухлость в них же, повышение температуры тела до 39С, повышенную потливость.
Заболела 7.12.2013 года, когда появился впервые артрит голеностопного сустава. Спустя 2 дня появились узлы на голенях, которые были резко болезненными. Ещё за несколько дней возникло большое количество таких же образований с симптомами общей интоксикации (лихорадка, потливость).
После осмотра у терапевта был выставлен диагноз вероятного реактивного артрита. Для лечения применялся дексаметазон. Эффект оказался положительным. Однако рецидивы продолжались.
По лабораторным данным в крови определялись воспалительные изменения. На КТ органов грудной клетки определялись увеличенные лимфатические узлы и имелись признаки хронического бронхита. На УЗИ узла глыбчатое его строение, некоторые участки были неэхогенными и богатыми сосудами.
После консультации пульмонолога был выставлен саркоидоз внутригрудных лимфоузлов. Окончательный диагноз выглядел, как синдром Лефгрена, саркоидоз лимфоузлов грудной клетки на 1 стадии, вторичная УЭ, полиартрит, лихорадочный синдром.
Лечение пациентки проведено дексаметазоном с циклофосфамидом парентерально. Затем метилпреднизолон назначили внутрь. Также еженедельно вводили циклофосфамид в сопровождении нестероидного противовоспалительного средства. Терапия привела к положительной динамике заболевания и на настоящим момент пациентка находится под наблюдением врачей.
Дифференциальная диагностика УЭ
Существует множество заболеваний, клиническая картина которых сходна с симптомами УЭ, поэтому необходимо проводить тщательную дифференциальную диагностику.
Если диффдиагностика проводится неправильно или не вовремя, назначается неадекватная терапия, что ведёт к затягиванию заболевания и появлению различных осложнений и ухудшению качества жизни человека.
Пример клинического случая №3
Пациентка 36 лет обратилась в стационар за медицинской помощью в начале 2014 года в связи с жалобами на уплотнение голени, которое было болезненным. Пациентка считает, что заболевание впервые появилось в 2012 году после острой респираторной вирусной инфекции (ОРВИ).
Тогда на голени возникло болезненное уплотнение. Врачи определили тромбофлебит. Провели лечение сосудистыми лекарственными препаратами, назначались физиопроцедуры. С положительной динамикой пациентка завершила лечение. В апреле месяце 2013 года болезненное уплотнение появилось вновь.
Проводились лабораторные исследования, которые не выявили воспалительных изменений. На УЗИ вен обнаружена недостаточность перфорантных вен голени. Пациентка направлена на консультацию в «НИИР им. В.А. Насоновой», где во время осмотра обнаружено уплотнение на голени.
Данные лабораторных и инструментальных исследований в пределах нормы. На УЗИ внутренних органов некоторые диффузные изменения поджелудочной железы и печени. На УЗИ узла микроваскуляризация, глыбчатость структуры и утолщение ПЖК.
После всех обследований и консультаций выставлен диагноз лобулярный панникулит, хроническое течение, липодерматосклероз. Варикозное расширение вен нижних конечностей. Хроническая венозная недостаточность класс IV.
Проведено лечение гидроксихлорохином из-за слабой активности болезни. Спустя месяц динамика заболевания положительная.
Обсуждение особенностей случаев
Мы представили вашему вниманию 3 разных случая дифференциальной диагностики, которые на данный момент очень распространены.
У первой пациентки после стрептококковой инфекции на фоне антибиотиков и противовоспалительных препаратов заболевание регрессировало. Причём отметим цветовую динамику образований на коже: бледно красный цвет в начале до жёлто-зелёной окраски в конце заболевания, так называемый, симптом цветения синяка.
Для УЭ данная динамика очень характерна и даже на поздних стадиях болезни его можно определить. Сами узелки исчезают бесследно спустя 3-5 недель. Атрофии кожи и рубцов не наблюдается.
Одновременно с кожными проявлениями манифестирует и суставной синдром.
У таких больных не развиваются поражения сердца, как при ревматизме, даже несмотря на то, что боли в суставах появляются после первичной стрептококковой инфекции.
При наличии у пациентов с УЭ на фоне клапанной патологии сердца не происходит её усугубление. В связи с этим можно сказать, что УЭ не является отражением активности ревматического процесса.
Уэ и саркоидоз
На фоне саркоидоза у УЭ есть особенности течения и проявления:
- отёк ног, который нередко предшествует УЭ;
- выраженные боли в суставах;
- элементов уплотнений кожи достаточно много и они чрезвычайно распространены, при этом каждый элемент способен к слиянию с другим подобным узлом;
- локализация узлов в основном в области голеней;
- размеры элементов крупные, более 2 см в диаметре;
- в лабораторных анализах может быть повышение титра антител к антистрептолизину-О и к иерсиниям;
- поражение респираторного тракта с симптомами, такими как одышка, боль в груди, кашель.
УЭ (септальный панникулит), прикорневая лимфаденопатия, лихорадка и поражение суставов наводит на мысль о синдроме Лефгрена. Несмотря на это, увеличенные лимфоузлы могут быть и при туберкулёзе лёгких, хламидиозе, гистоплазмозе, лимфогранулематозе, неходжкинской лимфоме.
У третьей пациентки был диагностирован липодерматосклероз (ЛДС), который имеет схожие проявления с УЭ.
ЛДС сам по себе считается дистрофическим и дегенеративным заболеванием подкожно-жировой клетчатки.
Чаще всего он развивается у женщин среднего возраста, которые имеют избыточный вес на уровне ожирения 1 степени и выше, и относится к группе лобулярных панникулитов.
Развитие ЛДС обусловлено в большинстве случаев неправильно выбранной тактикой лечения. ЛДС начинается остро с появления болезненных уплотнений в коже. По мере прогрессирования заболевания происходит образование атрофии подкожно-жировой клетчатки, гиперпигментация, уплотнение кожи.
Узи диагностика
УЗИ узлов на коже является перспективным методом дифференциальной диагностики. Из преимуществ методики отметим:
- безболезненность;
- неинвазивность;
- можно использовать неограниченное число раз;
- возможность документирования всех изменений и возможность сравнения результатов в дальнейшем.
- Анастасия
- Распечатать
Жировые отложения
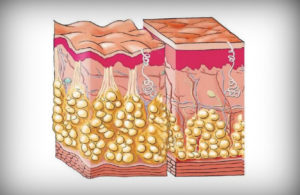
Жировыми отложениями называют локальные скопления подкожного жира, которые искажают пропорции лица и тела. В некоторых отдельных анатомических зонах жировые отложения могут накапливаться в большей степени (на бедрах, ягодицах, животе, талии, в субментальной области и пр.), что приводит к нарушению контуров и объемов частей тела, а также к общему изменению пропорций фигуры.
Для определения количества избыточной жировой ткани выполняют замеры роста, веса и объемов тела, проводят вычисление ИМТ, биоимпедансометрию.
Для устранения излишков жировой ткани в косметологии применяют различные методики: массажи, обертывания, инъекции (мезотерапия), аппаратные (LPG, кавитация, электролиполиз, криолиполиз), хирургические (липосакция) и прочие воздействия.
Локальные отложения жира (или «жировые ловушки») представляют собой увеличение жировой ткани в некоторых областях тела. Как показывает статистика, не менее 47% женщин и 31% мужчин имеют проблемы с лишним весом и появлением излишков жировой ткани.
К наиболее распространенным проблемным зонам у женщин относят: область над коленями, внутренняя и внешняя стороны бедер, ягодицы, низ живота, талия, внутренняя сторона плеч, нижняя часть лица (второй подбородок).
Именно в этих областях чаще всего происходит скопление жировых отложений.
Излишки подкожного жира – это распространенная проблема многих женщин, особенно тех, кто перешел рубеж «бальзаковского» возраста.
Современная косметология и пластическая хирургия имеют в своем запасе большое количество различных проверенных неинвазивных и хирургических методик коррекции фигуры; в индустрии красоты каждый год появляются новые эффективные способы устранения проблем, связанных с жировыми отложениями.
Почему появляются излишки жировой ткани
Основная причина появления жировых отложений – это нарушение процессов формирования жировой ткани (липогенеза) и расщепления жиров (липолиза) в организме.
Липогенез происходит при участии простагландинов, инсулина и вазопрессина; а липолиз – под действием липотропинов, СТГ, АКТГ, половых гормонов, катехоламинов.
Когда нарушается баланс этих двух процессов и преобладает липогенез, в жировых клетках (адипоцитах) начинает накапливаться избыточное количество жира, в результате чего возникает их гипертрофия.
Дополнительно увеличение размеров жировых клеток приводит к компрессии кровеносных и лимфатических сосудов, в тканях начинает задерживаться жидкость, возникает дегенерация коллагеновых волокон. Внешне нарушения сложных метаболических процессов организма проявляются локальными жировыми отложениями и появлением «апельсиновой корки» (целлюлит).Нарушению баланса между липогенезом и липолизом, прежде всего, способствует нерациональное питание: избыточное поступление в организм простых углеводов и жиров, редкие и обильные приемы пищи, частые переедания, постоянные перекусы между основными приемами пищи, еда перед сном.
Если дополнительно к неправильным пищевым привычкам человек ведет малоподвижный образ жизни и не занимается спортом, процесс появление жировых отложений значительно ускоряется.
Отложение подкожного жира локально в определенных местах связано с гормональными процессами, которые происходят в организме в пубертатном периоде, во время беременности, климакса, а также при использовании гормональных препаратов (кортикостероидов, оральных контрацептивов, инсулина).
Места формирования жировых отложений имеют генетический характер: в большинстве случаев особенности фигуры наследуются от родителей. Поэтому при погрешностях в питании, гормональных изменениях, гиподинамии и других нарушениях в организме первыми начинают увеличиваться именно эти «проблемные» зоны.
Виды жировых отложений
Жирова ткань в организме человека способствует поддержанию энергетического баланса. В зависимости от локализации и особенностей метаболизма выделяют три основных вида жировой ткани:
- подкожная жировая клетчатка;
- глубокий (субфасциальный) слой;
- внутренний (висцеральный) жировой слой, преимущественно расположен вокруг органов брюшной полости.
Соотношение и выраженность разных видов жировой ткани зависит от возраста человека, его пола, наследственности, интенсивности обмена веществ и других причин, что значительно предопределяет контуры фигуры. Подкожная жировая клетчатки в большей или меньшей степени развивается во всех областях тела и придает плавность контурам тела и лица.
Количество подкожного жира в большинстве случаев легко уменьшить при незначительном повышении энергозатрат и уменьшении энергетической ценности потребляемых пищевых продуктов. Подфасциальные жировые отложения хорошо выражены в конкретных зонах: на талии, животе, ягодицах, бедрах и пр. Они определяют индивидуальные особенности фигуры человека.
Глубокие жировые отложения почти не поддаются устранению с помощью спорта и различных диет.
По характеру распределения жировых отложений выделяют общую (генерализованную) и локальную формы. Локальная форма в свою очередь подразделяется на три типа:- Ограниченный тип. Избыточные отложения формируются в пределах четких границ и сопровождаются гипертрофией жировых клеток поверхностного или субфасциального слоя жировой ткани.
- Диффузно-локальный тип. Сопровождается повышением содержания подкожно-жировой клетчатки в определенных анатомических областях. Эти участки тела приобретают нечеткие очертания и плавно переходят в соседние области с нормально развитой жировой тканью. Чаще всего диффузно-локальный тип формируется на голенях, верхней части живота, передней поверхности бедер.
- Контурные мелкобугристые нарушения (целлюлит, мелкобугристая липодистрофия). В этом случае происходит гипертрофия жировых клеток подкожного слоя, что приводит к выбуханию жировой ткани и формированию неровного контура поверхностного слоя кожи: появляются мелкие впадины и бугорки (целлюлит или «апельсиновая корка»).
Жировые отложения локального типа имеют устойчивый характер. Их форма и объемы часто сохраняются даже при значительном снижении веса.
Подготовка к процедурам и операциям
Достаточно часто поверхностные избыточные жировые отложения в подкожной жировой клетчатке можно устранить при помощи диеты и активных занятий спортом.
Но излишки жировой ткани, которые залегают глубоко в организме, самостоятельно устранить вряд ли получится. Именно в этом случае можно воспользоваться методами профессиональной косметологии для коррекции фигуры.
Для подбора индивидуальной программы коррекции первоначально проводят общую диагностику состояния организма.
Перед проведением любого вида косметологических процедур в идеале необходимо получить заключение терапевта, эндокринолога, гинеколога, гастроэнтеролога, сделать общий и биохимический анализ крови, ЭКГ, выполнить УЗИ органов брюшной полости.
Важно знать, что различные инъекционные и аппаратные процедуры коррекции фигуры не проводятся в период беременности и лактации, пациентам с онкологическими и гематологическими заболеваниями, эпилепсией, гнойничковыми заболеваниями, дерматозами, а также при остром течении инфекционного процесса.
Физиотерапевтические методы воздействия не выполняются лицам с имплантированным электрокардиостимулятором.
Во время приема дерматокосметолог делает измерение общих параметров тела (рост, вес, артериальное давление и пр.), замеры объемов, проводит расчет индекса массы тела, биоимпедансометрию.
Диетолог проведет консультацию и даст индивидуальные рекомендации по питанию.
Также для подбора полного курса коррекции фигуры может потребоваться консультация физиотерапевта, талассотерапевта, специалиста по массажу и пр.
Коррекция жировых отложений
Для коррекции локальных жировых отложений используется комплексный подход: усиление процессов липолиза, устранение продуктов распада жировой ткани из организма, лифтинг кожи в областях устранения «жировых ловушек».
Коррекция жировых отложений проводится различными косметологическими методиками.
Их можно разделить на следующие техники: аппаратные (с использованием физических факторов), инъекционные (с использованием жидких фармакологических препаратов), косметические (с использованием гелей, кремов и природных факторов), массажные и хирургические.
Наиболее популярным методом устранения разных дефектов тела является мезотерапия, которая основана на подкожном или внутридермальном введении специальных препаратов, обладающих лимфодренажным, липолитическим, вазоактивным, биостимулирующим, лифтинговым, антиоксидантным действиям. В среднем курс мезотерапии для коррекции жировых отложений составляет 7-10 сеансов. Разновидностью липолитической терапии является мезодиссолюция (или мезотерапевтическая липосакция), которая представляет собой введение в гиподерму особых гипоосмолярных препаратов.
Среди новейших инъекционных методик, эффективно устраняющих локальные избыточные жировые отложения, можно выделить интралипотерапию.Она основана на введении глубоко в жировую ткань специального препарата Aqualyx, который обладает значительными липолитическими свойствами.
Кроме того, для коррекции фигуры в косметологии активно используются карбокситерапия и озонотерапия, которые уже можно считать традиционными.
Дополнительно к инъекционным процедурам для устранений излишков жировых отложений применяют аппаратные методики: электролиполиз, кавитацию, ударно-волновую терапию, термолифтинг, низкоинтенсивное черезкожное лазерное излучение, криосауну, криолиполиз (Zeltiq) и пр.
Данные методы подразумевают использование различных физических факторов (холод, электрическая или световая энергия, ультразвук, радиоволны и др.), которые позволяют выполнять контролируемое глубокое воздействие на субфасциальный тип жировых отложений и разрушать их.
Коррекция излишков жировой ткани бессмысленна без использования техники аппаратного и ручного массажа, гидротерапии, талассотерапии.
Для эффективного моделирования контуров тела применяют вакуумно-роликовый, медовый, баночный, антицеллюлитный, лимфодренажный массажи и вибромассаж.
Данные виды воздействий способствуют улучшению циркуляции крови, активизируют липолиз, усиливают лимфодренаж, повышают эластичность кожных покровов.
Обертывание также оказывает положительный эффект в борьбе с целлюлитом, дряблой кожей и жировыми отложениями. Кроме того, эта процедура достаточно комфортна и приятна для пациента.Обычно используют водорослевые, грязевые, термоактивные, шоколадные и холодные обертывания.
Дополнительно для комплексной коррекции фигуры применяют душ Шарко, гидромассаж, акупунктуру, инфракрасную сауну, миостимуляцию, прессотерапию пр.
К наиболее радикальным методам устранения избыточных жировых отложений относится эстетическая хирургия.
Пластическая хирургия широко применяет различные способы липосакции: лазерную, ультразвуковую, тумесцентную, вибрационную, водоструйную, высокочастотную и пр.
Для пациентов с локальными отложениями излишков жира наиболее часто используют липосакцию областей лица (подбородка, щек), рук, бедер и ягодиц, живота. Коррекцию передней брюшной стенки во многих случаях выполняют, сочетая липосакцию и абдоминопластику.
Следует помнить, что полученный результат после выполнения коррекции фигуры косметологическими и хирургическими методами не является постоянным.
После получения необходимого эффекта важно поддерживать хорошее состояние фигуры при помощи физических нагрузок и рационального питания, иначе снова начнут появляться избыточные жировые отложения, и повторно от них избавиться будет гораздо сложнее.
Фотографии до и после удаления жира
Фото пациентки до и после операции по удалению излишков жировых отложений с талии и боков (липосакции).
Воспаление подкожной клетчатки: причины, формы болезни, лечение и профилактика
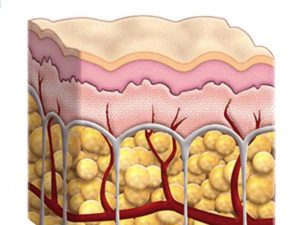
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной.
Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства).
В основе формирования панникулита – дефект перекисного липидного окисления.
Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях.
Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке).
Также панникулит может появиться в зоне рубцов после операций.
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость.
При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита.
Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы.
Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания.
Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.
Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой.
При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами.
Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.Как проявляется воспаление подкожной клетчатки на ногах?
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.
Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Отекание подкожной жировой клетчатки
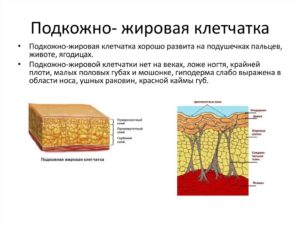
Отек подкожно-жировой клетчатки называется подкожным и диагностируется как у мужчин, так и у женщин. Он представляет собой скопление свободной жидкости в мягких тканях. Часто возникает на фоне хронических заболеваний, сбоев обмена веществ, при отсутствии физической активности и неправильном питании.
Подкожный отек локализуется во внесосудистом пространстве. В последнем в норме присутствует небольшое количество жидкости, при увеличении ее объема диагностируется отечность. Патология может присутствовать как во всем теле, так и на отдельных его участках. Местные опухоли более распространены и чаще выявляются на конечностях и лице.
Подкожные отеки жировой клетчатки развиваются по различным причинам. Типы заболеваний и состояний, определяющих их возникновение:
| Воспалительный процесс | Сдавливание кровеносных сосудов. Скопление излишней крови на периферии. Жидкость, проникая через сосудистую стенку, образует подкожный отек. Чем обширнее воспалительный процесс, тем больше появляется скопившейся жидкости. По мере его уменьшения опухоль спадает. |
| Травмы | Нарушение целостности кровеносных сосудов в пораженной области. Остановка или замедление процесса транспортировки крови влечет за собой развитие опухоли жировой клетчатки и скопление свободной жидкости в мягких тканях. Патология устраняется самостоятельно по мере заживления повреждений. |
| Нарушение циркуляции крови и лимфы | Следствие присутствия крупной опухоли, заболеваний вен и прочих патологий. Сбой кровообращения и лимфооттока со временем усугубляется, что увеличивает объем скопившейся жидкости. Последний исчезает только после лечения первичного заболевания. |
| Сбой обмена веществ | На формирование опухоли жировой клетчатки значительно влияет дисбаланс белка, возникающий при болезнях печени, истощении, авитаминозе, неправильном питании. У крови теряется способность удерживать жидкость, что приводит к появлению опухоли. |
Общий отек первоначально присутствует в жировой клетчатке. В дальнейшем он перемещается в мягкие ткани и органы. Причины развития:
- эндокринные нарушения – появление генерализованного подкожного отека является следствием гормонального сбоя;
- цирроз печени – скопление жидкости в жировой клетчатке брюшной стенки, поясницы, ног, возможен асцит;
- болезни почек – патология на лице, сопровождающееся бледностью кожи;
- истощение и невроз – вероятно развитие местной или генерализованной опухоли;
- легочная недостаточность – отечность в нижней части тела;
- аллергические реакции – формируется на лице, шее.
Опухоль жировой клетчатки, возникающая на отдельных участках тела, чаще всего является следствием заболеваний сосудов. Виды первичных патологий, приводящих к ее развитию:
- варикозная болезнь вен – наиболее распространен отек подкожно жировой клетчатки голени;
- тромбофлебит – совместно с опухолью присутствует болезненность в пораженном участке, воспаление в области тромбоза;
- заболевания головного мозга, влекущие нарушения работы многих систем организма;
- доброкачественные опухоли кожи и подкожной клетчатки – причина скопления малого объема жидкости в их области;
- крупные опухоли внутренних органов – отечность нижних конечностей, сочетается с их тяжестью и усталостью;
- артриты, артрозы – подкожный отек локализуется на локте, щиколотке, колене или других пораженных суставах;
- флеболимфедема – варикозное расширение вен с лимфедемой;
- нарушение лимфооттока – болезненность и отечность в области лимфоузлов;
- раны, ожоги, воспаления на коже – сопровождаются покраснением и подкожным отеком.
Часто патология развивается у лиц, имеющих стоячую или сидячую работу. В этом случае первичное заболевание может отсутствовать, а подкожный отек жировой клетчатки считается идиопатическим.
Симптомы
Интенсивность симптомов зависит от объема опухоли жировой клетчатки, его типа, индивидуальных особенностей пациента. Основные признаки:
- припухлость под кожей;
- след, не проходящий некоторое время после нажатия пальцем на отечную область.
Симптомы варьируются в зависимости от сопутствующих заболеваний. Виды первичных патологий и признаки опухоли жировой клетчатки:
- Сердечно-сосудистые нарушения. Свободная жидкость скапливается на нижних конечностях, особенно заметно ее появление к вечеру. Первый признак опухоли – длительное присутствие следов от одежды и обуви. Болевой синдром отсутствует.
- Болезни мочевыводящих органов. Отек жировой клетчатки под глазами и на лице, который ярче всего выражен в утреннее время.
- Патологии вен. Отечность плотная, присутствуют вблизи пораженных сосудов. Сопровождается ноющей болью, усталостью в ногах.
- Аллергия. Скопление жидкости под кожей на лице, языке, гортани.
При распространенном отеке подкожной клетчатки всего тела опухоль на лице наиболее заметна в утреннее время, к вечеру она перемещается к конечностям. Местный тип болезни не обладает способностью смены локализации.
Отек головы, лица, шеи
Данный вид заболевания возникает быстро, а его исчезновение происходит достаточно медленно. Опухоль жировой клетчатки на лице является заметным косметическим дефектом, создающим нездоровый внешний вид. Причины развития:
- простудные заболевания с воспалением пазух носа;
- травмы головы;
- болезни почек;
- воспаления в ротовой полости.
Патология способна самостоятельно исчезать к середине дня. Ее появление повторяется на следующее утро. Объем свободной жидкости в жировой клетчатке постепенно уменьшается и полностью исчезает по мере устранения основной патологии.
Наиболее опасной считается отечность шеи. Она способна мгновенно развиваться при аллергических реакциях. При склонности к ее возникновению необходимо носить с собой средства для первой помощи.
Отек подкожной клетчатки шеи при наличии тонзиллита встречается при дифтерии, способен развиваться при эндокринных нарушениях, опухолях горла, воспалении слюнных желез.
Он может быть следствием онкологических процессов в данной области.
Местная опухоль может образоваться при поражении организма инфекциями. Так, распространенный отек подкожной клетчатки шеи при дифтерии характерен для большинства пациентов любого возраста, наиболее часто диагностируется при токсичной ее форме.
Отек на конечностях
Подкожная опухоль на руках и ногах может быть следствием местных заболеваний или нарушений функциональности систем организма. Причины его возникновения:
- крупные опухоли;
- болезни кровеносных сосудов;
- заболевания сердца;
- нарушение кровоснабжения и лимфооттока.
При объемных новообразованиях и других механических препятствиях для нормального кровотока чаще встречаются односторонний тип патологии. Такой вид не изменяется в течение дня и постепенно увеличивается.
Генерализованные
Скопление жидкости по всему телу является признаком заболеваний сердца. Такие опухоли могут сочетаться с более объемными отеками подкожно-жировой клетчатки поясничной области и нижней части живота у лежачих больных. Данная патология вероятна и при наличии онкологического процесса на последних стадиях.
Заболевание у детей
Данное заболевание в детском возрасте имеет те же причины развития, что и у взрослых. Основное отличие заключается в водянке плода – генерализованном типе патологии. Подкожный отек плода можно распознать уже в 12-13 недель с помощью УЗИ по соотношению размеров частей тела и положению рук и ног.
Водянка возникает при наличии одного из следующих факторов:
- мутации генов и хромосом;
- тяжелые болезни мочевыводящих органов;
- патологии сердечно сосудистой системы;
- аномалии развития костных и хрящевых тканей;
- патологии плаценты;
- многоплодная беременность;
- инфекции в организме матери в период беременности;
- гемолитическая болезнь плода;
- тяжелая степень нарушения обмена веществ.
Существует и местная форма патологии у ребенка в утробе. Подкожный отек плода возле головки может свидетельствовать о наличии резус-конфликта, гестоза у матери. Подобные отклонения встречаются в период инфекционного поражения, в случае его успешного лечения опухоль спадает самостоятельно.
Отеки подкожной основы у недоношенных детей вызваны незрелостью и, как следствие, низкой функциональностью систем жизнедеятельности.
Причины отечности жировой клетчатки у новорожденных:
- нарушения работы почек или гемодинамики;
- высокая проницаемость сосудов при инфекционных процессах или гипоксии;
- побочные эффекты инфузионной терапии;
- гипопротеинемия.
В норме подкожные отеки жировой клетчатки у новорожденных присутствуют несколько дней сразу после рождения. Чаще всего они исчезают уже в первые сутки после родов, что вызывает незначительную потерю веса – до 5-8% от общей массы тела.
Диагностика
Первоначально диагностируется сама подкожная отечность. Для этого проводится ее визуальный осмотр и пальпация, при необходимости – УЗИ подкожной жировой клетчатки. В дальнейшем обследование направлено на выявление причины возникновения опухоли. Виды диагностики:
- общие и биохимические анализы крови и мочи;
- исследование гормонального фона;
- электрокардиограмма;
- УЗИ органов брюшной полости.
При обнаружении первичного заболевания назначается более обширное исследование. Оно направлено на установление его типа, степени тяжести и других характеристик. При выявлении болезней опорно-двигательного аппарата необходим рентген или МРТ суставов, эндокринных нарушений – УЗИ соответствующих органов и т.д.
Методы лечения
Тип лечения подкожных отеков жировой клетчатки определяется его типом и причиной возникновения. Терапия подбирается индивидуально и включает в себя комплекс мер, направленных на устранение всех обнаруженных патологий.
При заболеваниях сердца
Нарушения сердечной деятельности устраняются с помощью медикаментов. Последние необходимы для нормализации сердечного ритма, артериального давления, устранения болевого синдрома. Дополнительно назначаются мочегонные препараты, выводящие излишки жидкости из жировой клетчатки.
Патологии почек
Для лечения почек используются диуретики. Это снижает нагрузку на мочевыводящие органы, способствуя их восстановлению. Пациентам с подкожными отеками жировой клетчатки следует соблюдать диету, снижающую до минимума потребления соли. Объем выпиваемой в сутки воды не должен быть менее полутора литров.
Заболевания почек можно лечить с помощью нетрадиционной медицины. Для этого подбираются травы и плоды, обладающие очищающими, мочевыводящими, противовоспалительными свойствами. Лучшими народными средствами для снятия подкожных отеков на фоне почечных патологий считаются арбуз, дыня, сельдерей, ромашка, шалфей, шиповник и почки березы.
Травмы
Подкожные отеки жировой клетчатки при травмировании тканей носят местный характер и исчезают самостоятельно. Для ускорения их устранения необходимо применять регенерирующие средства в различных формах выпуска. При переломах и ушибах используются бандажи и прочие поддерживающие изделия. Болевой синдром можно снять путем приема обезболивающих препаратов.
При травмах для снятия подкожных опухолей следует прикладывать компресс с ихтиоловой мазью. Средство не должно попадать в рану.
При высоком риске нагноения раны или уже начавшемся инфицировании следует пройти курс антибактериальной терапии. В противном случае подкожный отек способен увеличиваться.
Варикозное расширение вен
При варикозе назначается прием антикоагулянтов, препаратов, улучшающих местное кровообращение. Распространено использование мазей от отеков, выводящих подкожную жидкость. В тяжелых случаях применяется хирургическое вмешательство. Хроническое варикозное расширение вен часто сопровождается подкожной опухолью вплоть до проведения операции по удалению пораженных участков сосудов.
Профилактика
Для профилактики подкожных отеков жировой клетчатки, возникающих вследствие длительного сидения или стояния, рекомендуется каждые 1-1,5 часа выполнять легкую гимнастику для улучшения кровотока. Для остальных видов патологии необходимо предотвращать появление ее первичного заболевания. Специалисты рекомендуют придерживаться здорового образа жизни:
- ежегодное полное медицинское обследование;
- регулярные занятия спортом;
- ежедневная гимнастика в домашних условиях по 15-20 минут;
- отказ от вредных привычек;
- сбалансированное питание;
- соблюдение питьевого режима;
- прием комплекса витаминов в весеннее время.
При высоком риске развития отеков жировой клетчатки рекомендовано ношение компрессионного трикотажа. Это относится к пациентам, имеющим генетическую предрасположенность, беременным, пожилым.
Подкожные отеки считаются вторичным заболеванием. Для их устранения следует назначать лечение причины, вызвавшую их появление. Длительность выздоровление определяется степенью тяжести основной патологии.
