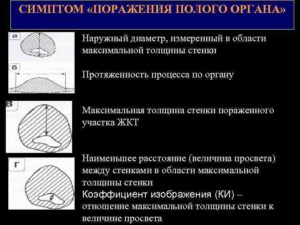
Симптом поражения полого органа
Основные синдромы патологии пищевода и желудка
Синдромы патологиипищевода и желудка включают: синдромысужения, расширения, изменения рельефаслизистой органа, изменение положенияоргана, синдром двигательной дисфункцииоргана, атакже синдромдефекта наполнения и синдром ниши.
Сужение пищеводаи желудка подразделяется на сужениеограниченное и сужение диффузное.
Ограниченноесужение впищеводе протяженностью 3-4 см или однойтрети имеет место при экзофитном иэндофитном раке, при доброкачественнойопухоли пищевода, при сдавлении пищеводаувеличенными лимфатическими узламисредостения, при аномальном расположениисосудов.
Диффузноесужение напротяжении всего пищевода или 2/3 и болеенаблюдается при стриктуре, возникшейна почве ожога в результате развитиярубцовой соединительной ткани.
I. II
Рис. 6. I)Локальное сужение пищевода – рак; II)Диффузное сужение пищевода – рубцоваястриктура после ожога.
В желудке ограниченноесужение имеет место при эндофитном иэкзофитном раке, при рубцовой деформациижелудка на почве язвенной болезнижелудка по типу «песочных часов».Диффузное сужение органа может иметьместо при тотальном поражении желудкаинфильтративной опухолью.
Расширениетак же может быть ограниченным идиффузным. Ограниченноерасширениепищевода наблюдается при дивертикуле.
Кроме того, ограниченное расширениепищевода в наддиафрагмальном отделеможет быть проявлением ампулы пищеводапри прохождении бария на глубоком вдохе.Локальное расширение пищеварительнойтрубки в наддиафрагмальном пространствеможет быть и результатом аксиальной(фиксированной и скользящей) грыжи.
Диффузноерасширение пищеводахарактерно для ахалазии кардии, можетиметь место и при склеродермии. Диффузноерасширение желудка может встретитьсяпри стенозе выходного отдела желудкана почве язвенной деформации луковицыи петли 12-ти перстной кишки или ракавыходного отдела желудка.
I. II а. II б
Рис.7. I)Диффузное расширение пищевода –ахалазия; II)Локальное расширение пищевода: а)пульсионный дивертикул; б) тракционныйдивертикул.
Изменение рельефаслизистой, как правило, имеет место приналичии злокачественной опухоли желудка.Изменение рельефа проявляется локальнымрасширением складки слизистой, ееобрывом, потерей эластичности, чтообозначается как ригидность. Приинфильтративных опухолях рельефслизистой сглажен или вообще непрослеживается.
Может иметь местоконвергенция складок слизистой понаправлению к хронической язве. Изменениерельефа слизистой может быть проявлениемгастрита.
Нарушение нормального рельефажелудка состоит в стабильности измененногорельефа в течение процедуры исследованияпри раке и изменчивости и способностик моделированию – при различных формахгастритов.
Отдельно следуетвыделить состояния, обозначаемые какдефект наполнения и язвенная ниша.
Дефектнаполненияоргана ЖКТ возникает в результатевнедрения какого-либо образования впросвет пищевода или желудка, в результатечего контрастное вещество не в состояниизаполнить равномерно просвет органа иобразуется дефект наполнения.
Причинойформирования дефекта наполнения можетбыть экзофитная опухоль: какдоброкачественная (полип, лейомиома),так и злокачественная (рак). Кроме того,дефект наполнения может быть обусловленварикозно расширенными венами пищевода.
I.II.
Рис. 8. Рак желудка: I)Краевой дефект наполнения II)Центральный дефект наполнения.
Нишапредставляет собой в рентгенологическомотображении выпячивание на контуре врезультате затекания контрастноговещества в язвенный кратер – т.е. дефектслизистой.
Поскольку при рутинномрентгенологическом исследованиинаружная стенка органа ЖКТ невизуализируется, то попадание бария вдефект слизистой приводит визуально ксимптому выпячивания.
Если язвеннаяниша находится не на контуре, а на заднейили передней стенке, то затеканиеконтраста в дефект слизистой будетпроявляться нишей на рельефе.Рис. 9. Ниша наконтуре – язва желудка.
Изменение положенияоргана носит название дислокацииоргана.Дислокация органа возникает приоттеснении его каким-либо патологическимобразованием, при уменьшении объемарядом расположенных структур.
Так,пищевод может смещаться увеличеннымилимфатическими узлами средостения,увеличенным левым предсердием. Желудокможет быть оттеснен увеличеннойподжелудочной железой, селезенкой.
Желудок может пролабировать в груднуюполость в результате грыжи пищеводногоотверстия диафрагмы.
Нарушение функцииоргана может возникнуть или в результатепрорастания стенки опухолью, главнымобразом, с инфильтрирующим ростом, илив результате атонии на почве нарушенияиннервации, резкого растяжения.
В практическойработе чаще приходиться сталкиватьсяс сочетанием различных синдромов. Так,например, синдром локального суженияжелудка на почве экзофитной опухолибудет сочетаться с изменением рельефаслизистой и дефектом наполнения.
ОСНОВНЫЕРЕНТГЕНОЛОГИЧЕСКИЕ СИНДРОМЫ ПАТОЛОГИИКИШЕЧНИКА
Синдромы патологиикишечника в рентгенологическомотображении аналогичны таковым припатологии пищевода и желудка иподразделяются на синдромы сужения,расширения, изменения рельефа слизистойи синдром двигательной дисфункцииоргана.
Сужение кишечникаможет быть ограниченным и диффузным.
Причиной ограниченного сужения вкишечнике может быть опухоль, аганглионарнаязона при болезни Гиршпрунга, рубцовоесужение отдельных участков кишки (чащепрямой кишки) после лучевой терапии,сужение на почве сдавления петли кишкиспайкой.
Диффузное сужение кишечникаимеет место, как правило, у больных сявлениями колита. При этом протяженностьсужения кишечника при колите будетбольше, чем протяженность сужения приинфильтративном росте опухоли.
Ограниченноерасширение кишечника чаще всего являетсярезультатом дивертикула (единичногоили множественных). Наиболее частойлокализацией дивертикулов в кишечникеявляется 12-ти перстная кишка и толстыйкишечник.Диффузное расширение возникаетв результате механической или динамическойнепроходимости. Протяженность диффузногорасширения может быть различна, оназависит от уровня обструкции примеханической непроходимости.
Придинамической непроходимости как правилорасширяются петли и тонкого и толстогокишечника.
Изменение рельефаслизистой возникает в первую очередьпри опухолях кишечника. Рельеф слизистойпо типу «булыжной мостовой» описываетсяпри неспецифическом язвенном колите.Изменение рельефа слизистой терминальногоотдела подвздошной кишки является однимиз признаков неспецифического язвенногоколита (НЯК) и терминального илеита(болезни Крона).
Синдром дефектанаполнения при патологии кишечника впервую очередь бывает обусловленэкзофитной опухолью – доброкачественной(полип) и злокачественной (рак).
УЛЬТРАЗВУКОВЫЕСИМПТОМЫ И СИНДРОМЫ ПАТОЛОГИИ ЖЕЛУДКА
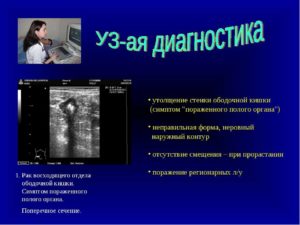
В отличие отнеизмененного желудка, когда виднаузкая периферическая часть и болееширокий эхогенный центр, при той илииной патологии с вовлечением в процессстенки желудка вышеописанные пропорциинарушаются. Анэхогенная периферическаячасть становится широкой, а эхогеннаяцентральная часть становится или кажетсяотносительно небольшой. Это состояниеобозначают как синдром поражения пологооргана (ППО).
УЛЬТРАЗВУКОВЫЕСИМПТОМЫ И СИНДРОМЫ ПАТОЛОГИИ КИШЕЧНИКА
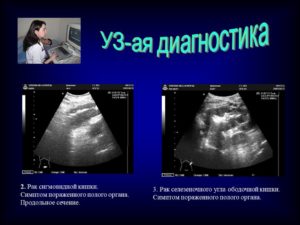
Ультразвуковыесимптомы патологии кишечника аналогичнытаковым при патологии желудка ипредставлены синдромом поражения пологооргана, являющегося универсальным дляпоражения всех полых органовжелудочно-кишечного тракта.
Синдром пораженияполого органа (ППО) проявляется расширениемпериферического кольца кишки на томили ином протяжении за счет утолщенияее стенки, и относительным уменьшениемцентральной части кишки.
Синдром ППО выявляютпри утолщении стенки кишки вследствииразвития в ней отека, кровоизлияния,фиброза или опухоли.При выявлениисиндрома ППО в целях дифференциальнойдиагностики проводят измерениемаксимальной толщины стенки кишки,протяженности процесса по органу,наружного диаметра кишки и величиныпросвета в зоне максимальной толщиныстенки.
Кроме вышеуказанных параметровучитывают следующие признаки: форму исимметричность пораженного участка,равномерность толщины стенки, степеньэхогенности и структуру стенки,симметричность расположения и формуцентральной части, наличие перемещениясодержимого в области центральнойчасти, состояние наружного контуракишки, подвижность при дыхании, переменеположения тела и пальпации, наличиеболезненности в области пораженногосегмента.
СПИСОК ЛИТЕРАТУРЫ
-
Коган Е.М. «Рентгенодиагностика опухолей пищеварительного тракта» М.:1981.
-
Клиническая рентгенорадиология. Т.2.: Рентгенодиагностика заболеваний органов пищеварения / Под. ред. Г.А. Зедгенидзе / М.: Медицина. 1983. 424 с.
-
Линденбратен Л.Д., Наумов Л.Б. Медицинская рентгенология. М.: Медицина. 1974.
-
Антонович В.Б. «Рентгенологическая диагностика заболеваний пищевода, желудка, кишечника» М.:1987.
-
Портной Л. М. , Дибиров М. П. Лучевая диагностика эндофитного рака желудка. М. Медицина. 1993. 269 с.
-
Портной Л.М., Рослов А.А. Ультразвуковая диагностика и рентгенологическая компьютерная томография в диагностике заболеваний органов брюшной полости и забрюшинного пространства. Вестник рентгенологии и радиологии. – 1990. – №1. – с.82 – 86.
-
Власов П.В., Котляров П.М. Лучевая диагностика заболеваний поджелудочной железы. Вестник рентгенологии и радиологии. 1995. – №3. – с. 5 – 12.
-
Портной Л.М.Рак желудка. Лучевая диагностика. М. Медицина. 1999. 294 с.
-
Зубарев А.В.Методы медицинской визуализации — УЗИ, КТ, МРТ в диагностике опухолей и кист печени. М. Видар. 1995.
-
Тодуа Ф.И., Фёдоров В.Д., Кузин М.И.КТ органов брюшной полости. М. Медицина. 1991.
-
Власов П.В., Котляров П.М. Комплексная лучевая диагностика забрюшинных опухолей и опухолевидных состояний. Вестник рентгенологии и радиологии. – 1998. – №3. – с. 30 – 41.
-
Власов П.В., Котляров П.М.Лучевая диагностика болезней печени и желчевыводящих путей. Вестник рентгенологии и радиологии. – 1996. – №3. – с. 33 – 46.
Травмы органов брюшной полости причины, симптомы, методы лечения и профилактики
Травмы брюшной полости — физические повреждения, которые не сопровождаются нарушением целостности стенки. Альтернативное название данных травм — непроникающие. Характеризуются травмированием поджелудочной, желудочно-кишечного тракта и почечной системы. Возможен летальный исход, требуется консультация врача.
Симптомы травмы брюшной полости
Основный признак повреждения — болезненные ощущения в области живота. Шоковое состояние пациента притупляет боль, что затрудняет диагностику болезни. Разновидности и характер дискомфорта зависит от области поражения:
- при повреждении печени болезненные ощущения отдают в область левого предплечья;
- травмирование поджелудочной сопровождается опоясывающим дискомфортом;
- при поражении верхнего отдела кишечного тракта развиваются резкие болезненные ощущения, которые объясняются проникновением содержимого кишечника в брюшину;
- разрыв селезёнки сопровождается распространением болей в левой предплечье.
Выделяют несколько сопутствующих признаков:
- при резких и ярких болях возможна потеря сознания;
- больной постоянно хочет спать;
- приступы головокружения;
- холодный пот;
- “мушки” перед глазами;
- кожные покровы пораженной области принимают синий оттенок;
- снижение давления в артериальных сосудах;
- учащенный и ослабленный пульс;
- поверхностное дыхание;
- перитонит, сопровождается увеличением температуры тела, рвотой. Характер болей периодически меняется;
- при поражении мочевыделительной системы отмечается отёчность в области мочеполовых органов;
- кровоподтеки в пораженной области;
- гематомы;
- болезненные ощущения становятся ярче при движении.
Причины
Физическое повреждение живота — основная причина травмы органов брюшной полости. Чаще пострадавший расслаблен во время нанесения повреждения. Мышечные ткани находятся в состоянии покоя, что вызывает повреждение внутренних органов. Выделяют несколько факторов, характеризующихся повышенной вероятностью физического травмирования:
- криминальный случаи, например, удар ногой в живот при ограблении;
- падения с большой высоты;
- дорожные транспортные происшествия;
- профессиональное занятие спортом;
- катастрофы промышленного характера;
- катаклизмы природы;
- несоблюдение техники безопасности на производстве;
- кашлевой рефлекс, который сопровождается резким сокращением мышц брюшного отдела.
Повышенный риск получения раны отмечают у людей, страдающих ожирением и ослабленностью мышечных тканей.
Разновидности
Выделяют несколько видов болезни:
- повреждение живота без травмирования органов брюшной полости, например фасции и легкие ушибы;
- повреждение внутренних органов, локализующихся в брюшной области, например, травма мочевого пузыря, кишки;
- повреждение органов, расположенных в забрюшинном пространстве, например поджелудочной железы;
- повреждение, характеризующееся кровотечением внутрь брюшинного пространства;
- повреждение, характеризующееся повышенным риском развития перитонита;
- повреждение полых и паренхиматозных органов.
Изначально врач собирает анамнез, определяет характер повреждения. Пациента направляют на анализ периферической крови, которые показывает признаки кровопотери и развитие воспаления. Анализ мочи определяет повреждение поджелудочной и макрогематурию.
Для обследования мочевого пузыря используют катетеризацию. В случае поражения почек применяют компьютерную томографию таза. При необходимости назначают ультразвуковое исследование, КТ с контрастом, рентген, МРТ, цистографию.
В сети клиник ЦМРТ применяют следующие методы диагностики:
После физического повреждения требуется оказать первую помощь. К пораженной области прикладывают холод, пострадавшему требуется покой. Есть и пить, принимать лекарства до осмотра врачом запрещается. В случае рвоты повернуть голову больного в сторону. Курс лечения зависит от характера травмы. При тупом повреждении требуется помощь врачей.
Не всегда удается вылечить заболевание лекарственными препаратами. При хирургической терапии, чтобы избавиться от боли, используют общий наркоз. В случае повреждения печеночной системы останавливают кровотечение, удаляют отмершие ткани. Травмы тонкого кишечника требуют удаления нежизнеспособных клеток. В тяжелых случаях повреждения почечной системы врачи удаляют орган.
В сети клиник ЦМРТ для лечения травм брюшной полости используют:
Осложнения
При отсутствии своевременной помощи повышается вероятность поражения почечной системы, печени, кишечного тракта, поджелудочной железы. Тяжелые травмы характеризуются возможностью летального исхода. Прогноз зависит от своевременности оказанной помощи пострадавшему. Врачи выделяют следующие осложнения:
- разрыв мышечных тканей стенки, развитие грыжи;
- разрыв полого органа увеличивает риск прогрессирования воспалительного процесса брюшины, возрастает вероятность летального исхода.
Профилактика травмы брюшной полости
Избежать осложнений и предотвратить развитие заболевания удастся, соблюдая следующие рекомендации:
- после травм живота при наличии признаков нарушений работы внутренних органов обратиться к врачу;
- отказаться от алкоголя и курения;
- обеспечить организм достаточным количеством витаминов и минералов;
- соблюдать правила дорожного движения;
- перед тренировками проводить разминку;
- ежедневно заниматься физической культурой;
- на производстве использовать средства защиты;
- избегать физических повреждений.
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…Будьте!!! Нам на радость! Ваша Панина В.В.
Заболевания брюшной полости: причины, симптомы, диагностика и лечение. Органы брюшной полости
- 13 Октября, 2018
- Другие состояния
- Natali Mikhaelis
Заболевания брюшной полости являются довольно опасными и нуждаются в незамедлительном хирургическом вмешательстве.
Симптоматика этих болезней весьма обширна и пересекается с признаками воспаления легких, а также инфарктом миокарда. Но отличие заключается в том, что такие острые состояния не требуют незамедлительного хирургического вмешательства.
Итак, давайте более подробно ознакомимся с тем, какие могут быть заболевания брюшной полости.
Общая характеристика
Воспалительные недуги органов брюшины представляют собой целый клинический комплекс симптомов, которые возникают на фоне болезни или повреждений. В большинстве случаев устранять заболевания брюшной полости можно с помощью хирургического вмешательства.
Изначальное обследование, как правило, осуществляется в домашних условиях или в поликлинике. Чем позже пациент обратится за помощью к специалисту, тем хуже будет прогноз на выздоровление.
Именно поэтому при появлении первых признаков заболевания брюшной полости необходимо немедленно обратиться в медицинское учреждение.
Сбор анамнеза
Чтобы доктор поставил правильный диагноз, он должен тщательно собрать анамнез. Практически все повреждения и заболевания органов брюшной полости протекают со схваткообразными болями в зоне живота.
Однако этот симптом является субъективным, который нуждается в уточнении. Возможно, болезненность органов брюшной полости начала ощущаться после употребления пищи или же после удара в живот.
Кроме того, причиной сильной болезненности может быть употребление алкоголя или падение.
Наряду с главным симптомом болезненность может также сопровождаться колющими и режущими ощущениями.
У некоторых пациентов симптомы заболевания брюшной полости сопровождаются иррадиацией болезненности в область лопатки, поясницы, паха, а также в зону мошонки.
Специалист должен уточнить, какой является частота болей, как давно они беспокоят больного. Может быть, это загрудинная или опоясывающая боль.
Параллельно с болевыми ощущениями воспалительные заболевания брюшной полости могут сопровождаться тошнотой и рвотой. Если появилась рвота, то важно выяснить, какой она была: неукротимой или изнуряющей. Также следует обратить внимание на то, из чего состоят рвотные массы. Если выходит слизь, то необходимо обратить внимание на запах и цвет.
Противоположным признаком рвоты является вздутие живота или запор. В этом случае важно уточнить, страдает больной запорами или нет, а также выяснить наличие или отсутствие крови в кале. Чтобы правильно поставить диагноз, специалист должен провести дифференциальную диагностику острых заболеваний органов брюшной полости.
Возможные причины недуга
Болезни органов в брюшной полости могут проявиться по следующим причинам:
- Повреждения в области живота, например, удар.
- Острый воспалительный процесс, например, перитонит.
- Механические повреждения, по причине которых у пациента развивается непроходимость.
- Нарушение в работе артериального и венозного кровообращения. Подобные проблемы могут быть причиной развития инфаркта кишечника, а в некоторых случаях может начаться гангрена в результате кишечной непроходимости.
- Перфорация полового органа.
- Кровотечения в желудочно-кишечном тракте или брюшине.
- Воспалительные процессы, которые протекают в женских половых органах, например, некроз, внематочная беременность, опухоли, перекрут ножки кисты и многое другое.
Непроходимость кишечника
Неотложные заболевания органов брюшной полости включают в себя острую кишечную непроходимость. Эта болезнь развивается на фоне нарушения, которое возникает в момент передвижения содержимого по кишечнику. Непроходимость подразделяется на полную или частичную.
Кроме того, выделяют функциональную или динамическую непроходимость, при которой может быть диагностирована спастическая непроходимость, которая является следствием отравления. Говоря о том, какие заболевания показывает УЗИ брюшной полости, то в такой перечень стоит включить именно эту.
Спровоцировать недуг может какое-нибудь инородное тело, а также наличие спаек в кишечнике. Паралитический вид патологии может возникнуть вследствие желчнокаменной или мочекаменной болезни.
Диагностика болезней органов брюшной полости в этом случае может быть сложной, так как она сопровождается большим количеством симптомов, которые очень похожи на признаки других заболеваний. Довольно часто пациенты принимают непроходимость кишечника за грыжу брюшной стенки.Что касается механической непроходимости, то она развивается по причине внешних факторов, например, наружного давления, при завороте кишок, а также из-за сужения просвета в кишке. Признаки и симптомы болезни при кишечной непроходимости заключаются в следующем:
- Вздутие живота по причине запоров.
- Болезненные ощущения в зоне живота различного характера и интенсивности.
- Рвота и тошнота со зловонными рвотными массами.
В этих ситуациях состояние пациента ухудшается быстро, а черты лица становятся наиболее заостренными, также может исходить неприятный сильный запах. Пульс будет неравномерным, а давление может падать.
При появлении таких признаков необходимо осуществить неотложную помощь, которая заключается в следующем:
- Пациента надо уложить в постель.
- Разрешается ввести полиглюкин и глюкозу.
- Больной не должен есть и пить, можно только полоскать рот.
- Можно ввести раствор «Но-шпы» 2 % или раствор «Димедрола» 1 %.
После этого вызывается бригада скорой помощи для дальнейшей госпитализации, а также для сестринского ухода при заболевании органов в брюшной полости.
Острый аппендицит
Это острое воспалительное заболевание также подлежит незамедлительному оперативному вмешательству.
Если у человека возникает вопрос: «Что может болеть в брюшной полости справа?», то вполне вероятно, что у него воспалился аппендицит.
Болезненность будет полностью зависеть от того, где располагается этот орган. Кроме того, симптоматика может отличаться в зависимости от гнойного или простого аппендицита.
Характерным признаком этого воспалительного заболевания является резкая острая боль внизу живота, которая, как правило, проявляется приступами. Болевые ощущения локализуются в правой нижней части живота, после этого она может перейти на область желудка и пупка, а затем переместиться в зону справа.
На первоначальной стадии развития воспаления у пациента может появиться тошнота. Если аппендицит находится в зоне малого таза, то у больного может наблюдаться понос. Температура тела во время воспаления поднимается до 40 ˚С. Во время пальпации живота болезненность усиливается в правой нижней области.
Пока не прибыла скорая помощь, больному необходимо обеспечить покой, не давая при этом пить и есть. На эту область можно приложить пакет со льдом.
Если больной не попадет на протяжении 6 часов в медицинское учреждение, то ему можно ввести ампициллин или гентамицин. Сильную болезненность можно устранить с помощью инъекции анальгина.
В этой ситуации ни в коем случае нельзя применять грелку и слабительные средства.
Прободная язва
Эта болезнь сопровождается внезапными болями в зоне живота. Редко появляется рвота, а если она и присутствует, то наблюдается после очередного приступа. Пациент не может сидеть или стоять, ему необходимо лежать, а в это время живот чем-то напоминает кусок дерева – такой же твердый. Клиническая картина этого заболевания очень похожа на симптомы острого аппендицита.
Лечение болезни при этом виде патологии подразумевает соблюдение постельного режима, а также отказ от питья и воды. До приезда специалистов ни в коем случае нельзя прогревать зону живота, промывать желудок, ставить клизму, а также давать больному слабительные средства. Пациенту можно лишь дать обезболивающее средство, например, «Трамал».
Защемление грыжи
Грыжа брюшных стенок сопровождается рвотой, которая состоит не только из употребленной пищи, но и из желчи. Параллельно с этим у пациентов проявляются симптомы непроходимости. В более запущенных случаях в области образования грыжи краснеет кожный покров, а сам орган выпячивается наружу, повышается температура тела, болезненность может отдавать в нижние конечности.
В такой ситуации пациенту показан постельный режим. Если нет возможности отвезти быстро больного в медицинское учреждение, то грыжу можно попытаться вправить самостоятельно. Для начала больному вводится обезболивающее средство, например, «Атропин» или «Но-шпа».
После этого он должен сходить в туалет. Затем пациент ложится на спину, приподнимает и слегка сгибает ноги, а под ягодицы укладывает подушку. Спустя 20 минут можно начинать аккуратно вправлять грыжу неторопливыми и мягкими движениями.После такой процедуры больной не должен вставать с постели на протяжении минимум одних суток.
Мезентериальный острый тромбоз
Эта патология представляет собой нарушение в работе системы кровообращения, которое сосредоточено в брыжеечных сосудах. Болезнь может появиться на фоне эмболии или тромбоза, а характерной является для лиц пожилого и среднего возраста.
В зависимости от степени поражения сосудов, ощущаются острые боли, которые способны беспокоить пациента в зоне правой подвздошной области, во время повреждения основного ствола. Если пострадает нижняя брыжеечная артерия, то болезненность будет локализоваться в левой подвздошной области.
Что касается симптомов, то тромбоз очень похож на кишечную непроходимость, а также на острый аппендицит. У пациента может наблюдаться тахикардия, рвота и тошнота, задержка дефекации и вздутие живота.
Тромбоз этого типа принято относить к хирургическим заболеваниям органов, находящихся в брюшной полости, так как он реально несет немалую угрозу для жизни пациента. Летальность в случаях данной патологии равняется от 70 до 90 %.
Кровотечение желудочно-кишечного тракта
Клиническая картина этого острого состояния включает в себя внезапное открытие кровотечения. К сопутствующим признакам можно отнести: упадок сил, головокружение, пониженное давление, сильную рвоту, присутствие крови в рвотных массах. Каловые массы отличаются дегтеобразным оттенком, вокруг глаз пациента образуются желтые круги, наблюдается частый пульс, а также сильная потливость.
Довольно часто кровотечение появляется по причине осложнений язвы. Когда речь идет о не сильном кровотечении, которое характеризуется хронической формой, то у пациента может развиться малокровие. Обильное кровотечение считается хирургическим острым заболеванием органов в полости, поэтому нуждается в незамедлительном хирургическом вмешательстве.
Перитонит
В большинстве случаев перитонит развивается на фоне различного рода осложнений после операции на аппендиците, язвах, травмах или холецистите. Он характеризуется воспалениями, которые локализуются в области брюшины. Воспалительный процесс способен задевать лишь небольшую зону брюшины, а может также вовлечь в процесс всю брюшную область.
Острая форма этого заболевания сопровождается болезненными ощущениями, которые начинают увеличиваться во время движения. Пациент не может ни сидеть, ни ходить, только лежать.
Во рту все начинает пересыхать, больного мучает жажда, а на языке появляется белесый налет. Спустя некоторое время появляется рвота, а в рвотных массах присутствует плохо пахнущая коричневая жидкость.
Температура тела может увеличиваться до 39 ˚С и более.Во время пальпации объем живота увеличивается, стенки брюшины становятся очень твердыми, а болезненность ощущается даже от малейшего прикосновения. Если же прослушать перистальтику, то можно четко услышать звуки. Когда в этой зоне стихают звуки, а также исчезает у больного икота, то это указывает на то, что он находится в довольно тяжелом состоянии.
https://www.youtube.com/watch?v=6574JsmopoY
Кроме постельного режима, до прибытия в медицинское учреждение пациенту можно ввести «Трамал» и «Гентамицин», чтобы снять сильные боли.
Повреждение органов
При проникающей ране практически во всех случаях появляется хирургическое заболевание полости. Если повреждается селезенка или печень, то у пациента, как правило, возникает внутрибрюшное кровотечение.
У раненого больного снижается давление, а также диффузная болезненность во всем животе. Во время повреждения полых органов или кишечника наблюдаются симптомы, которые характерны для воспаления брюшины.
Если же речь идет о небольших травмах, то можно использовать консервативное лечение. В тяжелых случаях не обойтись без оперативного вмешательства.
Острый холецистит
Эта болезнь сопровождается воспалением желчного пузыря. Сначала появляется внезапная боль в зоне правого подреберья. Наиболее распространенной причиной обострения недуга является желчнокаменная болезнь.
После диагностики хирургического заболевания специалист определяет тактику лечения. Вполне вероятно, что оперативное вмешательство будет производиться далеко не сразу после госпитализации.
Все будет зависеть от физического состояния больного.
Чтобы избежать возможных проблем, необходимо придерживаться мер профилактики заболеваний брюшной полости. Большинство из них подразумевает соблюдение правильного питания, своевременное лечение уже имеющихся болезней, а также регулярное посещение специалиста в целях проведения обследования. Надеемся, что в нашей статье вы нашли ответы на все интересующие вас вопросы.
Абсцессы печени, симулирующие перфорацию полого органа
Прежде, чем переходить непосредственно к абсцессам печени, симулирующим перфорацию полого органа, необходимо выяснить значение основных понятий.
Абсцесс печени — это гнойное воспаление тканей с образованием полости вследствие внедрения микроорганизмов, паразитов либо сформировавшееся при нагноении эхинококковой кисты.
Полые органы — это органы, ограниченные стенкой от остального пространства. К ним относят кишечник, пищевод, мочевой пузырь, желудок и другие. Их объединяет наличие внутренней полости, подслизистой основы, слизистого слоя и мышечной ткани.
Перфорация полого органа — это образование сквозного отверстия в стенке органа под влиянием воспалительного, ятрогенного (побочного эффекта в результате лечения), неопластического (онкологического заболевания), камнеобразовательного процессов или при наличии инородных тел.
- проникновение любого вида бактерий при болезнях, ослабляющих иммунитет;
- внедрение паразитов алиментарным путем (с приемом пищи);
- результат хронических воспалительных заболеваний;
- наличие доброкачественных и злокачественных опухолей;
- как результат печеночной недостаточности.
В большинстве случаев абсцесс печени вторичен, развивается в результате другого заболевания, может симулировать перфорацию полого органа. Гнойные процессы мешают печеночным клеткам выполнять свои функции, что сказывается на состоянии всего организма в целом. А при прорыве жидкостей в брюшную или плевральную полости напрямую страдают соседние органы.
Симптомы абсцесса печени
- временные лихорадочные состояния;
- повышенная потливость;
- боли в правом подреберье;
- вздутие живота;
- иктеричность кожи и слизистых (пожелтение);
- слабость;
- потеря аппетита и веса;
- боли в груди при глубоком вдохе.
Абсцедирование — одна из немногих патологий, которые приводят к увеличению печеночной железы вверх. Именно поэтому к вышеописанным симптомам добавляется боль в районе диафрагмы.
1. Бактериальные воспаления
Вызываются проникновением патогенной микробиотики в печень через желчные протоки, по воротной вене, печеночной артерии. Образуются на фоне других заболеваний:
- 40 % случаев — при желтухе и воспалении желчных протоков;
- 10 % — при аппендиците, воспалении желчного пузыря, язвенном колите;
- 10 % — при сепсисе, повышенном содержании бактерий в крови;
- 5 % — при прорыве гнойных полостей соседних органов;
- 5 % — при закрытых и открытых травмах;
- 20 % абсцессов — это последствия операций;
- в 10 % случаев установить причину не удается.
Абсцессы печени, симулирующие перфорацию полого органа, бывают одиночными и множественными. В подавляющем большинстве размещаются в правой доле печеночной железы. Возбудителями выступают все типы бактерий, иногда несколько одновременно. Чаще выявляют кишечную палочку, представителей семейства энтеробактерий, стрептококки.
Симптоматика на ранней стадии смазанная, слабо выраженная. Без регулярного медицинского осмотра больной самостоятельно обращает внимание на ухудшение состояния достаточно поздно.
Диагностика базируется на ультразвуковом исследовании (УЗИ) и компьютерной томографии (КТ).
Осложнения выявляются у 30 % пациентов, это перфорация в брюшную полость, образования просвета в стенке желудка или ободочной кишки.
Лечение заключено в чрескожном дренировании (введение катетера для удаления жидкостных скоплений), промывании гнойной полости и антибактериальной терапии. Крайняя мера — хирургическая операция.
Прогноз течения заболевания зависит от многих факторов. Более негативно множественное абсцедирование, летальность при котором превышает 50 %.
2. Паразитарные воспаления
Возбудителем заболевания является большинство видов амеб, встречающихся в нашей стране на Кавказе и Закавказье, в южных регионах в летний период. Паразитарное абсцедирование диагностируется в 4 раза реже бактериального.
Симптомы первичного характера амебозоидного поражения проявляются практически сразу — это озноб, боли в зоне печени, тошнота, рвота, диарея.
Эти признаки позволяют симулировать перфорацию полого органа, что при выставлении ошибочного диагноза приводит к усугублению состояния.
При отсутствии лечения может наступить мнимое выздоровление, но человек продолжает чувствовать общую слабость, сонливость, утомляемость, теряет в весе.
Диагностировать паразитарный абсцесс печени, симулирующий перфорацию полого органа, можно по серологической пробе. Определить размеры и расположение поможет УЗИ и КТ.
Осложнения при этом виде абсцесса печеночной железы случаются гораздо чаще. Это прорыв в брюшную плевральную полость, может в дальнейшем стимулировать заражение прилежащих органов.
Лечение проводят химиотерапевтическим способом, препаратами, содержащими метронидазол, хингамин, эметина гидрохлорид. Большая локализация патологических изменений вынуждает проводить дренирование.
Прогноз более оптимистичный при отсутствии осложнений и сопутствующих болезней, летальный исход возможен в 5 % случаев. При наличии осложнений риск смерти увеличивается до 40 %.
Туберкулез — частая причина развития абсцедирования. Множественные очаги обнаруживают у каждого второго больного. Протекает патология скрытно на фоне основного заболевания, обнаруживается случайно при проведении хирургии либо посмертно. Туберкулема требует хирургического удаления патологических тканей, что в большинстве случаев проблематично ввиду общего состояния пациента.
Сифилис вызывает гуммозные поражения одиночные и множественные, ведущие к некрозу. В последнее время диагностируется крайне редко. Операционного вмешательства не требует, излечивается при противосифилитической терапии.
Актиномикоз печени возникает при попадании возбудителя от любого органа, начиная от аппендикса и заканчивая воспалением челюстно-лицевых мягких и твердых тканей. Характеризуется наружными и внутренними свищами. Поражения трудно залечиваемые, склонные к увеличению области поражения. Требуют проведения длительной симптоматической, иммунной и антибиотической терапии.
4. Абсцедирование, вызванное наличием опухоли
4.1. Доброкачественные опухоли вызывают абсцесс печени, симулирующий перфорацию полого органа, при таких заболеваниях:
- гепатомах,
- гемангиомах,
- фибромах,
- лимфангиомах,
- гамартомах.
Симптомы не проявляются, пока опухоль не вырастает до значительных размеров. Затем следует классика: желтушность, боли в правой стороне. Эти признаки могут симулировать перфорацию полого органа и другие заболевания, требующие полного обследования организма. Явные результаты дисфункции появляются на 4—5-м десятилетии жизни человека.
Диагностика: УЗИ, КТ, лапароскопия.
Осложнения зачастую смертельны, происходят в виде разрыва, внутрибрюшного кровотечения, тромбоза сосудов, некроза.
Лечение зависит от состояния печени: от простого наблюдения до резекции печени.
Прогноз благоприятный, однако заболевание требует регулярного наблюдения.
4.2. Злокачественные опухоли развиваются при циррозе (в 70 % случаев), паразитарных поражениях, гемохроматозе, описторхозе и других болезнях. В России рак печени больше всего диагностируют в областях Западной Сибири и Дальнего Востока.
Симптомы на ранних стадиях отсутствуют. Наблюдается общая утомляемость, похудение, депрессивные состояния. На поздних стадиях присоединяется повышенная температура, желтуха и тупые боли в правом подреберье.
Диагностировать рак и наличие абсцессов позволяют УЗИ, КТ, анализ крови на фетопротеин, лапароскопия, биопсия.
Осложнения в форме абсцесса сопровождают период распада раковой опухоли. В подавляющем большинстве случаев патологические изменения затрагивают все соседние органы. Встречаются разрывы опухолевых узлов, кровотечения, полный и частичный распад опухоли с абсцедированием.
Лечение зависит от размеров и локализации новообразования. Это могут быть химиотерапевтические препараты, сегментэктомия, гемигепатэктомия и другие методики. В последнее время все чаще проводят резекцию и трансплантацию печени. Однако радикальную операцию можно провести только у 20 % больных.
Прогноз неблагоприятный, излечить или продлить жизнь удается небольшой части пациентов.
Первичные и вторичные абсцедирования печеночной железы, связанные с брюшными гнойными заболеваниями, при отсутствии необходимого лечения приводят к прорыву. Это, в свою очередь, напрямую поражает соседние органы. И наоборот, при перфорации желудка, желчного пузыря, толстой кишки и иных органов печень подпадает под воздействие негативных факторов.
- Разрыв стенки желчного пузыря приводит желчному перитониту, критично опасному состоянию организма, образованию кишечного свища и развитию местных воспалительных процессов.
- Перфорация толстой кишки требует немедленного хирургического вмешательства, поскольку часто приводит к летальному исходу. Она приводит к скоплению свободного газа в брюшной полости и к распространению большого количества бактерий. Воспалительный процесс имеет высокую степень распространения.
- Перфорация желудка приводит к выпаданию его содержимого в брюшную полость. Развиваются воспалительные процессы. Несвоевременная диагностика и лечение могут привести к смерти. Среди молодых пациентов этот показатель достигает 5 %, у пожилых возрастает в несколько раз.
Диагностика перфорации полых органов и абсцесса печени состоит из рентгенографии, УЗИ, КТ, лапароскопии. Анамнез, пальпирование, анализы крови и мочи являются вспомогательными. Только при полном исследовании можно поставить точный диагноз. Насчитывают целый ряд заболеваний, для которых характерны боли в животе.
К ним относятся диабетический кетоацидоз, воспаление поджелудочной железы, гемолитический или желудочный криз, которые не имеют ничего общего с воспалением внутрибрюшных органов. При этом гнойные болезни, такие как аппендицит, холецистит или язва желудка, требуют индивидуальной терапии в каждом конкретном случае.
При диагностике необходимо исключить панкреатит, холецистит, инфаркт миокарда.
К чему приводит прорыв абсцессов
Прорывание абсцессов печени, симулирующих перфорацию полого органа, может осуществляться в брюшную и плевральную полости. В первом случае развивается перитонит, во втором — плеврит. При определенных условиях возможен прорыв в забрюшинное пространство, но происходит подобное достаточно редко.
Перитонит брюшной полости требует незамедлительной медицинской помощи, поскольку ставит пол угрозу жизнь пациента.
От местного распространения экссудата он может перейти в стадию тотального распространения, при котором удар принимают 6 и более отделов брюшины.
Это приводит к патологическим процессам: интоксикации, нарушению обмена веществ, белковому голоданию, скоплению промежуточных продуктов обмена. Развивается острая почечная недостаточность, происходят изменения в печеночной железе, страдает головной и спинной мозг.
Плеврит плевральной полости лечится в комплексе. Основа терапии — ликвидация причин, повлекших его возникновение. Сопутствующее лечение направлено на снятие болевого синдрома, ускорение процессов рассасывания жидкости, предотвращение образования спаек и сращений.
В настоящее время ведутся активные разработки антибактериальных препаратов для лечения перитонита — худшего варианта развития событий. Первые препараты уже проходят клинические испытания. Результаты обнадеживающие, у 91 % пациентов излечение прошло без серьезных побочных эффектов.
Понравилась публикация?
Поставь ей оценку — кликай на звезды!
статьи / 5.
