Расшифровка пренатального скрининга 2 триместра
Расшифровка второго скрининга УЗИ

Во втором триместре беременной женщине назначается повторный скрининг, подтверждающий или опровергающий данные, которые получены в первом комплексном исследовании.
Данный период является наиболее подходящим для диагностики гормонального уровня плода. Полученные данные дают возможность оценки его развития.
В этой статье подробно рассказывается, каковы нормы скрининга 2 триместра по УЗИ, анализу крови.
Для чего назначается проведение второго обследования
Второе скрининговое обследование проводится в районе 16–20 недели беременности. Данные сроки неслучайны. Так как плод подрос, у него уже заложены все основные важные для жизненных обеспечений системы.
Исследование, проведенное до 12 недель, относится к первому скринингу. Диагностика носит определенную цель выявления аномалий систем, их органов, обнаружения хромосомных нарушений.
При наличии серьезных отклонений, врачи могут рекомендовать преждевременные роды.
Кто входит в группу риска
Второй скрининг назначается каждой женщине, находящейся в интересном положении. Однако группа риска для проведения данного исследования, состоит из следующих беременных женщин:
- первородящих, которые имеют возраст больше 35 лет;
- людей, которые находятся в близком родстве;
- женщин с отягощенной гинекологической историей;
- женщин, работающих на вредных условиях труда;
- с отягощенной наследственностью;
- при наличии в анамнезе мертворожденных детей, выкидышей, замершей беременности;
- беременных, принимающих алкоголь, наркотики.
Скрининг второго триместра – комплексное исследование, включающее в себя УЗИ-диагностику, биохимический тест. Если женщина легко переносит беременность, ребеночек развивается в соответствии с нормой, то, в этой ситуации, врачом не назначается проведение второго тестирования.
УЗ-диагностика
При втором скрининге проводится назначение второго УЗИ. Во время которого врачом получается информация о том, сколько у женщин плодов, то есть является ли беременность многоплодной, уточняется срок беременности. Порой он отличается оттого, что определило первый результат. Также врач сообщает о предполагаемой дате родов и, при желании женщины, может сказать пол ребенка.
Второе УЗИ при беременности оценивает такие показатели, как:
- анатомия внутренних систем;
- какова частота сердцебиений у плода;
- вес ребеночка и его сравнение по специальной формуле с предыдущим результатом;
- какое состояние имеют околоплодные воды.
Наибольшее внимание врач уделяет таким параметрам, как:
- структура лица;
- размеры плода;
- какую зрелость имеют легкие ребеночка;
- структура органов;
- количество пальцев;
- сформированность плаценты;
- объем околоплодной жидкости.
В результате врач выписывает заключение о состоянии плода, наличии у него нарушений в развитии. Если выявлены отклонения от нормы по УЗИ, тогда женщине рекомендуют пройти исследование с допплером.
Эта диагностика позволит оценить проходимость кровеносных сосудов, маточный, плацентарный, артериальный кровоток.
А также степень насыщения кислородом головного мозга ребеночка в данный промежуток времени.
Результаты размера плода по месяцам Важно! Чтобы получить наиболее точный диагноз, УЗИ 2 триместра должно два раза провестись с доплером, с разрывом в две недели. Причем обследование желательно пройти на двух разных аппаратах.
Когда при втором исследовании ультразвуком получается плохой результат развития ребеночка, то женщине назначается диагностика с доплером. Она проводится в любое время и не требует дополнительной подготовки. Полученные данные фиксируются на ленте. Это позволит в дальнейшем проводить контроль за лечением и отмечать наличие изменений. Расшифровка УЗИ 2 скрининга проводит оценку:
На каком сроке делают третье УЗИ при беременности?
- сосудов матки;
- пуповинных артерий;
- сосудов головного мозга ребенка.
При определении состояния сосудов матки используется индекс резистентности. Врачом оценивается отдельно левая, правая маточная артерия. Это связано с тем, что при наличии токсикоза происходит нарушение кровообращения одного сосуда. Если проанализировать результаты только одной артерии, то получится неверная, ложная информация, которая может нанести вред будущей мамочке и плоду.
К сведению, если женщина в третьем триместре страдает от токсикоза, то у нее нарушенный кровоток правого сосуда матки. При позднем токсикозе могут вытекать негативные последствия для плода. Нормативы на 20 неделе индекса резистентности – 0,52. Причем допустимая граница может колебаться от 0,37 до 0,70. Исследовать пуповину необходимо при нахождении плода в покое.
А также при его сердечном ритме, колеблющемся от 120 до 160 ударов в минуту. Обусловлено это тем, что при каких-либо отклонениях частоты сердцебиений происходит изменение индекса резистентности в пуповинной артерии. Пуповина содержит две основных артерии, одну вену. УЗИ второго скрининга ставит перед собой цель выявить наличие аномалии.
Если у кровеносных сосудов будут иметься некоторые отклонения, тогда ребеночек страдает от дефицита питательных веществ. Это негативно скажется на дальнейшем росте, развитии. Бывают случаи, когда плод подстраивается под создавшиеся положение. В итоге происходит рождение здорового младенца с небольшим весом.
Во время диагностики можно оценить возможность развития аномалий плода
Когда функционирует лишь один кровеносный сосуд с нарушенным кровотоком, то имеется вероятность отрицательного исхода беременности. Женщине необходимо будет пройти дополнительное УЗИ и сдать кровь на наличие хромосомных аномалий.
При нарушении кровотока артерий головы будет наблюдаться сниженный пульсационный индекс. Его повышенный уровень позволяет предположить наличие кровоизлияния в мозг. Нормой ПИ является показатель 1,83.
Его допустимый параметр варьируется в пределах от 1,36 до 2,31.
Анализ крови
После того как ультразвуковые результаты будут получены, женщине назначается анализ крови на биохимию, так называемый тройной тест, который позволит выявить в крови следующие вещества:
- Гормон ХГЧ, который наблюдается только во время беременности. Он помогает определить произошло ли зачатие в домашней диагностике.
- Белок АФП. Наличие нормальных показателей говорит об обеспечении младенца необходимым иммунитетом от матери.
- Гормон стероидного вида НЭ способствует естественному обмену между материнскими и детскими веществами.
Результат
После получения результатов анализа крови, врачом сопоставляются его показатели с нормой. При этом необходимо учитывать момент того, на какой неделе произошло исследование. На основании полученных данных выставляется предположение о том, как протекает беременность, какое состояние здоровья у малыша.
Нормы ХГЧ
На хороший результат можно рассчитывать при следующих нормах (измерения даются в нг/мл):
- от 10000 до 58000 на 16 неделе беременности;
- от 8000 до 57000 между 17–18 неделей;
- от 7000 до 49000 на 19 недели беременности.
Если у женщины в ходе исследования наблюдается незначительное отклонение второго скрининга, то не стоит отчаиваться, поскольку оно не несет большой ценности.
Когда уровень больший, чем положено, то данный факт может говорить о беременности не одним плодом. Если норма повышается наполовину, тогда имеется риск рождения ребенка с синдромом Дауна.
К сведению, при многоплодной беременности проводить скрининг тесты бессмысленно, так как его результаты будут незначительно завышены.Кроме многоплодности, причина повышенного результата ХГЧ может предполагать сахарный диабет у женщины или хромосомные аномалии плода. Заниженный результат гормона говорит о возможности замирания беременности, развития хромосомных аномалий. Кроме того, понижение нормы может быть признаком существующей угрозы выкидыша, несостоявшейся плаценты, наличия синдрома Патау.
Нормы АФП, ХГЧ по неделям, на которые ориентируются при расшифровке результатов анализа
Нормативы АФП
Белок АФП вырабатывается организмом плода после 5 недели внутриутробного развития. При помощи околоплодных вод, белок проникает в кровеносную систему матери. К параметрам АФП относятся следующие нормы, измеряемые в ед/мл:
- 15–60 на сроке между 12–14 неделей;
- 15–95 на сроке между 15–19 неделей;
- 27–125 на 20 неделе.
Если во время исследования обнаружилось пониженное количество белка в печени ребеночка, то это является поводом для предположения подозрений на наличие синдрома Дауна.
Кроме того, данный результат может говорить об неверно определенном сроке беременности, пузырном заносе плода.
Когда во время обследования обнаруживается повышенный уровень АФП, то можно предполагать о неправильном развитии нервной системы, нарушении печени.
Обычно эти патологии вызываются вирусной инфекцией, которой переболевает женщина в первом триместре беременности.
Стероидный гормон НЭ имеет следующие показатели нормы, измеряемые в нг/мл:
- от 5,7 до 15 между 13–14 неделями;
- от 5,4 до 21 между 15–16 неделями;
- от 6,6 до 25 между 17–18 неделями;
- от 7,5 до 28 между 19–20 неделями.
Когда скрининг обнаруживает отклонение в виде повышения нормы, то это может быть признаком наличия многоплодной беременности. Кроме того, повышение НЭ говорит о нарушенном функционировании печени, большом плоде. Пониженный показатель образуется в результате инфицирования ребеночка, раннего приема антибиотиков, аномалий развития, недостаточности плацентарного вида.
Критическое понижение гормона НЭ бывает признаком:
- угрозы выкидыша;
- аномалий надпочечников;
- плацентарных нарушений;
- синдрома Дауна.
Кроме того, завышаться показатель НЭ может в том случае, если женщина в момент сдачи анализа принимала антибиотики.
При втором скрининге происходит оценка кровоснабжения плода
Важно! Не следует рассматривать отклонение НЭ, как прямое доказательство патологий. При плохих результатах следует пройти дополнительное исследование.
Имеется ряд соотношений, которые влияют на получение результатов скрининга. Данной диагностике присущ небольшой процент погрешности. Даже безупречные анализы могут не всегда сказать о наличии патологии. Соответственно, при плохих результатах может родиться здоровенький малыш. Это касается биохимического анализа крови.
К факторам, влияющим на исследование, относятся:
- наличие хронических заболеваний матери, например, больные почки, печень;
- наличие плохих привычек, таких как: курение, злоупотребление алкоголя;
- избыточный вес, при котором повышаются показатели;
- многоплодная беременность;
- зачатие, наступившее в результате ЭКО.
Что делать, если у женщины плохие результаты скрининг-теста
Если у женщины обнаружились плохие результаты, нельзя паниковать. Чаще всего 10 % из них оказываются неверными. Однако, при высокой степени риска, будущей мамочке нужно как можно быстрей обратиться к генетику, который назначит дополнительные тесты, позволяющие оценить наличие врожденной или хромосомной патологии. Чаще всего рекомендуется следующее исследование:
- Кордоцентоз представляет собой забор крови плода через пуповину. Данный тест назначают не раньше 18 недели. Он нередко становится причиной выкидыша, внутриутробного заражения ребеночка.
- Амниоцентез – это оценка околоплодных вод. Для их забора врачом прокалывается брюшина. Этот анализ довольно эффективен, но часто приводит к выкидышу.
- НИПТ можно делать с 10 недели. Тестирование проводится путем забора крови матери из вены. Если получается отрицательный результат, то это является 100 % гарантией рождения здорового ребенка.
Не следует рассматривать отдельное отклонение, как показатель патологического явления. Судить об аномалиях можно лишь после проведенного комплексного исследования.
Расшифровка результатов скрининга 2 триместра: нормы УЗИ
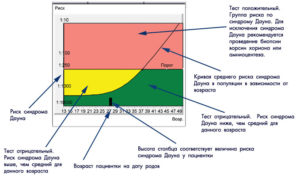
Расшифровка результатов процедур скрининга 2 триместра помогает выявить возникновение риска рождения младенца с хромосомной болезнью, с дефектом нервной трубки или другой патологией.
Скрининг 2 триместра также является подходящим моментом для обследования уровня гормонов плода, в частности гормонов печени и плаценты, за счет чего удается получить подробные данные о развитии будущего малыша.
Особенности проведения скрининга 2 триместра
Перинатальный скрининг второго триместра – расшифровка этого непонятного для будущих мам наименования может звучать проще: проведение комплексного обследования плода с возможностью выявления патологий на генном и хромосомном уровне.
Назначают второй скрининг на протяжении второго триместра беременности.
Но, несмотря на то, что идеальным периодом для его прохождения является срок 16 – 18 недель, будущие мамы могут проходить его, начиная с 14 недельного срока беременности по 20.
Состоит данный вид комплексного обследования обязательно из УЗИ (при необходимости с допплером) и тройного биохимического скрининг-теста.
Скрининг 2 триместра считается дополнительным обследованием. Если врач, ведущий беременность, видит, что положение будущей мамы в норме, второй скрининг может и не понадобиться.
В большинстве случаев эта комплексная процедура проводится на платной основе, но это не уменьшает количество желающих пройти 2 скрининг и получить подтверждение того, что их будущий ребенок здоров.
На первом этапе проводится УЗИ. Расшифровка его результатов позволяет получить информацию об общем состоянии будущего ребенка и уточнить срок беременности.
Если при прохождении УЗИ врач выявил в развитии плода отклонения от нормы, то беременной назначают УЗИ с доплером.
Данный тип процедуры позволяет судить о проходимости кровеносных сосудов. Таким методом исследуют маточно-плацентарный кровоток, кровоток артерий пуповины, а также кровоток головного мозга плода.При этом опытные специалисты утверждают, что для получения точного диагноза отклонения от нормы беременная должна пройти УЗИ с доплером два раза, второй раз – через две недели и лучше всего на другом аппарате.
READ Процедура пренатального скрининга 1 триместра
После прохождения УЗИ второго триместра, в тот же день, делается биохимический анализ крови.
Беременная сдает кровь из вены для «тройного теста», полученные результаты которого позволяют определить в крови уровень следующих веществ:
- ХГЧ (хорионический гонадотропин) – гормон. Присутствует лишь у беременных женщин. Именно ХГЧ позволяет узнать о наступлении беременности с применением домашнего экспресс-теста;
- АФП (альфа-фетопротеин) – белок. В необходимом количестве обеспечивает защиту развивающемуся младенцу от риска возникновения угрозы со стороны материнского иммунитета;
- НЭ (свободный, несвязанный или неконъюгированный эстриол) – представляет собой стероидный гормон. Основной эстроген, способствующий нормальному обмену веществ между двумя организмами – мамы и ребенка.
Расшифровка результатов УЗИ второго скрининга
Так как обычное ультразвуковое обследование второго триместра может поставить под сомнение нормальное развитие плода, будущей маме назначают УЗИ с доплером.
Процедура не требует особой подготовки, поэтому допплерометрия или допплерография может быть пройдена в любое удобное время.
УЗИ допплерометрия и допплерография – обе эти процедуры позволяют провести оценку кровотока.
Все данные визуализируются на экране в виде графического и цветового изображения кривых скоростей, только при проведении допплерографии запись регистрируется на ленте, что позволяет после лечения проконтролировать изменение кровотока в худшую или лучшую строну.
Расшифровка результатов УЗИ второго триместра с доплером может носить следующий характер:
- оценку кровотока маточных сосудов;
- оценку артерий пуповины;
- оценку среднего сосуда головного мозга плода.
Оценка состояния маточных сосудов происходит с применением ИР (индекса резистентности).
Специалист определяет состояние кровотока в правой и левой артерии матки, при оценке лишь одной из них результаты получаются ложными и далекими от нормы, что может впоследствии серьезно навредить маме и ее малышу.
:
Указанный факт объясняется тем, что при гестозе (токсикоз) кровоток нарушается лишь в одной артерии.
На этот счет существует следующая теория: если кровоток нарушен в правом сосуде матки, значит, у будущей мамы токсикоз может появиться в третьем триместре беременности.READ Правильная подготовка к скринингу 1 триместра
Очень часто поздний гестоз сопровождают негативные вытекающие последствия. На сроке 20 недель средний ИР маточных сосудов может равняться 0,52; допустимый ИР составляет 0,37 – 0,70.
Обследование сосудов пуповины выполняется при двух условиях: первое – плод находится в спокойном состоянии; второе – сердечный ритм составляет 120 – 160 уд./мин.
Данный факт обусловлен тем, что в случае отклонения результатов ЧСС от необходимых норм происходит снижение или повышение индекса резистентности в артериях пуповины.
Пуповина имеет три основных кровеносных сосуда: 1 вена и 2 артерии. Цель УЗИ – выявить возможную аномалию в виде 1 артерии и 1 вены.
В данном случае плод будет испытывать дефицит кислорода и питания, что отрицательно отразится на росте и развитии будущего ребенка.
В конкретных случаях происходит адаптация плода под подобные условия, в результате рождаются здоровые младенцы, но с небольшим весом.
:
Если функционирует один сосуд, в котором нарушен кровоток, на положительный исход вынашивания и родов надеяться не стоит.
Беременной нужно срочно пройти по направлению врача экспертное ультразвуковое обследование и сдать кровь на хромосомные аномалии.Патология средней артерии головного мозга заставляет страдать будущего младенца: определяется его плохое самочувствие по уровню снижения ПИ (пульсационный индекс) в сосудах мозга.
Если у ребенка наступает кровоизлияние в череп, то происходит повышение ИР в артериях мозга. На 20 неделе беременности средняя норма ПИ в мозговой артерии составляет 1,83; допустимый показатель равняется 1,36 – 2,31.
Расшифровка результатов «тройной скрининг-тест»
Получая результаты анализа крови из вены, специалисты сопоставляют их с установленными нормами текущего триместра, на основании чего судят о протекании беременности, и состоянии здоровья будущего ребенка.
Нормы ХГЧ второго скрининга на сроке:
- 16 недель: 10 000 – 58 000 нг/мл;
- 17-18 недель: 8 000 – 57 000 нг/мл;
- 19 недель: 7 000 – 49 000 нг/мл.
Незначительные отклонения ХГЧ от нормы при прохождении скрининга второго триместра не несут диагностической ценности.
READ Что такое неонатальный скрининг новорожденного?
Если биохимический анализ выявил повышенный уровень ХГЧ, то данный факт может говорить о многоплодной беременности.
В данном случае проведение «тройного скрининг теста» вообще не имеет смысла, так как все результаты будут завышены.
:
Также причина повышения этого гормона в крови может сводиться к наличию хромосомной патологии плода или сахарного диабета у беременной.
Если биохимический анализ выявил пониженный уровень ХГЧ во втором триместре беременности, это может быть симптомом хромосомной аномалии или замершей беременности.
Нормы АФП (альфа-фетопротеина) на сроке:
- 12 – 14 недель: 15 – 60 ед./мл;
- 15 – 19 недель: 15 – 95 ед./мл;
- 20 недель: 27 – 125 ед./мл.
Отклонение АФП от нормы в виде понижения выработки белка в ЖКТ и печени плода дает повод предположить развитие синдрома Дауна или Эдвардса, а также неправильно указанный срок беременности.
Повышенный уровень АФП считается признаком патологии развития нервной трубки, черепно-мозговой или пупочной грыжи, некроза печени, возникнувшего по причине вирусной инфекции.
Нормы НЭ (свободный эстриол) на сроке:
- 13-14 недель: 5,7 – 15 нг/мл;
- 15-16 недель: 5,4 – 21 нг/мл;
- 17-18 недель: 6,6 – 25 нг/мл;
- 19-20 недель: 7,5 – 28 нг/мл;
Если биохимический скрининг-тест обнаружил отклонение НЭ от нормы в виде повышения его уровня в крови беременной, то это может быть симптомом многоплодной беременности, большого размера плода или нарушения работы печени.
Если биохимический тест определил понижение НЭ, то тогда возможная причина кроется в приеме антибиотиков, инфицировании плода, патологии развития или в плацентарной недостаточности.
Но даже если биохимический анализ и покажет отклонение эстриола от нужных результатов, не стоит без дополнительных исследований воспринимать данный факт как прямое указание на наличие патологии у плода.
Только по совокупности результатов и с применением сравнения показателей всех анализов в динамике можно будет судить о последствиях.Вы здесь:
20010 0
Когда и как делают скрининг 2-го триместра беременности: таблицы показателей нормы и болезни
Скрининг во 2-м триместре — обязательное исследование плода, которое проходит каждая беременная. Процедура назначается с 19-й по 23-ю неделю беременности.
Показания и противопоказания к процедуре
По срокам проведения второй скрининг выпадает на период 19–23 недель. Исследование считается комплексным, так как беременная проходит УЗИ и сдает биохимический анализ крови. Иногда женщина может отказаться от анализа крови. Но существуют медицинские показания, по которым кровь обязательно сдают на экспертизу:
- возраст будущей мамы более 35 лет;
- стоит угроза по прерыванию беременности;
- если у женщины другие беременности заканчивались выкидышами, плод замирал, случались преждевременные роды, рождение мертвого ребенка;
- беременная употребляла запрещенные медикаменты при вынашивании ребенка;
- будущая мать страдает наркоманией, алкоголизмом или курит;
- мама и папа ребенка связаны кровным родством;
- у женщины выявлено онкологическое заболевание;
- беременная работает в тяжелых условиях труда;
- у одного из родителей диагностировали заболевание генетического характера, к примеру, сахарный диабет;
- первый раз анализ крови и УЗИ-обследование показали врожденное заболевание у плода;
- будущая мать перенесла инфекционную или вирусную болезнь до 19 недель;
- беременная ранее облучалась;
- ближайшие родственники женщины страдают хромосомными заболеваниями, или у семьи рождался ребенок с такой патологией.
УЗИ, биохимический гемотест в 19–22 недели делают в целях раннего определения синдрома Дауна, болезни Эдвардса, распространенных хромосомных патологий.
Когда беременной делают второй скрининг
Перинатальное скрининговое обследование 2-го триместра назначается с 19-й по 22–23-ю неделю. Обследование включает исследование частей плода ультразвуком вместе с анализом крови при особых показаниях.
Лучше делать скрининг 2-го триместра как можно раньше.
Нельзя игнорировать срок беременности, так как биохимический анализ после 24-й недели уже будет неинформативен.
Как подготовиться к УЗИ
Подготовка к скринингу во втором триместре аналогична диагностике на 11–12 неделях, первому УЗИ и анализу крови при беременности:
- За сутки до скрининга 2-го триместра не разрешается есть много жирного, острого, жареного и продуктов, которые провоцируют сильное газообразование. При этом при сильной жажде можно пить воду перед вторым скринингом. В противном случае результаты анализа крови и УЗИ могут быть недостоверными.
- Нельзя перед ультразвуковым скринингом 2-го триместра и сдачей крови волноваться и нервничать. Гормон норадреналин, который выделяется при стрессе, негативно сказывается на результатах анализов.
Как проходит обследование
Сначала беременная проходит ультразвуковую диагностику. Процедура полностью безболезненна и безвредна для плода. УЗИ на 2-м скрининге делается для соотношения установленных норм показателей измерения частей тела и органов плода с индивидуальными результатами обследования у беременных.
Женщину укладывают на кушетку. Предварительно стелется одноразовая пеленка. После беременная оголяет живот. Врач наносит специальный гель для УЗИ, который усиливает проникновение ультразвуковых волн. По завершении скрининга 2-го триместра женщина вытирает живот салфетками или одноразовой пеленкой.
После проведения обследования трансабдоминальным датчиком с ультразвуком беременная идет в лабораторию сдавать кровь. Когда исследования пройдены, остается ждать расшифровку результатов. Обычно женщину просят прийти за медицинским заключением через неделю.
К просмотру видеообзор специалиста:
Расшифровка результатов исследования
Врачи в основном смотрят результаты УЗИ на 2-м скрининге. Биохимический анализ крови назначается при особых показаниях, когда у будущей матери выявлены риски на скрининге в первом триместре. В результатах УЗИ 2-го скрининга указывают внешние данные ребенка: размеры всех частей тела, рост, вес, количество плодов в матке.
После анализа внешних данных сонолог переходит к фетометрии, оценке анатомического строения плода при скрининге 2-го триместра. Обследуются кости ребенка, измеряется длина конечностей, определяется состояние внутренних органов и их развитость.
Именно в середине беременности будущие родители узнают пол ребенка.
Вес и рост плода
Одним из важных показателей в результатах второго скрининга считается вес и рост ребенка:
- Очень низкий вес часто сопоставляют с пищевым голоданием и гипоксией плода. Из-за этого следует нарушение развития роста и набора веса. Поэтому беременность замирает.
- Маленький вес, который не соответствует сроку, показывает возможные хромосомные заболевания: синдром Дауна, Эдвардса.
- Чересчур большой вес характерен для патологий центральной нервной системы. Еще признак может указывать на внутренние отеки при гемолитической болезни, когда кровь ребенка несовместима с материнской.
По УЗИ 2-го триместра показатели нормы роста и веса смотрят по таблице с расшифровкой:
| Недели | Рост в сантиметрах | Вес в граммах |
| 18 | 14,2 | 190 |
| 19 | 15,3 | 240 |
| 20 | 25,8 | 300 |
Длина кости носа
Длина кости носа ребенка взаимосвязана с физическим развитием. При несоответствии параметра нормам беременную отправляют обследоваться на наличие хромосомных заболеваний у плода. К 20–21-й неделе беременности на 2-м скрининговом УЗИ кость носа в среднем по длине достигает 7 миллиметров.
Бипариетальный размер головы — БПР
Показатель БПР на 2-м скрининге указывает на расстояние от одного виска головы до другого. Данная линия соединяет теменные косточки. Она должна быть перпендикулярна линии, которая проводится между лбом и затылком. Параметр характеризует точный срок беременности.
При отличии индивидуальных параметров от установленной нормы возможны следующие диагнозы:
- Большой БПР соотносится с другими конечностями. При равномерном распределении параметров диагностируют крупного ребенка, что нехорошо для естественных родов.
- Синдром задержки внутриутробного развития ставят тем, у кого БПР отстает от нормы в несколько раз.
- Гидроцефалия выявляется на скрининге во 2-м триместре, если увеличен БПР, размер лба и затылка вместе с окружностью головы плода. Болезнь возникает из-за поражения инфекцией.
- Микроцефалию диагностируют при заниженных показателях БПР, ОГ и ЛЗР. Для заболевания характерна небольшая масса мозга с последующей отсталостью в умственном развитии.
Значения нормы БПР в таблице, которые рассматриваются в результатах УЗИ 2-го скрининга:
| Недели | Норма | Нижний параметр в миллиметрах | Верхний параметр в миллиметрах |
| 18 | 42 | 37 | 47 |
| 19 | 45 | 41 | 49 |
| 20 | 48 | 43 | 53 |
Лобно-затылочный размер — ЛЗР
При УЗИ на 2-м скрининге оценивается лобно-затылочный размер, расстояние между лбом и затылком. Соединительная линия промеж лобной и затылочной кости в норме проходит через центр головы и становится перпендикулярной линии, которая проводится от одного виска до другого.
ЛЗР всегда оценивают вместе с БПР. После устанавливают диагноз при отклонении от нормативов. Рассмотрим нормы параметра на 2-м скрининге по неделям беременности:
| Недели | Параметры нормы, оцениваются в миллиметрах | Нижний уровень | Верхний уровень |
| 18 | 54 | 49 | 59 |
| 19 | 58 | 53 | 63 |
| 20 | 62 | 56 | 68 |
Окружность и форма головы
Кроме БПР с ЛЗР, сонолог измеряет форму и окружность головы ребенка. Полностью здоровый ребенок на 2-м скрининговом УЗИ имеет округлую форму головы. Другие формы считаются отклонением. В норме окружность головы к 20 неделям беременности равняется 170 миллиметрам.
Длина бедра, голени, плеча и предплечья
Расчет размеров бедер, голеней, плеч и предплечья обязателен. Сонолог назначает дополнительное обследование при сильном укорочении конечностей и несоответствии длины рук с ногами. Рассмотрим таблицу с нормами показателей длины конечностей ребенка на скрининге 2-го триместра:
| Длина показателя | Недели | Норматив в миллиметрах | Нижний уровень | Верхний уровень |
| Бедро | 18 | 27 | 23 | 31 |
| 19 | 30 | 26 | 34 | |
| 20 | 33 | 29 | 37 | |
| Голень | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 | |
| Плечо | 18 | 20 | 17 | 23 |
| 19 | 23 | 20 | 26 | |
| 20 | 26 | 22 | 29 | |
| Предплечье | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 |
Окружность живота
Синдром задержки внутриутробного развития выявляется по окружности живота. При отставании от средних норм врач ставит этот диагноз. При нормальном развитии на скрининге 2-го триместра окружность живота плода в среднем составляет 15 сантиметров.
Индекс амниотической жидкости — ИАЖ
ИАЖ отвечает за показатель объема околоплодных вод в пузыре. В норме к 20-й неделе они составляют 140–214 миллиметров.
При низком индексе на втором скрининговом УЗИ врач ставит маловодие и угрозу инфицирования. При высоком индексе возникает риск неправильного предлежания плода и мертворождения из-за свободного течения: ребенок может запутаться в пуповине и задушиться.
К просмотру как выглядит ребенок на УЗИ:
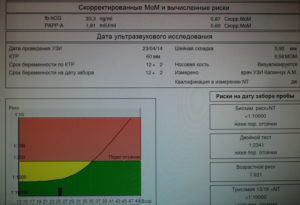
Биохимический скрининг
Биохимический скрининг крови во 2-м триместре делается платно по показаниям. Тест считается тройным, так как определяются 3 главных маркера:
- Альфа-фетопротеин. Зародыш вырабатывает этот белок с 5 недель. задача вещества — транспортировка полезных микроэлементов и защита ребенка от агрессивной реакции материнского иммунитета. Норма содержания гормона к 20-й неделе — в пределах 27–125 единиц на миллилитр.
- Свободный эстриол. Еще до оплодотворения вырабатывается в яичниках, но в малом количестве. В беременность уровень свободного эстриола возрастает из-за синтеза в плаценте и печени ребенка. Гормон готовит организм будущей мамы к лактации. ХГЧ и свободный эстриол всегда измеряются в начале срока. Норма — 7,6–27 единиц нмоль на литр.
- ХГЧ. Гормон синтезируется только у беременных. Большая концентрация наблюдается в первом триместре. К 21-й неделе показатель снижается до предела 1,6–59 микроскопических единиц на миллилитр.
Помимо главных перечисленных параметров, при биохимическом скрининге 2-го триместра исчисляется ингибин А в МоМ-коэффициентах. Его индекс при нормальном внутриутробном развитии равняется 2 МоМ. Этот коэффициент считается степенью отклонения полученной информации от средних значений.
Возможные заболевания по результатам биохимического анализа
Цель биохимического анализа крови заключается в определении у ребенка хромосомных заболеваний. При синдроме Дауна характерным признаком считается повышенный уровень ХГЧ на скрининге 2-го триместра и снижение содержания в крови других гормонов.
АФП, показатель ЕЗ или свободный эстриол повышаются при наличии синдрома Меккеля и некроза печени. ХГЧ при этом в норме. АФП и другие параметры снижаются ниже установленной нормы при синдроме Эдвардса.
Свободный эстриол снижается после курса антибиотиков, при развитии внутриутробной инфекции и плацентарной недостаточности. Беременной могут назначить амниотест, прокол в брюшной стенке для взятия образца околоплодной жидкости. Это делается для точного подтверждения или опровержения ранее поставленных диагнозов.
Патологии, которые могут быть выявлены
Во 2-м триместре скрининг при беременности делается в профилактических целях для обнаружения хромосомных патологий. На УЗИ обнаруживают такие патологии, как синдром Дауна и Эдвардса.
В первом случае характерным признаком выступает носовая кость, которая при болезни значительно меньше нижней границы нормы. Во втором случае рассматривают вес ребенка: при заболевании он очень маленький. Рассмотрим другие возможные патологии:
- Трисомия 13, или синдром Патау, — редкое заболевание, которое на УЗИ во втором триместре определяется при неправильном формировании черепа, деформации стоп, кистей, нарушениях в структуре головного мозга.
- Спина Бифида, расщепление позвоночника, на ультразвуковой диагностике показывается в виде незамкнутых позвонков сзади. Деформация происходит из-за нарушенного формирования нервной трубки.
- Анэнцефалия диагностируется обычно в первом триместре. Но, если исследование было пропущено, внутриутробный порок выявляется на 2-м скрининге. На УЗИ у ребенка частично или полностью отсутствуют мозговые доли.
- Синдром Шерешевского-Тернера на пренатальном ультразвуковом скрининге 2-го триместра характеризуется широкой грудной клеткой, искривлением конечностей, короткими пальцами, отечностью, низкой массой тела и маленьким ростом.
- Синдром Клайнфельтера при ультразвуковой диагностике выявляется редко. Но, если врач заподозрил патологии, он направит беременную пройти амниоцентез.
Что может повлиять на результаты
Результаты перинатального скрининга 2-го триместра зависят от:
- Ошибки в определении сроков беременности.
- Наличия у беременной вредных привычек (чаще курение).
- Периодических стрессов.
- Вынашивания нескольких плодов. В этом случае норма гормонов рассчитывается индивидуально для двойной, тройной беременности.
- Приема гормональных средств в период вынашивания.
- Гормонального фона, меняющегося из-за возраста матери больше 35 лет.
- Наступления беременности после ЭКО. Перед этим проводится гормональная терапия, результаты которой сохраняются до 2-го скрининга.
- Выраженного ожирения. Болезнь продуцирует женские половые гормоны, которые изменяют состав крови.
Скрининг во 2-м триместре — ответственная процедура, от которой беременной лучше не отказываться. От этого зависит здоровье и дальнейшее развитие ребенка.
Предлагаем посмотреть ответы на частые вопросы по теме 2-го триместра в интервью с врачом:
Второй скрининг при беременности — расшифровка показателей и нормы

Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Пренатальный скрининг — все виды диагностики и описание
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
1. Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
2. Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта:
- Возраст плода изначально определен неправильно.
- Эмбрион развивается с определенными патологиями.
Доктор фиксирует следующие нюансы:
- Наличие почек, их симметричность.
- Месторасположение внутренних органов: мочевого пузыря, легких, желудка и т.д.
- Структуру лицевых костей. На данном УЗИ можно выявить дефекты в анатомии верхней губы.
- Строение сердца в четырехкамерном срезе.
- Размеры мозжечка, боковых желудочков мозга, большой цистерны эмбриона.
4. Информация о плаценте
Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну.
В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка.
Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения.
5. Количество амниотической жидкости (околоплодных вод)
При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок.
Как выполняется анализ амниотической жидкости?
Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой.
Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение.
6. Количество сосудов пуповины
Нормой считается состояние, когда у плода фиксируется две артерии и одна вена.
В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей.
Если же на пуповине у ребенка диагностируют наличие всего одного сосуда — скорее всего, он родится с маленьким весом, и по мере его роста могут иметь место погрешности в работе сердца. Такая ситуация требует регулярного контроля со стороны соответствующего доктора.
В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша.
Доктор обращает внимание на размеры шейки матки.
Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности.
Тройной тест
После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови.
задача указанного тестирования – определение трех показателей:
1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях.
Критическое (40% и более) снижение рассматриваемого гормона может быть следствием нескольких явлений:
- Существует угроза выкидыша.
- Присутствуют определенные аномалии в развитии нервной трубки эмбриона либо его внутренних органов. В частности, это касается надпочечников.
- В структуре плаценты произошли серьезные нарушения.
- Имеет место быть внутриутробная инфекция.
- У плода диагностируется синдром Дауна.
- На момент сдачи тройного теста беременная лечилась антибиотиками.
