Рак шейки матки Ca Colli uteri T3N0M0
Рак шейки матки. Клинические рекомендации
- Рак шейки матки
- Хирургия
- Лучевая терапия
- Химиотерапия
ВПЧ – вирус папилломы человека
РШМ – рак шейки матки
МКБ 10 – Международная классификация 10 пересмотра
ВОЗ – Всемирная Организация Здравоохранения
КТ – компьютерная томография
МРТ – магниторезонансная томография
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
ПЭТ – позитронно эмиссионная томография
ПЭТ-КТ – позитронно эмиссионная томография, совмещенная с КТ
ЛТ – лучевая терапия
ХТ – химиотерапия
Термины и определения
Рак шейки матки (РШМ) – злокачественная опухоль, исходящая из слизистой оболочки шейки матки (эктоцервикса или цервикального канала)
Операция I типа — экстрафасциальная экстирпация матки (по классификации M. Piver, 1974)
Операция II типа — модифицированная расширенная экстирпация матки (подразумевает удаление медиальной половины кардинальных и крестцово-маточных связок и тазовую лимфодиссекцию; мочеточник туннелируется, но не мобилизуется по нижнелатеральной полуокружности) (по классификации M. Piver, 1974)
Операция III типа — расширенная экстирпация матки по Мейгсу (подразумевает удаление кардинальных и крестцово-маточных связок от стенок таза, верхней трети влагалища и тазовую лимфодиссекцию) (по классификации M. Piver, 1974)
Расширенная трахелэктомия — хирургическое вмешательство, включающее удаление шейки матки с параметральной клетчаткой и верхней третью влагалища, двустороннюю тазовую лимфаденэктомию и наложение анастомоза между телом матки и влагалищем.
1.1 Определение
Рак шейки матки (РШМ) – злокачественная опухоль, исходящая из слизистой оболочки шейки матки (эктоцервикса или цервикального канала).
1.2 Этиология
РШМ имеет спорадический характер. Развитие этого заболевания не связано с наличием известных наследственных синдромов. Причиной развития РШМ является ВПЧ [1,2]. Онкогенные подтипы ВПЧ 16/18 обнаруживаются у большинства больных РШМ.
В станах с высоким уровнем заболеваемости РШМ, персистирующий ВПЧ встречается у 10-20% женщин, в то время как в странах с низким уровнем заболеваемости – только у 5-10% [3].
В качестве факторов риска развития данной патологии рассматриваются: раннее начало половой жизни и ранние первые роды, частая смена половых партнеров, отказ от контрацептивов «барьерного» типа, курение, применение оральных контрацептивов, иммуносупрессия [4,5]. Дискутируется вопрос о влиянии различных инфекций, передаваемых половым путем.
1.3 Эпидемиология
Ежегодно в мире регистрируется 528 тысяч новых больных раком шейки матки (РШМ) и 266 тысяч смертей от этого заболевания. Широкое распространение этого заболевания отмечено в развивающихся странах, на которые приходится 78% наблюдений [7]. В 2012 г. в России было зарегистрировано 15 427 новых случаев РШМ, т.е.
на долю этой патологии в структуре заболеваемости женщин злокачественными новообразованиями пришлось 5,3% (5 место). По отношению к 2007 г. прирост абсолютного числа заболевших составил 12,2%. В возрастной группе 15—39 лет заболеваемость РШМ была максимальной (22,3%) по сравнению с другими возрастными группами [6].
В структуре смертности от онкологических заболеваний в России в 2012 году среди женщин РШМ составил 4,7%, что соответствует 8-му месту. Летальность на первом году с момента установления диагноза составила 17%. В возрастной группе 15—39 лет смертность от РШМ также была максимальной (21,1%) по сравнению с другими возрастными группами [6].
1.4 Кодирование по МКБ 10
C53 Злокачественное новообразование шейки матки
C53.0 Внутренней части
C53.1 Наружной части
C53.8 Поражение шейки матки, выходящее за пределы одной и более вышеуказанных локализаций
C53.9 Шейки матки неуточненной части
1.5 Классификация
1.5.1 Международная гистологическая классификация (классификация ВОЗ, 4-е издание, 2014 г) [8]:
- Опухоли из плоского эпителия:
- Плоcоклеточные интраэпителиальные поражения (цервикальная интраэпителиальная неопразия (CIN) / поражение плоского эпителия (SIL)):
- легкая дисплазия (CIN I/ поражение плоского эпителия легкой степени (LSIL))
- умеренная дисплазия (CIN II / поражение плоского эпителия тяжелой степени (HSIL))
- тяжелая дисплазия (CIN III / HSIL)
- рак in situ ( III / HSIL).
- Плоскоклеточный рак с началом инвазии (микроинвазивный)
- Плоскоклеточный рак
- ороговевающий;
- неороговевающий;
- базалоидный;
- веррукозный;
- кондиломатозный;
- папиллярный;
- лимфоэпителиальный;
- плоскоклеточно-переходноклеточный;
- Опухоли из железистого эпителия:
- Аденокарцинома in situ;
- Аденокарцинома с началом инвазии;
- Аденокарцинома:
- муцинозная:
- эндоцервикального типа;
- кишечного типа;
- перстневидноклеточная;
- аденокарцинома с минимальными изменениями;
- виллогландулярная;
- эндометриоидная;
- светлоклеточная;
- серозная;
- мезонефральная;
- Другие эпителиальные опухоли:
- Железисто-плоскоклеточный рак;
- стекловидноклеточный рак;
- Аденокистозный рак;
- Аденобазальный рак;
- Нейроэндокринные опухоли:
- карциноид;
- атипичный карциноид;
- мелкоклеточный рак;
- крупноклеточный нейроэндокринный рак;
- Недифференцированный рак
Выделяю три степени дифференцировки РШМ:
G1 – высокодифференцированная
G2 – умереннодифференцированная
G3 – низкодифференцированная или недифференцированная
Gх – невозможно определить степень дифференцировки
1.6 Стадирование
Диагноз РШМ устанавливается только на основании результатов гистологического исследования.
РШМ стадируется клинически. Клиническая стадия РШМ устанавливается до начала специальной терапии, что необходимо для выбора метода и составления плана лечения. Клиническая стадия не изменяется вне зависимости от последующих находок.
В случаях, когда есть затруднения в точном определении стадии, следует устанавливать более раннюю. Морфологические находки у больных, подвергнутых хирургическому лечению, не изменяют клиническую стадию. Они должны быть отмечены отдельно. Для этой цели подходит номенклатура TNM.
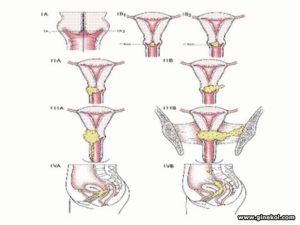
Стадирование производится на основании классификации FIGO (2009г.) и TNM (7-е издание, 2009г.) [9]Таблица 1. Классификация РШМ по стадиям (FIGO) и распространенности опухолевого процесса (TNM).
| TNM | FIGO | ||
| TX | Недостаточно данных для оценки первичной опухоли | ||
| T0 | Первичная опухоль не определяется | ||
| Tisа | Рак insitu, преинвазивный рак (эти случаи не входят в статистику заболеваемости раком шейки матки) | ||
| T1 | Стадия Iб | Опухоль ограничена маткой (распространение на тело матки не учитывается) | |
| T1a | IА | Диагноз ставится только при гистологическом исследовании | |
| T1a1 | IА1 | Глубина инвазии не более 3 мм (микроинвазивный рак). Горизонтальное распространение не должно превышать 7 мм, в противном случае опухоль следует относить к стадии IВ | |
| T1a2 | IА2 | Глубина инвазии более 3 мм, но не более 5 мм (измеряется от базальной мембраны поверхностного или железистого эпителия). Горизонтальное распространение не должно превышать 7 мм, в противном случае опухоль следует относить к стадии IВ | |
| T1b | IВ | Глубина инвазии более 5 мм | |
| T1b1 | IВ1 | Размеры опухоли не более 4 см | |
| T1b2 | IВ2 | Размеры опухоли более 4 см | |
| T2 | Стадия IIв | Опухоль, распространившаяся за пределы матки, без перехода на стенки таза и поражения нижней трети влагалища | |
| T2a | IIА | Без вовлечения параметрия | |
| T2a1 | IIА1 | Размеры опухоли не более 4 см | |
| T2a2 | IIА2 | Размеры опухоли более 4 см | |
| T2b | IIВ | С вовлечением параметрия | |
| T3 | Стадия IIIг | Опухоль, вовлекающая стенки таза (при ректальном исследовании отсутствует пространство между опухолью и стенкой таза) или нижнюю треть влагалища, а также все случаи рака шейки матки с гидронефрозом и нефункционирующей почкой | |
| T3a | IIIА | Вовлечение нижней трети влагалища | |
| T3b | IIIВ | Распространение на стенку таза или гидронефроз и нефункционирующая почка | |
| Стадия IV | Опухоль, распространившаяся за пределы таза или прорастающая слизистую мочевого пузыря или прямой кишки (буллезный отек не позволяет отнести опухоль к стадии IV) | ||
| T4 | IVАд | Прорастание мочевого пузыря или прямой кишки | |
| M1 | IVВ | Отдаленные метастазы | |
| Состояние регионарных лимфатических узлов | Отдаленные метастазы | ||
| NX | Недостаточно данных для оценки | M0 | Отдаленные метастазы отсутствуют |
| N0 | Признаков поражения регионарных лимфатических узлов нет | M1е | Имеются отдаленные метастазы |
| N1 | Метастазы в регионарных лимфатических узлах | ||
| а В классификации FIGO стадию 0 (Tis) не применяют.б Стадии IА1 и IА2 диагностируют на основании результатов гистологического исследования операционных препаратов преимущественно после конизации шейки матки. При конизации должна быть удалена вся измененная влагалищная часть шейки матки. Если опухоль определяется макроскопически, то следует относить ее к стадии T1b. Глубина инвазии определяется от базальной мембраны, независимо от того, исходит опухоль из поверхностного эпителия или из железистого. Выявление опухолевых эмболов в сосудах не меняет стадию, но должно быть отражено в заключении гистологического исследования, поскольку может повлиять на тактику лечения. Распространение на тело матки не учитывается, поскольку переход опухоли на тело матки до операции выявить очень трудно. | |||
| в При вовлечении параметрия стадия III диагностируется тогда, когда инфильтрат в параметрии имеет узловую форму и доходит до стенки таза. В остальных случаях диагностируется стадия IIb. Следует подчеркнуть, что при гинекологическом исследовании судить о природе инфильтрата (воспалительный или опухолевый) невозможно. | |||
| г При гидронефрозе и нефункционирующей почке, обусловленных сдавлением мочеточника опухолью, диагностируют стадию III.д Инвазия в слизистую оболочку мочевого пузыря или прямой кишки должна быть подтверждена результатами биопсии.е Включая метастазы в паховых, поясничных лимфатических узлах, а так же на брюшине, за исключением серозных оболочек органов малого таза. Исключены метастазы во влагалище, серозные оболочки малого таза и придатки. |
2.1 Жалобы и анамнез
- Рекомендуется тщательный сбор жалоб и анамнеза у пациентки с целью выявления факторов, которые могут повлиять на выбор тактики лечения.
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — IIb)
Рак шейки матки
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса).
Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации.
Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа.
Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
Рак шейки матки (цервикальный рак) составляет около 15% среди всех злокачественных поражений женской репродуктивной системы, занимая третье место вслед за раком молочной железы и раком эндометрия.
Несмотря на то, что рак шейки матки относится к заболеваниям «визуальной локализации», у 40% женщин эта патология диагностируется на поздней (III — IV) стадии. В России ежегодно выявляется около 12000 случаев цервикального рака.
Основной категорией служат пациентки в возрасте 40-50 лет, хотя в последние годы отмечается рост заболеваемости раком шейки матки среди женщин младше 40 лет.
Рак шейки матки
Ключевая роль в канцерогенезе отводится папилломавирусной инфекции, обладающей тропностью к эпителию шейки матки.
Серотипы ВПЧ высокого онкогенного риска (16, 18) обнаруживаются в 95% случаев рака шейки матки: при плоскоклеточном цервикальном раке чаще выявляется ВПЧ 16 типа; при аденокарциноме и низкодифференцированной форме — ВПЧ 18 типа.
Серотипы ВПЧ «низкого» онкогенного риска (6, 11, 44) и среднего риска (31, 33, 35) преимущественно вызывают образование плоских и остроконечных кондилом, дисплазию и редко – рак шейки матки.
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ.
Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции.Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
Факторы риска
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С.
Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах.
Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.
По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%).
Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы.
С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) — опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) — макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Клинические проявления при карциноме in situ и микроинвазивном раке шейки матки отсутствуют. Появление жалоб и симптоматики свидетельствует о прогрессировании опухолевой инвазии.
Наиболее характерным проявлением рака шейки матки служат кровянистые выделения и кровотечения: межменструальные, постменопаузальные, контактные (после полового акта, осмотра гинекологом, спринцевания и т. д.), меноррагии.
Больные отмечают появление белей — жидких, водянистых, желтоватого или прозрачного цвета влагалищных выделений, обусловленных лимфореей. При распаде раковой опухоли выделения принимают гноевидных характер, иногда имеют цвет «мясных помоев» и зловонный запах.
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи.
Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии.
К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства.
Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии.
При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.
МРТ таза. Рак шейки матки с переходом на тело матки.
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Противоопухолевое лечение
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией.
Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия).
При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. — 30-40%; при IV ст. – менее 10%.
При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются.
В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить.
Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки.При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях.
Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка.
Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.
Стадии рака тела матки | TNM классификация | Онкология в Израиле
Стадирование – это процесс рассмотрения всей информации о Вашем раке, имеющейся у докторов, в результате которого можно установить, насколько далеко распространился онкологический процесс. Постановка стадии рака тела матки (эндометрия) определяет подбор метода лечения.
Системы классификации рака тела матки
Онкологами применяются 2 системы постановки стадии рака тела матки – это система FIGO (Международной федерации акушеров и гинекологов) и международная классификация TNM от AJCC (Американского объединенного онкологического комитета). Эти две системы в принципе одинаковы.
Они обе классифицируют данный тип рака на основании трёх факторов:
- размер опухоли (T)
- затронула ли опухоль лимфоузлы (N)
- проник ли рак в удаленные районы организма (M)
Представленная ниже система является новейшей системой AJCC. Она действительна с 2010-го года. Системы AJCC и FIGO отличаются тем, что FIGO не включает стадию 0.
Стадия рака тела матки определяется при помощи исследования тканей, удалённых во время оперативного вмешательства. Этот способ называется хирургическим определением стадии. Он необходим, так как врачи зачастую не способны достоверно определить стадию рака до завершения операции.
Врач может назначить исследования перед операцией, например, ЯМР или компьютерную томографию, чтобы найти признаки распространения рака.
Хотя этот способ не так эффективен, как хирургическое определение стадии, информация, полученная в результате этих видов исследования, может быть полезной при планировании операции и лечения.
Если эти исследования указывают на возможное распространение процесса за пределами матки, Вас направят к онкогинекологу (если Вы ещё не посещаете его).
Система определения стадий рассматривает уровень разрастания опухоли:
- злокачественное новообразование может разрастаться местно, достигать шейки матки и других её частей.
- оно также может развиваться в пределах ограниченной области (регионарно), на близлежащие лимфоузлы (органы, имеющие размер фасолины и являющиеся частью иммунной системы). Регионарные лимфоузлы находятся в пределах таза и далее по ходу аорты (главной артерии, идущей вниз от сердца вдоль задней стенки брюшной полости и таза). Лимфоузлы вдоль аорты называются парааортальными узлами.
- наконец, рак может проникнуть в удалённые лимфоузлы, верх брюшной полости, сальник (большой лист жировой ткани в брюшной полости, накрывающий, подобно фартуку, желудок, кишечник и другие органы), или прочие органы, к примеру, лёгкие, печень, кости и головной мозг.
Размеры злокачественного новообразования (Т)
T0: Признаки рака в матке отсутствуют.
Tis: Преинвазивная опухоль (также называемая рак «на месте»). Раковый процесс затрагивает только поверхностный слой клеток эндометрия. Расположенные под ним слои клеток не затронуты.
T1: Рак прорастает только в тело матки. Его можно также обнаружить в железах шейки матки, но опухоль не достигает поддерживающей соединительной ткани шейки матки.
- T1a: Рак выявлен в эндометрии (внутреннем выстилающем слое матки) и может прорастать из эндометрия менее чем наполовину сквозь подлежащий мышечный слой матки (миометрий).
- T1b: Злокачественное образование проросло из эндометрия в миометрий, проникая более чем наполовину сквозь миометрий. Рак не вышел за пределы тела матки.
T2: Новообразование распространилось из тела матки и прорастает в поддерживающую соединительную ткань шейки матки (называемую цервикальной стромой). Процесс не распространился за пределами матки.
T3: Онкологический процесс развивается за пределами матки, но не затрагивает внутренний слой прямой кишки или мочевого пузыря.
- T3a: Раковый процесс затронул внешнюю поверхность матки (называемую серозной оболочкой) и/или фаллопиевы трубы или яичники (придатки матки)
- T3b: Влагалище или ткани вокруг матки (параметрий) вовлечены в онкологический процесс.
T4: Рак затронул внутренний выстилающий слой прямой кишки или мочевого пузыря (называемый слизистой оболочкой).
Распространение рака тела матки на лимфоузлы (N)
NX: Невозможно оценить, затронуты ли раком близлежащие лимфоузлы.
N0: Рядом расположенные лимфоузлы не затронуты опухолью.
N1: В онкологический процесс вовлечены лимфоузлы в области таза.
N2: Лимфоузлы вдоль аорты (парааортальные) затронуты онкологическим процессом.
Метастазирование рака тела матки (M)
M0: Удаленные лимфоузлы, органы и ткани не вовлечены в онкологический процесс.
M1: Раковый процесс затрагивает удаленные лимфоузлы, верх брюшной полости, сальник или другие органы (к примеру, легкие или печень).
Группировка стадий рака тела матки AJCC и FIGO
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| IA | T1a | N0 | M0 |
| IB | T1b | N0 | M0 |
| II | T2 | N0 | M0 |
| III | T3 | N0 | M0 |
| IIIA | T3a | N0 | M0 |
| IIIB | T3b | N0 | M0 |
| IIIC1 | T1 | N1 | M0 |
| T2 | N1 | M0 | |
| T3 | N1 | M0 | |
| IIIC2 | T1 | N2 | M0 |
| T2 | N2 | M0 | |
| T3 | N2 | M0 | |
| IVA | T4 | любые N | M0 |
| IVB | любые T | любые N | M1 |
Чтобы определить точную стадию рака тела матки, вся имеющаяся информация о раковом процессе, лимфоузлах и распространении злокачественного новообразования объединяется. Это процесс группировки стадий. Описание стадий происходит с помощью цифры 0 и римских цифр I-IV. В некоторых стадиях выделяются подстадии, которые обозначаются буквами и цифрами.
Стадия 0
Tis, N0, M0: эта стадия также известна под названием рак «на месте». Раковые клетки присутствуют только в поверхностном слое клеток эндометрия. Их нет в расположенных под ним слоях клеток. Близлежащие лимфоузлы и другие области организма не задействованы. Это предраковое поражение. В системе FIGO нет такой стадии.
Стадия I
T1, N0, M0: прорастание опухоли только в тело матки. Она также может достигать желез шейки матки, однако не прорастает в поддерживающую соединительную ткань шейки матки. Лимфоузлы и отдаленные органы не задействованы.
- Стадия IA (T1a, N0, M0): в данной, наиболее ранней форме стадии I, новообразование присутствует в эндометрии (внутреннем выстилающем слое матки) и может прорастать из эндометрия менее чем наполовину сквозь подлежащий мышечный слой матки (миометрий). Лимфоузлы и удаленные области организма не вовлечены в онкологический процесс.
- Стадия IB (T1b, N0, M0): новообразование проросло из эндометрия в миометрий, проникая более чем наполовину сквозь миометрий. Рак не развился за границами тела матки.
Стадия II
T2, N0, M0: распространение онкологического процесса из тела матки и его прорастание в поддерживающую соединительную ткань шейки матки (называемую цервикальной стромой). Рак не распространился за границами матки. Лимфоузлы и отдаленные органы не вовлечены в процесс.
Стадия III
T3, N0, M0: распространение онкологического процесса за пределами матки, его проникновение в близлежащие ткани в области таза.
- Стадия IIIA (T3a, N0, M0): рак затронул внешнюю поверхность матки (серозную оболочку) и/или фаллопиевы трубы и яичники (придатки матки). Лимфоузлы и другие органы не затронуты.
- Стадия IIIB (T3b, N0, M0): Рак затронул влагалище или ткани вокруг матки (параметрий). Лимфоузлы и отдаленные органы не вовлечены в онкологический процесс.
- Стадия IIIC1 (T1–T3, N1, M0): Раковый процесс прорастает в тело матки. Могут быть затронуты некоторые близлежащие ткани, но опухоль не прорастает внутрь мочевого пузыря или прямой кишки. В онкологический процесс вовлечены тазовые лимфоузлы, однако лимфоузлы вдоль аорты и удаленные области организма не задействованы.
- Стадия IIIC2 (T1–T3, N2, M0): Онкологический процесс развивается в теле матки. Он может затронуть некоторые близлежащие ткани, но не прорастает внутрь мочевого пузыря или прямой кишки. Опухоль затронула лимфоузлы вдоль аорты (парааортальные лимфоузлы), однако удаленные области организма не задействованы.
Стадия IV
Злокачественное новообразование затрагивает внутреннюю поверхность мочевого пузыря или прямой кишки (нижней части толстой кишки), лимфоузлы в паху и/или далеко расположенные органы, к примеру, кости, сальник или легкое.
- Стадия IVA (T4, любые N, M0): Раковый процесс проник во внутренний слой прямой кишки или мочевого пузыря (слизистую оболочку). Он могу затронуть или не затронуть рядом расположенные лимфоузлы, но не проникает в отдаленные области организма.
- Стадия IVB (любые T, любые N, M1): Онкологический процесс затронул удалённые лимфоузлы, верх брюшной полости, сальник или органы, находящиеся далеко от матки, например, лёгкие или кости. Опухоль может иметь любой размер и может затрагивать или не затрагивать лимфоузлы.
Рак матки: стадии
Стадирование – это процесс сбора и анализа информации о злокачественном новообразовании с целью определения степени его распространения. Стадия и итоговая степень злокачественности рака матки (эндометриального рака) являются самыми важными факторами в выборе плана лечения рака в Израиле.
Как классифицируются стадии рака
Две системы, используемые для определения стадии рака матки (система FIGO – Международной федерации акушеров-гинекологов – и система стадирования TNM, принятая Американским объединенным онкологическим комитетом), фактически идентичны.
В рамках обоих подходов рак классифицируется на основании 3 факторов:
- размер опухоли (T);
- распространение рака в лимфатические узлы (N);
- распространение рака в отдаленные внутренние органы и структуры (M).
Система, описанная ниже, представляет собой последнюю разработку Американского объединенного онкологического комитета. Она вступила в силу в январе 2010 г. Разница между этой системой (AJCC) и системой FIGO заключается в том, что последняя не предусматривает различение нулевой стадии рака.
На основании чего определяется стадия болезни?
Стадию рака матки определяют по результатам изучения ткани, извлеченной в ходе хирургического вмешательства. Этот процесс называется хирургическим стадированием. Необходимость в такой диагностике предопределяется тем фактом, что врачи зачастую не могут точно установить стадию рака, пока не получат образцы ткани.
До операции врач может назначить визуализирующие обследования:
Это делается в целях определения признаков распространения патологии. Хотя точность этих методов уступает точности хирургического стадирования, полученная информация может оказаться полезной при планировании операции и других процедур.
Если диагностические снимки указывают на возможность распространения рака за пределы матки, вас направят к гинекологу-онкологу (если вы до сих пор не посетили такого специалиста).
Получить точную цену
Какой может быть степень распространенности опухоли?
Система стадирования основывается на определении степени распространения рака:
- Болезнь может распространиться локально, на шейку матки и другие части органа.
- Рак также способен на регионарное распространение и захват ближайших лимфатических узлов (органов размером с фасолину, представляющих собой часть иммунной системы). Регионарные лимфатические узлы находятся в полости таза, немного дальше от матки и параллельно аорте (основной артерии, ведущей от сердца вниз, по задней стороне брюшной полости и таза). Лимфатические узлы, расположенные вдоль аорты, называются парааортальными лимфоузлами.
- Рак может распространиться в отдаленные органы: лимфатические узлы, верхнюю часть брюшной полости, сальник (крупный фрагмент жировой ткани в брюшной полости, покрывающий желудок, кишечник и другие органы подобно фартуку) или иные внутренние органы и структуры, включая легкое, печень, кость и головной мозг.
Размер опухоли (T)
- T0: Признаки опухоли в матке отсутствуют.
- Tis: Преинвазивный рак, также называемый карциномой in situ. Раковые клетки обнаруживаются только в поверхностном слое эндометрия и не прорастают в нижние клеточные слои.
- T1: Опухоль растет только в полости матки.
Патология также может захватить железы шейки матки, но не прорастает в поддерживающие соединительные ткани шейки.
- T1a: Рак обнаруживается в эндометрии (слизистой оболочке матки) и может захватить меньше половины нижнего мышечного слоя (миометрия).
- T1b: Рак пророс из эндометрия в миометрий, охватив больше половины толщины мышечного слоя. Заболевание не распространилось за границы тела матки.
- T2: Рак распространился за границы тела матки и прорастает в поддерживающую соединительную ткань шейки (цервикальную строму). Патология ограничена пределами матки.
- T3: Рак распространился за пределы матки, но не охватил внутреннюю оболочку прямой кишки или мочевого пузыря.
- T3a: Заболевание захватило внешнюю поверхность матки (серозную оболочку) и/или фаллопиевы трубы либо яичники (придатки).
- T3b: Рак распространился на влагалище или в ткани, окружающие матку (параметрий).
- T4: Заболевание охватило внутреннюю (слизистую) оболочку прямой кишки или мочевого пузыря.
Получить программу лечения бесплатно
Распространение в лимфатические узлы (N)
- NX: Степень распространения в лимфатические узлы невозможно установить.
- N0: Рак не захватил ближайшие лимфатические узлы.
- N1: Рак захватил лимфатические узлы в полости таза.
- N2: Патология распространилась в лимфатические узлы вдоль аорты (периаортальные лимфоузлы).
Отдаленные метастазы (M)
- M0: Рак не распространился в отдаленные лимфатические узлы, органы или ткани.
- M1: Рак распространился в отдаленные лимфатические узлы, верхнюю часть брюшной полости, сальник или другие внутренние органы (например, легкие или печень).
Стадии рака по системе AJCC и системе FIGO
Чтобы определить стадию заболевания, врачи объединяют данные об опухоли, лимфатических узлах и вторичных очагах поражения раком, группируя отдельные стадии и выводя общий параметр. Стадии обозначают арабской цифрой 0 и римскими цифрами от I до IV. Некоторые стадии разбивают на подстадии с соответствующими буквами и цифрами.
Стадия 0
- Tis, N0, M0: Этот период развития рака также называется карциномой in situ. Злокачественные клетки обнаруживаются только в поверхностном слое эндометрия и не прорастают в нижние клеточные слои. Рак не распространился на ближайшие лимфатические узлы или отдаленные внутренние органы и структуры. Это предраковое состояние. Данная стадия отсутствует в системе FIGO.
Стадия I
- T1, N0, M0: Рак обнаруживается только в теле матки. Дополнительно он может охватывать железы шейки, однако патология не затрагивает поддерживающую соединительную ткань шейки матки. Рак не распространился в лимфатические узлы или отдаленные структуры.
- Стадия IA (T1a, N0, M0): Это ранняя форма первой стадии заболевания, когда злокачественные клетки находятся в эндометрии (внутренней оболочке матки) и могут прорасти из него сквозь половину нижнего мышечного слоя органа (миометрий). Рак не распространился в лимфатические узлы или отдаленные внутренние органы.
- Стадия IB (T1b, N0, M0): Рак пророс из эндометрия в миометрий, захватив более половины всей толщины мышечного слоя. Патология не вышла за границы тела матки.
Стадия II
- T2, N0, M0: Рак распространился за пределы тела матки и захватил поддерживающую соединительную ткань шейки, называемую цервикальной стромой. Патология не вышла за границы органа. Рак не распространился в лимфатические узлы или отдаленные структуры.
Стадия III
- T3, N0, M0: Рак распространился либо за пределы матки, либо в ближайшие ткани в области таза.
- Стадия IIIA (T3a, N0, M0): Заболевание распространилось на внешнюю поверхность матки (серозную оболочку) и/или фаллопиевы трубы либо яичники (придатки). Рак не захватил лимфатические узлы и не образовал отдаленных метастазов.
- Стадия IIIB (T3b, N0, M0): Рак затронул влагалище или ткани, окружающие матку (параметрий). Болезнь не распространилась на лимфатические узлы или отдаленные структуры.
- Стадия IIIC1 (T1-T3, N1, M0): Опухоль растет в теле матки. Она может охватить некоторые из близрасположенных тканей, но рак не врастает внутрь мочевого пузыря или прямой кишки.
Патология распространилась в лимфатические узлы, но не затронула лимфоузлы вдоль аорты или отдаленные внутренние органы.
- Стадия IIIC2 (T1-T3, N2, M0): Опухоль растет в теле матки. Она может охватить некоторые из близрасположенных тканей, но рак не врастает внутрь мочевого пузыря или прямой кишки.
Патология распространилась в лимфатические узлы вокруг аорты (периаортальные лимфоузлы), но не образовала отдаленных метастазов.
Стадия IV
Заболевание затронуло внутреннюю поверхность мочевого пузыря или прямой кишки (нижнего сегмента толстого кишечника), лимфатические узлы в паху и/или отдаленные структуры, включая кости, сальник или легкие.
- Стадия IVA (T4, любая N, M0): Рак захватил внутреннюю (слизистую) оболочку прямой кишки или мочевого пузыря. Возможно распространение в лимфатические узлы. Отдаленные метастазы отсутствуют.
- Стадия IVB (любая T, любая N, M1): Рак распространился в отдаленные лимфатические узлы, верхнюю часть брюшной полости, сальник либо структуры вдали от матки, включая легкие или кости. Опухоль может достигать любого размера. Возможно распространение заболевания в лимфатические узлы.
В сентябре 2015 года я почувствовала комок в левой груди. Я не паникер, но я знала, что это может значить. У меня была назначена встреча через месяц с моим акушером-гинекологом, поэтому сначала я подумала, что подожду и поговорю об этом со своим врачом.
У меня была маммография всего шесть месяцев назад. Но после изучения информации в интернете, я поняла, что для безопасности нужно встретиться с врачом раньше.
Читать далее…
