После сна появляются ранки
Как выглядят укусы клопов на теле человека
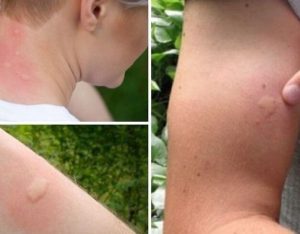
Обнаруженные после сна красные пятна на теле далеко не всегда являются результатом нашествия комаров, возможно, это укусы клопов. Большинство из нас подумает, что такая проблема может возникнуть там, где санитарное состояние помещение оставляет желать лучшего.
Но, к сожалению, укусы домашних клопов, могут появиться на коже тех людей, жилище которых содержится в идеальном порядке. Кровососы не избирательны в выборе нового места обитания, главное, чтобы присутствовал человек, кровью которого они будут питаться. Укусы клопов вызывают зуд и причиняют дискомфорт.
Рассмотрим, что делать, если укусил клоп, и чем опасны кровососы для человека.
Укусы постельных клопов, по внешнему виду схожи с комариными. Если кровососы оставили много следов, то их можно спутать с ветряной оспой, чесоткой или аллергическим дерматитом. Особенно, если обнаруживаются укусы клопов у детей. Тем не менее, повреждение кожного покрова кровососами имеет некоторые специфические признаки. Как же выглядят укусы клопов у человека:
- След, оставленный после того, как кусают домашние клопы, представляет собой припухлость, имеющую выступающую шишечку и четкий контур.
- На теле появляются характерные дорожки из красных шишечек. Как правило, кровосос не обходится одним проколом, а прокусывает кожу в нескольких местах. Обычно на теле остается дорожка из 3-5 укусов, интервал между припухлостями составляет 2-4 сантиметра. Так как кровососы питаются коллективно, то на теле можно обнаружить до нескольких десятков дорожек.
- Следы появляются после пробуждения, во время сна человек не чувствует, как вредная букашка высасывает кровь.
- На постели могут быть пятнышки крови. Эти следы остаются при раздавливании во время переворачивания, насосавшихся кровью насекомых.
- Кровососы ведут ночной образ жизни, днем они прячутся в теплых и укромных местах. Единственная причина, которая может заставить насекомых отправиться на охоту во время светового дня — продолжительный голод.
- Места, где кровосос оставил свой след, начинают зудеть, вместе с зудом ощущается жжение. Реакция кожи напрямую зависит от толщины и близости капиллярной сетки. Поэтому на лице и шее остаются более отчетливые пятна и причиняют больше беспокойства, чем в других местах.
Как выглядят укусы клопов, мы разобрались, но кроме этих кровососов в постели могут кусать и другие вредители.
Кто кусает ночью в постели кроме клопов
В жилых помещениях, кроме кровососов, могут обитать и другие насекомые, которые кусают человека, повреждая кожный покров. Но характерные признаки следов на теле, позволяют отличить укус клопа от других вредителей.
Отличить укус комара от укуса клопа или блохи можно по месту дислокации. Чаще всего дорожки из красных шишечек группируются на тех частях тела, которые были укрыты одеялом: кровососы любят тепло. Их укусы более болезненные, а покраснение более выраженное.
Если вы стали объектом внимания клеща, то по сравнению с ним повреждения кожи кровососом будет менее болезненным. Кроме того, клеща можно «застать на месте преступления», когда он напитывается кровью своей жертвы. Насекомое охотится в любое время суток. Ранка после «трапезы» клеща остается более выраженная.
Непосредственно в кровати человека может паразитировать только кровососы, комары или блохи.
Симптомы и признаки укусов постельных клопов
Укусы клопов на человеке, выражаются в следующих симптомах:
- Множественные красные пятна, расположенные на теле дорожками и, напоминающие следы от комаров.
- Припухание области поражения, образование небольшой шишечки.
- Сильный зуд.
Но далеко не всегда проявляются все симптомы. Например, взрослая особь может впрыскивать под кожу специальный секрет, который делает незаметным высасывание крови для человека, а также не остается никаких следов. Покраснения и зуд проявляются у детей, людей с аллергией и от клопиного «молодняка».
Признаки укусов клопа:
- Постельный клоп оставляет множественные укусы, в отличие от комаров.
- Характерная дорожка из красных пятен. Например, чесоточный клещ, тоже оставляет дорожки, но для этого паразита нужно несколько дней, чтобы образовать ее. В то время как кровососы, справиться с задачей могут всего за одну ночь.
Лечение укусов клопов
Когда проблема становится явной, возникает вопрос, что делать, если покусали клопы, какие средства способны помочь от укусов клопов. Никакого специфического лечения не предусмотрено, следы от кровососов разрешаются самостоятельно через 3-4 дня.
Но с помощью специальных средств можно значительно облегчить состояние, снизить зуд и жжение. Какую мазь от укусов клопов выбрать? Подойдут: Фенистил, Афлодерм, Телфаст, Миновазин, Лоратадин и Зиртек.
Но прежде чем мазать укусы клопов мазью, обработайте пораженные участки кожи спиртовым раствором.
Хотя лечить укусы клопов, оставленных на теле человека специально не нужно, следует соблюдать некоторые правила. Ни в коем случае нельзя расчесывать пораженные места, это может привести к нагноению.
Для людей, имеющих склонность к проявлению сильных аллергических реакций, может быть рекомендовано курсовое лечение антигистаминными препаратами (супрастин, диазолин, тавегил). Но принимать такое лечение следует после посещения дерматолога и при наличии назначения.
Укусы клопов у детей и зуд, который они вызывают, могут приводить к нарушению сна у малыша. Рекомендуются ванночки с ромашкой или чистотелом для успокоения раздраженной кожи, с последующей обработкой Фенистил-гелем или мазью Акридерм. Не лишним будет показать ребенка врачу, не исключено, что он назначит антигистаминные препараты.
Рассмотрим, как лечить укусы клопов рекомендует народная медицина. Основные народные методы:
- для уменьшения припухлостей рекомендуется прикладывать ледяные кубики;
- для уменьшения зуда можно помазать ранки маслом чайного дерева;
- в качестве антисептического средства могут быть использованы спиртовые травяные настойки (зверобой, тысячелистник, чистотел, ромашка, дубовая кора);
- для снятия отечности используется сок алоэ;
- при зуде хорошо помогает содовый раствор, соду разводят теплой водой до густоты сметаны и смазывают пораженные участки кожи;
- от раздражения кожи помогает сок лука, петрушки или подорожника;
Аллергия на укусы клопов
Реакция людей на укусы постельных клопов бывает разной. У одних практически не остается никаких следов, а другие неделями мучаются от зуда и раздражения кожи. В этом случае речь идет об аллергических реакциях.
Чем же так опасны укусы клопов? В некоторых случая аллергия может выражаться не только в отеках кожного покрова и зуде. В тяжелых случаях у людей наблюдается повышение температуры, отек Квинке и даже анафилактический шок.
Почему клопы кусают не всех
Случается, что из двух человек, спящих в кровати, один наутро встает весь покусанный, а на теле другого вообще никаких следов паразитирования кровососов не обнаруживается.
И возникает вполне логичный вопрос, почему клопы кусают не всех людей? Дело в том, что насекомые выбирают людей с тонкой кожей и близко расположенными сосудами. Такое строение позволяет им быстро добывать себе пропитание. Поэтому чаще всего атакам подвергаются дети и женщины.
Кусают ли клопы кошек и собак? Это происходит крайне редко, когда кровососам совсем нечем питаться.
Как предотвратить укусы клопов
Что делать, если кровососы поселились в вашем доме, и досаждают каждую ночь? Насекомых привлекает запах человеческого тела, поэтому целесообразно его замаскировать. Для маскировки используются запахи, которые отталкивают кровососов. Пижма и полынь, развешанная по углам кровати, отпугнет насекомых, и шансы обнаружить утром укусы постельных клопов на своем теле будут ниже.
Чтобы ночью не досаждали кровососы можно намазать тело одеколоном или эфирным маслом. Эти запахи тоже не слишком привлекательны для надоедливых букашек.
Отпугнет кровососов и запах табака. Замечено, что курящие люди реже подвергаются атакам. Также можно приготовить самодельные ловушки для кровососов и расставить их возле кровати.
Ранки во рту
- Причины язвенных образований
- Симптомы
- Лечение
- по теме
Если у человека появились ранки во рту, этот признак говорит о поражении слизистой оболочки различной этиологии, включая вирусную, бактериальную, грибковую, в редких случаях незаживающие язвы могут свидетельствовать о туберкулезе рта и даже о злокачественных новообразованиях.
Сама по себе рана является дефектом, затрагивающим все слои слизистого эпителия, обычно она имеет округлую форму, ограниченные края и основание. Сегодня речь пойдет о причинах, провоцирующих появление таких поражений во рту, незаживающих долгое время и доставляющих дискомфорт человеку, а также о способах лечения.
Причины язвенных образований
Если появилась рана во рту, речь идет об отягощенном протекании местных заболеваний. В каких случаях язвы служат симптомами местных патологий, и каких именно:
- афтозный стоматит в рецидивирующей форме – это хронический воспалительный процесс на слизистой ткани рта, который сопровождается эпизодическим высыпанием болезненных язв. Они могут располагаться по всей площади эпителия – на небе, щеках, языке и деснах. Афтозная форма стоматита отличается долгим заживанием ранок, со временем они рубцуются, но в острой форме сильно болезненны. Без осложнений стоматит проходит через 7–10 дней, в хронической форме рецидивы появляются раз в несколько месяцев и длятся до 2–3 недель подряд;
- герпетический стоматит – протекает с формированием на слизистой ткани множественных пузырьков, которые наполнены прозрачным жидким содержимым. По мере помутнения жидкости, пузырьки лопаются, оставляя за собой болезненные раны на горле, под языком, они сливаются в обширные эрозии, которые долго заживают;
- афтоз Сеттона – это рецидивирующий стоматит, протекающий с образованием болезненных язв, которые беспокоят человека долгое время. Выглядят такие раны как углубления в форме воронок, с воспалительными инфильтратами. Страдает самочувствие человека, он не может нормально есть и пить, воспаленные участки на губе, щеке и поверхности языка сильно болят;
- афты Беднара – заболевание чаще поражает детей, но нередко возникает и у взрослых. Процесс начинается с того, что во рту появляется гнойная рана, чаще на поверхности твердого неба. Она покрыта бело-желтым слоем налета, температура сразу не повышается, но явно видны признаки воспалительного процесса. Затем могут появиться еще несколько подобных образований, они сливаются между собой, принимая причудливые формы;
- травматические раны во рту – являются следствием повреждения слизистой ткани (накусывания губы, щеки и языка, повреждения острыми предметами или стоматологическими инструментами). Нередко травмирование происходит по причине некачественно подогнанных металлических конструкций, установленных во рту – брекетов, протезов. Ожоги слизистой, нанесенные химическими веществами или слишком горячими напитками, требуют лечения, повреждение долго не заживает.
Болезненная ранка при стоматите — один из ярких симптомов заболевания
Какое из заболеваний поразило ротовую полость – определит врач-стоматолог, после внешнего осмотра. При необходимости определить тип возбудителя берется соскоб с поверхности язвы, особенно если это открытая рана с признаками воспаления и нагноения.
Прочие причины
Также причины ранки у взрослого человека могут скрываться в следующих патологиях:
- раковая опухоль – дефект располагается изолированно, в виде одиночной язвы, диагноз подтверждается путем гистологического анализа (чаще всего новообразования появляются после травмирования слизистой);
- стоматит Венсана – вирусное заболевание, которое проявляется у больных с ослабленным иммунитетом, при этом белые пятна сопровождаются ухудшением самочувствия, повышенной кровоточивостью десен и появлением резкого неприятного запаха изо рта (очаги поражения покрыты серозным налетом некротического характера);
- болезнь Бехчета – вся поверхность ротовой полости покрыта множественными язвами аллергического типа, которые впоследствии инфицируются и рубцуются, подобная симптоматика встречается на коже, половых органах, глазных веках;
- туберкулез рта – по причине попадания патогенных микроорганизмов в слои слизистой ткани, на ее поверхности формируются бугорки. Они становятся все больше и распадаются до язв, которые сильно болят. Состояние больного ухудшается, он жалуется на отсутствие аппетита, повышенную температуру и потерю массы тела;
- сифилис – заболевание, вызываемое бледной трепонемой, на слизистой ткани рта появляются язвы, которые не болят, выглядят ярко-красными, дно может быть покрыто серозным налетом. Заживление происходит самостоятельно, в течение 1–3 месяцев.
Подтверждение диагноза одной из перечисленных патологий требует детального обследования, которое начинается с осмотра терапевта и стоматолога. При подозрении на сифилис, туберкулез и раковые опухоли пациента направляют к узким специалистам.
Симптомы
Поскольку в большинстве случаев раны во рту у ребенка и взрослого вызваны стоматитом, нужно рассказать о симптоматике этого заболевания.
Патология протекает в трех формах: вирусная – сопровождается формированием мелких пузырьков на слизистой ткани и воспалительным процессом, бактериальная – для нее характерно повышенное слюноотделение и появление болезненных язв, покрытых белой пленкой, грибковая – при такой форме стоматита слизистая ткань покрывается бело-серым налетом, особенно густо он покрывает корень языка и внутреннюю поверхность щек.
Аллергическая природа стоматита характеризуется выраженной отечностью слизистой, ее покраснением, зудом и жжением, развивается в результате попадания в организм раздражителей в виде пыльцы, продуктов питания, лекарств, табачного дыма.
Признаки прочих заболеваний могут быть различными, в зависимости от возбудителя, в некоторых случаях только по сопутствующей симптоматике врачу вовремя удается догадаться об истинной природе патологии.
Проявления ран во рту можно увидеть на фото.
Остальные формы заболевания протекают на фоне повышения температуры, потери аппетита, болезненности и дискомфорта во рту. Острый период патологии значительно ухудшает самочувствие пациента, он ощущает слабость, вялость и апатию
Лечение
Как лечить ранки во рту, зависит от типа возбудителя и клинических симптомов, каждый индивидуальный случай требует особой терапии. Существует общий алгоритм лечения, который используют доктора при болезненных язвах во рту.
Местное лечение
Чем лечить язвы во рту, чтобы добиться обезболивающего и противовоспалительного эффекта? С этой целью существует ряд препаратов, обладающих минимальным системным действием:
Симптомы афтозного стоматита у детей
- Спреи для обработки ротовой полости – Гексорал, Винилин, Каметон, Йокс, Ингалипт. Эти средства эффективно обезболивают слизистую рта, снижают уровень воспаления, дезинфицируют эпителий, способствуют устранению инфекционного агента.
- Камистад – гель, использующийся в стоматологической практике, в состав которого входят экстракт ромашки и лидокаин. Его наносят на пораженные участки для антисептического и анестезирующего эффекта.
- Холисал – гель с антимикробным, противовоспалительным и анестезирующим действием. Им смазывают покрытые язвами слизистые ткани рта несколько раз в день.
- Метрогил Дента – средство на основе метронидазола, вещества, которое активно борется с широким спектром бактерий и вирусов. Назначается при всех формах стоматита, наносится на пораженные заболеванием слизистые оболочки.
- Актовегин – гель, который используется для терапии начальной формы язвенных поражений.
Хорошо помогает заживить воспаленную слизистую оболочку гель Солкосерил, им нужно помазать раздраженные участки, покрытые язвами и кровоточащими ранами. Таким образом эпителий будет быстрее затягиваться и восстанавливаться. Чтобы ускорить лечение и регенерацию тканей, также применяют спрей Пропосол, бальзам Шостаковского (Винилин), масляный раствор Каротолин и эфироль облепихи.
Для обработки слизистой применяют следующие средства: борная кислота, раствор марганцовки светло-розового цвета, сок каланхоэ, разбавленный кипяченой водой, раствор Люголя.
Многие пациенты спрашивают, можно ли обрабатывать перекисью водорода полость рта, не опасно ли это? Данное средство обладает мощным антисептическим действием, останавливает размножение патогенных микроорганизмов, действует на широкий круг бактерий и вирусов, но при воздействии на слизистые оболочки его нужно разбавлять теплой водой в соотношении 1:1.
Препарат можно использовать, но лучше им не злоупотреблять
Лекарственное лечение
Чтобы вылечить ранку во рту, необходимо выяснить причину ее появления, поскольку разные формы патологий требуют назначения различных медикаментозных средств:
- Противогрибковые – применяются при патологиях, вызванных грибком рода Кандида. Это гель Миконазол, Нистатиновая мазь, Леворин, Микозон, Флуконазол.
- Противовирусные – назначаются при вирусных инфекциях, например, при герпетическом стоматите, вызванном вирусом Эпштейна-Барр. Рекомендуется использование Интерферона, Циклоферона, наружная обработка показана мазями Ацикловир, Теброфеновая, Оксолиновая, Зовиракс.
- Антигистаминные – назначаются при аллергической природе заболевания, а также, если симптоматика сопровождается отеком и зудом слизистых тканей рта.
- Антибиотики – используются при подтвержденной лабораторными исследованиями бактериальной инфекции. Выбор делается врачом, но чаще назначают препараты групп полусинтетических пенициллинов и макролидов.
Одновременно с такой лекарственной терапией, нужно использовать какое-либо средство для заживления слизистой из списка, обозначенного выше. Если заболевание протекает на фоне повышенной температуры и сильной боли, можно принять препараты из группы НПВС, например, Парацетамол, Ибуфен, Нимесил. Купировать болевой синдром поможет таблетка Анальгина или Баралгина.
Полоскание
Чтобы снизить уровень воспаления, необходимо полоскать рот следующим и растворами: раствор марганцовки (слабый), отвар ромашки, календулы, мать-и-мачехи, зверобоя, содово-солевой раствор, раствор перекиси водорода, состав из соли, соды и 2–3 капель йода. Полоскать рот необходимо теплым составом, не менее 3–4 раз в сутки, до достижения положительного эффекта.
После процедуры не рекомендуется есть и пить в течение получаса, чтобы не смыть лекарственное вещество со слизистой и не снизить терапевтический эффект.
Отвары лечебных трав готовятся путем заваривания сухого сырья кипящей водой из расчета 1 столовая ложка на 250 мл воды. Можно готовить сбор из трав, обладающих противовоспалительным, успокаивающим и заживляющим действием.
Таким эффектом обладают травы календулы, шалфея, липы, мяты, ромашки, подорожника, дубовой коры.
Дополнительные меры
Почему могут появляться ранки во рту и как с ними бороться – теперь ясно. Немаловажным пунктом в терапии становится соблюдение основных правил, которые помогут максимально снизить дискомфорт от раздражения слизистой и ускорить заживление:
- Рассасывать кубики льда. Это снимет отечность слизистой ткани и уменьшит болевой синдром. Хранить их необходимо в морозилке, либо в термосе, чтобы лед таял не так быстро. Если пациент не любит рассасывать лед, он может пить прохладную воду в течение дня, задерживая ее во рту.
- Исключить острые, кислые и пряные продукты. Они раздражают воспаленную слизистую ткань рта и усугубляют болевые ощущения. Также на время лечения стоить забыть о газированных напитках, твердых и сухих продуктах, соленьях и копченостях.
- Проявлять осторожность во время чистки зубов. Использовать нужно пасту для чувствительных зубов, а движения щетки должны быть аккуратными, чтобы не повредить ткань, покрытую ранами. Некоторые пациенты перестают чистить зубы, когда болеют стоматитом, но это неправильно, полость рта необходимо очищать от некротического налета.
- Принимать витаминные добавки. Если в организме не хватает витаминов групп В и С, это делает слизистый эпителий рта и мягкую ткань десен слабыми, капилляры подвержены повреждению, в результате десны кровоточат, внутрь попадает инфекция.
- Пить настойку эхинацеи. Она повышает иммунитет, что немаловажно при рецидивирующих формах стоматологических заболеваний. Многие из них развиваются именно по причине ослабленного иммунитета, в момент простуды или длительного лечения антибиотиками.
При рецидивирующих высыпаниях во рту стоит уделить особое внимание повышению иммунитета, хотя бы путем налаживания пищевого рациона
Если язвочки очень крупные или их много, стоит безотлагательно обратиться к доктору. Врач определит при визуальном осмотре, стоматит это, раковая опухоль или патология, связанная с зубами (последствия стоматита или абсцесса зуба).
Заниматься самолечением при признаках заболевания полости рта не рекомендуется, поскольку многие из них сигнализируют о серьезных проблемах в организме – раковой опухоли, резком снижении иммунитета, сахарном диабете, аллергии и прочих. В срочном порядке посетить поликлинику стоит, если рана не затягивается, несмотря на проводимое лечение в течение 1–2 недель, при этом резко ухудшилось самочувствие, повысилась температура, а язва покрылась гноем.
Симптомы болезней по кожному покрову. “Помятая” кожа после сна

По их цвету определяют тип данного дерматологического заболевания, и в дальнейшем больному выставляют диагноз: красный или белый дермографизм. Точная причина возникновения заболевания до сих пор не известна. Считается, что это один из видов крапивницы, появление которой может быть связано с внешними или внутренними раздражителями организма.
Общая характеристика болезни
В переводе с греческого языка дермографизм именуется, как «письмо на коже» или «расписание кожи». Люди, страдающие от этой патологии эпидермальных тканей, ежедневно наблюдают на своем теле множество разнообразных узоров, которые иногда напоминают надписи и рисунки.
Природа их возникновения заключается в том, что чувствительная кожа краснеет и берется полосками после взаимодействия с твердыми предметами окружающей среды.
Плотная одежда, надавленные складки от одеяла, обычное поглаживание кожи, могут приводить к опухлости, покраснению или появлению множественных белых отеков неправильной формы.
По типу реакции кожного покрова различают острый дермографизм и хронический. Первый тип заболевания отличается повышенной степенью чувствительности эпидермы. В случае механического воздействия на кожу, воспаляется не только верхний ее слой, но и более глубокие ткани.
Отек от прикосновения твердого предмета может не проходить на протяжении нескольких дней, а воспалительный процесс начинает развиваться настолько обширно, что затрагивает другие участки кожи, которые не были травмированы.
Хронический дермографизм красной или белой этиологии не протекает столь агрессивно, и ограничивается местным раздражением эпидермы непосредственно в месте контакта кожи и предмета из окружающей среды.
Видовая классификация дермографизма
Данное дерматологическое заболевание разделяют на виды на основе того, какая наблюдается клиническая картина его течения на всех этапах проявления. Дермографизм классифицируется следующим образом:
- Белый. Появление белых полос и узоров после механического воздействия на кожу считается нормальной реакцией у людей со сверхчувствительной поверхностью эпидермальных тканей. Отечность кожного покрова с ярко выраженным белым оттенком образовывается после даже незначительного надавливания и проведения пальцем руки или любым твердым, острым предметом.
- Красный. Этот вид дермографизма образуется после более сильного механического воздействия на кожу больного. Такая реакция организма говорит о нарушениях вазомоторной реакции периферической нервной системы. Появляются красные следы на кожном покрове спустя 15 секунд после контакта. При хронической форме заболевания, они сохраняются около 1-2 часов. При остром типе течение дермографизма, красные полосы на теле могут не сходить от 1 до 3 дней.
- Уртикарный. Наиболее распространенный вид дермографизма. На него приходится около 15% всех дерматологических заболеваний. Кроме характерных красных пятен и полосок, на раздраженной коже образуется мелкая уртикарная сыпь, которая чешется и доставляет физический дискомфорт.
- Отечный. Данный тип заболевания встречается в медицинской практике реже всего, и представляет собой своеобразную индивидуальную реакцию кожного покрова. При ее проявлении эпидермальные ткани не приобретают никакой характерный окрас, а в местах контакта образуются продолговатые отеки в виде валика. Возвышенность опухлости — от 1 до 3 мм, а ширина 2-3 см. Появляются они с замедленной реакцией — черезминут после прикосновения к коже, а исчезают спустя несколько часов. При этому больной не испытывает никакого тактильного дискомфорта.
Диагностическое значение болезни
Дермографизм не всегда может выступать, как самостоятельное заболевание кожи.
Достаточно часто — это всего лишь дополнительный симптом к основной патологии, которая кроется в нездоровом состоянии того или иного внутреннего органа человека.
При обращении за медицинской помощью больного с признаками красного или белого дермографизма, врачи направляют его на обследования для исключения наличия таких заболеваний, как:
- истощение или интоксикация нервной системы;
- менингит;
- псориаз;
- вегетативный невроз;
- тиреотоксикоз;
- симпатическая иннервация;
- расстройство парасимпатической нервной системы.
Как происходит лечение дермографизма?
Не стоит делать поспешных выводов, если на коже периодически появляются красные или белые пятна. Их наличие не обязательно свидетельствует о том, что у человека развивается дермографизм кожи.
Нужно обратиться за помощью к врачу дерматологу или иммунологу для того, чтобы они провели первичный осмотр эпидермальных тканей, и скоординировали порядок дальнейшего обследования, сдачу всех необходимых анализов.
Кроме визуального изучения раздраженных участков кожного покрова, доктор с помощью специального медицинского оборудования выполняет тестирование кожи на предмет механического воздействия.
Если результаты теста оказываются положительными, и возникает подозрение на наличие красного или белого дермографизма, пациенту рекомендуют пройти следующее обследование:По результатам обследования будет более понятно, какая причина сверхчувствительности кожи, и какой курс лечения подобрать в конкретном случае. Чаще всего такое аномальное поведение кожного покрова связано с нервным перенапряжением, и не требует глобальной терапии сильнодействующими лекарственными препаратами.
Пациенту бывает достаточно упорядочить свой образ жизни, спать не менее 8 часов в сутки, избегать стрессов, употреблять успокоительные средства, и болезненное состояние кожи исчезает само собой.
К такому же мнению склоняются практикующие врачи психиатры, сводя проявление красного и белого дермографизма к сбоям в работе некоторых центров головного мозга, отвечающих за чувственное восприятие кожей тактильных прикосновений.
Ярким примером этому является то, что 20% психически больных людей с признаками органического поражения мозга, страдают от красного и белого дермографизма.
Противодействие тяжелым формам болезни заключается в следующих манипуляциях:
- Изоляция пациента от внешнего мира в палату с минимальным количеством предметов, имеющих острую и твердую поверхность.
- Прием антигистаминных препаратов для минимизации раздражительной реакции на коже.
- Внешняя обработка воспаленных участков кожного покрова антисептическими растворами в виде салициловой кислоты и камфорного спирта.
Терапия красного и белого дермографизма в домашних условиях, заключается в протирании покрасневших участков кожи отварами ромашки, коры дуба, мать-и-мачехи. Также в них можно смачивать отрезки марлевой ткани, и делать компрессы на воспаленные участки эпидермы. В качестве лекарственных средств местного спектра действия хорошо себя зарекомендовали такие препараты, как:
Для исключения фактора стресса в рацион питания включаются успокоительная настойка пиона или пустырника. Она принимается по 1 ст.л. два раза в день — утром и вечером.
Большинство пациентов, страдающих от красного и белого дермографизма отмечали улучшение общего состояния здоровья, снижение уровня чувствительности кожи, уменьшение количества покраснения, отсутствовал фактор развития обширного воспалительного процесса.
Феномен появление синяков на теле после сна
Паранормальные явления происходят в нашем мире довольно часто и неожиданно. Далеко не каждый старается их замечать и порой все списывает на случайность, либо неожиданное совпадение. В любом случае нужно быть предельно внимательным и стараться анализировать все происходящее.
Сегодня мы хотим поговорить о том, что делать, если вы просыпаетесь после сна и видите на своем теле синяки? Как расценивать это и можно ли бороться с подобным явлением? На самом деле ситуация довольно двоякая, так как ее легко можно спутать с болезнью, поэтому, прежде чем вы начнете пугаться и идти не в том направлении, предлагаем вам просто быть спокойными и стараться трезво расценивать ситуацию.
Не путать с болезнью
Для начала следует отметить, что подобное проявление далеко не самых приятных последствий может происходить исключительно из-за того, что у вас проявляется болезнь, связанная с кровью.
Точным названием является следующее: болезнь Виллебранда. Она встречается крайне редко и требует обязательного лечение, так как затягивание с ней может стать причиной больших проблем в будущем. Поэтому, если вы вдруг видите, что у вас появляются синяки и гематомы без каких-либо на то причин, то обязательно нужно сходить к врачу и провериться, ведь ситуация может быть крайне серьезной.
Но может произойти так, что после посещения врача вы получите информацию о том, что полностью здоровы. Тогда следует задуматься о том, а что вообще может стать причиной такого появления?
Ситуация нисколько не окажется простой, ведь синяки – это явный признак контактирования с призраком, который имеет телесную связь и может дотрагиваться до вашего тела, пока вы спите. Не просто так говорят о том, что, когда человек находится в состоянии сна, он тесно связан с потусторонним миром. Поэтому следует подробнее разобраться с этой проблемой и хотя бы понять, что именно делать.
Зачем призраки стараются дотронуться до человека
Теперь следует рассмотреть главный вопрос, который связан с тем, а почему вообще призраки пытаются дотронуться до тела человека. На самом деле ответить на это довольно сложно, так как призраки практически не поддаются наблюдению, и никто не знает их мотивов.
Если изучать историю, то в ней будут фрагменты подобного проявления, но они связаны исключительно с теми людьми, которые находились в стадии одержимости.
Ярким доказательствам была Эмили Роуз – девушка, которая постоянно покрывалась синяками, но при этом была здорова. Как вы уже наверняка слышали и видели, впоследствии эта девушка была одержима сразу несколькими демонами, которые пытались завладеть ее разумом. Это не самое приятное зрелище и уж тем более последствие – девушка после обряда экзорцизма умерла.
Примеры в кинематографе
На самом деле режиссеры фильмов ужасов пока не так охотно говорят о подобном проявлении паранормальной активности. Разве что в фильме «Заклятие» мы видели пример того, что мать семейства постоянно подвергалась странному влиянию и в итоге покрывалась синяками на тех местах, за которые ее пытались унести невидимые силы.
Несмотря на всю выдумку, подобное проявление имеет место быть и показано максимально реалистично. Действительно, если мертвая плоть потустороннего мира прикасается к живому человеку (если имеет на то возможность), то он клетки начинают умирать и это становится причиной появления синяков.
Если вы замечаете мелкие синяки, то значит к вам пытался дотронуться призрак, а если вы видите бордовый след, значит вам предстоит иметь дело с демоном, который не намерен отступать и сделает все, чтобы добраться до вашей души. Звучит не так приятно, как и выглядит. Поэтому, если первоначальные факторы подтверждаются, то предстоит воспользоваться несколькими методами для защиты.
Что может стать знаком присутствия паранормальных сил
Прежде, чем мы начнем активно защищаться от паранормальных сил, следует просто обратить внимание на окружение.
Если вы вдруг замечаете, что ваши предметы двигаются, что картины начинают криво висеть, а растения не цветут на окне, это яркий пример присутствия демона, который несет с собой разруху и болезни.
Он будет действовать нагло, сводить вас с ума звуками и скрежетом, что уже говорить о многочисленных других факторах.
Присутствие сильного зла будет сводить с ума животных и у вас часто будут перегорать лампы, что уже говорить о тенях в ночи.Если же у вас в доме призрак, то единственное, что вы будете замечать, это небольшой шум, звук шагов и шепот в ночи. Но эти факторы будут настолько малозначительными, что обращать внимание на них вы будете крайне редко. Поэтому, если из перечисленного что-то подтверждается, то не стоит бросать все на самотек, лучше воспользоваться проверенными способами и методами.
Советы для защиты от паранормальных явлений
Теперь приступим к рассмотрению рекомендаций. Выглядят они следующим образом:
- Повесьте над кроватью крестик, чтобы убедиться в силе потустороннего присутствия. Если крестик не поможет, он будет перевернут на утро.
- В качестве дополнительной защиты можно повесить икону, но проверить ее эффективность будет крайне сложно.
- Можно побрызгать святой водой по углам дома, чтобы попытаться прогнать силы зла, не забудьте читать молитву перед выполнением освещения.
- Старайтесь как можно меньше верить в происходящее и тем более бояться.
- Если ничего не помогает, то предстоит обратиться к церкви, чтобы они могли вам помочь. Никогда не зовите экстрасенсов и ведьм, они только навлекут беду.
Несмотря на банальность рекомендаций, они вполне действенные и легко выполнимые. Не стоит терять в догадках и пытаться искать спасение простым переездом. Помните, что в большинстве случаев демоны и призраки привязаны к человеку, поэтому смена места не поможет.
Ваш покой и безопасность зависит исключительно от вашей внимательности и готовности противостоять всему происходящему. Берегите себя и не поддавайтесь на влияние потусторонних сил. Желаем вам всего наилучшего!
Почему на коже появляются красные полосы

Дермографизм — это сильно завышенная чувствительность кожного покрова к наружным раздражителям. От мельчайшего прикосновения либо очень мощного надавливания на кожу, на ее поверхности остаются выраженные следы действия, которые могут проявляться в виде бардовых либо белоснежных полос.
По их цвету определяют тип данного дерматологического заболевания, и в предстоящем нездоровому выставляют диагноз: красноватый либо белоснежный дермографизм.
Четкая причина появления заболевания до сих пор не известна. Считается, что это один из видов крапивницы, возникновение которой может быть соединено с наружными либо внутренними раздражителями организма.
Общая черта болезни
В переводе с греческого языка дермографизм называется, как «письмо на коже» либо «расписание кожи».
Люди, страдающие от данной патологии эпидермальных тканей, раз в день наблюдают на собственном теле множество различных орнаментов, которые время от времени напоминают надписи и картинки.
Природа их появления заключается в том, что чувствительная кожа краснеет и берется полосами опосля взаимодействия с жесткими предметами окружающей среды.
Уплотненная одежда, надавленные складки от одеяла, обыденное поглаживание кожи, могут приводить к опухлости, покраснению либо возникновению множественных белоснежных отеков неверной формы.
По типу реакции кожного покрова различают острый дермографизм и приобретенный. 1-ый тип заболевания различается завышенной степенью чувствительности эпидермы.
В случае механического действия на кожу, воспаляется не лишь верхний ее слой, но и наиболее глубочайшие ткани.
Отек от прикосновения твердого предмета может не проходить на протяжении пары дней, а воспалительный процесс начинает развиваться так широко, что затрагивает остальные участки кожи, которые не были травмированы.
Приобретенный дермографизм красноватой либо белоснежной этиологии не протекает настолько жестко, и ограничивается местным раздражением эпидермы конкретно в месте контакта кожи и предмета из окружающей среды.
Как происходит исцеление дермографизма?
Не стоит делать поспешных выводов, ежели на коже временами возникают красноватые либо белоснежные пятна.
Их наличие не непременно свидетельствует о том, что у человека развивается дермографизм кожи. Необходимо обратиться за помощью к доктору дерматологу либо иммунологу для того, чтоб они провели первичный осмотр эпидермальных тканей, и скоординировали порядок предстоящего обследования, сдачу всех нужных анализов.
Кроме зрительного исследования раздраженных участков кожного покрова, доктор с помощью специального мед оборудования выполняет тестирование кожи на предмет механического воздействия.Если результаты теста оказываются положительными, и возникает подозрение на наличие красноватого либо белоснежного дермографизма, пациенту советуют пройти последующее обследование:
- сдать кал и кровь из вены для определения наличия яиц и личинок червей, а также остальных паразитических форм жизни;
- установить общее состояние иммунной системы;
- сдать кровь на определение уровня гормонов щитовидной железы и надпочечников;
- пройти энцефалограмму головного мозга для установления обычной работы центральной нервной системы.
По результатам обследования будет наиболее понятно, какая причина сверхчувствительности кожи, и какой курс исцеления подобрать в определенном случае.
Почаще всего такое аномальное поведение кожного покрова соединено с нервным перенапряжением, и не просит глобальной терапии сильнодействующими фармацевтическими препаратами.
Пациенту бывает довольно упорядочить собственный образ жизни, спать не наименее 8 часов в день, избегать стрессов, употреблять успокоительные средства, и болезненное состояние кожи исчезает само собой.
К такому же мнению склоняются практикующие докторы психиатры, сводя проявление красноватого и белоснежного дермографизма к сбоям в работе неких центров головного мозга, отвечающих за чувственное восприятие кожей тактильных прикосновений.
Броским примером этому является то, что 20% на психическом уровне нездоровых людей с признаками органического поражения мозга, мучаются от красноватого и белоснежного дермографизма.
Противодействие томным формам заболевания заключается в последующих манипуляциях:
- Изоляция пациента от наружного мира в палату с наименьшим количеством предметов, имеющих острую и твердую поверхность.
- Прием антигистаминных препаратов для минимизации раздражительной реакции на коже.
- Внешняя обработка воспаленных участков кожного покрова дезинфицирующими растворами в виде салициловой кислоты и камфорного спирта.
Терапия красноватого и белоснежного дермографизма в домашних критериях, заключается в протирании покрасневших участков кожи отварами ромашки, коры дуба, мать-и-мачехи.
Также в них можно смачивать отрезки марлевой ткани, и делать компрессы на воспаленные участки эпидермы. В качестве фармацевтических средств местного диапазона деяния отлично себя зарекомендовали такие препараты, как:
Для исключения фактора стресса в рацион питания врубаются успокоительная настойка пиона либо пустырника. Она принимается по 1 ст.л. два раза в день — днем и вечерком.
Большая часть пациентов, страдающих от красноватого и белоснежного дермографизма отмечали улучшение общего состояния здоровья, понижение уровня чувствительности кожи, уменьшение количества покраснения, отсутствовал фактор развития широкого воспалительного процесса.
Рекомендуем прочитать
Причины и лечение дермографизма

Дермографизм — это сильно повышенная чувствительность кожного покрова к внешним раздражителям. От малейшего прикосновения или слишком сильного надавливания на кожу, на ее поверхности остаются выраженные следы воздействия, которые могут проявляться в виде красных или белых полос.
По их цвету определяют тип данного дерматологического заболевания, и в дальнейшем больному выставляют диагноз: красный или белый дермографизм. Точная причина возникновения заболевания до сих пор не известна.
Считается, что это один из видов крапивницы, появление которой может быть связано с внешними или внутренними раздражителями организма.
