Папилярные кистомы яичников
Папиллярная киста яичника (левого и правого): что такое, симптомы, причины возникновения, лечение, профилактика
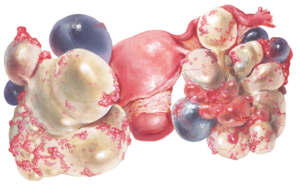
Папиллярная киста представляет собой одну из разновидностей опухолей серозного типа. Имеет капсулу с ярко выраженными границами. Стенки с внутренней стороны устланы сосочками, полость наполнена содержимым жидкой консистенции.
Патологический процесс сопровождается тяжестью и болевым синдромом в нижней области живота. Также могут наблюдаться нарушения менструального цикла, развитие асцита и бесплодие.
Некоторые разновидности данного кистозного новообразования имеют предрасположенность к перерождению в злокачественную форму. Для постановки точного диагноза применяются различные методы лабораторного и инструментального исследования.
Что такое
Киста папиллярного типа диагностируется в большинстве случаев у женщин репродуктивного возраста. В редких ситуациях может наблюдаться в период климакса. Практически не подвергаются поражению женщины в пубертатном периоде.
Папиллярная киста выявляется в 7 процентах всех случаев опухоли и в 34 от эпителиальных наростов.
Примерно в 70% опухоль может перерождаться в бластоматоз, что дает необходимость рассматривать ее в качестве предракового состояния.
У 40 процентов пациенток папиллярные новообразования могут формироваться одновременно с другими видами кистозных опухолей.Папиллярная киста левого яичника диагностируется с такой же периодичность, как и правого.
Классификация
Патологический процесс имеет три степени развития:
- доброкачественная опухоль;
- разрастающаяся, при которой состояние оценивается как предраковое;
- малигнизирующая, когда происходит переход патологии в злокачественную форму.
В зависимости от места локализации сосочков, киста может быть:
- инвертирующей – отмечается характерное повреждение внутренних стенок яичника;
- эвертирующей – формирование сосочков происходит с наружной стороны органа;
- смешанной – опухоль разрастается с двух сторон капсулы.
Последние две формы в большей степени подвержены перерождению озлокачествлению, когда сосочки начинают прорастать и распространяться на стенки брюшины, диафрагму и другие радом расположенные органы.
Папиллярная киста локализуется с двух сторон и поражает оба яичника. И в том случае, если обнаруживается новообразование на левом органе, то оно выявляется и на правом. Стоит также отметить, что кистозное формирование на левом яичнике происходит несколько позже и отличается от патологии, локализованной справа, более медленным ростом опухоли.
Такое состояние объясняется особенностями анатомического строения половых органов. Как правило, правый яичник больше снабжается кровяной жидкостью, в отличие от левого, что и объясняет стремительное развитие кисты, поражающей его.
Причины
Провоцирующие факторы, которые могут привести к развитию патологического процесса, до конца еще не изучены.
Но, ведущая роль отводится нарушению гормонального фона и формированию функционального кистозного образования, которые в большинстве случаев имеют возможность самопроизвольного рассасывания в течение 12 месяцев с момента появления. Если этого не происходит, начинает развиваться папиллярная киста.
Среди прочих причин специалисты выделяют:
- частые стрессовые ситуации;
- повышенные физические нагрузки;
- эмоциональное перенапряжение;
- нерегулярность сексуальных контактов;
- наличие болезней хронического типа, поражающих половую систему;
- повышенную активность ВПЧ или вируса герпеса;
- инфекционные заболевания половых органов на стадии обострения;
- медицинские выкидыши;
- операции гинекологического характера.
Спровоцировать папиллярную кисту может также наследственная предрасположенность к кистозным новообразованиям.
Симптомы
Начало развития заболевания имеет слабо выраженную симптоматику. В некоторых случаях клиническая картина может вовсе отсутствовать. По мере роста опухоли женщина начинает жаловаться на:
- дизурию – проблемы с мочевыделением, сопровождающиеся частыми позывами к мочеиспусканию;
- ощущения тяжести и распирания, болезненность в нижней части живота, которая может отдавать в область паха, поясничный и крестцовый отделы;
- общую слабость;
- частое сердцебиение;
- проблемы с испражнением кишечника, что проявляется по большей части запорами в результате давления, оказываемого кистозным образованием на кишечник;
- отечность нижних конечностей;
- наличие содержимого в брюшине;
- асцит.
При начальной стадии заболевания наблюдается обычная регулярность месячных. По мере прогрессирования болезни менструальный цикл нарушается. Могут возникать длительные кровотечения.
Диагностика
Чтобы подтвердить или опровергнуть наличие папиллярной кисты яичника, специалисты назначают обследование, которое может проводиться с помощью различных диагностических методов.
Гинекологический осмотр
В первую очередь гинеколог собирает и внимательно изучает анамнез и жалобы пациентки. Далее проводит бимануальное обследование. При пальпации четко определяется нарост на яичнике.
УЗИ
Ультразвуковое исследование органов малого таза необходимо, чтобы определить локализацию опухоли, ее разновидность и размеры.
Анализ крови
Проводится исследование кровяной жидкости на наличие онкомаркеров, что позволяет своевременно выявить озлокачествленность патологического процесса.
Данный вид диагностики необходим и перед проведением оперативного вмешательства по удалению кистозного нароста, что позволяет специалисту выбрать наиболее правильную тактику проведения терапевтически мероприятий.
При помощи общего анализа крови можно выявить воспаление половых органов.
КТ и МРТ
Магнито-резонансная и компьютерная томография применяется в том случае, когда использованных ранее методов недостаточно для определения локализации и вида опухолевого новообразования.
Тест на беременность
Позволяет исключить наличие внематочной беременности
Данная методика дает возможность отличать доброкачественную кисту от злокачественного процесса.
Может ли перерасти в рак
Поскольку киста принадлежит к опухолевым образованиям, то ее клеточная структура имеет предрасположенность к перерождению в рак. Способствовать злокачественному процессу может также несвоевременное обнаружение болезни и длительное отсутствие терапевтических мероприятий.
Лечение
Окончательный диагноз ставится на основании полученных результатов диагностического обследования. При подтверждении патологического процесса выбирается тактика лечения папиллярной кисты яичника.
При этом необходимо учитывать некоторые показатели, среди которых:
- возраст пациентки;
- общее состояние пораженных органов;
- размер и локализация опухоли;
- выраженность клинической картины заболевания;
- наличие сопутствующих болезней половой системы.
Молодым женщинам показана органосохраняющая операция, при которой детородные функции не подвергаются удалению и предотвращается риск развития бесплодия. После наступления климакса рекомендуется применять радикальное хирургическое вмешательство, суть которого заключается в иссечении придатков и маточного тела.
При диагностировании кисты небольших размеров назначается динамическое наблюдение, которое позволяет следить за состоянием и поведением опухоли.
Оперативное вмешательство может быть проведено несколькими методами.
Лапароскопия
Считается наиболее предпочтительным по отношению к женщинам репродуктивного возраста. При такой операции сохраняется детородная функция и есть возможность зачатия в будущем. Особенность метода в редком развитии осложнений и кратковременном периоде реабилитации.
Лапаротомия
Назначается в том случае, когда есть подозрения на злокачественность патологического процесса. Суть процедуры заключается в проделывании разреза на брюшинной полости, через который проводится удаление пораженных органов.
Осложнения
Продолжительность восстановительного периода составляет около 60 дней. Этого времени достаточно, чтобы репродуктивная функция полностью восстановилась.
Полное утрачивание детородной функции происходит в случае двустороннего поражения.
При несвоевременном выявлении заболевания, а также отсутствии должного лечения вероятность развития негативных последствий значительно возрастает.
Среди наиболее часто встречающихся осложнений даже в послеоперационный период выделяют:
- разрыв кистозного образования – отмечается ярко выраженный болевой синдром, выброс жидкости в полость брюшины;
- метастазирование в рядом расположенные органы;
- нарушение гормонального фона после проведения операции, что приводит к избыточному весу, преждевременному старению, психозам и частой смене настроения.
При отсутствии терапевтических мероприятий папиллярная киста часто перерождается в злокачественную опухоль.
Прогноз
Исход патологии будет благоприятным при своевременном диагностировании болезни и удалении кистозного нароста.
Если операция проводится у молодых женщин, то это никак не отражается на их детородной функции, поскольку при возможности специалисты стараются применять органосохраняющие методы.
Профилактика
Чтобы не допустить развитие патологии, необходимо внимательно относиться к своему здоровью. Поскольку специальных профилактических мер разработано не было, врачи рекомендуют придерживаться общих правил:
- ведение здорового образа жизни;
- отказ от сигарет и спиртных напитков;
- регулярное прохождение профилактического осмотра у гинеколога;
- своевременное лечение заболеваний, затрагивающих половую систему женщины.
Чтобы болезнь не переросла в злокачественную форму, важно диагностировать папиллярную кисту еще на раннем этапе ее формирования.
Причины формирования папиллярной формы цистаденомы
Цистаденомой яичника называют полое образование доброкачественного типа, заполненное вязким экссудатом, которое поражает эпителиальный слой женских придатков.
Характерная особенность доброкачественной кисты состоит в том, что, пребывая под длительным воздействием провоцирующего фактора, она перерождается в злокачественную опухоль.
Помимо высокого риска развития рака, папиллярная цистаденома яичника обуславливает расстройство репродуктивной функции, в результате которого у девушки развивается бесплодие.
Особенности папиллярной формы цистаденомы
Папиллярная цистаденома характеризуется сосочковыми разрастаниями, что считается её главной отличительной особенностью. Образовавшиеся на эпителиальном слое наросты обладают свойством увеличиваться: достигая в диаметре 10 см, сосочки поражают также брюшную полость.
В зависимости от области проявления сосочков, выделяют три типа папиллярной цистаденомы:
- Эвертирующая киста характеризуется наличием на её поверхности, сформированной из соединительной ткани, сосочков.
- Инвертирующее доброкачественное образование сопровождается образованием наростов в полости капсулы.
- Смешанная киста характеризуется одновременным поражением полости и поверхности капсулы.
Еще одна характерная особенность заключается в двусторонней локализации: цистаденома левого яичника повышает риск развития кистозной полости в правом придатке, и наоборот. Несмотря на это, правая половая железа считается более уязвимой перед формированием полой капсулы, что обусловлено наличием в её структуре крупной артерии.
Вероятность онкологии
Обнаружение цистаденомы придатка на ранней стадии формирования и своевременное проведение хирургического вмешательства обеспечивает благоприятный прогноз. Игнорирование доброкачественной опухоли, поражающей паренхиму яичника, напротив, способствует развитию онкологии, что усложняет процесс лечения и повышает риск образования репродуктивной дисфункции.
Причины возникновения
Основной причиной, обуславливающей формирование на яичнике кисты папиллярного типа, считается нарушение гормонального фона. Доброкачественные опухоли, образующиеся как результат дисбаланса гормонов, обладают свойством рассасываться течение 12 месяцев.
К другим причинам развития папиллярной цистаденомы относят:
- нерегулярная интимная жизнь, что сопровождается постоянными воздержаниями;
- физические и эмоциональные перенапряжения;
- поражение женской половой системы генитальным герпесом или вирусом папилломы;
- хронические заболевания репродуктивных органов;
- внематочная беременность и некачественно проведенный аборт;
- наследственная предрасположенность;
- расстройство местного кровоснабжения, что характеризуется нарушением тока лимфатической жидкости.
Высокая вероятность образования кисты на придатке присутствует у нерожавших девушек и родивших женщин, которые отказались от кормления грудью. В зоне риска пребывают также девочки подросткового возраста, у которых преждевременно наступила менструация.
Признаки и симптомы
Первая стадия развития цистаденомы придатка характеризуется бессимптомным течением. Единственным признаком формирования кистозной полости на начальном этапе является нарушение менструального цикла, что обусловлено расстройством репродуктивной функции.
По мере того, как увеличивается полая капсула, женщина ощущает болезненные ощущения тянущего характера, которые локализуются в паховой и поясничной зонах, а также внизу живота. Если капсула достигает внушительного размера, болевой синдром распространяется также на нижние конечности и крестец.
Болевой синдром усугубляется развитием дизурии – сбоем работы мочевыделительной системы, при котором увеличивается выработка биологической жидкости. Стремительное разрастание кисты предшествует сдавливанию мочеточников, вследствие чего происходит застой мочи.
Негативное влияние оказывает папиллярная киста яичника и на желудочно-кишечный тракт. Увеличиваясь в объеме, она сдавливает близлежащие органы, что приводит к развитию дискомфортных ощущений в кишечнике и нарушению его функционирования. Расстройство пищеварительной системы предшествует возникновению хронического запора, тошноты и отечности.
Запущенная форма папиллярной кисты сопровождается асцитом, который образуется как результат скопления жидкой массы в брюшной полости. В свою очередь, асцит предшествует неестественному выпячиванию брюшины и развитию выраженной асимметрии.
Осложнения и последствия
Папиллярная киста сопровождается следующими осложнениями:
- Перекрут основания полой капсулы провоцирует нарушение местного кровоснабжения, вследствие чего развивается некроз мягких тканей.
- Разрыв цистаденомы предшествует выходу наружу секреторной жидкости, что становится причиной образования кровотечения и воспалительного процесса.
- Нагноение кисты сопровождается распространением бактерий гнойного типа на близлежащие ткани.
Вышеперечисленные осложнения провоцируют усугубление общей симптоматики: острые болезненные ощущения принимают постоянный характер и дополняются гипертермией, аритмией, а также гипотензией.
Игнорирование опухоли яичника провоцирует развитие таких последствий:
- Асцит характеризуется образованием кровянистых примесей в серозном веществе.
- Спаечный процесс обуславливает поражение оболочки брюшины тонкой пленкой.
- Расстройство пищеварительной системы и работы мочеполовых органов.
- Нарушение функционирования репродуктивной функции, что приводит к развитию бесплодия.
Наиболее опасным последствием цистаденомы принято считать её перерождение в злокачественную опухоль.
Методы лечения
Если в ходе диагностики была выявлена киста функционального типа, проводить оперативное вмешательство не рекомендуется. Функциональная цистаденома рассасывается самостоятельно в течение трех месяцев: операция может спровоцировать проявление сопутствующих осложнений.
Папиллярная киста, обнаруженная во время комплексного обследования, является показанием к выполнению хирургического вмешательства. Определяя технику оперирования, хирург учитывает размер и место локализации полой капсулы, состояние яичника, а также возраст пациентки.
При двусторонней локализации кисты и высоком риске перерождения её в злокачественную опухоль врач проводит лапаротомию, которая предполагает резекцию обоих яичников. Если результаты диагностики подтвердили наличие злокачественной природы полой капсулы, хирург выполняет пангистерэктомию, в ходе которой удаляет и половые железы, и маточную полость.
При беременности
Нередко папиллярная киста диагностируется у беременных девушек, что обусловлено резким изменением гормонального уровня. Если диаметр полой капсулы не превышает 2 см, хирургическое вмешательство откладывают до момента родов, поскольку небольшая опухоль не оказывает давление на близлежащие ткани и не нарушает эмбриональное развитие.
Стремительный рост кисты и высокая вероятность наличия злокачественной природы является показанием к оперированию. Наиболее оптимальным периодом для проведения хирургического вмешательства считается второй триместр. Если состояние беременной девушки ухудшается, операцию проводят в срочном порядке, не дожидаясь 16 недели.
Папиллярная цистаденома яичника: виды, симптомы, последствия
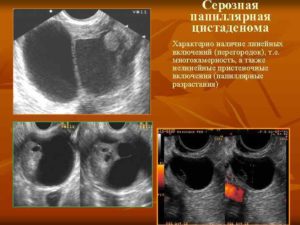
Папиллярная киста яичника – это вид серозной цистаденомы, относящейся к истинным доброкачественным опухолям – кистомам – полостным образованиям с внутренним экссудатом.
В отличие от простой гладкостенной серозной кистомы на оболочке капсулы папиллярной цистаденомы формируются неравномерно располагающиеся выросты в форме сосочков, поэтому специалисты часто называют ее сосочковой или грубососочковой кистомой.
Сосочковую кистому рассматривают как следующую стадию гладкой серозной кисты, поскольку разрастания эпителия в виде сосочков появляются через несколько лет после возникновения простой серозной опухоли.
Особенности:
- Встречается у 7 из 100 пациенток с опухолями разного типа.
- Никогда не рассасывается с помощью медикаментов.
- У 50 пациенток из 100 папиллярная цистаденома злокачественно перерождается.
- У 40 женщин из ста опухоль этого типа сочетается с другими кистами и опухолями, включая миому матки, а также с эндометриозом.
- В большинстве случаев сосочковая цистаденома диагностируется с двух сторон.
- Для ее строения характерна многокамерность, неправильная округлая форма, короткая ножка, сформированная из тканей связок, артерии, нервных волокон, лимфососудов.
- Полость кистомы заполнена экссудатом коричневато-желтого цвета.
- Сосочковые разрастания по форме напоминают поверхность цветной капусты.
- Этот вид кистомы редко достигает большого размера.
- Появляется у женщин старше 30 лет.
Симптомы папиллярной цистаденомы
На начальном этапе развития папиллярной кисты симптомы слабые или отсутствуют. Как только образование достигает определенного размера, возникают следующие проявления:
- Тяжесть, распирание и боли внизу живота с отдачей в пах, ногу, крестец и поясницу. Нередко болезненность нарастает при движениях, подъеме тяжестей, активных половых контактах.
- Развитие дизурии – нарушения мочевыделения с частыми позывами к мочеиспусканию. При разрастании кистомы сдавливание мочеточников может привести к задержке мочеиспускания.
- Выраженная слабость, учащение пульса.
- Запоры, возникающие из-за сдавливания прямой кишки.
- Отеки ног вследствие пережатия крупных вен и лимфатических сосудов.
- Скопление жидкости в полости брюшины и развитие асцита. В связи с этим — увеличение объема и асимметрия живота.
- Развитие спаечного процесса между связками, фаллопиевыми трубами, половыми железами.
В начале болезни месячный цикл остается нормальным, далее — начинаются менструальные расстройства в виде отсутствия месячных (аменорея) или аномально длительных кровотечений (меноррагия).
Последствия
Каковы последствия роста папиллярной кистомы, если ее не удалять? Данное заболевание может привести к следующим осложнениям:
- переход патологии в раковую опухоль;
- асцит, при котором наличие крови в серозной жидкости в брюшной полости характерно для злокачественного процесса;
- развитие спаек;
- нарушение функционирования половых желез, маточных придатков, кишечника, мочевого пузыря;
- бесплодие.
Влияние серозных опухолей на женское здоровье
Сегодня много факторов, влияющих на заболевания женской половой системы. Лечение антибактериальными препаратами, оральные контрацептивы без назначения врача, беспорядочные половые связи, охлаждение, стрессы отрицательно сказываются на здоровье. В статье речь пойдет о папиллярной кисте яичника — разновидности эпителиальных новообразований.
Папиллярная киста яичника — доброкачественная опухоль,»неправильность» в гинекологическом процессе, при котором в овариальной ткани образовывается серозная опухоль, эпителиальная ткань на которой выстлана сосочками.
Кистома похожа на капсулу с жидкостью, которая окружена плотной оболочкой. Форма цистаденомы круглая, края четкие, развитие новообразования происходит в одном яичнике. Заболевание называют кистой яичника. Заболевание распространяется на женщин репродуктивного возраста.
У девочек 11-15 лет и представительниц климакса болезнь развивается редко. У 7 из 100 женщин образуется папиллярная кистома, 34% — эпителиальные опухоли. 50-70% — киста из доброкачественной превращается в злокачественную опухоль.
Отклонения половой системы — миома матки, киста яичника, рак гладкомышечного полого органа, эндометриоз — сочетаются с папиллярной кистомой.
Проявления кисты
- чувство тяжести;
- боли внизу живота;
- нарушение процесса мочеиспускания;
- расстройства менструации;
- бесплодие;
- накопление экссудата или транссудата
Диагностируют папиллярную кистому ультразвуковым исследованием, МРТ, определяют маркер СА-125, лапароскопией. Растет опасность аденокарциномы, поэтому удаляют пораженный яичник, придатки и матку.
Отличительные черты доброкачественного образования:
- Не исчезает после приема лекарств.
- Серозная киста многокамерна неправильной округлой формы, с короткой ножкой сформирована соединительной тканью, артериями, волокнами, лимфатическими сосудами.
- Сосочковую цистаденому диагностируют на двух сторонах.
- Кистома переполнена жидкостью коричневого или желтого цвета.
- Увеличения в виде сосочков похожи на цветную капусту.
- Папиллярная киста яичника не превышает размер 10 см.
Систематизация доброкачественных опухолей
Цистаденомы бывают:
- Односторонние — развитие новообразования на одном яичнике.
- Двусторонние — опухоль разрастается на обеих половых железах.
Образования на эпителиальной ткани разрастаются:
- Для инвертирующей кисты, встречающейся в 30% случаев, характерно поражение внутренних стенок.
- Не инвертирующее новообразование появляется в 10%, заметно снаружи.
- Сосочки расползаются по внутренней и внешней сторонам — смешанные опухоли, диагностика которых достигает 60%.
Неинвертирующая и смешанная формы считаются наиболее опасными. Развитие заболеваний происходит быстро, переходя в рак. Для аденом таких видов типично двустороннее местоположение.
Если диагностируют кисту на правом яичнике, нарост выявляют и с другой стороны. Слева опухоль увеличивается в медленном темпе, выявляют позже.
Правый яичник считается крупной питающей артерией, происходит интенсивное снабжение жидкостью, циркулирующей в кровеносной системе.
Установили три степени опасности развития цистаденомы:
- доброкачественное течение заболевания;
- увеличивающаяся кистома;
- недоброкачественная папиллярная киста.
Разрастание и прирост сосочков часто охватывают брюшную полость, но это не всегда считается онкологией.
Факторы возникновения болезни
Происхождение недугов, образующихся на яичниках, ученые не нашли, но выдвинули три гипотезы.
- Избыточная деятельность гипоталамуса и гипофиза развивается при хроническом гиперэстрогенизме.
- Частый выход созревшей яйцеклетки из яичника, причины которого раннее половое созревание, поздний климакс, отсутствие «интересного положения», резкое прерывание грудного вскармливания.
- Наследственность с наличием у женщин в семье доброкачественных и злокачественных образований на яичниках и раком груди.
Причины сосочковых новообразований:
- гормональный сбой;
- стрессы, депрессии, состояния тревожности и волнения;
- отсутствие секса;
- эмоционально-психологические перенапряжения;
- ВПЧ, герпес II;
- половые хронические болезни;
- заболевания, передающиеся половым путем;
- осложнение беременности, выкидыш;
- хирургические вмешательства на парных женских половых железах;
- наследственный фактор
Симптоматика
В начальный период заболевания признаки не выявлены. При не инвертирующем новообразовании и смешанной папиллярной кисте возникает серозный асцит, увеличивается живот, появляются спайки, что грозит невозможностью зачать ребенка. Гемоперитонеум и воспаление париетального и висцерального листков брюшины возникают при прекращении жизненной активности клеток и апоплексии.
При активном росте капсулы:
- «тянет» живот;
- болезненные ощущения с кровью во второй половине цикла;
- ежемесячный цикл нарушен;
- боль во время интимных отношений;
- периодически тошнит, рвет;
- проблемы с дефекацией;
- осложнения с мочеиспусканием
Диагностирование заболевания
Находят тела небольших или средних размеров во время профосмотра на ультразвуковом исследовании или при взятии цитологии. На УЗИ определяют размер кистомы, толщину оболочки, границы и сосочки.
Заключение делают на основании лапароскопических, биопсических и гистологических исследований. Чтобы обследоваться шире, необходимо провести КТ- и МРТ-диагностику.
Случайные менструации или болезненность внизу живота, в зависимости от того, где локализуется киста — справа или слева — повод для обращения к врачу.
Исключая онкологию:
- берут кровь на белок СА-125, повышение концентрации указывает на злокачественное изменение;
- проводят лапароскопическое обследование
Итоговое обоснование развития онкологии производят с помощью материала, полученного путем биопсии.
Лечение проблемы
Папиллярная цистаденома убирается хирургически. Физиопроцедуры и прием лекарств бесполезны.
Вовремя определенное заключение и устранение папиллярной кисты дает возможность остаться с яичниками и забеременеть.
Предполагаемые операции:
- Если опухоль доброкачественная, киста иссекается, не затрагивая овариальную ткань.
- Кистому удаляют, проделав при этом резекцию яичника.
- В случае двусторонней опухоли и возникшего подозрения на рак, вырезают оба яичника.
- Пораженную половую железу ампутируют с маткой.
Проведение манипуляции логично в климактерический период или при отсутствии иных исходов операции.
Если у беременной обнаруживают грубососочковую кистому, операция откладывается до рождения ребенка. Выявляя активный рост и и предполагая онкологию, оперируют незамедлительно после того, как сформировались органы плода. Разрыв кисты, перекрут ножки — срочные показания к хирургии во избежании летального исхода пациентки.
Серозная киста
Серозная цистаденома — распространенная опухоль, развивающаяся до размеров более 10 см и проявляющаяся болезненностью в нижней части живота, тяжестью и дискомфортом. Аденома мало когда превращается в онкологию. Проявление серозной кисты наблюдается в климактерическом периоде, но случаются очаги у женщин в возрасте до 40 лет.
Симптомы заболевания:
- боль в пояснице, паху, лобковой части;
- частое мочеиспускание;
- увеличивающийся живот;
- тяжесть, неудобство в брюшине;
- трудность с опорожнением;
- нерегулярный менструальный цикл;
- неспособность зачать ребенка
Диагностика новообразования проводится путем УЗИ. За опухолью наблюдают до полугода, если нет показаний к срочной операции. Доброкачественное образование имеет способность рассосаться или уменьшиться.
Для этого врач прописывает гормональные или противовоспалительные лекарства.
Лечат серозную цистаденому оперативным путем. В зависимости от того, сколько пациентке лет и других патологий, применяют хирургическое вмешательство, с помощью которого удаляют органы частично или полностью.
- Новообразование удаляют с дальнейшей реконструкцией
- Удаляют опухоль с поврежденным органом
- Вырезают один или оба яичника
- Ампутируют или проводят резекцию матки
После проведения операции кисту исследуют гистологически. Пораженные придатки удаляют в том случае, если нет онкологического процесса. Удалив часть яичника, женщина имеет возможность произвести потомство.
Гистерэктомия или овариэктомия нужны, если есть риск развития онкологии и появления метастазов. Назначают химиотерапию, если гистологические исследования оказываются положительными. Патологическая полость несет за собой образование рака яичников. Важно вовремя диагностировать и удалить новообразование.
Пограничная папиллярная киста
Опухоль с обильными и частыми сосочковыми образованиями, расположенная на многочисленных местах. У девушки детородного возраста, желающей впоследствии иметь детей, удаляют придатки и делают резекцию другого полого органа. Женщине в период климакса экстирпируют матку с яичниками и сальником.
Во избежании гинекологических проблем, женщине нужно один раз в год посещать гинеколога. Пациентке с папиллярной кистой яичника необходимо ходить к врачу каждые 3 месяца и соблюдать назначения доктора во избежании осложнений и рецидивов.
Что такое кистома женских яичников и методы её лечения
Кистома яичника (цистаденома) – опухолевое образование, обычно диагностируемое у женщин старше 40 лет. Имеет доброкачественный характер, но способно к перерождению в раковую опухоль. Для лечения необходимо назначение хирургического вмешательства. Прогноз заболевания наиболее благоприятен при раннем обнаружении патологии и немедленном ее устранении.
Разновидности опухоли
По международной классификации медицинских болезней в справочнике МКБ 10 цистаденома (кистома) относится к разделу №83 «Невоспалительные поражения яичника, маточной трубы и широкой связки матки».
Патология имеет несколько форм. Все они отличаются строением – видом капсулы, ее размером, количеством камер и их содержимым.
Некоторые из них образуются только на одном придатке, отдельные виды поражают сразу оба органа.
Серозная
Простая серозная цистаденома яичника считается наиболее распространенным видом данной патологии. Образуется на одном из придатков, имеет несколько разновидностей. Склонна к перерождению в цистаденокарциному яичника.
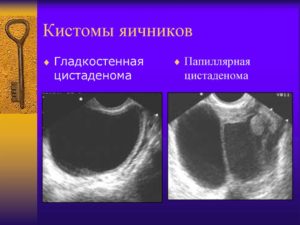
Гладкостенная, или простая. По внешнему виду схожа с обычной кистой. Гладкостенная цистаденома яичника представляет собой круглую гладкую однокамерную капсулу с серозным содержимым.
Внутренняя оболочка опухоли склонна к быстрому росту за счет реснитчатого эпителия. Серозная киста левого или правого яичника редко перерождается в злокачественное образование.
Не представляет особой опасности для здоровья, но требует хирургического вмешательства.
https://www.youtube.com/watch?v=d1ZZQQc9cfE
Редкий вид серозного образования доброкачественного характера – цистаденофиброма яичника, состоящая из множества мелких кист.
Папиллярная. Другие названия данного вида – сосочковая, грубососочковая серозная цистаденома яичников. Встречается в 35% случаев подобных патологий.
Внутренние стенки опухоли покрыты большим количеством сосочков разных размеров, сама капсула содержит прозрачную или коричневую жидкость. Папиллярная цистаденома яичника способна состоять из одной или нескольких камер. Часто появляется сразу на обоих придатках.
В половине случаев перерождается в злокачественное образование, поэтому лечение такой серозной кисты яичников следует начинать незамедлительно.
Муцинозная
Данная кистома яичника встречается у женщин старше 50 лет, реже – в более молодом возрасте. Способна появляться сразу на обоих придатках.
Муцинозные опухоли яичников имеют множество камер, содержащих слизь, за счет строения которых склонны к быстрому росту. Внешняя оболочка образования гладкая, по мере увеличения она становится прозрачной.
Муцинозная цистаденома яичников редко озлокачествливается. Доставляет сильный дискомфорт пациентке своим большим размером, нарушая работу органов малого таза.Муцинозная цистаденокарцинома – редкий вид патологии яичника, носящий злокачественный характер.
Эндометриоидная
Имеет отличную от других видов опухоли оболочку – поверхность кисты покрыта слизистым эндометрием. Капсула включает в себя серозное или муцинозное содержимое, сгустки крови.
Количество последних увеличивается при каждой менструации, что провоцирует появление болей внизу живота и мажущих кровянистых выделений. Кистома образуется на левом или правом яичнике, реже – на обоих органах одновременно.
Озлокачествливанию подвергается редко.
Эндометриоидная опухоль придатка с высокой вероятностью становится главной причиной бесплодия у женщин.
Пограничная
Пограничная опухоль яичника имеет множество сосочков снаружи капсулы. Способна к быстрому росту. С высокой вероятностью перерождается в рак, поэтому удаление патологии назначается сразу после ее обнаружения.
Симптомы опухоли
Образования малых размеров редко сопровождаются какими-либо признаками. Их возникновение можно заподозрить лишь по сбою менструального цикла, который иногда происходит только при достижении опухолью больших размеров. При диаметре образования более 4-6 см появляются первые симптомы пограничной и прочей цистаденомы яичника:
- тянущие боли внизу живота;
- усиление дискомфорта при физических нагрузках, половом акте;
- запоры;
- увеличение размеров живота с одной или обеих сторон – характерно для муцинозной кисты яичника и других крупных видах патологии;
- частое мочеиспускание;
- ощущение распирания живота;
- мажущие кровянистые выделения на любом этапе цикла;
- слишком обильные или скудные менструации.
Наиболее быстрый рост кистомы яичника отмечается в менопаузе, при становлении менструального цикла, в том числе после абортов, родов и грудного вскармливания, т.е. на фоне естественных гормональных сбоев.
По мере роста патологии симптомы становятся более заметными, негативно сказываются на качестве жизни пациентки. Наиболее тяжело переносится присутствие такой пограничной опухоли яичника, как серозная папиллярная цистаденома. Это связано с быстрым ростом образования и высокой вероятностью развития онкологии.
Значительное ухудшение самочувствия отмечается при нарушении целостности опухоли – ее разрыве или перекруте ножки. Такое состояние сопровождается падением артериального давления, головокружением, резкой слабостью, острыми болями внизу живота и требует немедленной госпитализации.
Методы диагностики
Выявление патологии происходит в таком же порядке, как и диагностика других гинекологических заболеваний. Для этого женщине назначаются следующие виды обследования:
- опрос пациентки – определение симптомов патологии, давности их возникновения, регулярности менструаций, наличия родов, абортов, возможный вид принимаемых гормональных средств;
- гинекологический осмотр – оценка состояния внутренних половых органов, размеров образования, его консистенции;
- УЗИ – осмотр органов малого таза, замеры размеров пограничной опухоли яичника, определение ее типа, степени поражения придатков;
- КТ и МРТ – подробное обследование патологического образования;
- анализы крови на онкомаркеры – требуются при подозрении на течение рака;
- цветовая допплерография – дифференцирование доброкачественной патологии от злокачественной.
При обнаружении рака яичников в результате возникновения кисты онкологического характера требуется проведение дополнительной диагностики. Для выявления метастазирования врач назначает обследование органов и лимфоузлов малого таза, флюорографию легких.
Способы оперативного вмешательства
Для удаления кистомы необходимо хирургическое лечение. Именно такой метод считается наиболее эффективным и предотвращает множество осложнений патологии.
Наиболее опасный вид, требующий немедленного вмешательства для улучшения прогноза и повышения шансов на выздоровление – серозная папиллярная цистаденокарционома яичника.
Пункция
Пункция кисты яичника – малоинвазивное оперативное вмешательство, выполняющееся с помощью местной анестезии или под слабым общим наркозом. Показания к ее проведению:
- течение воспалительного процесса на фоне опухоли;
- риск разрыва образования;
- чрезмерное давление цистаденомой на соседние органы;
- перекрут ножки патологии;
- противопоказания к хирургическим вмешательствам другого рода;
- беременность.
Пункция считается одним из наименее эффективных методов лечения при условии отсутствия последующих операций другого типа.
В большинстве случаев такой вид вмешательства назначается при невозможности проведения лапароскопии или лапаротомии или в качестве подготовки к их выполнению. В процессе пункции с помощью тонкой иглы отсасывается жидкость из капсулы образования. Это позволяет уменьшить размер опухоли, что облегчает ее полное удаление в дальнейшем.
