Множественные кисты и толстая плацента на 18 неделе беременности
Толстая плацента при беременности: причины и последствия
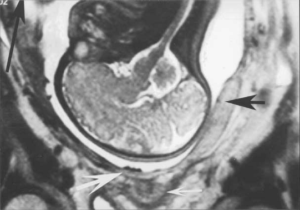
Беременность – удивительное и интересное время в жизни каждой женщины. В ее утробе растет и развивается новый организм, который, непосредственно, связан с ней различными функциональными структурами. И главным из них является плацента, которая служит единственным источником питания и дыхания для малыша.
Плацента – специфический и временный орган, который образуется только во время беременности и начинает полноценно функционировать только к 16 неделе. Ее строение очень сложное, благодаря чему кровеносная система женщины и плода существуют независимо друг от друга. Плацента имеет свою определенную толщину, которая по мере прогрессирования беременности увеличивается.
Нормальные показатели толщины плаценты:
- 20 недель – до 2-х см.
- 25 недель – до 2,5 см.
- 30 недель – до 3-х см.
- 33 недели – до 3,3 см.
- 35 недель – до 3,5 см.
- 37 недель – до 3,7 см.
Быстрый рост плацентарной ткани приводит к ее несвоевременному созреванию и старению. Она приобретает дольчатое строение, на ее поверхности образуются кальцинаты.
В этот момент она уже не способна в полной мере обеспечивать организм плода необходимыми питательными веществами и кислородом, также страдает ее выделительная функция.
Такое состояние называют гипертрофией (утолщением) плаценты.
Основные признаки заболевания:
- Резкое изменение двигательной активности плода (чрезмерно сильные его движения в один момент становятся замедленными и вялыми).
- Замедление частоты сердечных сокращений, при этом удары сердца приглушенные. Тахикардия сменяется брадикардией.
- Многоводие.
- Повышенный сахар крови у матери.
Данное патологическое состояние выявляется при плановом ультразвуковом исследовании. И слишком запоздалое его выявление, и несвоевременное лечение, нередко приводит к серьезным последствиям и осложнениям.
Причины
- Инфекции. Хламидиоз, микоплазмоз, сифилис, уреаплазмоз, токсоплазмоз, трихомониаз, ОРЗ, ангина, грипп, пневмония.
- Эндокринопатии: сахарный диабет, заболевания щитовидной железы.
- Экстрагенитальные заболевания: почек, печени, сердца и сосудов, в том числе атеросклероз.
- Железодефицитная анемия 3 (тяжелой) степени. Гемоглобин ниже 80 грамм на литр.
- Беременность несколькими плодами.
- Угроза прерывания беременности.
- Преэклампсия (гестоз), эклампсия.
Отек и поражение сосудов.
- Избыточная масса тела у женщины.
- Резкое похудение или недостаточный вес.
- Конфликт между плодом и беременной женщиной по резус-фактору.
- Водянка плода.
- Тромбоз ворсинок плацентарной ткани.
- Генетические и хромосомные мутации.
- Наследственность. Часто у крупных детей бывают массивные и толстые плаценты. Такой вариант развития передается из поколения в поколение.
- Злоупотребление алкогольными напитками, прием наркотических веществ и табакокурение.
- Искусственные и самопроизвольные прерывания беременности, тяжелые роды в анамнезе. Они истончают стенки матки и нарушают их строение.
Последствия
- Угроза самопроизвольного прерывания беременности, а на более поздних сроках – преждевременных родов. Отечная плацента не способна в полном объеме выполнять свою гормональную функцию (недостаточная выработка гормона прогестерона).
- Замершая беременность.
- Задержка роста и развития плода. В результате образования множества кальцинатов в плацентарной ткани плод не способен получать достаточное количество питательных веществ, поэтому его рост и развитие либо замедляются, либо вовсе останавливаются.
- Отслойка плаценты.
- Часто проводятся оперативное родоразрешение путем операции кесарево сечение. Это связано с тем, что ребенок сильно ослаблен и не может самостоятельно появиться на свет.
- Острая и хроническая гипоксия плода. Проявляется в виде чрезмерной двигательной его активности, увеличением частоты сердечных сокращений, появление в околоплодных водах первородного кала – мекония. Околоплодная жидкость становится зеленого цвета.
- Рождение ребенка с недостаточной массой тела.
- Рождение ребенка с гипертрофией всех органов за счет компенсаторных механизмов.
- Фетоплацентарная недостаточность. Нарушение сосудистой сети в плацентарной ткани.
- Несвоевременное излитие околоплодных вод. Нередко связано с многоводием.
- Толстая плацента + маловодие = искривление костей скелета и слипание или сращение частей тела у ребенка.
- Рождение ребенка с низкими баллами по шкале Апгар.
- Врожденные пороки развития плода.
- Нарушения в работе центральной нервной системы у новорожденного: эпилептические припадки, расстройства психики, гидроцефалия, патология черепно-мозговых нервов, развитие кривошеи.
- Внутриутробная гибель ребенка.
- Рождение мертвого плода.
Рекомендации
- Необходимо устранить все предрасполагающие факторы риска. Например, при сахарном диабете контролировать уровень сахара крови, регулярно проходить лечение у эндокринолога.
При анемии – следить за уровнем своего гемоглобина, принимать препараты железа.
- Соблюдать режим сна и отдыха. Ежедневно бывать на природе, подальше от автомобильного транспорта.
- Исключить все вредные привычки: алкоголь, курение, наркотики, так как они усугубляют гипоксию плода.
- Разнообразно и сбалансировано питаться.
- Рекомендуется прием поливитаминов.
- Избегать общественных мест и беспорядочных половых контактов с целью предупреждения заражения инфекционными заболеваниями.
- Не пропускать назначенные приемы у лечащего врача и регулярно сдавать анализы.
Выводы
Хотя специалисты и не отрицают опасность возникновения толстой плаценты, к счастью, оно считается не критическим состоянием. Возможности современной медицины, в большинстве случаев, позволяют не допустить прогрессирования заболевания и развития на его фоне тяжелых последствий ни во время беременности, ни во время родов, ни в послеродовом периоде.
Как выглядит плацента на узи. Толщина плаценты по неделям: нормы и отклонения. Роды при низком расположении плаценты
УЗИ плаценты — способ диагностики, позволяющий оценить степень зрелости, толщину и локализацию плаценты, также при таком виде УЗИ исследуется кровоток в ее плаценты. Все это необходимо для того, чтобы вовремя обнаружить признаки функциональных нарушений, приводящих к плацентарной недостаточности.
Если беременность протекает нормально, местом локализации плаценты является задняя или передняя стенка матки, а сама она формируется к 15 или 16 неделе, созревание завершается на 36 неделе.
УЗИ плаценты: подготовка к процедуре
Прежде чем отправиться на УЗИ, необходимо подготовиться к диагностике. Приготовления достаточно просты:
— перед процедурой мочевой пузырь должен быть заполнен, но не слишком растянут;
Для лучшей визуализации влагалища и маточного сегмента перед УЗИ плаценты следует выпить несколько стаканов воды.
Иногда во время диагностики происходит сокращения матки, способные симулировать образования в ее стенках или саму плаценту. Поэтому через 5 минут исследование повторяют, однако в некоторых случаях сокращения могут быть более продолжительными, из-за этого время ожидания перед повторением УЗИ может быть более длительным.
Для пациенток, у которых наблюдаются влагалищные кровотечения или присутствуют признаки неблагополучия плода, точное определение местоположения плаценты является весьма важным, в особенности на поздних сроках беременности. В случае если пузырь переполнен, то эхографическая картина предлежания плаценты может оказаться ложной. В таком случае врач просит беременную опорожнить мочевой пузырь (частично), после чего исследование повторяется.
УЗИ плаценты и срок беременности
Как отмечалось выше, во время УЗИ плаценты определяют степень ее зрелости, которая зависит от плотности тканей. На протяжении беременности выделяют 4 степени зрелости плаценты:
— нулевая — до 30 недели беременности;
Первая — допустима с 27 по 34 неделю;
Вторая — диагностируется, начиная с 34, длится до 39 недели;
Третья — может наступить, начиная с 37 недели. При наступлении третьей стадии до 37 недели диагностируют преждевременное созревание, которое является одним из признаков плацентарной недостаточности. Такое течение беременности нуждается в особенно тщательном наблюдении.
На заключительном этапе беременности начинается т. н. «старение» плаценты, при котором площадь ее обменной поверхности снижается, начинают появляться участи отложения солей.
УЗИ плаценты в Москве
Стоимость УЗИ плаценты не слишком высока, тем не менее, такое исследование является эффективным способом предугадывания различных акушерских осложнений, а также дает возможность выбрать наиболее эффективную тактику ведения беременности и последующих за ней родов.
Записавшись на исследование в нашем медицинском центре, вы убережетесь от развития непредвиденных осложнений, ведь данный тип диагностики дает возможность получить исчерпывающую информацию о формировании, росте и созревании плаценты, здоровое состояние которой является залогом рождения здорового малыша.
Новейшее оборудование позволяет точно измерить толщину плаценты и заблаговременно диагностировать любое заболевание или отклонение, если таковое будет иметь место. Все эти возможности дает описанный диагностический метод — УЗИ плаценты, цена исследования указана в соответствующем разделе сайта.
Плацента при беременности играет огромную роль.
При помощи этого органа, который образуется непосредственно после имплантации яйцеклетки в стенку матки, осуществляется связь между материнским и детским организмами, первый доставляет в него питательные вещества, кислород, а еще плацента вырабатывает необходимые гормоны и не дает проникнуть в организм малыша опасным вирусам. Но не всегда плацента может в полной мере выполнять свои функции. Рассмотрим эти неблагоприятные ситуации.
Патологическое расположение
Детское место может начать развиваться на передней стенке матки, задней, в дне матки и в области внутреннего зева. Неблагоприятный вариант — это расположение плаценты при беременности в нижней части матки, менее, чем в 6 см от внутреннего зева.
Одно хорошо — в 95% случаев плацента поднимается выше уже к третьему триместру. Это связано с быстрым ростом матки. Но 5% все же остаются… У этих женщин повышен риск маточных кровотечений из-за отслойки детского места.
Низкая плацента при беременности всегда имеет больший риск отслойки. А это может быть опасно не только для жизни малыша, но и его матери.
Еще один неприятный момент — это то, что ребенку при предлежании плаценты удобнее тазовое или поперечное предлежание , что соответственно является относительным и абсолютным противопоказанием к естественным родам.Что же касается конкретно расположения детского места, то более благоприятен вариант, если плацента находится на близком расстоянии к шейке матки, чтобы к ней прилегал только один конец, то есть основная часть плаценты располагалась все же на стенке матки. В таком случае и кровотечений риск меньше, и роды естественные могут разрешить.
Если отслойка небольшая и удалось остановить сильное кровотечение, плюс к тому состояние матери и ребенка удовлетворительное, беременность стараются сохранить и пролонгировать.
Женщину кладут в стационар, прописывают постельный режим, при необходимости назначают препараты прогестерона, регулярно контролируют состояние крови (проверяют свертываемость, гемоглобин и пр.), выполняют УЗИ для контроля отслойки.
И во многих случаях все заканчивается благополучно.
Всем женщинам хотелось бы пожелать заботиться о своем здоровье еще до беременности, грамотно предохраняться, не допуская абортов, не запускать гинекологические заболевания и бросить вредные привычки. Все это облегчит наступление и течение вашей будущей, запланированной беременности и сыграет большую роль в рождении здорового ребенка.
| 30.10.2019 17:53:00Действительно ли фастфуд опасен для здоровья? Фастфуд считается вредным, жирным и бедным на витамины. Мы выясняли, действительно ли фастфуд так плох, как его репутация, и почему он считается опасным для здоровья. |
Узи плаценты при беременности: предлежание, степень зрелости, отслойка
Ультразвуковое исследование плаценты (эхоплацентография) во время беременности — это информативный диагностический способ оценки степени зрелости органа, его структуры и расположения. УЗИ диагностика позволяет определить наличие образований, предлежания, а также выявить полную или частичную отслойку плаценты.
Что такое плацента?
Плацента — комплексный орган, формирующийся только во время беременности, который является связующим звеном между матерью и малышом и обеспечивает плод жизненно важными функциями:
- дыхательной — поступление кислорода и выведение углекислоты;
- питательной — транспортировка питательных веществ от беременной к малышу;
- защитной — барьер между плодом и опасными для него веществами в крови беременной;
- эндокринной — обеспечение необходимыми гормонами;
- выделительной — выведение продуктов жизнедеятельности ребенка.
Зрелый орган имеет форму «лепешки» размером 15-20 см., толщиной от 2,5 до 3,5 см. и массой до 600 гр. В случае благоприятного течения беременности, отмечается прямая взаимосвязь между росто-весовыми показателями плода и массой и толщиной «детского места».
Так, до 16 недели развитие этого важного органа заметно опережает по скорости развитие и рост плода. К 38 неделе беременности «детское место» достигает своей зрелости, оно «состаривается», т.е.
в это время прекращается образование новых ворсинок хориона и питающих сосудов.
Рост и развитие малыша в утробе матери происходит за счет плаценты, с которой плод соединен при помощи пупочного канатика. После оплодотворения плацента активно развивается вместе с плодом и может просматриваться на УЗИ. По характеристикам этого органа можно судить в том числе и о темпах развития самого будущего младенца
Функционально и анатомически «детское место» связано с амниотической (водной) оболочкой, которая окружает малыша в утробе матери. Амнион является тончайшей мембраной, выстилающей поверхность плаценты со стороны ребенка.
Эта оболочка в месте крепления пуповины как бы сливается с кожным покровом плода на уровне пупочного кольца. Амниотическая оболочка принимает непосредственное участие во многих обменных процессах и выполняет барьерную функцию.
Плод соединяется с «детским местом» посредством пуповины, в которой локализованы 3 сосуда: 1 вена и 2 артерии. Обогащенная кислородом кровь идет по вене от плаценты к плоду, обратно кровь поступает по артериям. Плацента вместе с пуповиной и амниотической облочкой представляют собой послед, который выводится после рождения малыша.
Оценка зрелости плаценты в ходе диагностики
Степень зрелости плаценты контролируется на УЗИ, с помощью которого органу присваиваются те или иные показатели. В норме созревание оценивается по 4-м степеням:
- 0 степень зрелости характерна до 27-30 недели беременности. Структура однородная, гладкая, кальцинатов нет.
- 1 степень зрелости — с 27 по 35 неделю. Может быть отмечено неоднородное строение, вследствие небольшого количества уплотнений, хориальная часть, при этом, волнистая. Могут отмечаться мельчайшие кальциевые отложения.
- 2 степень зрелости — с 34 по 37 неделю. Прилегающая к плода часть плаценты имеет углубления. Само состояние органа — уплотненное, встречаются видимые кальцинаты.
- 3 степень зрелости — с 37-недельного срока и до родов. В структуре «детского места» образуются плацентарные кисты, большое количество отложений кальция. Наступление третьей степени зрелости до 35-37-недельного срока расценивается как преждевременное старение (созревание) органа. Такая плацентарная недостаточность требует контроля за состоянием малыша.
На УЗИ врач обязательно оценивает степень зрелости плаценты, используя для этого специальную шкалу из 4 ступеней и соотнося показатели со сроком беременности. Это дает возможность спрогнозировать осложнения во время родов и продумать тактику родоразрешения
Что делать при преждевременном созревании плаценты?
Обязательно нужно учитывать тот факт, что само по себе «состаривание детского места» при беременности не грозит ни маме, не будущему ребенку. Лишь при комплексном сочетании нескольких патологических признаков можно говорить об угрозе здоровью, среди них:
- нарушение маточно-плацентарно-плодового кровотока;
- признаки внутриутробной задержки в развитии ребенка;
- гипертония (стойкое повышение артериального давления) у матери;
- сахарный диабет у матери;
- наличие резус-конфликта.
Все эти состояния опасны сами по себе и требуют тщательного контроля. Тем не менее, «рано постаревшее детское место» является поводом к дополнительной диагностике — допплерометрии сосудов плаценты и кардиотокографии (КТГ).
В случае, если эти исследования показывают нормальные значения кровотока и сердцебиения, можно не беспокоится о факте «перезрелости» плаценты.
Если же исследования выявляют выраженную гипоксию плода, требуется строгий контроль или, в некоторых случаях, экстренные роды.
Толщина и расположение плаценты на УЗИ
Утолщение или, напротив, уменьшение толщины «детского места» является прямым следствием и показателем ее преждевременного старения. Увеличение толщины (более 4 см.) может происходит из-за резус-конфликта, инфекционного заболевания или являться следствием сахарного диабета матери.
С помощью УЗИ оценивается точное место крепления органа к матке, для исключения его предлежания.
Локализацию «детского места» определяют в ходе каждого скринингового ультразвукового исследования, начиная с 10 недель, но лишь на третьей плановой процедуре УЗИ можно будет окончательно увидеть особенности расположения, и в случае патологического состояния, определить низкое прикрепление плаценты — ее предлежание:
- если отмечается полное перекрытие внутреннего зева матки, то говорят о центральном предлежании «детского места»;
- если внутренний зев перекрыт лишь краем органа — о краевом предлежании;
- если близко к внутреннему маточному зеву — о низком предлежании.
Нередки случаи, когда на втором УЗИ диагностируют предлежание плаценты, однако к концу срока беременности, если не происходит ее отслойка, локализация «детского места» вновь становится нормальной — выше внутреннего маточного зева. Именно поэтому окончательные выводы об уровне локализации орган следует делать только к концу 3 триместра.
Перекрытие плацентой входа в матку называется предлежанием и является патологией. В случае ее обнаружения врач должен диагностировать форму предлежания — краевую, низкую или центральную. Окончательные результаты можно получить только после 3 триместра, когда плацента уже приобрела стабильное положение и созрела
Отслойка плаценты и другие патологические состояния
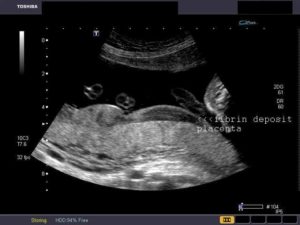
Важным этапом УЗИ обследования является диагностика патологий: кальцинатов, инфарктов, кист, опухолей и признаков отслойки плаценты.
Так, УЗИ-признаками кист являются эхонегативные жидкостные образования с четкими краями, а опухоли, при этом, имеют нечеткие границы. Инфаркты могут диагностироваться на УЗИ в виде очагов неправильной формы, с гиперэхогенными контурами.
Также, патологиями «детского места» являются такие отклонения в его строении как добавочная доля, кольцевидная или окончатая форма.
Пространство низкой эхогенности между маткой и плацентой является признаком преждевременной ее отслойки. Дополнительными признаками отслойки являются:
- гиперэхогенность одной из долей органа, возникшая как следствие кровотечения;
- образование кровяного сгустка, прилегающего к «детскому месту».
УЗИ плаценты — важнейший этап диагностики беременной на всем протяжении гестации. Ультразвуковая диагностика позволяет вовремя отследить патологические состояния и назначить необходимые меры контроля и коррекции.
Киста плаценты: список симптомов, причины возникновения, лечение, профилактика
Плацента является уникальным эмбриональным органом, который может развиваться в женском организме лишь в период вынашивания ребёнка. Её формирование заканчивается только на четвёртом месяце беременности.
Без плаценты плод не смог бы получать питательные вещества и кислород. Также её немаловажной функцией считается выделение гормонов для развития и роста будущего ребёнка. Учитывая то, что между матерью и плодом имеется тесная взаимосвязь, плацента не позволяет смешиваться их крови, а, следовательно, и передавать различные болезни.
Однако у этого органа нередко возникают различного рода патологии. К числу наиболее часто встречающихся заболеваний относится киста плаценты. Оно представляет собой полое новообразование, которое заполнено жидкостью.
У кисты такого типа есть чёткие границы. Она зачастую имеет небольшой размер и отделяется стенками от здоровых тканей органа. Структура нароста не отличается от кистозных образований в почках, яичниках и других внутренних органах.
Симптомы
В случае образования кисты плаценты беременная женщина не ощущает каких-либо негативных изменений. Образования зачастую обнаруживаются лишь при плановом осмотре у гинеколога.
При единичном наросте небольшого размера его влияния на развитие ребёнка не происходит. Однако бывают ситуации, когда множественные кисты располагаются на большой площади плаценты, тем самым нарушают её снабжение кровью и кислородом.
Тогда может наблюдаться снижение активности плода и вялость движений. Но стоит учитывать, что малоподвижность не всегда является последствием кистозного образования.
Также в случае аномального роста новообразования могут возникнуть различные осложнения. При разрыве капсулы появляется острая боль и колики в нижней части живота. Этот процесс сопровождается тошнотой, головокружением, болезненностью при пальпации живота.Иногда наблюдается снижение артериального давления, головокружения, кратковременная потеря сознания, повышение температуры тела и внутренние кровотечения.
Может ли перерасти в рак
Вероятность перерождения кисты плаценты в злокачественную опухоль очень низкая. В процессе диагностики часто раковое образование на ранней стадии имеет внешние признаки кисты, поэтому трудно поддаётся дифференциации.
Стоит понимать, что кистозное образование может располагаться как в плаценте, так и внутри злокачественной опухоли. В свою очередь рак развивается при нетипичном клеточном росте, разрушая ткани и поражая другие анатомические структуры метастазами.
Таким образом, киста и опухоль — это абсолютно разные патологические образования, которые не могут переродиться друг в друга. Основной задачей врача и в первом, и во втором случае является правильная и своевременная постановка диагноза для назначения адекватного лечения.
Диагностика и лечение
Врачи, обнаружив единичную кисту плаценты, применяют выжидательную тактику, ведя постоянный контроль над изменением нароста.
Для дифференциации заболевания и установления точного диагноза применяется наиболее информационный метод инструментальной диагностики – ультразвуковое исследование.
Во время процедуры УЗИ изображение транслируется на экране монитора. Основным признаком кисты считается эхонегативное образование, имеющее чёткие контуры. У опухоли наблюдаются неровные размытые края.
Чтобы оценить состояние маточно-плацентарного кровотока, используется ультразвуковая допплерография. По результатам исследования даётся оценка качеству обеспечения плода кислородом и питательными веществами.
Во время сканирования специалист обращает внимание на три основных показателя: эластичность сосудов, интенсивность снабжения кровью за сердечный цикл, а также соотношение скорости кровотока при сжатии и расслаблении сердца матери.
Для лечения кисты плаценты назначается профилактика плацентарной недостаточности. Она включает в себя диету, приём витаминов и успокоительных препаратов, регуляцию тканевого обмена веществ.
При множественных и крупных наростах принимается решение о хирургическом удалении, чтобы не допустить негативного влияния на формирование плода.
Возможные осложнения и прогноз
Киста на плаценте считается нередким явлением и обычно не приводит к серьёзным осложнениям. Положительный прогноз даётся, если образование единичное и имеет небольшой размер. В таких случаях пациентка находится под постоянным контролем специалистов.
Крупные или многочисленные наросты способны полностью или частично перекрыть кровоснабжение и вызвать различного рода трудности для полноценного развития будущего ребёнка.
Кроме этого, опасность кистозных образований может заключаться в ухудшении их состояния. Так, при разрывах происходит внезапное кровотечение, сопровождающееся резкой болью и общей слабостью.
Если ножка, на которой держится киста, перекрутится вокруг своей оси, то через некоторое время начнётся её отмирание, провоцирующее разложение тканей.Наличие инфекции в организме способно вызвать воспаление кисты плаценты и нагноение.
В случае, когда новообразование остановило свой рост, какие-либо терапевтические меры не применяются. Если происходит увеличение кисты, то назначаются профилактические процедуры по усилению кровоснабжения плаценты.
Профилактика
Будущей матери необходимо учитывать тот факт, что киста плаценты является следствием различных воспалительных процессов, происходящих до зачатия либо во время беременности.
Для снижения риска заболевания важно укреплять организм и поддерживать иммунную систему на высоком уровне. В данной ситуации рекомендуется сбалансировать питательный рацион, принимать витаминные комплексы, избегать стрессовых ситуаций, совершать прогулки на свежем воздухе.
При диагностировании этой патологии, во избежание осложнений, следует снизить сексуальную активность, минимизировать физические нагрузки и резкие движения. Рекомендуется отказаться от посещения солярия и сауны. Во время приёма ванны или душа вода не должна быть горячей.
До планируемого зачатия следует вылечить все имеющиеся вирусные, инфекционные и венерические заболевания, а также пройти профилактический осмотр у гинеколога.
Причины утолщения плаценты при беременности. Лечение утолщения плаценты при беременности. Чем грозит утолщение плаценты
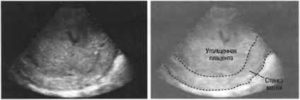
Процедуру планового УЗИ будущая мама ждет с замиранием сердца — что скажет ей врач? К сожалению, некоторые женщины узнают тревожные новости. К таким относится диагноз «утолщение плаценты при беременности».
Патологическое состояние угрожает нормальному развитию плода и сулит серьезные осложнения во время родов. Неблагоприятный прогноз заболевания можно исправить своевременным лечением.
О признаках, лечении и профилактике отклонения поговорим в статье.
Плацента (детское место) — это специфический орган, который формируется в женском организме в период зарождения новой жизни. Он отличается сложнейшей структурой, благодаря чему кровеносные системы матери и плода существуют независимо друг от друга.
Зарождение плаценты начинается одновременно с имплантацией плодного яйца в стенку матки. Через некоторое время детское место берет на себя работу по обеспечению ребенка полезными для роста веществами и кислородом.
Кроме того, плацента защищает будущего человека от всевозможных инфекционных заболеваний.
Полноценным органом плацента становится, когда беременность достигает 16 недель, и продолжает увеличиваться в размерах до 37 недели (если отсутствуют патологии).
Первое УЗИ для изучения параметров и оценки состояния плаценты назначают на 20 неделе беременности. По мере приближения родов детское место истончается.
Этот процесс также протекает в соответствии с установленными нормами, которые зависят от срока беременности.
Утолщение плаценты при беременности: что происходит в организме женщины
Об утолщении, или гиперплазии плаценты говорят, когда происходит чрезмерное утолщение органа. Это, несомненно, отклонение от нормы и оно требует оперативного лечения в условиях стационара.
Из-за слишком толстых стенок детского места затрудняется питание плода и значительно сокращаются порции кислорода, которые малыш должен регулярно получать. Нарушается и выделительная функция.
Патологию диагностируют на сроке 20 недель или позже.
Последствия утолщения плаценты у беременной женщины
Слишком поздно диагностированная гиперплазия и, соответственно, ее несвоевременное лечение грозит серьезными осложнениями. Так как плацента является общим органом для мамы и малыша, неизбежно пострадают оба.
Осложнения при утолщении плаценты у плода
Последствия гиперплазии для ребенка очень тяжелые:
- дефицит кислорода и питательных веществ;
- умеренная форма отклонения допускает естественное появление ребенка на свет, в то время как ярко выраженная гиперплазия вынуждает врачей провести роды через кесарево сечение, поскольку малыш сильно ослаблен и родиться самостоятельно не сможет;
- задержка внутриутробного роста и развития;
- недостаточный вес и гипоксия при рождении;
- гипертрофия органов при рождении;
- если гиперплазия сопровождалась маловодием, велика угроза искривления костей скелета и сращения частей тела;
- вероятность развития осложнений после утолщения плаценты сохраняется для ребенка в течение первого года жизни;
- если своевременного лечения гиперплазии не последует, ребенок погибает в утробе матери.
Осложнения при утолщении плаценты для матери
Аномальное состояние плаценты отразится и на течении беременности, что доставит сильные неудобства женщине:
- развитие вследствие утолщения плаценты фетоплацентарной недостаточности, что является серьезным препятствием для нормального родоразрешения;
- гиперплазия в сочетании с многоводием становится причиной подтекания амниотической жидкости или преждевременных родов;
- большая вероятность кесарева сечения.
К счастью, утолщение плаценты при беременности считается не критическим состоянием, хотя врачи и не отрицают его опасность. Возможности современной медицины позволяют в 90% случаев не допустить развития осложнений ни во время родов, ни после них. Чем раньше начато лечение, тем положительнее прогноз болезни.
Причины утолщения плаценты при беременности
Факт существования такой аномалии медики объясняют множеством причин. Их можно поделить на внешние и внутренние факторы. Укажем самые распространенные:
- анемия в запущенной стадии;
- сахарный диабет (в этом случае развивается диффузное утолщение плаценты, когда она разрастается настолько, что покрывает почти всю внутреннюю поверхность матки);
- наличие резус-конфликта между женщиной и плодом;
- водянка плода;
- заболевания половых органов инфекционного характера (хламидиоз, сифилис, микоплазмоз);
- гестоз на позднем сроке беременности;
- мутации на почве генетики.
О причинах развития гиперплазии должна быть осведомлена каждая будущая мама, поскольку все они лежат в основе ее профилактики. Однако если утолщение все-таки сформировалось, большое значение имеет его своевременная диагностика.
Признаки утолщения плаценты при беременности
Самая главная опасность гиперплазии заключается в отсутствии видимых признаков патологии. Это означает, что будущая мама при наличии такого заболевания будет чувствовать себя хорошо и ничего не заподозрит.
О заболевании становится известно при плановом проведении процедуры УЗИ. Выделим такие характерные признаки патологии, которые диагност видит на мониторе аппарата УЗИ:
- чрезмерно расширенное пространство между ворсинками плаценты на сроке 18 — 30 недель;
- резкое изменение активности движений ребенка: интенсивные шевеления в несколько мгновений становятся плавными, замедленными;
- приглушенное биение сердца ребенка и изменение активности сердечных сокращений (тахикардия сменяется брадикардией);
- слишком большой объем околоплодных вод;
- повышенное содержание сахара в крови у матери, больной сахарным диабетом беременных.
Утолщение плаценты при беременности: норма и патология
Для каждого периода беременности есть определенные нормы размеров плаценты, на которые всегда ориентируется врач при ведении беременности каждой своей пациентки. Однажды установленные нормальные показатели помогают специалистам подтверждать или опровергать диагноз гиперплазии. С этой информацией не помешает ознакомиться и будущим мамам, чтобы не волноваться понапрасну:
- 20 недель беременности — нормальная толщина детского места колеблется в пределах 20 мм;
- 25 недель — 25 мм;
- 33 недели — 33 мм;
- 37 недель — нормальное утолщение плаценты достигает своего предела и составляет 37 мм.
Если личные показатели у беременной такие же — переживать не о чем. При наличии отклонений нужно не паниковать, а собираться в стационар. Доверившись врачам, женщина повышает свои шансы на успешное рождение здорового ребенка.
Лечение утолщения плаценты у беременных
Врачебное вмешательство в патологический процесс разрастания детского места преследует две цели — добиться нормализации кровообращения в плаценте и устранить первопричину заболевания.
Будущей маме назначают курс лечения лекарственными препаратами, а также рекомендуют ей делать все, чтобы обеспечить максимально комфортное внутриутробное развитие малыша.
Примерный курс комплексной терапии гиперплазии выглядит так:
- Разнообразное здоровое питание.
- Постоянный отдых.
- Мероприятия по устранению фактора, который послужил толчком для утолщения плаценты.
- Эмбриональное переливание крови, если присутствует резус-конфликт.
- Прием железосодержащих препаратов в сочетании с аскорбиновой кислотой (Гемоферона, Актифферина, Феррокомплекса)
- Прием лекарств, которые помогают восстановить нормальное кровообращение в детском месте (Актовегина, Трентала, Дипиридамола).
- Прием поливитаминных комплексов, антикоагулянтов и эссенциальных фосфолипидов.
Зачастую лечение проходит успешно и самые страшные опасения взволнованной будущей мамы не подтверждаются. Однако если патология была обнаружена слишком поздно и до родов осталось немного времени, даже самое оперативное лечение не сможет предотвратить развитие осложнений при появлении малыша на свет.
Утолщение плаценты при беременности: как предотвратить осложнение патологии
Если УЗИ на 20 неделе беременности натолкнуло врача на мысли о гиперплазии детского места, панику будущей маме нужно отставить. Специалист непременно назначит ей соответствующее лечение, а также проинструктирует по поводу профилактических мероприятий, чтобы не допустить развития осложнений заболевания.
Чтобы поспособствовать своему скорейшему выздоровлению, от беременной не требуется ничего сверхъестественного. Достаточно:
- регулярно гулять подальше от мест оживленного автомобильного движения. В идеале нужно почаще выбираться в лес;
- не пить алкогольные напитки и навсегда позабыть о курении, если такая привычка имеется;
- питаться качественной полезной пищей;
- избегать мест большого скопления людей, чтобы не заболеть ОРВИ;
- следить за массой тела;
- регулярно принимать витамины;
- своевременно сдавать плановые анализы, чтобы не «проглядеть» анемию;
- не пропускать плановых посещений женской консультации.
Если детское место развивается неправильно и причина этого уже найдена, дело осталось за малым — врач составляет программу лечения с учетом срока беременности с целью улучшить метаболизм и помочь плоду расти в сложившихся условиях. Главное, не упустить ценного времени, тогда у малыша будут все шансы родиться здоровеньким даже при таком неблагоприятном диагнозе.
Толщина плаценты: нормы по неделям беременности и отклонения от них
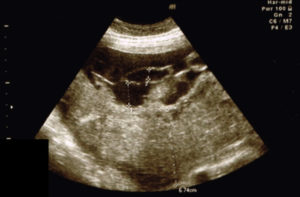
Плацента («детское место») – это временный орган, с помощью которого осуществляется связь организмов матери и ребенка.
От правильного расположения и функционирования плаценты зависит полноценное развитие плода, поэтому ее состояние оценивается врачами на протяжении беременности.
Своевременно выявленные изменения можно медикаментозно скорректировать, благодаря чему беременность будет успешно развиваться.
Значение плаценты для развития плода
Формирование «детского места» начинается уже с первых дней беременности, когда оплодотворенная яйцеклетка прикрепляется к маточной стенке. Этот процесс завершается к 12-16 неделе беременности, и с этого момента плацента начинает полноценно функционировать. Она выполняет следующие функции:
- дыхательная – снабжение плода кислородом и выведение углекислого газа;
- трофическая – обеспечение ребенка необходимыми ему питательными веществами;
- эндокринная – гормональная поддержка беременности. Плацента сама продуцирует ряд жизненно важных гормонов, а также переносит к плоду гормоны матери;
- барьерная – защита ребенка от воздействия вредных веществ, но не от всех. Через нее способны проникать лекарства, алкоголь, никотин;
- иммунная защита – предотвращение иммунного конфликта между организмами матери и ребенка.
Правильно функционировать плацента может только в том случае, если в ее состоянии нет никаких отклонений. Периодически в течение беременности при помощи процедуры УЗИ контролируется расположение, структура и толщина.
На каком сроке отслеживают показатели?
Плацента визуализируется во время ультразвукового исследования уже на 11-13 неделе гестации, но отслеживать ее толщину начинают с 20 недели.
Во время УЗИ замеряют самый толстый участок органа, после чего полученный показатель сравнивается с принятой нормой для каждой недели беременности.
Таблица. Нормы толщины плаценты на разных неделях беременности
| Неделя беременности | Толщина плаценты, мм | Диапазон нормальных значений, мм |
| 20 | 21,96 | 16,7-28,6 |
| 21 | 22,81 | 17,4-29,7 |
| 22 | 23,66 | 18,1-30,7 |
| 23 | 24,52 | 18,8-31,8 |
| 24 | 25,37 | 19,6-32,9 |
| 25 | 26,22 | 20,3-34,0 |
| 26 | 27,07 | 21,0-35,1 |
| 27 | 27,92 | 21,7-36,2 |
| 28 | 28,78 | 22,4-37,3 |
| 29 | 29,63 | 23,2-38,4 |
| 30 | 30,48 | 23,9-39,5 |
| 31 | 31,33 | 24,6-40,6 |
| 32 | 32,18 | 25,3-41,6 |
| 33 | 33,04 | 26,0-42,7 |
| 34 | 33,89 | 26,8-43,8 |
| 35 | 34,74 | 27,5-44,9 |
| 36 | 35,59 | 28,0-46,0 |
| 37 | 34,35 | 27,8-45,8 |
| 38 | 34,07 | 27,5-45,5 |
| 39 | 33,78 | 27,1-45,3 |
| 40 | 33,5 | 26,7-45,0 |
В норме толщина увеличивается до 36 недели беременности. Затем ее рост останавливается и к дате родов толщина органа незначительно уменьшается.
Если толщина на определенном сроке беременности выходит за границы установленных норм, это служит признаком ее неправильного функционирования. Такое состояние плаценты чревато гипоксией и задержкой внутриутробного развития плода, поэтому женщине необходима медикаментозная терапия.
Иногда значение толщины плаценты незначительно выходит за рамки допустимого, но на развитии плода это никак не отражается. В этом случае врачи занимают выжидательную тактику, отслеживая состояние плаценты и плода в динамике.
Толстая плацента
Гиперплазия (утолщение) плаценты диагностируется в том случае, когда ее толщина превышает верхнюю границу допустимой нормы.
Спровоцировать утолщение плаценты способны следующие факторы:
Утолщение плаценты – гораздо более серьезная патология, чем ее истончение. Толстая плацента быстрее стареет, что может привести к фетоплацентарной недостаточности.
При этом «детское место» перестает в полной мере выполнять свои функции.
Такое состояние опасно для ребенка: у него может начаться гипоксия (кислородное голодание), задержка внутриутробного развития. Если гиперплазия плаценты обусловлена венерическим заболеванием, то инфекция может внутриутробно передаться плоду. В особо тяжелых случаях вероятны преждевременные роды или антенатальная гибель плода.
Начальную стадию утолщения плаценты, которая еще не оказывает влияния на самочувствие ребенка, можно определить только с помощью УЗИ.
Более позднюю стадию гиперплазии, когда плод уже начинает страдать, можно заподозрить по изменившемуся характеру шевелений ребенка или по частоте сердцебиения на аппарате КТГ.Эффективность лечения гиперплазии зависит от верной диагностики причины заболевания. Для определения фактора, спровоцировавшего утолщение «детского места», женщине нужно пройти комплекс диагностических процедур:
- обследование на TORCH-инфекции;
- общие анализы мочи и крови;
- гинекологический мазок на флору;
- исследование крови на антитела;
- КТГ и УЗИ с допплером.
Повлиять на толщину плаценты при помощи медикаментов нельзя, но можно улучшить маточно-плацентарный кровоток. Для этого будущей матери назначается курс лечения препаратами «Курантил» или «Актовегин».
Одновременно проводится лечение основного заболевания, ставшего причиной гиперплазии. В зависимости от диагноза женщине назначается курс антибиотиков, противовирусные средства, препараты для снижения уровня сахара в крови или повышения уровня гемоглобина.
В случае резус-конфликта эффективно только внутриутробное переливание крови; в тяжелых случаях беременность приходится прерывать.
Тонкая плацента
Если толщина «детского места» меньше, чем должна быть по норме, предполагают гипоплазию плаценты, то есть ее недоразвитие и ограниченную функциональность.
Тонкая плацента может быть физиологической особенностью женщин небольшого роста и хрупкого телосложения. В этом случае несоответствие размеров плаценты никак не отражается на развитии ребенка.
Но существуют и другие причины, по которым толщина не вписывается в нижние границы нормы:
- генетические отклонения у плода;
- инфекционные заболевания, перенесенные матерью в период беременности;
- поздний токсикоз;
- сопутствующие заболевания (атеросклероз, гипертония и некоторые другие);
- употребление матерью во время беременности алкоголя, табака или наркотиков.
Тонкая плацента не в состоянии обеспечить ребенку необходимое количество полезных веществ и кислорода. Это ведет к отставанию плода в развитии.
Если при наличии тонкой плаценты по УЗИ определяется малый вес и рост плода, врачи назначают дополнительные обследования – КТГ и допплер.
Они позволят оценить серьезность нарушений внутриутробного развития.
Гипоплазию плаценты можно скорректировать только в том случае, когда ее причиной послужило заболевание матери. Женщина помещается в стационар, где проводится лечение основного заболевания и корректируется внутриутробное развитие ребенка.
Пациентке назначаются лекарственные препараты, стабилизирующие кровоток в плаценте. Весь период лечения отслеживается сердцебиение ребенка и его активность.
В отдельных случаях, когда гипоплазия плаценты провоцирует серьезное ухудшение состояния ребенка, проводится экстренное родоразрешение. Но при современном уровне развития медицины такой итог – скорее исключение. При своевременном выявлении проблемы, грамотной медикаментозной поддержке и мониторинге состояния плода лечение гипоплазии проходит успешно.
Несоответствие толщины плаценты сроку беременности невозможно определить и нивелировать самостоятельно. Поэтому беременной женщине не следует избегать посещения врачей и прохождения необходимых обследований.
Если в результате диагностики будет выявлено утолщение или истончение плаценты, не нужно преждевременно расстраиваться. Лечение этой патологии проводится только тогда, когда есть угроза полноценному развитию плода.
В этом случае женщине будет предложено пройти курс лечения в стационаре. Своевременно проведенная терапия позволит поддержать работу плаценты и негативное влияние на ребенка сведется к минимуму.
