Гормоны надпочечников и узел в щитовидной железы
Узелки, аденомы и другие заболевания надпочечников
Узелки (опухоли, аденомы) и другие заболевания надпочечников по частоте выявления постепенно становятся проблемой, подобной узлам щитовидной железы, благодаря улучшению методов диагностики, увеличивающим возможности обнаружения данных патологий.
Пациент, получивший результаты УЗИ, компьютерной томографии или магнитно-резонансной томографии, узнает о существовании «узла» (опухоли), «аденомы» или «инциденталомы» надпочечников. Ниже приведены некоторые аспекты данной патологии и краткое обсуждение.
Что такое надпочечники и для чего они служат:
Надпочечники — это железы внутренней секреции, расположенные, что видно и с названия, непосредственно над верхним полюсом почек. Нормальный здоровый надпочечник включает в себя:
- кору надпочечников, которая производит стероидные гормоны;
- ядро надпочечника (мозговой слой), которое производит гормоны, называемые катехоламинами (адреналин и норадреналин).
Как их обнаружить?
Структуру, внешний вид узелков надпочечников можно увидеть с помощью УЗИ, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Здоровая кора и ядро имеют гомогенную (однородную) структуру. Если вышеуказанные методы исследования показывают какие-то образования, их принято называть узлами (опухолями).
Это довольно частый диагноз, и он определяется у 4% людей старше 60 лет. На УЗИ не всегда надпочечники хорошо визуализированы, так что есть вероятность получить как ложноположительные результаты (описывающие несуществующий узел), так и ложноотрицательные (не описывающие существующий узел).
Исходя из этих сложностей, результаты УЗИ следует проверять с помощью KT.
Фото выше показывает опухоль надпочечников. Снимок получен с помощью магнитно-резонансной томографии с применением методики реконструкции (сканирование выполняется в поперечном сечении, оцифрованное изображение показано на фронтальном сечении).Эта же опухоль, но получена в исследовании МРТ с помощью техники 3D реконструкции.
Опухоли и аденомы
Термин «аденома» (как объясняется в статье про аденомы гипофиза) подразумевает под собой доброкачественную опухоль, которая берет свое начало из железистой ткани (секретирующей) – в данном случае надпочечниковой.
Таким образом, понятие «аденома» является более узким и имеет отношение только к определенной части узлов.
Аденомы надпочечников часто не выделяют гормонов, несмотря на то, что они происходят из железистой ткани, которая в норме секретирует их.
Инциденталома
Инциденталома надпочечников – это изменение их структуры в виде новообразования, которое обнаруживается случайно в ходе исследований, выполняемых по поводу других проблем со здоровьем.
Другими словами это те образования, что не вызывают никаких симптомов. В дальнейшем термин может быть заменен на другой, но остается таким до появления первых симптомов.
Это новообразование может оказаться нефункционирующей аденомой, либо инциденталомой, построенной из других видов тканей.
Иногда термин инциденталома применяется в описании первого проведенного исследования, во время которого была обнаружена опухоль, но тогда он является не совсем точным.Чтобы определить отсутствие симптомов (и использовать этот термин), необходимо выполнить дополнительные диагностические исследования.
После этого, узнав более точную характеристику узла, термин «инциденталома» может быть опущен, так как является уже малоинформативным и неподобающим.
Последствия узлов надпочечников
В случае обнаружения узелков надпочечников, так же, как и в случае обнаружения их во всех других железах внутренней секреции, следует исключить следующие ситуации:
- злокачественный (раковая опухоль) характер узла,
- ненормальная секреция гормонов железистой тканью узла.
По поводу первого вопроса – ответ дает компьютерная томография, которая иногда дополняется магнитно-резонансной томографией. Анализировать результаты этих исследований должен эндокринолог в сотрудничестве с рентгенологом.
Оценка риска возникновения злокачественного процесса помогает принять решение о возможности дальнейшего хирургического лечения.
Как правило, биопсия опухолевидного новообразования надпочечников не проводится (в отличие от изменений щитовидной железы) из-за несоответствия пользы от полученных результатов по отношению к риску осложнений и болезненности самой процедуры.
Чтобы определить, секретируют ли узлы ненормальное количество гормонов, в первую очередь следует обследовать пациента воочию. Собираются данные о симптомах и признаках, а затем провести таргетные исследования на определение уровня гормонов. Ниже приводится описание нарушений, которые могут быть связаны с возникновением новообразования в надпочечниках.
Синдром Кушинга
Синдром Кушинга вызывается избыточной выработкой корой надпочечников гормонов из группы глюкокортикоидов.
Он включает такие симптомы, как неправильное распределение жировой ткани (лицо, шея, верхняя часть туловища), красные растяжки кожи (стрии), атрофия мышц конечностей и ягодиц, избыточное количество кровоподтеков, артериальная гипертензия, сахарный диабет и многие другие.
Диагноз устанавливается на основе определения настоящего уровня гормона в крови, который называется кортизол: полезным является тест с использованием средства под названием дексаметазон (после приема 1 мг препарата в 20.00 ч концентрация кортизола на следующий день в 8.00 ч в нормальном здоровом организме должна быть низкой).
Синдром первичного гиперальдостеронизма (Конна)
Взывает чрезмерная секреция коры надпочечников еще одного гормона под названием альдостерон. Клиническая картина состоит из артериальной гипертензии и низкой концентрации калия в сыворотке крови.
Диагностика представляет трудности, иногда требуется обследование в условиях стационара.
Первичный гиперальдостеронизм может быть обнаружен в амбулаторных условиях, в то время как трудность состоит в определении конкретных причин возникновения подобного состояния и установление возможных показаний для оперативного вмешательства (не всегда оно целесообразно). Описание процедуры выходит за рамки данной статьи. Вопреки распространенному мнению, для постановки диагноза синдрома первичного гиперальдостеронизма недостаточно обнаружить повышенный уровень альдостерона.
Синдром надпочечниковой гиперандрогении
Синдром характеризуется избыточным выделением андрогенов (мужских гормонов) в надпочечниках. У женщин проявляется эта патология в виде акне, грустизма (избыточного роста волос по мужскому типу) и нарушениями менструального цикла.
У мужчин же вовремя и верно диагностировать этот синдром гораздо сложнее. К сожалению, если подобные симптомы начинают проявляться из-за наличия узлов в надпочечниках, то те часто являются злокачественными.
Подтверждение диагноза основывается на исследовании дегидроэпиандростерона сульфат (ДГЭА-С) и тестостерона. У женщин небольшое повышение вышеуказанных гормонов может свидетельствовать также в пользу синдрома поликистозных яичников (СПКЯ).
При наличии других симптомов, которые указывают на СПКЯ, повышенный уровень ДГЭА-С и тестостерона будет, скорее всего, из-за наличия патологии в яичниках .
Врожденная гиперплазия коры надпочечников
Синонимы: ВГН, дефицит 21-гидроксилазы.
В случае гиперандрогенизма надпочечников, причиной нарушения может быть не только опухоль (рак), но и врожденная гиперплазия коры надпочечников. Нарушение заключается в генетически обусловленных погрешностях синтеза стероидных гормонов.
Во время проведения таких методов исследования, как УЗИ/КТ/МРТ, как правило, нельзя определить патологических узлов, хотя иногда отмечается двустороннее увеличение всей железы. Диагностика заболевания проводится путем определения уровня 17-гидроксипрогестерона (17-OH-прогестерон, 17-ОНП). Лечить данную патологию можно с помощью небольших доз гидрокортизона или его более сильных аналогов.
Терапия помогает бороться с симптомами гиперандрогении и повышает возможность забеременеть, что в случае этого расстройства является проблемой.
Узелки мозгового слоя (ядра) надпочечников
В этом случае подозревается феохромоцитома, то есть узел производящий катехоламины (адреналин и норадреналин). Проявляется заболевание артериальной гипертензией, как правило, пароксизмальной. Диагностика основана на исследованиях мочи на наличие производных катехоламинов (продуктов распада гормона).
Лечение
Оперативное лечение (иногда после предварительной подготовительной фармакотерапии) является необходимым в случае, если:
- большинство узелков являются гормонально активными (продуцирующими гормоны);
- подозрение на злокачественный характер новообразования;
- размер узла превышает 5 см (эта цифра не является стандартом. Некоторые специалисты полагают, что оперативное лечение необходимо начинать при размере от 4,5 см. Встречаются и другие цифры).
Если новообразование не соответствует вышеуказанным критериям, тогда нужно придерживаться выжидательной тактики, делая периодически УЗИ/КТ, делать анализы на определение концентрации гормонов. Что касается выбора методов диагностики и частоту их проведения, это определяет лечащий врач.
Узел щитовидной железы при нормальных гормонах
admin страница » Гормоны 2910
Узел щитовидной железы при нормальных гормонах диагностируется в 65% случаев.
При этом некоторые эндокринологи считают, что подобные новообразования лечения вовсе не требуют, достаточно просто следить за состоянием органа.
Другие же специалисты утверждают, что узлы даже без изменений гормонального фона несут в себе опасность для жизни человека. В одном мнения схожи: важно вовремя выявить развивающиеся проблемы и назначить грамотную программу терапии.
Что такое щитовидка и ее роль в организме человека
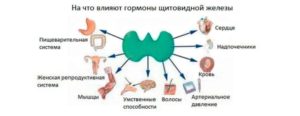
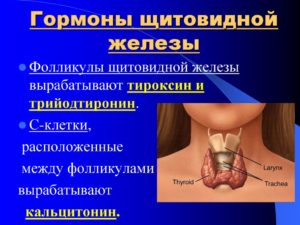
Щитовидная железа – орган эндокринной системы, продуцирующий специальные тиреоидные (йодосодержащие) гормоны. Эти гормоны способны влиять на работу других эндокринных желез, а значит, от их правильной выработки зависит здоровье человека.
Щитовидка имеет 2 равнозначные доли, располагающиеся по обе стороны трахеи и соединенные перешейком. Из-за формы орган часто сравнивают с крыльями бабочки.
Узлы в щитовидке и их опасность
Структура железы однородная, но иногда могут появляться узловатые образования или узлы. Они доброкачественные, могут быть плотными или водянистыми. Новообразования до 15 мм в диаметре называются макрофолликулами, более 15 мм – узлами. Некоторые врачи считают узлы щитовидной железы нормой, если их размер не превышает 2 мм, а рост или изменения не наблюдаются.
Количество их разное – от одного до нескольких, при этом новообразования могут провоцировать увеличение выработки гормонов. Однако не редко появляются узлы в щитовидке, гормоны в норме при этом могут оставаться достаточно продолжительное время. Тогда врачи говорят о эутиреоидном узле, то есть таком, который не влияет на продукцию гормонов.
Однако даже при условии того, что присутствуют узлы на щитовидке, а гормоны в норме, человек может страдать. К примеру, происходит сдавливание сосудов, нарушается кровоснабжение головного мозга и других органов головы. Также может наблюдаться компрессия нервных окончаний, трахеи и пищевода, но для подобных проблем необходимо наличие как минимум нескольких крупных узелков на щитовидке.
Если присутствует большой узел в щитовидке, гормоны в норме уже вряд ли останутся. Чем больше развивается ткань щитовидной железы, тем больше ей требуется работать, а значит увеличивать выработку тиреоидов. Если узел на щитовидной железе 1 см, гормоны в норме еще могут оставаться, но рост образования приведет к мощной выработке тиреоидов и дисбалансу других гормонов.При наличии различных факторов образование может стать токсическим, то есть узел начинает влиять на гормональный фон. Подобное случается при гормональных перестройках, преимущественно у женщин. К примеру, послужить причиной появления токсичности у образования может климакс или беременность.
Также новообразование может перерасти в злокачественную форму, подобное случается в 1-5% случаев. Малигнизация происходит также под воздействием ряда факторов, к примеру, после перенесенного стресса, инфекционного заболевания.
Выявляют злокачественность новообразований случайно: наблюдаются узлы щитовидной железы, гормоны в норме после проведенного биохимического анализа.
Только после сдачи дополнительных анализов можно диагностировать рак щитовидки вовремя и принять меры по его устранению.
Узлы щитовидная железа
Формы рака щитовидной железы
Если предполагаются злокачественные узлы в щитовидной железе, гормоны в норме будут в 85% случаев. Подозрение возникает из-за ускоренного роста опухоли (образования), ее слишком плотной консистенции.
Различают следующие формы рака щитовидки:
- Папиллярный. Встречается в 76% случаев. Быстро дает метастазы в легкие и лимфатические узлы.
- Фолликулярный. Случается в 16% случаев. Более агрессивный тип, метастазы дает на отдаленное расстояние в костную и другие ткани.
- Медуллярный. На вид приходится всего 5% от общего количества злокачественных образований щитовидки. Обычно диагностируют одиночный желтоватый узел.
- Недифференцированный. Встречается не более чем в 3% случаев. Чаще злокачественный характер появляется после длительного лечения узлового зоба (большого количества узелков в тканях щитовидки).
Гормональный фон начинает нарушатся только при второй и последующих стадий рака. Именно поэтому, если наблюдается узел в щитовидной железе, гормоны в норме еще ни о чем не говорят. Не стоит недооценивать любое новообразование.
Причины образования узлов
Если гормоны щитовидной железы в норме, но есть узлы, врачи не могут поставить диагноз «здоров». В 80% случаев узлы появляются из-за нехватки йода в организме.
Также причинами узлообразования могут стать:
- Систематические стрессы;
- Перенесенные инфекции;
- Операции в области шеи;
- Длительное лечение гормональными препаратами.
Также в результате повышенной функции гипофиза может наблюдаться повышенное количество тиреотропного гормона (ТТГ), он влияет на образование тиреоидных гормонов: Т3, Т4. Из-за дисбаланса их может появиться узел или несколько новообразований.
Избыток в организме ртути и свинца, а также влияние ультрафиолета и радиации в редких случаях также могут являться факторами риска образования узловых новообразований в щитовидке.
Иногда эндокринологу после проведенного обследования не удается обозначить причины проблемы, тогда говорят об идиопатическом узле в щитовидке.
Симптомы
Как ни странно, если есть узлы на щитовидке, но гормоны в норме, человек чаще никаких изменений в здоровье не наблюдает.
При том даже крупные узловые образования могут никак не сигнализировать о себе. Причина – в индивидуальных особенностях организма.
У некоторых иннервация шейного отдела не развита или нарушена из-за различных проблем, поэтому никаких неприятных ощущений не появляется.
Но некоторые пациенты жалуются на такие проблемы:
- Сухой и продолжительный кашель;
- Боль при глотании;
- Одышка;
- Осиплость голоса.
Если узлы крупные, их можно заметить визуально: на шее появляются выпуклости, в некоторых случаях можно увидеть асимметрию шеи.
Диагностика
В подавляющем числе случаев проблемы со щитовидкой пациенты обнаруживают только при прохождении диспансеризации. Врач проводит осмотр участка шеи и его пальпацию, выявляет наличие узлов и их плотность. Далее назначает сдать общий, биохимический анализы крови.
Если гормоны щитовидной железы в норме, но есть узлы, проверить их на доброкачественность можно с помощью УЗИ и биопсии.
На ультразвуковом исследовании специалист увидит неоднородность и четкость контуров новообразования, если образование носит доброкачественный характер. Если пациент страдает папиллярным или медуллярным раком щитовидки, контуры новообразования будут нечеткими и непроницаемыми ( ультразвук не будет проходить сквозь них).
Также проводят компьютерную томографию, если узелки появились в труднодоступных местах, к примеру, на обратной стороне органа.Радиоизотопное исследование проводят с целью выявления функции (работоспособности) железы.
Чтобы полностью убрать из списка предполагаемых диагнозов онкологию, назначают биопсию. То есть из новообразования берут пункцию. Процедура называется ТАБ (тонкоигольная аспирационная биопсия). С помощью иглы берется частичка структуры узла, далее проводят микроскопическое его исследование.
Почему многие не соглашаются на биопсию щитовидки?
Многие задаются вопросом, нужно ли делать биопсию щитовидной железы, если гормоны в норме? Казалось бы, если гормонального дисбаланса нет, а чувствует себя пациент относительно нормально, зачем проводить дополнительные обследования?
Некоторые боятся процедуры и поэтому не хотят ее проводить, другие считают, что лучше не знать ничего нового, вдруг, все плохо? Третьи знают, что узловые новообразования щитовидной железы в большинстве случаев доброкачественные, а значит и исследовать нечего.
Однако вовремя проведенное обследование может спасти жизнь или продлить ее на несколько десятков лет. Поэтому однозначный ответ эндокринологов – ТАБ проводить нужно. Иногда, если гормоны щитовидной железы в норме, но есть узлы в тканях, только биопсия может дать полноценную информативную картину патологии.
Щитовидная железа и надпочечники
Эндокринная система организма производит гормоны. Они в течение жизни являются главными в любом внутреннем процессе. Все железы эндокринной системы взаимосвязаны и тесно взаимодействуют. При малейшем функциональном нарушении любого органа во всем организме начинаются изменения. То есть, если появились проблемы со щитовидной железой надо лечить надпочечники.
Функция надпочечников
Постоянное стрессовое состояние способно не просто разрушить здоровье, но и привести к гибели. Нервные расстройства, хроническая усталость, разбитость – при наличии этих симптомов человек часто идет за консультацией к невропатологу. Однако лечение не всегда бывает результативным, поскольку обнаружить причину удается не сразу.
Надпочечники имеют огромную значимость не только для здоровья всего организма, но и ЦНС. Нарушение работы желез считается тяжелым заболеванием. Задачи, которые решают надпочечники, довольно разнообразны.
Однако главная их функция – обеспечение стрессоустойчивости, возможности восстановиться после стресса.
Наш организм переносит нервное напряжение очень трудно и если бы не поддержка надпочечных желез, то человека в большинстве случаев ждал бы летальный исход.
Этот орган, по существу, единственный достаточно сильный резерв, на случай если организм вынужден функционировать в условиях нервного расстройства и сам не справиться не может. Человек зачастую не замечает истощение, усталость, если железы в норме. Кажется, что организму даже не нужен отдых.
Но в действительности, последствия стресса присутствуют в организме несколько суток. Антистрессовый орган обладает большими возможностями, но быстро изнашивается. Иногда нервное расстройство или депрессия провоцируют заболевания с тяжелыми последствиями, когда надпочечники уже не справляются.
Человеческий организм почувствует сразу, если уровень стресса выше возможности восстановления.
Основные виды стресса:
- физический;
- эмоциональный;
- химический.
В случае, если организм подвергается длительному стрессу надпочечники способны увеличиваться в размерах. Но если процесс затягивается, то наступает истощение. Железы уже не способны вырабатывать ферменты и гормоны, регулирующие восстановительную систему.
Чем управляют надпочечники
- Железы контролируют иммунитет. Основной гормон, вырабатываемый железами, кортизол. Его гиперпродукция ослабляет иммунитет. Повышается риск инфицирования и онкологических осложнений. В случае истощения органа, иммунная система активируется, но к норме уже не возвращается. Это ведет к развитию аутоиммунных заболеваний.
- При нарушениях водно-электролитного баланса возникают мышечные боли, нарушение пищеварения, спазмы, ослабляются мыслительные процессы, теряется острота мозговой деятельности.
- Воспалительные процессы сопровождают любое заболевание. Регулирование реакций организма на воспаление осуществляют надпочечники.
При нарушении их деятельности воспалительные процессы не поддаются контролю. Появляются отеки и постоянные боли.
- Гормоны надпочечников контролируют сон. Мелатонин и кортизол существуют в определенном взаимодействии. Пик активности гормонов приходится на утро, в вечернее время их активность спадает.
Если нарушен суточный ритм кортизола, нарушен и сон. Встать утром становится очень трудно.
- Поджелудочная железа и надпочечники регулируют уровень сахара в крови. В перерывах между приемами пищи надпочечники удаляют из организма ненужный ему гликоген. Они поддерживают сахар на безопасном для мозга уровне.
В здоровом организме железы расходуют минимум своей функциональности для регулировки уровня сахара. При падении его уровня железы работают с максимальной нагрузкой, вырабатывая кортизол. Уровень сахара резко падает в процессе голодания, употребления продуктов с низким содержанием углерода и при большом количестве крахмала и сахара.
Такие продукты вызывают выброс инсулина, после чего быстро снижается сахар. Надпочечники устают от повторения этих процессов.
- Надпочечники контролируют функциональность других гормонов. Гормоны в эндокринных железах утилизируются, когда в них нет необходимости для надпочечников.
Другие активизируются, если надпочечники дают им попасть в нужную клетку. То есть гормоны надпочечников контролируют функциональность всех эндокринных желез, если заместительная терапия оказывает незначительное воздействие на щитовидную железу.
Недостаточная работа надпочечников по симптомам мало чем отличается от понижения функциональности щитовидной железы. Прежде чем начинать лечение заболеваний щитовидной железы нужно восстанавливать надпочечники. Ослабленная железа всегда лечится вместе с надпочечниками.
Значение надпочечников
Цель работы надпочечников – обеспечение выживания организма. Любой сбой баланса, способный привести к угрозе жизни воспринимается надпочечниками как состояние стресса. Происходит выброс кортизола, как реакция желез на стресс.
Скопление жировой массы в брюшной полости – следствие высокого уровня кортизола. Большие скопления жира начинают действовать как эндокринная железа. Начинают активно вырабатывать кортизол. Избавление от стресса может разорвать этот круг.
То есть необходимо избавиться от глобального стресса, или множества мелких стрессоров, справиться с которыми надпочечники не в состоянии.
Причины стресса, приводящие к истощению выносливости желез:
- недостаток сна;
- нарушение режима сна и бодрствования (посменная работа);
- большие эмоциональные и физические нагрузки;
- длительное протекание болезни.
Тяжесть заболевания может зависеть от повреждения надпочечников. И наоборот, слабость желез может быть вызвана заболеванием:
- хронические инфекционные заболевания и их острая форма;
- сильная боль;
- оперативные методы лечения;
- лечение зубов;
- травмы;
- депрессии;
- сильные эмоции – ярость, тревога, страх;
- внешние температурные влияния (жара, холод);
- длительное воздействие токсинов;
- недостаток витаминов;
- неправильное питание;
- аллергия.
Воспаление кишечника вызывается продуктами низкого качества и продуктами, которые организм не воспринимает. Стресс выражается в повышении уровня кортизола и выбросу инсулина. Когда употребляются продукты, на которые чувствительность организма повышена, очень быстро появляется лишний вес. Несмотря на то, что калорийность их незначительная.
Хроническое воспаление в организме, как следствие снижения функции надпочечников приводит к непереносимости продуктов.
При опасном для организма состоянии увеличивается частота сердечных сокращений, повышается АД, чтобы увеличить кровоснабжение сердца, мозга и т.д.
Происходит блокировка пищеварения, иммунной системы и ряда других органов, ненужных для спасения организма в стрессовой ситуации.Действие в постоянном, хроническом напряжении не рассчитано природой. Железы не имеют возможности и времени на восстановление.
Причины нарушения функции
Надпочечники не могут справиться, если организм подвергается длительному стрессу. Возникает заболевание, которое называется слабость надпочечников. Болезнь «гипоадрения» начали определять и лечить два столетия назад. Но сегодняшняя медицина не торопится ее признавать.
Неправильное или недостаточное питание влияет на секреторную функцию. Кровь должна обогащаться ферментами, поступающими с пищей. Когда процесс пищеварения в норме, то кровь снабжается нужными элементами, и железа функционируют нормально.
Дисфункция вызывается такими тяжелыми болезнями как ВИЧ или туберкулез. Эти болезни приносят огромный вред организму, состоянию иммунитета. Этот вред компенсировать практически невозможно из-за продолжительности болезни. Чем продолжительнее воздействие инфекции, тем больше риск ослабления желез и расстройства организма.
Признаки заболевания
Основной признак нарушения работы надпочечников – устойчивое чувство слабости. Такое состояние не объясняется, например, возрастом.
Часто из-за слабости желез, в крови понижается уровень глюкозы. Организм стремится получить те продукты, в состав которых входит сахар.
В результате появляется не только слабость, но и сильная головная боль, нервные срывы. Могут проявиться признаки аллергии.
Выделить конкретные признаки трудно, поскольку низкая функциональность надпочечных желез вызывает множество других заболеваний. О наличии проблемы может только сказать непроходящая слабость. Часто врач приходит к такому выводу только тогда, когда лечение не оказывает ожидаемого эффекта.
К признакам заболевания можно отнести пигментацию кожи. Такую пигментацию называют «бронзовой болезнью». Клиническая картина зависит от уровня поражения желез и заболевания, которое сопутствует этому процессу.
Надпочечные железы требуют к себе особого отношения, ведь это природные антидепрессанты. Иначе восстановление может быть невозможным.
К наиболее частым симптомам можно отнести следующие:
- снижение активности;
- суставные боли;
- нарушения сна;
- выпадение волос, потеря зубов;
- повышенная нервозность;
- хроническая усталость;
- трудности с пробуждением.
В качестве симптомов можно выделить:
- Повышенная чувствительность роговицы глаз к солнечному свету. Появляется потребность в солнцезащитных очках.
- Характерная впалость щек. Недостаток убирается восстановлением режима отдыха и активности и изменением рациона питания.
- Бесцветность губ. Розовый цвет губ вернется, если полностью исключить кофеин, глютен и сахар.
- Заметная припухлость кончиков пальцев с четкими вертикальными полосами.
- Боль в коленных суставах.
- Повышенная раздражительность. Болезненность, как следствие снижения иммунитета
- Язвенная болезнь желудка или двенадцатиперстной кишки.
- Пигментация кожного покрова.
- Расстройства пищеварения.
Особенность питания и витаминотерапия
Правильное питание не зависит от заболевания и методов лечения. Оно должно быть грамотно сбалансировано. Полезными продуктами являются рыба, нежирное мясо, молочные продукты, свежие овощи, фрукты, зелень. В качестве напитков можно употреблять натуральные соки и морсы.
Исключить необходимо жареные блюда, бобовые, сухофрукты и орехи.
Сбалансированная диета должна стать частью жизни. Первое, что нужно сделать – это избавиться от лишнего веса. Ужин нельзя исключать. Однако он должен быть максимально легким и диетическим. Рекомендуется дробное питание.
Несколько советов для поддержки надпочечников
Восстановление функциональности органа происходит постепенно. Несколько советов для ее поддержки:
- Полноценный ночной сон.
- По возможности исключить зерновые и крахмалосодержащие продукты.
- Исключить кофеин и сахар.
- Употребление продуктов, содержащих белок как животный, так и растительный.
- Употребление полезных жиров.
- Продукты, богатые витаминами и йодом.
- Исключить продукты с глютеном.
- Увеличить потребление продуктов, способствующих выработке или содержащих глутатион.
- Восстановить микрофлору кишечника.
- Комплексно обследовать и лечить щитовидную железу и надпочечники.
- Избавиться от источников стресса.
- Улучшить микроклимат в семье.
Эти советы будут полезны в плане профилактики и установления здорового образа жизни.
Никогда не игнорируйте симптомы заболеваний. Они всегда указывают на наличие серьезных патологий. Не нужно заниматься самолечением. Доверьте свое здоровье специалисту. Только врач – профессионал может найти причину заболевания и максимально безопасно вернуть здоровье.
Если проблемы с щитовидной железой, то надо ли лечить надпочечники?
Эндокринные железы не только регулируют и контролируют работу всего организма, но и тесно взаимосвязаны между собой. Далее речь пойдет о взаимосвязи ЩЖ и надпочечников.
Зачем нужны надпочечники?
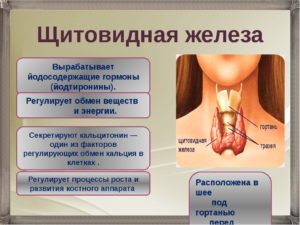
Надпочечники — это две маленькие парные железы, дислоцированные на верхушках почек, весом около 5 гр. каждая. Они немного различны по форме: правая железа имеет пирамидальную форму, левая – полусферическую. Имеют 2 слоя внутри – корковый и мозговой. Оба слоя вырабатывают разные гормоны, всего около 50.
Кроме этого, эти слои имеют разное строение. Корковый – наружный, более широкий (cortex, поэтому и название – «гипокортицизм»). Внутренний слой или мозговой (центральный) – занимает всего 20%. В этой части продуцируются гормоны, влияющие на АД и регулирующие сокращение сердечной мышцы — адреналин, дофамин, норадреналин.
Их дефицит недостаточности надпочечников не дает. Корковый слой продуцирует:
- ГКС: кортизол (гормон стресса) и кортикостерон;
- минераллокортикоиды: альдостерон(участие в метаболизме воды);
- андрогены – у представителей обоего пола: андростендион, дегидроэпиандростерон;
- женские половые гормоны (минимальные количества): эстроген и прогестерон.
Если выработка половых гормонов у женщин нарушается, у них развиваются вторичные мужские половые признаки. Также надпочечники создают гормоны для участия в обменных процессах и иммунитете.
Помимо всего, надпочечники регулируют стрессовые ситуации, помогая их переживанию выработкой особого гормона – кортизола. Работой надпочечников опосредованно командуют гипоталамус и гипофиз. Это происходит так: гипоталамус вырабатывает кортиколиберин, который доходит до гипофиза и стимулирует выработку АКТГ (адренокортикотропный гормон). Он уже непосредственно воздействует на надпочечники.
Причины заболеваний желез
Есть целый ряд причин, нарушающих работу надпочечников и ведущих к их заболеваниям. Выработка гормонов при этом может меняться в 2 направлениях. Сюда относятся воспаления в организме; поражение гипоталамуса и гипофиза; опухоли желез; нарушения кровотока; болезни сосудов; аномалии врожденные; нарушения ЩЖ.
Например, болезнь надпочечников феохромоцитома развивается при опухолях ЩЖ.
Работа коры надпочечников несильно нарушается при гипотиреозе, но тут вступает в игру нарушенная печень, замедляющая распад гормонов и замедление их вывода с мочой, из-за чего количество в моче 17 — кетостероидов(продуктов распада гормонов)снижается.Снижение работы ЩЖ всегда снижает и работу надпочечников – СУН (синдром усталости надпочеников).
Нормальный уровень кортизола, в свою очередь, нужен для нормального функционирования ЩЖ. При его недостатке гипотиреоз будет развиваться независимо от уровня Т3, Т4, ТТГ и rT3. Гипотиреоз увеличивает выработку кортикостероид-связывающего глобулина (транскортина), связывающий кортизол и переводящий его в неактивную форму и еще больше снижая его количество.
Так возникает порочный круг – связь обоих желез налицо. Помимо этого, при гипотиреозе плохо работает печень и не вымывает кортизол с нормальной скоростью, задерживая его у себя. Поэтому в анализах крови кортизол может быть повышен при реальном минимуме его в организме.
При диагностировании гипотиреоза необходимо сдавать мочу на свободный кортизол или его четырехкратное тестирование в слюне для анализа его выработки в организме.
Также при гипотиреозе для оценки скорости метаболизма важно не только определение тиреоидных гормонов, но и измерение оральной температуры в течение 5 дней для выявления скорости метаболизма. Гипотиреоз дает температуру меньше 36,5.
При гипотиреозе могут быть нормальные Т3 и Т4, но дефицит железа, В12, кортизола, обратного Т3 избыток и пр.Иначе говоря, только на основании тироксина и ТТГ диагноз гипотиреоза не ставится и лечение не проводится. Дефицит кортизола может давать такие симптомы: пробуждение через 4-5 часов после засыпания, ортостатическая гипотензия, неспособность переноса стрессов по сравнению с прошлым.
Во всех таких случаях необходимо лечить обе железы, а также печень, поскольку именно в ней происходят все трансформации гормонов. Кроме этого, печень производит детоксикациюсупрессоров гормонов ЩЖ и токсинов.
В противном случае будет только временное улучшение, но не излечение, т.е. лечим дым, игнорируем пламя.
Поэтому при гипотиреозе зачастую ЩЖ полноценно не восстанавливается и нет снижения веса и нормального качества жизни в других ее аспектах, лечение однобокое. Это должно учитываться лечащим врачом.
Какие же способы могут помочь восстановиться ЩЖ, кроме ее гормонов? Для начала необходимо разгрузить и улучшать работу печени. Именно в ней происходят все трансформации гормонов.
Кроме этого, печень производит детоксикациюсупрессоров гормонов ЩЖ и токсинов. Печень занимается производством связывающего тироксин глобулина, который разносит гормоны щитовидки по току крови.
Мало глобулина – слишком много свободных гормонов, много глобулина – мало свободных гормонов. Что дает много гормонов в свободном плавании? Рецепторы клеток не реагируют на сигналы гормонов ЩЖ, напоминая инсулинорезистентность и не выполняют свою работу. Золотая середина может быть только со здоровой печенью. Печень для ЩЖ – дело No1.
Также ЩЖ очень зависит от здоровья надпочечников – проблема No2. Еще одна связь этих желез в условиях хронического стресса: гормон стресса адреналин усиливает выведение ПНЖК из клеточных мембран в русло крови. Они не дают свободным гормонам ЩЖ угнетать рецепторы клеток.Здоровье надпочечников зависит от нормального уровня сахара в крови (в этом, кстати, также участвует ЩЖ). Для этого прием пищи должен быть регулярным, должно быть уменьшение стрессов. Питание должно быть правильным: уменьшение рафинированных простых углеводов, что не дает скакать сахару вверх и вниз.
Нужно снизить мучное и кофеин. Если это не помогает, это также говорит о гипотиреозе. Такие больные плохо переносят крахмалистые овощи и фрукты из-за снижения инсулина. Нельзя не напомнить о связи ЩЖ и яичников: при повышении эстрогена почти всегда развивается гипотиреоз и болезнь Хашимото.
Эстроген подавляет выработку тиреоидных гормонов. Но параллельно с этим, повышает уровень гормонов стресса (опять связь!) – а они подавляют также выработку тироксина.
Эстрогенное доминирование помогает “образоваться” узелкам на щитовидке и эндометриозу, фибромиоме. Другая связь: ожирение при гипотиреозе – повышение эстрогена – снижение тироксина (порочный круг).
Кстати, избыток жира у мужчин превращает их тестостерон в эстроген, он неправильный, т.е. вредный.
Избыток эстрогена нарушает равновесие с прогестероном. Что в итоге? Разнос иммунитета. А если еще и барахлит печень, которая не может выводить избыток эстрогена – все растет, как снежный ком.
Чтобы предотвратить реабсорбцию эстрогенов в кишечнике, некоторые зарубежные исследователи рекомендуют ежедневно съедать 2 сырые моркови. Гипотиреоз ведет также к снижению лептина, который отвечает за нормальный вес.
Дефицит железа – еще фактор гипотиреоза. Подводя итог, можно понять, почему число больных гипотиреозом так растет. Все взаимосвязано – чем дальше в лес, тем толще партизаны, как говорят. Поэтому и считается, что если имеются проблемы с щитовидной железой – это надпочечниковая связь и надо лечить надпочечники.
Как быстро помочь надпочечникам?
Восстанавливать надпочечники надо постепенно, не меняя все сразу в один день:
- Ночной сон не позднее 23 часов.
- Снизить зерновые и крахмалистые продукты в рационе, поскольку это тяжелая пища для надпочечников.
Первая задача при гипотиреозе – питание. Сахар и кофеин – не ваш случай. Снизить их употребление – первый шаг.
Шаг №2 – достаточное количество белка. Белок отвечает за транспортировку гомонов ЩЖ к тканям. Белки должны быть и животные, и растительные (орехи, фасоль).
Шаг №3 – достаточное количество жира, поскольку жир и холестерин – предшественники гормонов. К полезным жирам относят: топленое масло, оливковое, льняное, авокадо, рыба, орехи, сыр, кокосовое молоко.
Шаг №4 – недостаток вит.Д3 (ниже 32 нг/мл), ПНЖК, железа, Se, Zn, вит.А и В, йода – их надо восполнять, но не таблетками, а продуктами. Источники йода: шпинат, яйца, кунжут, грибы, свекла, чеснок, хурма.
Шаг №5 – при тиреоидитеХашимото исключаются продукты с глютеном, потому что молекулы ткани ЩЖ почти одинаковы с клейковиной (глютен). Поэтому частота аутоиммунизации на ЩЖ может усилиться.Шаг №6 – увеличить продукты с глутатионом. Он является мощнейшим антиоксидантом, который укрепляет иммунитет и лечит болезнь Хашимото, смягчая аутоиммунные вспышки. Существуют продукты, которые способствуют выработке собственного глутатиона – это брокколи, спаржа, чеснок, яйца, шпинат, авокадо.
Шаг №7 – регуляция микрофлоры кишечника.
Шаг №8 – обследование и лечение патологий надпочечников, поскольку ЩЖ и они функционируют в паре.
Шаг №9 – избавление от стрессов любыми способами. Источников излучения (даже при прохождении рентгена старайтесь прикрывать зону шеи воротником.
Эти шаги – не план лечения, но помощи и профилактики, настрой на путь здоровья.
Наиболее частые патологии надпочечников
Болезнь Аддисона – развивается при недостатке гормонов коры надпочечников. Ее типичные проявления: одно из главных проявлений – изменение цвета кожи и слизистых — гиперпигментация.
Особенно это заметно в местах трения об одежду, на ладонных линиях, в области швов и рубцов, если таковые имеются, на гениталиях и вокруг ануса. Гиперпигментация возникает при первичности процесса.
Если надпочечники страдают вторично – пигментация не возникает.
Такое изменение кожи обусловлено выработкой АКТГ в ответ на падение гормонов коры. За АКТГ усиленно вырабатывается меланостимулирующий гормон, вызывающий потемнение.
При неправильном лечении происходит нарастание пигмента, и наоборот. В 5-25% случаев вместо пигментации появляется депигментация (витилиго) — «белый аддисонизм».
Утомляемость и потеря мышечных сил – другое проявление болезни и 100% больных. Это обусловлено снижением гликогена, который поддерживался ГКС и которых теперь становится мало. Мышечная масса теряется и человек худеет. У 90% больных снижается аппетит.
Появляются боли в животе, тошнота. Появляется тяга к соли. Дефицит минералокортикоидов ведет к потере натрия и воды, идет обезвоживание и сниженное АД. На этом фоне могут быть головные боли и головокружение. Нарушается МЦ у женщин, потенция у мужчин.
У половины больных могут быть нарушения психики.
Истощение желез
Истощение надпочечников чаще развивается на фоне стрессов. Симптомы:
- снижение активности, боли в суставах, сонливость днем и плохой сон ночью;
- выпадение волос и зубов;
- нервозность;
- чрезмерная усталость;
- трудности с утренним подъемом.
На практике это проявляется утренним желанием выпить кофе, съесть конфету после обеда.
Еще симптомы:
- Сверхчувствительность к солнцу со стороны глаз и зависимость от солнцезащитных очков. Для укрепления надпочечников нужно пребывать на улице во второй половине дня без очков.
- Щеки становятся впалыми – лечить их надо не коллагеном, а изменением питания и полноценным сном.
- Изменение пальцев на руках – кончики становятся пухлыми, на них имеются вертикальные линии.
- Бледные губы – они бледнеют не от возраста. Исключение глютена, сахара и кофеина – сделают ваши губы розовыми.
- Редкие волосы на ногах и руках.
- Слабость мышц поясницы, боли в коленях.
Также среди симптомов:
- раздражение по мелочам;
- сложность концентрации;
- снижение иммунитета;
- наличие язвы ДПК или желудка;
- постоянное чувство усталости, независимо от количества сна.
Недостаточность коры надпочечников – развивается на фоне болезней гипофиза; инфекции. Симптомы:
- потеря аппетита и снижение веса;
- тошнота, рвота и пятна на коже;
- увеличение диуреза;
- гипогликемия;
- проблемы ЖКТ.
Стресс — надпочечники — ДТЗ
ДТЗ или базедова болезнь – аутоиммунное заболевание. Ее вызывает или ухудшает стресс. Эта связь была описана еще в 1825г. Парри. Например, очень часто во время войны у сбежавших из концлагерей развивался гипертиреоз.
Что же происходит во время стресса? Стрессовое событие заставляет организм «включать» режим выживания. Уровень различных гормонов также меняется. Например, надпочечники начинают усиленно вырабатывать кортизол. Это нужно организму для преодоления ситуации. После кризиса все системы нормализуются.
Если стресс длится долго, надпочечники вынуждены перестроиться и выделяют кортизол постоянно, чтобы организм работал нормально. Постепенно они устают и развивается СУН – синдром усталости надпочечников. А вот это ведет к развитию гипертиреоза. При ослаблении надпочечников организм начинает разрушаться.Чтобы замедлить это разрушение, ЩЖ будет также замедляться – замедлять метаболизм. В результате появляется гипотиреоз. На последнем этапе такой усталости говорят о такой патологии, как надпочечниковая недостаточность. Следствием этого становится метаболический синдром.
Последствия СУН
Усталые надпочечники не могут контролировать кортизол. Это не дает выводиться из организма эстрогену. Он увеличивает особый глобулин ЩЖ, к которому прикрепляются гормоны ЩЖ и это делает их неактивными. Организм не может их использовать и их уровень в крови падает. Этим и объясняется схожесть симптомов гипотиреоза и СУН.
