Толщина Воротникового Пространства
Толщина воротникового пространства в 12 недель: норма, отклонения, как выглядит по УЗИ. Толщина воротникового пространства и толщина шейной складки
Пренатальный скрининг — это комбинированное биохимическое и ультразвуковое исследование, включает в себя анализ крови на основные гормоны беременности и УЗИ плода с измерением некоторых величин.
Стандартным обследованием при беременности является только плановое УЗИ, скрининг обычно проводят либо при желании беременной женщины удостовериться в правильном развитии ребенка, либо по назначению врача при риске возникновения хромосомных патологий плода.
В группу риска входят беременные:
- старше 35 лет, возраст отца старше 40 лет;
- младше 18 лет;
- имеющие в роду генетические заболевания;
- с замершей беременностью в прошлом, рождением мертвого ребенка и/или с неоднократными самопроизвольными выкидышами;
- переболевшие в первом триместре вирусными или инфекционными заболеваниями;
- принимающие опасные для плода препараты;
- зачавшие ребенка от родственника.
Задача пренатального скрининга выявить беременных женщин группы высокого риска по рождению детей с хромосомными болезнями и врожденными пороками развития.
При расчете риска учитывается возраст, толщина воротникового пространства и биохимические маркеры крови (β-hCG и PAPP-A) беременной женщины (берется из вены).
Когда проходят
Сроки проведения УЗИ скрининга устанавливает гинеколог, ведущий беременность. Чаще всего его назначают с 10 по 13 неделю после зачатия. Несмотря на небольшие сроки, анализы точно показывают наличие хромосомных расстройств у будущего ребенка.
Что входит
В ходе УЗИ диагност выясняет количество плодов, срок беременности, снимает размеры эмбриона: КТР (копчико-теменной размер), БПР (бипариетальный размер головы), величину шейной складки, носовой косточки и прочее.
Согласно этим данным можно узнать, как развивается плод в утробе матери.
В период первого триместра измеряют:
- Бипариетальный размер (БПР) головы — указывает на развитие головного мозга. Измеряется от виска до виска. Эта величина увеличивается пропорционально сроку беременности. Превышение нормы БПР головы ребенка говорит о: крупном плоде, скачкообразном росте эмбриона (выравнивается со временем), наличии опухоли головного мозга (несовместимые с жизнью), водянке головного мозга (лечится антибиотиками, которые принимает мать). БПР может быть меньше нормы при недоразвитии головного мозга или отсутствии некоторых его участков.
- Копчико-теменной размер (КТР) — это один из важнейших показателей развития эмбриона. КТР – это размер от копчика до темечка, без учета длины ножек.
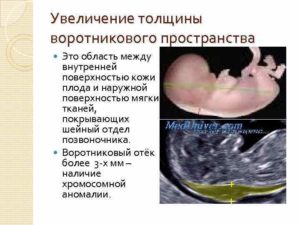
- Толщина воротникового пространства (ТВП) или размер «шейной складки» — это основной показатель, который при отклонении от нормы указывает на хромосомное заболевание (синдром Дауна, синдром Эдвардса или другое).
- Такие органы и части тела, как кости свода черепа, бабочка, костный и мышечный скелет, позвоночник, кости конечностей, передняя брюшная стенка, желудок, мочевой пузырь. На этом сроке они уже хорошо просматриваются.
- Частота сердечных сокращений (ЧСС) плода с 11 недели и до конца беременности — 140-160 ударов в минуту (не зависит от пола). ЧСС плода ниже нормы (85-100 уд./мин) или выше нормы (более 200 уд./мин) — тревожный признак, при котором назначается дополнительное обследование и при необходимости лечение.
- Оценка жизнедеятельности ребенка. Двигательную активность просто отмечают как «определяется».
- Желточный мешочек, хорион и амнион.
- Осматривается стеки и шейка матки, ее зев должен быть закрыт.
- Доплерометрия венозного протока. В 11–13 (+6) недель беременности нарушение кровотока в венозном протоке сочетается с наличием у плода хромосомной патологии или пороков сердца, и является признаком возможного неблагоприятного исхода беременности.
Биохимический скрининг I триместра включает определение уровня свободного b-ХГЧ и протеина-А плазмы крови — PAPP-A. Это два гормона беременности и при нормальном развитии малыша они должны соответствовать норме.
Отклонение от нормы некоторых параметров при первом скрининге не дает повода для волнений, просто беременность в будущем должна наблюдаться более пристально, и только после второго скрининга можно говорить о риске развития пороков у ребенка.
Оценка толщины воротниковой зоны
Определение толщины воротникового пространства (величина шейной складки, ТВП) — один из важнейших и довольно точных методов ранней диагностики хромосомных аномалий и других пороков развития. Именно этот эхографический маркер стал «золотым стандартом» на сроке 11—14 недель.
Общие сведения
Воротниковое пространство — это подкожное скопление жидкости в щелевидном участке между кожей, мышцами и связками на позвоночнике в задней части шеи. На УЗИ отображается как анэхогенная (черная) полоса. Оценка ТВП информативна на сроках от 11 до 14 недель, при КТР 45-84 мм, так как в дальнейшем скопление подкожной жидкости рассасывается.
Для измерения ТВП необходимы следующие условия:
- положение лежа для беременной;
- плод располагается в удобном положении для исследования (боковое положение наиболее подходит для анализа профиля);
- срок беременности 10-14 недель;
- копчико-теменной размер (КТР) от 45 до 84 мм.
До 10 недели плод еще слишком маленький, поэтому оценка ТВП не производится, а после 14 недели лимфатическая система всасывает излишки скопившейся жидкости и увеличение ТВП, как правило, не диагностируется.
Как выглядит на УЗИ
В начале исследования врач измеряет длину ребенка, то есть его КТР. Это крайне необходимо, потому что ТВП меняется в зависимости от срока беременности.
Потом эхографист выводит на экран верхнюю часть туловища и головку в боковой проекции, при этом в одном срезе должны быть одновременно кости и кожа спинки носа, полости 4 желудочка и кость верхней челюсти.
Специалист увеличивает на мониторе область шеи. Затем измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Жидкость на экране окрашена черным цветом, а кожа и мягкие ткани — белым.
После измерений врач сравнивает полученный результат с нормами.Во время проведения измерения головка ребенка должна находиться в нейтральном положении. Если она слишком запрокинута назад, то можно получить завышенные измерения, и наоборот, если подбородок сильно поджат к груди, то измерения будут ниже реального значения.
Норма параметров
Величина ТВП сама по себе ничего не значит, это не окончательный диагноз, просто существует риск. Высокая вероятность развития хромосомной патологии подкрепляется плохими результатами анализов крови на гормоны и при величине шейной складки более 3 мм.
ТВП плода по неделям в таблице
| Срок беременности, недели | ТВП, мм | ||
| нижняя граница нормы | среднее значение | верхняя граница нормы | |
| 10 — 11 | 0,8 | 1,5 | 2,2 |
| 11—12 | 0,8 | 1,6 | 2,2 |
| 12 — 13 | 0,7 | 1,6 | 2,5 |
| 13 — 14 | 0,7 | 1,7 | 2,7 |
| 14 — 15 | 0,8 | 1,8 | 2,8 |
Если у будущего ребенка во время УЗИ выявлено ТВП больше нормы, не стоит сразу впадать в панику, так как этому может быть много причин, в том числе и совершенно здоровое его состояние.
Особенности ТВП по неделям:
- 12 недель. Это самый информативный этап для определения различных патологий и отклонений в развитии плода, а также течения беременности в целом. Скопление жидкости на двенадцатой неделе не должно превышать 3 миллиметров, минимальный размер составляет 0,7 мм. Важно иметь в виду, что данные могут варьироваться в зависимости от расположения головки: она может быть прижата к груди, повернута в сторону.
- Нормальные показатели ТВП в 13 недель составляют в среднем 1,7 мм. При значении больше 2,7 мм у плода в сроке 13 недель возрастает риск развития хромосомных заболеваний или врожденных пороков развития. Например, при синдроме Тернера значение ТВП примерно на 8 мм больше среднего нормального значения ТВП для здоровых плодов.
- В норме после 14 недели беременности зона шейной складки начинает постепенно уменьшаться. Если ТВП продолжает увеличиваться, это указывает на высокую вероятность инфекционного заражения ребенка или наличия у него генной патологии. При этом необходимо исследовать кровь беременной женщины в первую очередь на наличие токсоплазмоза, цитомегаловируса и парвовируса В 19.
Таким образом, УЗИ, а в частности измерение ТВП, помогают установить и в некоторых случаях предупредить рождение детей с хромосомными патологиями. Поэтому женщинам крайне не рекомендуется избегать прохождения 1-го скрининга.
Возможные отклонения
При увеличенной ТВП женщина заносится в группу риска. В зависимости от остальных показателей это будет группа средней или высокой степени.
Самые распространенные отклонения, с которыми связывают расширение ТВП — хромосомные:
- синдром Дауна (трисомия по 21 хромосоме);
- синдром Патау(трисомия по 13 хромосоме);
- синдром Тернера (отсутствие одной из X хромосом);
- синдром Эдвардса (трисомия по 18 хромосоме).
Трисомия — это наличие дополнительной хромосомы в кариотипе человека, оно приводит к различным отклонениям в развитии.
Кроме того, расширение ТВП бывает более чем при 50 различных пороках развития и при внутриутробной гибели плода. У плодов с нормальным кариотипом и увеличением ТВП возрастает риск преждевременных родов, пороков сердца и других аномалий.
Тем не менее, большое число случаев с увеличенной ТВП заканчивается появлением на свет здоровых малышей.
Причин, которые ведут к увеличению количества жидкости в шейной области и расширению ТВП у плода, множество.
К этому могут приводить:
- анемия;
- нарушения работы сердца;
- патологии развития соединительной ткани;
- застойные явления крови в верхних отделах туловища;
- нарушения оттока лимфы;
- морфологические (касающиеся строения) аномалии лимфатической системы;
- гипопротеинемия;
- инфекции (токсоплазмоз, цитомегаловирус, парвовирус);
- нарушения строения скелета.
При неблагоприятном результате женщине рекомендуется проходить УЗИ каждые четыре недели для отслеживания роста или, напротив, уменьшения жидкости в шейном отделе. Кроме того, будущим матерям, попавшим в группы риска, для уточнения вероятных патологий назначается консультация генетика.
Врач изучает анамнез, высчитывает риски, учитывая:
- показатели УЗИ;
- результат анализа крови;
- возраст матери.
При увеличенном ТВП может быть назначен дополнительный анализ крови и повторное УЗИ.
Если результаты подтверждаются при вторичном обследовании (и риски соотносятся 1:300), рекомендованы дальнейшие исследования:
- амниоцентоз (забор околоплодных вод);
- хорионобиопсия (взятие на анализ клеток хориона, которые в дальнейшем формируют плаценту);
- плацентобиопсия (сбор плацентарных клеток);
- кордоцентез (взятие на анализ пуповинной крови либо материала из ворсинок эмбриона).
Результаты этих процедур дают стопроцентную ясность на наличие патологий ТВП у плода. Но их проведение сопряжено с рисками. Ранний амниоцентез (до 15 недель) может стать причиной выкидыша, поэтому его проводят только при очень высоком риске генетических патологий. Однако это единственный точный метод диагностики, в отличие от УЗИ и тройного теста.
Следует помнить, что эти методы обследования производятся только с согласия беременной, и каждая женщина имеет право отказаться от их проведения.
После полученных данных беременность сохраняется, либо даются рекомендации на прерывание по медицинским показаниям. Выбор остается за будущими родителями.Таким образом, определение ТВП является основополагающим при УЗИ первого триместра, так как дает возможность вовремя диагностировать хромосомную патологию плода и принять правильное и взвешенное решение по поводу каждой конкретной беременности.
Оценка толщины носовой кости
Развитие кости носа относится к одной из основных оценок состояния эмбриона. Именно УЗИ помогает обнаружить возможную аномалию на начальных этапах беременности.
У плода с хромосомной аномалией окостенение происходит позже, чем у здорового. Поэтому, если имеются отклонения в развитии эмбриона, носовая косточка при первом скрининге либо отсутствует (в 11 недель), либо ее величина слишком мала (с 12 недели).
Длину косточки сопоставляют с нормативным значением с 12 недели беременности, на 10-11 неделе врач указывает лишь не ее наличие или отсутствие.
Толщина шейной складки норма
Толщина воротникового пространства представляет собой кожную складку позади шеи, где скапливается жидкость. Считается, что незначительное количество жидкости в шейной области характерно для всех детей во внутриутробном развитии. Размер этой складки измеряется в диагностических целях, важен не сам факт наличия жидкости в подкожном пространстве шеи, значение имеет его количество.
Так, у детей с синдромом Дауна жидкость в воротниковом пространстве значительно превышает существующие нормы. Помимо этого, при синдроме Дауна наблюдается повышенная складчатость кожи, такое состояние также характеризуется накапливанием жидкости в этой зоне. Точность такого диагноза можно подтвердить лишь после проведения дополнительных исследований.
ТВП на УЗИ
Необходимо понимать, что с помощью данного показателя выявляется не само заболевание, а определяется лишь степень вероятности его появления у ребенка.
При выявлении отклонений от нормы этого показателя беременная женщина может быть направлена на консультацию к генетику, который, исходя из результатов всех исследований, определит степень риска и при необходимости рекомендует проведение биопсии хориона.
Каким образом определяется показатель ТВП?
Измерение ТВП осуществляется методом УЗИ, которое проводится трансвагинальным, либо трансабдоминальным способом. Оптимальным сроком ультразвукового измерения этого показателя является 12 недель беременности.
Необходимость соблюдения таких сроков обуславливается тем, что ранее или позднее данных сроков исследование по определению ТВП не будет иметь диагностической ценности, поскольку данные, полученные в результате исследования, будут недостоверными. Сложность определения ТВП до 12 недель связана с малым размером ребенка.
КТР плода
Прежде, чем измерить данный показатель, врач должен точно определить срок беременности. Для определения срока измеряется КТР плода (копчико-теменной размер). Правильное измерение ТВП предполагает соблюдение трех условий:
- проведение УЗИ в 12 недель беременности;
- строгое соблюдение сагиттальной плоскости, вдоль которой будет производиться сканирование;
- КТР должен составлять 45 — 84 мм.
На результаты исследования могут повлиять различные факторы, способные исказить полученные данные. В качестве таких факторов могут быть:
- профессионализм врача УЗИ диагностики, который будет проводить исследование;
- состояние аппаратуры, с помощью которой проводится исследование;
- четкость и размер изображения на мониторе аппарата;
- несвоевременное проведение УЗИ;
- если измерение проводится не по внешнему, а по внутреннему контуру шейной складки;
- занимаемое положение головы плода при проведении УЗИ.
Положение плода во время проведения УЗИ может повлиять на результаты измерения толщины воротниковой зоны. Так, разгибание головы ребенком может увеличивать данный показатель на 0,6 мм. Если же во время УЗИ малыш прижал подбородок к груди, то может отмечаться уменьшение этого показателя примерно на 0,4 мм.
Какие значения ТВП считаются нормальными?
Толщина зоны воротникового пространства в норме должна быть не более 2,7 мм.
| Верхняя граница | Средние значения | Нижняя граница | |
| 10 недель (0-6 дней) | 2.2 | 1.5 | 0.8 |
| 11 недель (0-6 дней) | 2.2 | 1.6 | 0.8 |
| 12 недель (0-6 дней) | 2.5 | 1.6 | 0.7 |
| 13 недель (0-6 дней) | 2.7 | 1.7 | 0.7 |
Таким образом, норма показателей ТВП колеблется в следующих пределах:
- с 10 по 11 неделю – до 2,2 мм;
- 12 недель – до 2,5 мм;
- 13 недель – до 2,7 мм.
Вероятность риска хромосомных заболеваний усиливается соответственно увеличению показателей размера воротничковой складки.
Возраст беременной женщины также может повышать риски: чем она старше, тем выше риск развития отклонений у ребенка.
Носовая кость и воротниковое пространство
При утолщении необходимо также обратить внимание на размер носовой кости, поскольку при хромосомных отклонениях параметры носовой кости у плода не соответствуют сроку беременности, они в несколько раз меньше нормы.
Кроме того, при подозрении на хромосомные заболевания отмечается короткая верхняя челюсть, что приводит к сглаживанию контура лица. Это также является дополнительным диагностическим признаком такого рода отклонений.
Расшифровка результатов осуществляется с помощью специальной программы. Для определения риска вносятся данные относительно возраста женщины и показатели размеров воротничковой складки, в результате определяется степень вероятности риска.
Практика показывает, что такое утолщение шейной складки не является гарантией рождения ребенка с аномалиями развития.
В таких случаях достаточно часто рождаются здоровые дети, несмотря на то, что был выявлен определенный риск.
Тем не менее показатель ТВП является весьма достоверным, поскольку, согласно статистике, у 75% детей с синдромом Дауна патология была обнаружена при измерении толщины воротниковой зоны.Таким образом, измерение показателя воротниковой зоны в 1-м триместре является одной из первостепенных задач проведения УЗИ беременности. Своевременное диагностирование хромосомных патологий позволит принять решение относительно перспектив развития беременности.
Какие патологии выявляет ТВП?
Эти патологии обусловлены трисомией – наличием лишней хромосомы (синдромы Дауна, Эдвардса, Патау) и моносомией – отсутствием одной хромосомы (синдром Тёрнера).
Синдром Дауна характеризуется наличием трисомии – вместо 46 у ребенка имеется 47 хромосом.
Синдром Эдвардса представляет собой хромосомную патологию, сочетающую в себе целый комплекс пороков развития (пороки сердца, почек, мозга и т.д.).
Это заболевание характеризует глубокая степень умственной отсталости, ярко выраженные внешние дефекты. Причина возникновения этого заболевания в трисомии 18 хромосомы – наличие лишней копии хромосомы.
Вероятность возникновения таких хромосомных заболеваний напрямую связана с увеличением размера ТВП.
Если показатели на 12 неделе отличаются от нормы, женщина включается в группу риска и ей назначается комплексное обследование.
Оно включает в себя УЗИ, анализ крови на бета-ХГЧ и РРАР-А, возрастной скрининг и пренатальное кариотипирование. После такого полного обследования даётся заключение с отметкой о степени риска по аномалиям хромосом.
Если в результате обследования определился высокий риск, беременной женщине рекомендуется процедура амниоцентеза. Суть её заключается в заборе околоплодных вод с целью определения хромосомного набора у плода. Хромосомный набор может быть определён также с помощью такого метода, как кордоцентез. В этом случае для анализа берётся кровь из пуповины.
При выявлении патологий, не связанных с хромосомными отклонениями, беременность должна протекать в рамках нормы. Если же выявляются тяжёлые пороки, которые не совместимы с жизнью, женщине рекомендуется искусственное прерывание беременности. Если же был выявлен синдром Дауна, то семья вправе самостоятельно принимать решение о продолжении беременности.
ТВП
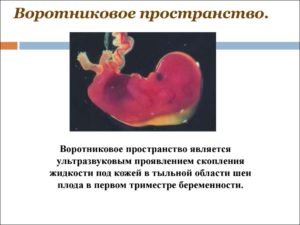
Особое внимание при проведении УЗИ в первом триместре обращают на толщину воротникового пространства (ТВП), величина которой соотносится с наличием хромосомных заболеваний плода (прежде всего, это касается синдрома Дауна).
Поэтому определение ТВП вкупе с биохимическими маркерами на сегодняшний момент является одним из основных критериев формирования группы риска по хромосомной патологии.
Воротниковое пространство – это область между внутренней поверхностью кожи шеи плода и наружной поверхностью мягких тканей, которые покрывают шейный отдел позвоночника. Измерение ТВП проводится при следующих обязательных условиях:
- строго сагиттальном сканировании плода/эмбриона (сагиттальная плоскость идет спереди назад и делит тело человека на две симметричные части);
- срок беременности 10-14 недель при численных значениях копчико-теменного размера (КТР) от 45 до 84 мм.
важноДо 10 недели плод еще слишком маленький, поэтому оценка ТВП неправомочна, а после 14 недели лимфатическая система всасывает излишки скопившейся жидкости и увеличение воротникового пространства, как правило, не диагностируется.
Кроме строгих правил, которые должны соблюдаться в 100% случаев, имеется ряд факторов, влияющих на чистоту измерения:
- Индивидуальные особенности (квалификация врача и класс аппаратуры);
- Изображение плода должно составлять не менее 2/3 от общей эхографической картины;
- Положение головы плода во время исследования (разогнута, прижата к груди, нейтральное положение);
- Измерение следует проводить по внутреннему контуру воротникового пространства;
- Определение амниотической оболочки (внутренняя поверхность плодных оболочек, которая покрывает плод и околоплодные воды) и пуповины для исключения ложноположительных результатов. Петли пуповины могут быть неправильно включены в результаты измерения, или за ТВП можно ошибочно принять расстояние между шеей плода и стенкой амниотической полости. Избежать диагностических ошибок позволяет цветное допплеровское картирование (ЦДК), используемое для визуализации кровотока в сосудах пуповины. Дифференцировка стенок амниона от кожи возможна при наличии двигательной активности плода.
Кроме синдрома Дауна увеличение ТВП может свидетельствовать и о других врожденных пороках развития (ВПР), которые манифестируют (проявляются) только в поздних сроках беременности. Поэтому при отклонении данного показателя необходимо обратить особое внимание на анатомию плода при УЗИ в 20-24 недели и 32-34 недели.
Определение ТВП с помощью УЗИ
Во время беременности женщины проходят ультразвуковое исследование и с помощью него определяют ТВП. Процедура назначается один раз в триместр и нацелена она на выявление патологий.
Для их определения у плода измеряются эхографические маркеры. Полученные параметры соотносятся с нормой.
Наиболее важным является исследование в первом триместре, далее данные маркеров теряют актуальность.
В период первого триместра измеряют:
- длину конечностей;
- кости профиля;
- толщину воротникового пространства.
Для реализации последнего из перечисленных замеров врач-узист с помощью датчика направляет звуковую волну на область шеи под затылком или на первый позвоночник и снимает показатели.
В этом месте, между кожной и костной тканями у эмбриона скапливается подкожная жидкость. Ее наличие может указывать как на нормально развивающуюся беременность, так и на отклонения у будущего ребенка.
Позже количество жидкости постепенно уменьшается, и результат исследования теряет свою информативность.
Для точной диагностики, при измерении толщины воротникового пространства необходимо соблюдать несколько условий:
- Беременная находится в положении лежа;
- Плод располагается в удобном положении для исследования. Подходящим считается боковое положение, когда можно проанализировать профиль. Если нужная позиция не занята, то проводится трансвагинальное исследование.
- Соотношение копчико-теменного размера;
- Соблюдение сроков диагностики;
Кроме того, специалист должен быть компетентен в вопросе ТВП. А также большую роль играет аппарат, с помощью которого проводится диагностика.
При измерении воротника также соблюдаются два правила:
- Учет толщины амниотической оболочки;
- Использование доплера.
Нормы толщины воротникового пространства
Медицинская статистика по значениям толщины воротникового пространства на различных сроках беременности представлена в следующей таблице.
| Срок беременности, недели | Толщина воротникового пространства, мм | ||
| 5-й процентиль | 50-й процентиль | 95-й процентиль | |
| 10 недель 0 дней — 10 недель 6 дней | 0.8 | 1.5 | 2.2 |
| 11недель 0 дней — 11 недель 6 дней | 0.8 | 1.6 | 2.2 |
| 12 недель 0 дней – 12 недель 6 дней | 0.7 | 1.6 | 2.5 |
| 13 недель 0 дней — 13 недель 6 дней | 0.7 | 1.7 | 2.7 |
ВажноЗа отклонение от нормы принимаются значения, превышающие 95-й процентиль.
Вероятность хромосомных аномалий прямо пропорциональна увеличению ТВП, при этом чаще всего встречаются такиепатологии, как:
Трисомия – это наличие дополнительной хромосомы, а моносомия – отсутствие хромосомы в хромосомном наборе. Зависимость хромосомных аномалий от величины ТВП (исследование P. Pandya) представлена в таблице.
| Величина ТВП, мм | Частота хромосомных аномалий, % |
| 3 | 7 |
| 4 | 27 |
| 5 | 53 |
| 6 | 49 |
| 7 | 83 |
| 8 | 70 |
| 9 | 78 |
Если ТВП не в норме
На сегодняшний момент оптимальным для формирования группы риска по хромосомным аномалиям является комбинированное обследование, включающее определение ТВП по УЗИ, анализ биохимических маркеров (β-ХГЧ PAPP-A в сыворотке крови беременной) и возрастной скрининг.
После него выносится заключение, в котором отмечается риск по хромосомным аномалиям (например, комбинированный риск по синдрому Дауна 1:300). При наличии высокого риска женщине рекомендуется произвести амниоцентез (забор околоплодных вод) для определения хромосомного набора плода.
Также может быть предложен кордоцентез (забор пуповинной крови) или хорионбиопсия (забор материала из ворсин хориона).
ИнформацияСледует помнить, что эти методы обследования производятся только с информированного согласия беременной, и каждая женщина имеет право отказаться от них!
При нормальном хромосомном наборе (23 пары хромосом) беременность пролонгируется в обычном режиме. При наличии тяжелых хромосомных заболеваний, которые несовместимы с жизнью, женщине настоятельно рекомендуется прервать беременность.
При наличии синдрома Дауна семья может самостоятельно принять решение о дальнейшей судьбе будущего ребенка (пролонгировать беременность, либо прервать ее). Таким образом, определение ТВП является основополагающим при УЗИ первого триместра, так как дает возможность вовремя диагностировать хромосомную патологию плода и принять правильное и взвешенное решение по поводу каждой конкретной беременности.
Если толщина воротникового пространства увеличена
При увеличенной ТВП женщина заносится в группу риска. В зависимости от остальных показателей это будет группа средней или высокой степени. Самые распространенные отклонения, с которыми связывают расширение ТВП — хромосомные:
- Синдром Дауна
- Синдром Патау
- Синдром Тернера
- Синдром Эдвардса.
Кроме неверного количества хромосом повлиять на размер шейной складки могут:
- Пороки сердца
- Неправильная циркуляция лимфы
- Аномалии в развитии соединительных тканей
- Отклонения в формировании костных структур
Также это может быть связано с осложненным течением беременности:
- Анемия
- Таксоплазмоз
- Цитомегаловирус
- Парвовирус.
При неблагоприятном результате женщине рекомендуется проходить УЗИ каждые четыре недели для отслеживания роста или, напротив, уменьшения жидкости в шейном отделе. Кроме того, будущим матерям, попавшим в группы риска, для уточнения вероятных патологий назначается консультация генетика.
Специалист изучает анамнез, высчитывает процент вероятности соотнося:
- показатели УЗИ;
- результат биохимического анализа крови;
- возраст матери.
При увеличенном ТВП Может быть назначен дополнительный анализ крови и повторное обследование ультразвуковым исследованием. При вторичном подтверждении и соотношении рисков 1:300 рекомендуются дальнейшие исследования:
- Амниоцентоз. Забор оклоплодных вод;
- Хорионобиопсия. Взятие на анализ клеток, формирующих плаценту;
- Плацентобиопсия. Сбор плацентарных клеток;
- Кордоцентез. Взятие на анализ пуповинной крови либо материал из ворсинок эмбриона.
Результат каждой процедуры, в отличие от предыдущих дает стопроцентную ясность на наличие патологий ТВП у плода.
После получения данных беременность пролонгируется либо даются рекомендации на прерывание по медицинским показаниям. Выбор остается за будущими родителями.
Особенности толщины воротникового пространства в 12 недели
На двенадцатой неделе эмбрион уже прошел три месяца развития и основные маркеры, по которым можно сделать выводы о его развитии, видны специалисту. Это самый информативный этап для определения различных патологий и отклонений в развитии плода, а также в течение беременности в целом. Каждый параметр имеет свои данные, которые соотносятся с таблицей нормы.
Что касается воротниковой зоны, то ее толщина также имеет показатели с определенными рамками. Скопление жидкости, дающее складку на двенадцатой неделе не должно превышать 3 миллиметров, минимальный размер составляет 0,7 мм. Важно иметь в виду, что данные могут варьироваться в зависимости от расположения головки плода: прижата она к груди, повернута в сторону и т. п.
Особенности ТВП в 13 и 14 недель
Во втором триместре, на 13-14 неделе беременности шейная складка уменьшается в своем размере. Показатель постепенно становится неактуальным.
На 13 неделе в бланк с данными малыша, в строке с данными о ТВП может быть поставлен показатель от 1,7 до 4 мм.
Эти цифры входят в рамки принятого и риск развития патологии у эмбриона или осложнения беременности у матери сводится к минимальному проценту.
Расширение воротниковой зоны не всегда говорит о развитии проблем у плода. Важно знать, что его размеры всегда соотносятся с показателями других эхографических маркеров, получаемых при ультразвуковом исследовании. Если же все-таки размеры ТВП вышли за границы нормального, отчаиваться не стоит.
Причин может быть множество. В каждом конкретном случае их определяет специалист с конкретной квалификацией. И в зависимости от выявленных аномалий могут быть назначены дальнейшие действия. Стоит не забывать, что результат замера воротниковой зоны актуален только на протяжении первого триместра.
Старайтесь не упустить это время.
Твп плода по неделям в таблице, о чем свидетельствуют отклонения от нормы толщины воротникового пространства
Каждая женщина, узнав о своей беременности, думает только о хорошем и с нетерпением ждёт появления долгожданного малыша на свет. Но наступает первое УЗИ, и порой оказывается, что некоторые параметры плода выходят за пределы нормы. И один из таких важных маркеров — толщина воротникового пространства. Как же правильно измеряется ТВП? Что делают медики, если этот показатель повышен?
Что за показатель — ТВП
Аббревиатура ТВП в медицине расшифровывается как «толщина воротникового пространства».
Любой плод на задней части шеи имеет продолговатый участок, заключённый между кожей и мышцами со связками. До определённого срока в первом триместре он заполнен жидкостью — это и есть ТВП.В первом триместре складка между кожей и мышцами у плода заполнена жидкостью
Начиная с 10 гестационной недели этот параметр у будущего ребёнка имеет свои определённые значения (до этого времени плод имеет слишком маленькие размеры, чтобы оценивать данный маркер). Превышение ТВП по сравнению с нормативными показателями может указывать на те или иные отклонения в развитии малыша (в том числе очень серьёзные).
С 10 по 14 неделю значение ТВП у конкретного ребёнка последовательно увеличивается — на 1–2 мм еженедельно. После же 14 недели жидкость в пространстве «воротника» начинает постепенно рассасываться и впоследствии вовсе исчезает, так что обнаружить патологию становится уже сложнее.
В отдельных редких случаях жидкость трансформируется в отёк шеи либо гигрому.
На каком сроке и как делается УЗИ
Фиксируется ТВП с помощью планового УЗИ на сроке от 11 до 14 недель (для многих будущих мам оно становится первым при данной беременности). Как правило, исследование бывает абдоминальным, но иногда требуется трансвагинальное, если плод плохо просматривается.
На такое УЗИ направляются абсолютно все беременные женщины, даже без наличия каких-либо специальных показаний.
Врач оценивает ТВП во время ультразвукового исследования
Перед тем как оценить ТВП, доктор обязательно измеряет КТР плода, или его длину. Это позволяет уточнить срок беременности, ведь на ранних сроках размеры у всех малышей ещё практически одинаковы.
Затем врач-узист выводит на монитор компьютера верхнюю часть туловища (головка и верх грудной клетки) в строго боковой проекции и с помощью масштабирования увеличивает шейную область. После этого измеряется максимальная толщина скопления жидкости под кожной поверхностью.
На экране аппарата УЗИ она отображается тёмным цветом (в то время как непосредственно ткани плода — белым). После получения результата врач сравнивает его с установленными нормами.
Чтобы измерить ТВП, узист выводит верхнюю часть тела плода в боковой проекции и приближает область шеи
В боковой проекции также должны оказаться спинка носа, кость верхней челюсти, полость 4 сердечного желудочка. Ведь, например, аномалии строения носовой кости также могут указывать на нарушения в развитии плода.
Факторы, обуславливающие качество измерений
Чтобы определение ТВП на УЗИ было максимально достоверным, требуется соблюдение определённых правил:
- Головка плода должна находиться нейтрально, на одном уровне с туловищем. Ведь если она чересчур запрокинута назад, то значение может оказаться завышенным (вплоть до 0,4 мм).
Если же подбородок излишне прижат к груди, то, напротив, — на столько же заниженным. Кроме того, ребёнок не должен быть прижат к матке. Поэтому вполне вероятно, что врачу придётся подождать, пока малыш расположится нужным образом. Либо доктор может слегка надавить на живот мамы, предложить ей покашлять.
Между тем, многие УЗИ-исследования проходят «на потоке», особенно бесплатные, когда в очереди сидят два десятка беременных, так что данное требование не всегда выполняется, что приводит к ошибкам и как следствие напрасным переживаниям у женщин.
- Для замера нужно выбирать самую широкую часть шейной складки.
- Проходить УЗИ необходимо строго в рекомендуемый период, лучше всего в 12 недель (при выявлении повышенного значения ТВП его можно будет посмотреть ещё раз через 1–2 недели).
- Для исследования следует выбирать высококвалифицированного специалиста, основываясь на личном опыте предыдущей беременности, отзывах знакомых.
Повторные УЗИ лучше делать у него же (сведения будут наиболее достоверными).
- Большую роль играет качество аппаратуры, а также величина изображения: рекомендован масштаб 2/3 от картины УЗИ.
Причины увеличения ТВП у плода
Увеличение количества жидкости в складке шеи у плода, а, следовательно, и расширение данной зоны, может быть вызвано многими причинами. Часть из них связана с хромосомными нарушениями:
- Синдром Дауна. Причина — одна лишняя хромосома (47 вместо положенных 46 за счёт трёх 23 хромосом).
Проявляется в виде аномального строения лица, скелета, недоразвития органов и психики.
- Синдром Патау. Также 47 хромосом (отмечается три 13 хромосомы). У ребёнка будет недоразвитие головного мозга и ряда внутренних органов, также аномальное строение лица, большее количество пальцев на конечностях.
- Синдром Тернера.
Причина — наоборот, недостаток хромосом, присутствует только одна Х хромосома. Аномалия бывает только у девочек и проявляется в виде низкого роста, щитоподобной грудной клетки, крыловидных складок на шее, деформации локтей, ушных раковин, пигментации кожи, различной степени умственной отсталости и прочих признаков.
Дети, страдающие данными хромосомными заболеваниями, часто умирают в первые годы после рождения. В будущем они обычно являются бесплодными.
Другие возможные причины повышенного ТВП (не обусловленные хромосомными аномалиями):
- Пороки сердца (включая не совместимые с жизнью после рождения).
- Анемия.
- Отклонения в строении скелета, формировании соединительной ткани.
- Гипопротеинемия. Это сниженное количества белка в плазме крови.
- Нарушения в работе лимфатической системы.
Многие данные аномалии вызывают инфекции, попадающие в организм беременной женщины на ранних сроках (например, цитомегаловирус или тоскоплазмоз).
Радует тот факт, что иногда повышенный показатель ТВП представляет собой просто индивидуальную особенность развития ребёнка, которая никак не проявляет себя после рождения. На свет появляются абсолютно здоровые малыши.
Таким образом, если у будущей мамы зафиксировано превышение ТВП, ей не нужно сразу сильно расстраиваться, тем более если данный параметр не слишком сильно превышает норму.
Иногда повышенное ТВП является просто особенностью развития плода и не связано ни с какими патологиями
Между тем значительное превышение с большой долей вероятностью может указывать именно на хромосомную аномалию.
К примеру, если увеличение ТВП, например, на 13 неделе составляет 3–4 мм, то вероятность наличия у ребёнка синдрома Дауна составляет 7%, при 5–6 мм — соответственно уже 53%, а при 9 мм и свыше — уже целых 78%.
Дальнейшие действия медиков при повышенном ТВП
Если у плода обнаружилась повышенная ТВП, то врачи назначают будущей маме ещё одно ультразвуковое исследование через одну либо две недели (вот почему лучше делать первый замер пораньше — на сроке 12 недель).
Помимо этого, женщине рекомендуется сделать анализ крови на выявление риска хромосомных заболеваний: определение количества вещества PAPP-A и свободный бета-ХГЧ, их содержание у плодов с неправильным хромосомным набором будет отличаться от нормы. Также врач может исследовать пуповинную жидкость и околоплодные воды.
Женщину наряду с этим обязательно отправляют на консультацию к генетику.
Все указанные процедуры являются добровольными (равно как и УЗИ). Гинеколог не вправе принудительно отправить на них беременную.
Анализы лучше делать незамедлительно, чтобы быстрее установить факт аномалии. Если предположение подтвердится, доктор (а часто врачебный консилиум) предлагает женщине искусственно прервать беременность (опять-таки не принуждает). Конечно же, лучше сделать это на более раннем сроке.
Окончательный выбор остаётся за родителями. Обязанность же врачей — подробно разъяснить семейной паре все последствия появления на свет больного ребёнка.Если последующее обследование подтвердит диагноз, семейной паре предстоит принять непростое решение — прервать беременность или рожать нездорового ребёнка
Опыт женщин, столкнувшихся с увеличением ТВП
Толщина воротникового пространства — весьма важный маркер нормального развития беременности. Увеличение этого параметра может указывать на различные патологии у плода, и в том числе хромосомные.
Однако иногда такое встречается и у совершенно здоровых малышей. В любом случае будущей маме нужно пройти все назначенные врачом исследования для уточнения своего состояния.
- Лариса Морозова
- Распечатать
