Узи желчного пузыря, признаки хронического холецистита
Хронический холецистит: причины развития, диагностика, лечение
Воспалительные изменения часто затрагивают желчный пузырь. Хронический холецистит – это воспалительный процесс, принимающий характер рецидива.
Чаще всего состояние сочетается с проблемным выведением желчи. Вероятно последующее образование камней (конкрементов), а также панкреатита, энтероколита, других болезней.
Хронический холецистит развивается у взрослых, особенно у женщин в возрасте от 40 до 55–60 лет.
Причины развития
Одним из основных провоцирующих факторов являются паразиты, проникающие в желчевыводящие пути. Также причиной появления хронического холецистита могут быть воспалительные изменения мочевыводящей и заболевания респираторной системы. Классификация первой группы – это пиелонефрит, цистит, второй – астма, тонзиллит или пневмония.
Другие причины возникновения хронической формы холецистита:
- Воспаление органов пищеварительной системы: язвенное поражение, панкреатит, атрофическая форма гастрита, дисбактериоз.
- Травма или механическое повреждение желчного пузыря.
- Холецистолитиаз или желчнокаменная болезнь.
- Дивертикулит, диффузные изменения кишечника.
- Гепатит, желтуха, другие вирусные болезни печени.
- Холецистомегалия – увеличение размеров желчного пузыря.
- Воспаление половых органов. Чаще всего это простатит, аднексит, который провоцируется перегибом протоков, полипами.
Ряд других изменений может увеличивать вероятность обострения хронического холецистита. Например, генетическая предрасположенность, неполные химические изменения в составе желчи. Влиять на это может закупорка желчевыводящих путей в желчном пузыре, которые поставляют желчь, панкреатическая форма рефлюкса.
Обращают внимание на перемены в работе щитовидной железы у беременных, нарушение и неустойчивые менструации, использование ГПТ и ожирение. Дополняют этот список нерациональное питание, острые аллергии, гиподинамия, частые стрессы.
Клиническая картина
Хронический холецистит – это такое заболевание, которому характерно длительное развитие. Наблюдается чередование обострений и периодов улучшения состояния. Ведущим симптомом будут боли.
Симптоматика:
- умеренная выраженность боли при локализации в правом подреберье;
- тупой или ноющий характер, длительность – от двух и более суток;
- иррадиация справа: под лопатку, в поясничную область, плечо.
Усиление критических проявлений происходит после употребления запрещенных продуктов. Это острая или жирная пища, спиртные, газированные напитки. Обострению и резкому ухудшению состояния способствует нарушение в плане питания, стрессовые ситуации, чрезмерное охлаждение.
Нетипичные признаки хронической формы холецистита, что это такое:
- боли в области сердца, тупого характера;
- частые запоры;
- метеоризм и вздутие;
- проблемное глотание;
- психологические проблемы, например, когда страшно есть.
В наиболее сложных ситуациях вызывают скорую помощь. Ведь патология желчного пузыря сопровождается похудением, невозможностью употребления пищи. Такое истощение пагубно сказывается на общем самочувствии пациента, сокращая длительность жизни, увеличивая риск развития онкологии.
Осложнения
К критическим последствиям хронического холецистита относятся болезни, протекающие одновременно с ним. Это может быть панкреатит, гепатит или хроническая форма холангита с поражением паренхимы. Отметим, что к службе в армии при каждом из представленных ранее заболеваний не допускают.
Вероятно развитие вторичных воспалительных процессов в поджелудочной, загиб желчного пузыря или деформация желчевыводящих протоков. Для диагностики используют УЗИ.
Вследствие закупорки желчных протоков вероятно формирование подпеченочной желтухи с дальнейшим острым застоем желчи. Дополняет список осложнений водянка, прободение, или перфорация желчного пузыря.
Диагностика заболевания
Основная роль отводится инструментальным обследованиям, а именно УЗИ (ультразвуковое исследование) и дуоденальному зондированию. Второй метод применяется и для диф. диагностики желчного пузыря. Он способствует изучению состава желчи, кишечного и панкреатического сока.
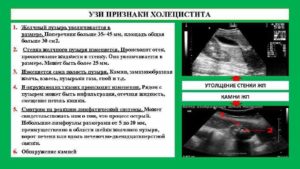
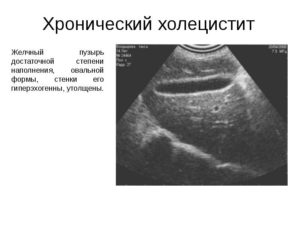
Не менее информативно и эхо УЗИ, определяющее размеры желчного пузыря, актуальное состояние стенок, наличие камней и дополнительных образований.
УЗ признаки хронического холецистита – это изменение размеров желчного пузыря, появление воспалительных процессов.
Также выявляют образование камней и закупорку протоков. На хронизацию процесса может указывать уплотнение стенок желчного пузыря, появление язв и другие эхографические изменения.Обязателен осмотр и обследование двумя специалистами: хирургом, гастроэнтерологом. Они назначат ряд лабораторных исследований, чтобы подтвердить достоверный диагноз хронического холецистита:
- общий анализ урины;
- оценка состояния крови (общий анализ, выявление уровня билирубина, контроль печеночных фрагментов, показателей холестерина и белка);
- анализ каловых масс.
При невозможности сформулировать и доказать, что это холецистит хронической формы, врачи назначают дополнительные обследования желчного пузыря. Диагностика в этом случае предполагает томографию, осуществление рентгена и радиоизотопной проверки, изучение гипомоторных реакций.
Дифференциальный диагноз позволяет отличить хронический холецистит от гепатита и других заболеваний печени. Также для вынесения окончательного заключения важно исключить заболевания желудка, кишечника по эхопризнакам.
Методы лечения
Восстановительный курс проводится одновременно по нескольким направлениям. Это означает, что применяется консервативная терапия, физиопроцедуры, коррекция питания. Лечение хронического холецистита направлено на:
- купирование нестойких болей и диспепсических изменений;
- устранение воспалений желчного пузыря, борьбу с гипотонией, что позволит вовремя исключить осложнения;
- борьбу с наиболее проблемными процессами, которые нуждаются в хирургическом лечении.
Перед началом восстановительного курса обязательно подтверждают наличие осложнений, идентифицируют степень тяжести патологических перемен.
Точные формулировки помогут назначить эффективную терапию и подтвердить, что это хронический холецистит, какими будут симптомы, методы лечения.
Медикаментозная терапия
В первую очередь, гастроэнтеролог назначит обезболивающие препараты. Они показаны при сильном дискомфорте в области правого подреберья. Применяется Но-Шпа, Ибупрофен, Спазмалгон.
Обязательно используют:
- Противорвотные. Это Мотилиум, Церукал – они необходимы во время продуктивных рвотных позывов, появлении горечи в ротовой полости и других видах дисфункции.
- Гепатопротекторы. Чаще всего используют Церукал или Эссенциале форте.
- Антибиотики. Метронидазол, Эритромицин и другие. Применяют строго при усугублении холецистита, чтобы справиться с инфекционным поражением пищеварительной системы, в том числе сигмовидной кишки.
- Желчегонные. При хроническом холецистите назначают Гептрал, Аллохол, Фестал – средства обширного спектра действия.
Если у больного идентифицируют частые рецидивы холецистита, усугубление клинической картины, которое отягощается проблемным выведением желчи, наличием камней – проводят хирургическое вмешательство. Это необходимо для исключения перфорации стенок желчного пузыря, профилактики абсцесса и некротических перемен.
Если количество конкрементов в желчном пузыре, их плотность увеличиваются – также проводят операцию по их удалению. Однако в этом случае она имеет плановый характер. В дальнейшем показано длительное амбулаторное восстановление.
Физиопроцедуры и ЛФК
Справиться с воспалительными изменениями и улучшить работу ЖКТ в целом без физиопроцедур не получится. Врачи настаивают на микроволновой терапии, применении специализированных токов. Не обойтись без электрофореза совместно с грязевыми аппликациями (внешнее прогревание), а также аналогичной процедуры с применением Новокаина и сульфата магния.
ЛФК для лечения хронического холецистита предполагает:
- Разминку. Это может быть обычная ходьба, вращение корпуса, наклоны. Рекомендовано посильное подтягивание туловища, упражнения для укрепления состояния мышц верхних и нижних конечностей. Перед разминкой актуальны следующие рекомендации: самостоятельный массаж рук и ног, упражнения для подготовки мышц.
- Упражнения, которые способствуют оттоку желчи. Это могут быть махи ногами: горизонтальные, исключительно на левой части тела или вертикальные – на четвереньках. При присоединении болей или признаков дискинезии упражнения проводятся стоя или лежа на спине.
- Дыхательную гимнастику. Она улучшает приток крови ко внутренним органам. Эти же элементы повышают показатели давления в брюшной области.
Не обойтись без гимнастики для пресса. Благодаря ей формируется оптимальный тонус мышц в желчном пузыре и системе в целом. Упражнения проводят в домашних условиях или на свежем воздухе, желательно делать это ежедневно.
Диета
Рацион больного основывается на столе №5. Это важно не только во время острого течения хронического холецистита, но и на этапе профилактики после ремиссии. К принципам диеты причисляют:
- Недопустимость употребления пищи в первые 72 часа с момента усугубления положения. Можно лишь пить отвар, приготовленный на основе шиповника, минеральную воду без газов, чай с лимоном и сахаром (некрепкий). В рацион постепенно вводят каши, отруби, натуральные кисели. Также можно будет употреблять нежирный творог, рыбу, нежирное отварное или приготовленное на пару мясо. Это полезно также при калькулезном холецистите и некалькулезной форме заболевания.
- Употреблять пищу рекомендуется небольшими порциями. Желательно не более четырех-пяти раз в течение 24 часов. Это вызовет не только улучшение общего состояния и работы ЖКТ, но и похудение.
- Введение в рацион растительных жиров. Лучший пример – оливковое масло.
- Употребление большого количества молока, кефира. Рекомендованы сезонные овощи и фрукты.
От употребления жареного и жирного необходимо отказаться на любой стадии хронического холецистита. Наиболее полезные и рекомендованные способы приготовления: отваривание, запекание и пропаривание.
При хроническом холецистите допустимо употреблять в течение суток одно куриное яйцо. При других разновидностях холецистита от этого продукта лучше отказаться. В любой фазе хронического холецистита запрет налагается на спиртные напитки и следующие продукты:
- редис;
- свежий и старый чеснок;
- репчатый и зеленый лук;
- репа;
- пряности, в особенности острые;
- консервы;
- фасоль, горох и другие бобовые;
- жареные блюда;
- копченые продукты.
В составе диеты при холецистите не должно быть любых видов грибов. Опасным может оказаться крепкий чай и кофе, сдобное тесто.
Профилактические мероприятия
Изначально исключить развитие холецистита и хронизацию намного проще, чем заниматься длительным лечением.
Поэтому важно правильно и регулярно питаться, особенно ребенку, заниматься спортом, контролировать вес. Это сделает невозможным острый хронический процесс.
Также в профилактических целях рекомендуется отказаться от вредных привычек, своевременно лечить инфекционные и другие заболевания пищеварительной системы.
Узнав про хронический холецистит, что это, симптомы и причины развития, необходимо как можно скорее начать лечение. Восстановительный курс должен быть полноценным, без применения народных средств. Правильным решением будет изучение истории и материалов о холецистите в Википедии от проверенных авторов или периодические консультации с гастроэнтерологом.
Что такое хронический холецистит и как его лечить
Под медицинским определением «хронический холецистит» соединены все воспаления в анатомическом придатке печени – желчном пузыре. Они отличаются по своей клинической картине – от малоизмененного пузыря с пораженной слизистой оболочкой до превращения тканей в плотную структуру с камнями. Часто болезнь возникает на фоне патологических процессов в ЖКТ – панкреатите, энтероколите.
Стаз желчи – главная причина образования камней и развития холецистита. Болезнь диагностирована у 1,6% населения, среди больных преобладают женщины. Причем жители экономически развитых стран больше подвержены патологии, что обусловлено вредными привычками, несбалансированным питанием (фастфуд) и хронической нехваткой времени.
Классификация
Клиническая группировка хронического холецистита происходит по нескольким направлениям:
- течение – латентное (бессимптомное) и с ярко выраженной симптоматикой;
- наличие камней – билиарный сладж, желчнокаменная болезнь;
- количество образований – одиночные, множественные;
- локализация – желчный пузырь, протоки;
- стадии – ординарная, умеренная, тяжелая степень;
- форма дискинезии желчных путей – повышенная моторика, сниженная функция, чередующийся тип, отказ желчного пузыря.
Совокупность факторов позволяет гастроэнтерологу провести дифференцированную диагностику, точно определить причины заболевания, сделать прогноз, предупредить возможные осложнения.
Классификация хронического холецистита включает в себя многоуровневую систему обострений. Осложнения различны в каждой форме основного заболевания:
- холецистит – хронический или острый;
- острый холецистит – гнойный очаг в самом органе, абсцесс над слизистой оболочкой, прободение желчного пузыря, водянка;
- хронический холецистит – физиологическая желтуха, прободение в полости желчного протока, непроходимость кишечника, билиарный панкреатит, абсцесс протоков, калькулезный, бескаменный холецистит.
Сопоставление стадий, видов, осложнений – единственный способ поставить точный диагноз и правильно решить, как вылечить хронический холецистит.
Хронический калькулезный холецистит
Наличие в придатке конкрементов свидетельствует о «каменной» форме заболевания. При этом в гастроэнтерологии идет строгое разграничение больных калькулезным холециститом и просто носителей желчных камней, которые не вызывают никаких болезненных проявлений, выявляются случайным образом.
Причины образования плотных сгустков не могут считаться полностью выясненными. Предположительные факторы камнеобразования — инфекционные, застой желчи, нарушение обменных процессов.
В этиологии образования желчных камней одинаково важны инфекции в желчном пузыре, наличие застойных очагов в выводящих путях, холестеринемия.
В патологическом процессе значение имеет уменьшение объема желчи вследствие нарушения функции печени. Это ведет к изменению химического состава желчи, появлению сладжа и камней, которые по составу бывают холестериновые, пигментные, смешанные.По структуре конкременты тоже различаются. Они имеют слоистое или лучистое строение. В 80% случаев наблюдаются желтые холестериновые камни.
Реже встречаются черные камни, смешанного типа, которые легко крошатся, что затрудняет их удаление из протоков. Размер камней колеблется от 2-3 миллиметров до 10 сантиметров. Количество – от 1-2 до нескольких сотен.
Форма конкрементов также варьируется. Встречаются круглые, многогранные, по форме протоки.
В большинстве диагностических случаях камни образуются непосредственно в желчном пузыре. Первичное появление в протоках наблюдается редко. Камнеобразование в желчных путях зависит от множества факторов:
- местность проживания;
- образ жизни;
- возраст;
- половая принадлежность.
В странах Европы конкременты в желчных путях встречаются у 18% населения. В Японии – только у 3,5% взрослых. У детей камни представляют редкость, а среди лиц старческого возраста наблюдаются у каждого третьего. Женщины являются носителями камней, а также болеют калькулезным холециститом в 6-8 раз чаще мужчин.
Хронический некалькулезный холецистит
Бескаменную форму заболевания провоцирует условно патогенная среда. Воспаление может быть вызвано бактериями и грибковыми колониями, например, кишечной палочкой, стафилококком.
Постоянные обитатели КЖТ не приносят вреда человеческому организму, до тех пор, пока не наступают благоприятные условия для стремительного размножения.
Это может быть сезонная простуда или банальное переохлаждение.
Крайне редко встречаются некалькулезные холециститы, которые спровоцированы абсолютными патогенами (тифозными палочками, шигеллами) или вирусами. Микробы проникают в желчный пузырь через кровеносную, лимфатическую систему, напрямую из кишечника.Определение бескаменной формы болезни затруднительно, в силу того, что положение, форма и величина желчного пузыря не изменены. Изредка отмечается неровность или деформация контура пузыря, как последствия спаек, образовавшихся во время обострений.
Причины возникновения
Хронический холецистит возникает при нарушенной активности желчного пузыря. Застаивание желчи или недостаток жидкости приводит к вязкости, изменению химико-биологической структуры.
Любая инфекция может стать причиной воспаления. Этиология холецистита до конца не изучена.
На основании существующих исследований гастроэнтерология условно делит негативные факторы на анатомические, патологические и внешние.
К физическим недостаткам относятся врожденные или приобретенные пороки печени и протоков – сжимание, перегибы, слабая моторика пузыря. Такие процессы могут быть как самостоятельным явлением, так и развиваться на фоне сопутствующих заболеваний:
- расстройства эндокринной системы;
- воспаление органов ЖКТ;
- эмоциональные стрессы, депрессивные состояния.
Изменение состава желчи является одним из значимых факторов возникновения хронического холецистита. Превышение нормы холестерина в пище, нарушение обменных процессов в организме, снижение двигательных функций желчного пузыря способствуют появлению опасного заболевания.
Привести к патологическому состоянию могут бытовые и патологические факторы:
- малоподвижный образ жизни;
- увеличение массы тела более 10% от нормы;
- высококалорийное питание, насыщенное углеводами;
- прием лекарственных препаратов, побочным эффектом которых является сгущение желчи;
- изменение гормонального фона во время беременности, прием контрацептивов;
- механические травмы желчного пузыря;
- ослабленный иммунитет;
- закупорка артерий, осуществляющих кровоснабжение желчного пузыря;
- хроническая инфекция.
Воспаление структур желчного пузыря возникает при аутоиммунных заболеваниях, аллергиях, дерматитах и псориазе. Непредсказуемая атака иммунной системы на собственные клетки неизбежно затрагивает желчевыводящие пути, органы ЖКТ и печень.
Симптомы хронического холецистита
Заболевание характеризуется длительным патогенезом. Несколько лет больной может даже не подозревать о наличии проблемы. Признаки хронического холецистита у взрослых смазаны, многие люди на них просто не обращают внимания. Периоды ремиссии чередуются с обострениями регулярно – небольшое покалывание в правом боку появляется один-два раза в месяц на начальной стадии.
Основные признаки хронического холецистита – дискомфорт и болевой синдром. Пациент может ощущать иррадиирущие боли под правой лопаткой, в пояснице, предплечье.
Приступ продолжается от нескольких минут до 2-3 недель во время обострения. Патология проявляется после употребления жирной, острой пищи, алкоголя или выкуренной сигареты.
Больной может почувствовать горечь во рту, головокружение, изжогу.
Но как правило, даже столь явные признаки патологических процессов в желчном пузыре не вызывают беспокойства. Неприятные симптомы связывают с некачественной едой, чрезмерным употреблением алкогольных напитков или временным недомоганием.
Симптомы у женщин при хроническом холецистите проявляются быстрее, чем у мужчин. Связано это с физиологическими особенностями. Частота сердцебиения у слабого пола выше. Поэтому все процессы, как положительные, так и отрицательные, в организме проходят в несколько в ускоренном темпе.
Боль при калькулезном хроническом холецистите имеет свои особенности. Человек ощущает острую колику, тошноту, переходящую в рвоту. Появляются изжога, отрыжка, привкус горечи. В период обострения отмечается повышение температуры тела.
Нетипичные проявления хронического холецистита: ноющие боли в груди, со стороны сердца, нарушения стула, метеоризм, комок в горле. Характерно появление этих признаков после обильного приема жареной, острой пищи, маринадов.
Почему возникает обострение
Факторы, провоцирующие приступ хронического холецистита, носят бытовой или естественный характер. Образ жизни больного, окружение, эмоциональное состояние могут повлиять на воспалительные процессы в сторону ухудшения. Врачи выделяют несколько причин, которые чаще всего влияют на течение болезни:
- отсутствие лечения хронического холецистита;
- инфекционные, вирусные заболевания;
- длительное нахождение в условиях низких температур;
- период беременности на фоне недостатка витаминов;
- ослабленный иммунитет после перенесенных других заболеваний;
- употребление алкоголя чаще 1 раза в 2 недели.
Все негативные причины устраняются самостоятельно – отдавать предпочтение качественным продуктам, контролировать режим питания, избавиться от вредных привычек.
Диагностика
Мероприятия прежде всего направлены на выявление причин, спровоцировавших патологию в желчном пузыре. Врач составляет анамнез хронического холецистита.
Выясняется род деятельности больного, образ жизни, качество и режим питания, врожденные и приобретенные заболевания. Изучается история болезни, особое внимание уделяется жалобам на функцию печени и желудочно-кишечного тракта.
Опрос позволяет выяснить интенсивность симптоматики, в частности, болевого синдрома.
Вопросы диагностики и постановки диагноза часто заботят призывников и их родителей. Хронический холецистит входит в Расписание болезней, но для освобождения от службы в армии нужны определенные подтвержденные условия.
Назначаются лабораторные исследования крови и мочи для определения вида воспаления. Показатели СОЭ, лейкоцитоза, печеночных ферментов, щелочной фосфатазы при положительном анализе будут повышенными.
Следующим этапом становится инструментальная диагностика. Самыми информативными и достоверными методами считаются:
- УЗИ органов брюшной полости;
- холецистография;
- холеграфия;
- сцинтиграфия;
- дуоденальное исследование зондом.
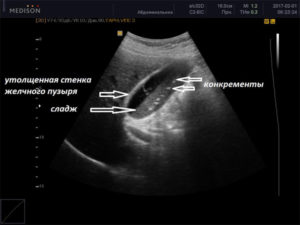
УЗИ показывает уплотнения, деформации и камни в желчном пузыре, печени. Дополнительно проверяется образование спаек, воспалений желчных путей и протоков печени.
Исследование зондом назначается для определения нарушения функциональной активности желчного пузыря. Для этого берут анализ желчи для бакпосева. Результаты показывают вид инфекции, чувствительность бактерии-провокатора к антибиотикам – это прямой ответ, чем лечить хронический холецистит.
При бескаменной форме характерны снижение объема желчных кислот и, напротив, повышение концентрации литохолиевой кислоты. В стадии обострения в желчи повышается содержание билирубина и свободных аминокислот. Часто обнаруживаются кристаллы холестерина.
Лечение хронического холецистита
По результатам дифференциальной диагностики назначается первичная схема терапии НПВС и спазмолитиками, направленная на снятие воспаления, дискомфорта. По окончании врач определяет, можно ли вылечить хронический холецистит в данном случае. Для медикаментозной блокады применяется комплекс медикаментозных препаратов:
- антибактериальные, противопаразитарные средства;
- препараты, стабилизирующие моторную функцию желчевыводящей системы (урсодезоксихолевая кислота, холеретики, холинолитики);
- анестетики для устранения болевого синдрома;
- нестероидные противовоспалительные.
Наличие конкрементов усложняет схему лечения. В таких случаях показан литолиз – медикаментозное или малоинвазивное дробление камней. Аппаратная процедура проводится в клинике методами магнитотерапии, УВЧ, лазеротерапии.
Как лечить хронический холецистит желчного пузыря в домашних условиях, подробно описывается врачом. Все препараты, лекарственные сборы, диеты должны согласовываться с гастроэнтерологом. Самолечение опасно, поскольку может спровоцировать образование множественных камней.
Операция
Если удаление камней из желчного пузыря невозможно осуществить медикаментозно или инструментально, показана резекция придатка хирургическим путем – холецистэктомия. Если существует даже небольшой процент вероятности положительного лечения альтернативными способами, операция откладывается. Бывает двух видов:
- полостная – иссечение протока и желчной артерии;
- лапароскопическая – проводится путем четырех проколов в брюшине.
Независимо от вида хирургического вмешательства холецистэктомия не представляет угрозы для жизни, негативные последствия отсутствуют или незначительны.
Мы подготовили большую статью-обзор цен на холецистэктомию в Московских клиниках
Диагностика холецистита: анализ крови, УЗИ, дифференциальный диагноз
Холецистит – воспаление желчного пузыря, чаще всего возникающее при образовании камней. Камни мешают выходу желчи, провоцируя ее застой, а кишечная микрофлора вызывает инфекцию. В зависимости от причины появления, выделяют каменный и бескаменный холецистит. Бескаменная форма характерна для молодых людей и встречается редко.
Причины холецистита:
- Нарушение частоты питания, большое количество жирной пищи, злоупотребление алкоголем.
- Нервные состояния.
- Аллергия.
- Гормональные нарушения.
- Слабый иммунитет.
- Наследственность.
- Нарушения в развитии желчного пузыря.
- Инфекции.
Перед тем, как поставить диагноз, необходимо определить период протекания болезни, наличие или отсутствие осложнений и других заболеваний, а также точно определить очаги воспаления.
Виды холецистита
Болезнь обычно развивается из-за врожденных патологий строения желчного пузыря, переедания, ожирения, паразитов в кишечнике, камней. Застой желчи возможен также при механическом воздействии во время беременности. В зависимости от особенностей протекания, различают острую и хроническую форму.
Хроническая форма возникает как следствие периодических воспалительных процессов, приводящих к постоянному воспалению. В этом случае функционирование желчного пузыря может оставаться нормальным, быть частично или полностью нарушенным.
При остром холецистите отток желчи внезапно блокируется, нарушая ее движение. Состояние вызвано камнями или бактериальным заражением. Появляется желчная колика, тошнота и рвота с желчью, повышенная температура. Симптомы острого холецистита возникают однократно и при должном лечении болезнь исчезает.
Если болезнь вызвана не камнями, появляются боли под ребрами с правой стороны. Как правило, они возникают из-за жирной и острой еды, жареного, спиртного или связаны с нервным напряжением. Неприятное ощущение распространяется вверх с правой стороны, к лопатке, плечу и шее.
Боль обычно тупая и продолжительная. Для калькулезного холецистита характерна острая боль в виде приступов. Появляются другие симптомы: горький привкус во рту, головные боли, тошнота, среди пациентов нередка жалоба на диарею, метеоризм. Наблюдается повышенная температура.Анализ крови
Иногда симптомы при холецистите схожи с проявлениями других заболеваний. Поэтому перед началом лечения нужно сдать кровь на анализ. Исследования крови пациента в лабораторных условиях помогут поставить диагноз и установить форму недомогания.
Своевременный клинический анализ крови необходим, чтобы избежать осложнений и определить наличие воспалительного процесса в случае обострения заболевания. При воспалении лейкоциты в крови находятся в избытке.
Показатели количества незрелых нейтрофилов повышены. Еще один способ определить наличие инфекции – измерение индекса скорости оседания эритроцитов. Увеличение СОЭ наблюдается в фазе обострения.
Заболевание в тяжелых формах сопровождается снижением или увеличением уровня гемоглобина.
Биохимический анализ позволяет уточнить особенности процессов в организме и выявить патологию. Повышение билирубина и его степень помогают различить острое воспаление и обострение хронического процесса. Оценить наличие и степень застоя желчи можно по уровню щелочной фосфатазы. При воспалении протоков биохимия покажет повышенное содержание ферментов.
УЗИ
Ультразвуковое исследование желчного пузыря делают натощак и после приёма пищи, чтобы увидеть, какие изменения – реакция на еду, а какие – патология. УЗИ поможет определить состояние желчного пузыря, его размер, изменение толщины стенок, наличие деформации, опухоли или камней.
Стенка пузыря в нормальном состоянии не должна быть толще 3 мм. Тем не менее, ее увеличение может означать не только наличие холецистита. Такие изменения вызывает множество других нарушений состояния здоровья: опухоль, СПИД, гепатит, сердечная недостаточность.
Диагностировать болезнь, опираясь только на этот признак, сложно.
Если во время УЗИ при надавливании на переднюю брюшную стенку мышцы напрягаются, вероятен острый холецистит. Боль в животе часто говорит о наличии камней. Чтобы камни переместились ко дну и были лучше видны, пациент поворачивается на бок.
Зондирование
При слабой симптоматике для получения дополнительных сведений используют зондирование.
Дуоденальное зондирование, прежде всего, позволяет определить нарушения в работе желчного пузыря: изменение частоты сокращений и других функциональных показателей.
Желчь на анализ берут для выявления наличия и степени воспалительных процессов, а также характера бактериальной инфекции и уточнения возбудителя заражения. Для проведения анализа извлекают три порции желчи.
Получение большого количества желчи говорит о ее застое в желчном пузыре. Образцы исследуют визуально и под микроскопом. При воспалении желчь мутная, присутствуют комки.Чтобы подобрать наиболее эффективный способ лечения, возможно проведение тестов и определение влияния антибиотиков на бактерии.
Дуоденальный метод исследования часто комбинируют с рентгенологическим для получения более точных данных.
Холецистография
Исследование с использованием рентгеновского аппарата в основном применяют при подготовке к удалению желчного пузыря. Рентгенологическое исследование помогает выявить камни в протоках и в самом пузыре. Оно необходимо, чтобы исключить разрыв желчного пузыря или обызвествление стенок, а также определить нарушение проходимости протоков.
Дифференциальная диагностика
Диф исследование проводят в том случае, когда необходимо выбрать между безоперационным лечением и хирургическим вмешательством. Если потребуется холецистоскопия, врач должен быть уверен в диагнозе.
Дифференциальная диагностика выполняется с использованием рентгена, компьютерной томографии, холецистографии, фиброгастродуоденоскопии.
Разностороннее исследование необходимо, чтобы исключить возможность других заболеваний со схожей симптоматикой.
Похожие симптомы наблюдаются при язве двенадцатиперстной кишки, аппендиците, пиелонефрите, панкреатите, инфаркте.
Так, печеночную колику сопровождает симптом холецистита – сильные боли под ребрами справа, однако мышцы брюшной стенки при этом не напряжены. При язве, напротив, присутствует напряжение мышц, но характер болей другой.
Острый панкреатит проявляется так же резко, как и острый холецистит, уровень ферментов в моче при этом увеличивается.
Лечение
Своевременная диагностика и правильное лечение помогут избежать серьезных последствий заболевания. При остром холецистите может понадобиться госпитализация. Амбулаторное лечение следует продолжать под наблюдением специалиста, периодически проходят осмотр и сдают анализы.
При хроническом холецистите рекомендовано обследование хотя бы раз в год. Чтобы не допустить рецидивов, больной должен соблюдать диету и принимать лекарства. Препараты должны быть назначены гастроэнтерологом. При возникновении симптомов необходимо проконсультироваться с врачом.
Хронический холецистит
Хронический холецистит — это воспаление желчного пузыря, сопровождающееся нарушением его моторной функции и в некоторых случаях – образованием конкрементов.
Клинически проявляется болью и тяжестью в правом подреберье, возникающими часто после приема жирной пищи и алкоголя, тошнотой, рвотой, сухостью и горечью во рту. Информативными методами диагностики хронического холецистита служат биохимические пробы крови, УЗИ желчного пузыря, холецистография, дуоденальное зондирование.
Консервативное лечение включает применение медикаментов, фитотерапии, физиотерапии; при калькулезном холецистите показано удаление желчного пузыря.
Хронический холецистит – воспаление желчного пузыря, имеющее хроническое течение и рецидивирующий характер. Зачастую сочетается с нарушением выведения желчи. Холециститу часто сопутствуют панкреатит, гастродуоденит, энтероколит.
Хронический застой желчи способствуют образованию камней в желчном пузыре и развитию калькулезного холецистита. Патология встречается примерно у 0,6% населения, преимущественно у лиц женского пола в возрасте 40-60 лет.
Хроническим холециститом чаще страдает население экономически развитых стран, что объясняется особенностями питания и образа жизни.
Хронический холецистит
Развитию хронического холецистита способствуют следующие факторы:
- врожденное нарушение строения желчного пузыря, снижение его тонуса гиподинамия, опущение тех или иных органов брюшной полости, беременность (факторы, способствующие механически обусловленному застою желчи);
- нарушение диеты (переедание, ожирение, регулярное употребление острой , жирной пищи, алкоголизм);
- дискинезии желчевыводящих путей по гипотипу;
- кишечные паразиты (лямблии, амебы, аскариды, описторхи);
- желчекаменная болезнь.
Патогенез заболевания завязан с нарушением моторной функции желчного пузыря. Нормальная циркуляция желчи нарушается, происходит ее застой и загустевание. Позднее присоединяется инфекция. Возникает воспалительный процесс.
При хроническом холецистите воспаление развивается медленее, протекает вяло. Может постепенно переходить со стенок желчного пузыря на желчевыводящие пути.
При длительном течении могут формироваться спайки, деформации пузыря, сращения с находящимися рядом органами (кишечником), формирование свищей.
В клинической гастроэнтерологии хронический холецистит классифицируется по нескольким принципам. По наличию в желчном пузыре камней он подразделяется на калькулёзный и бескаменный. По течению выделяют: латентный (субклинический), часто рецидивирующий (более 2-х приступов в году) и редко рецидивирующий (не более 1 приступа в год и реже).
По тяжести течения хронический холецистит может протекать в легкой, средней тяжести и тяжелой форме, с осложнениями и без. В зависимости от функционального состояния различают следующие формы дискинезии желчных путей:
- по гипермоторному типу;
- по гипомоторному типу;
- по смешанному типу;
- отключенный желчный пузырь.
Хронический холецистит развивается в течение продолжительного времени, периоды ремиссии чередуются с обострениями. Основным симптомом является болевой. Боль умеренно выражена, локализуется в правом подреберье, имеет тупой ноющий характер, может продолжаться до нескольких дней (недель).
Иррадиация может происходить в спину под правую лопатку, правую половину поясничной области, правое плечо. Для хронического холецистита характерно усиления болевого симптома после приема острой или жирной пищи, газированных напитков, алкоголя.
Обострению хронического холецистита чаще всего предшествуют подобные нарушения в диете, а так же переохлаждение и стрессы.
Болевой симптом при калькулёзном хроническом холецистите может протекать по типу желчной колики (боль острая, сильная, схваткообразная). Помимо болевого симптома у больных нередко отмечают тошноту (вплоть до рвоты), отрыжку, привкус гречи во рту. В период обострения может отмечаться повышение температуры тела до субфебрильных значений.
Нетипичные проявления хронического холецистита: тупые боли в области сердца, запоры, вздутие живота, дисфагия (расстройство глотания). Для хронического холецистита характерно развитие этих признаков после нарушений в диете.
При диагностике выявляют факторы, способствующие возникновению хронического холецистита – застой желчи и нарушение моторики пузыря, врожденные и приобретенные дефекты органов, ведущие к затруднению циркуляции желчи, гиподинамичный образ жизни, характерные пищевые привычки (пристрастие к острой, пряной пище, жирному, алкоголю). При опросе и пальпации брюшной стенки выявляют особенности и локализацию болевого симптома. Определяют характерные для воспаления желчного пузыря симптомы: Мерфи, Мюсси, Шоффара.
- Лабораторные тесты. При лабораторном исследовании крови в период обострения отмечаются признаки неспецифического воспаления (повышение СОЭ, лейкоцитоз). Биохимический анализ крови выявляет повышение активности печеночных ферментов (АлТ, АсТ, Г-ГТП, щелочная фосфатаза).
- УЗИ желчного пузыря. В ходе сонографии определяют размер, толщину стенки, возможные деформации и наличие камней в желчном пузыре. Также отмечаются спайки, воспаленные желчные пути, расширенные желчные протоки печени, нарушение моторики пузыря.
- Дуоденальное зондирование. Отмечается нарушение моторики желчного пузыря, берут анализ желчи. При посеве желчи возможно обнаружение бактериального заражения, определение возбудителя инфекции, также можно провести тестирование культуры на чувствительность к антибиотикам для оптимального выбора терапевтического средства. Для хронического бескаменного холецистита характерно снижение количества желчных кислот в полученной из пузыря желчи и повышена концентрация литохолиевой кислоты. Также при обострении в желчи нарастает количество белка, билирубина (более чем в 2 раза), свободных аминокислот. Зачастую в желчи обнаруживают кристаллы холестерина.
- Рентгенологические методы. Для определения моторики и формы желчного пузыря может применяться холецистография, холеграфия. Артериография выявляет утолщение стенки желчного пузыря и разрастание сосудистой сети в области ДПК и прилегающих отделах печени.
Лечение некалькулезного хронического холецистита практически всегда осуществляется гастроэнтерологом консервативно.
Лечение в период обострения направлено на снятие острых симптомов, санацию очага бактериальной инфекции с помощью антибиотикотерапии (применяются препараты широкого спектра действия, как правило, группы цефалоспоринов), дезинтоксикацию организма (инфузионное введение растворов глюкозы, хлорида натрия), восстановление пищеварительной функции (ферментные препараты ).
Для обезболивания и снятия воспаления применяют препараты группы нестероидных противовоспалительных средств, снятие спазма гладкой мускулатуры пузыря и протоков осуществляют спазмолитиками.
Для ликвидации застоя желчи применяют препараты, способствующие усилению перистальтики желчных путей (оливковое масло, облепиха, магнезия) Холеретики (препараты, повышающие секрецию желчи) применяют с осторожностью, чтобы не вызвать усиление болезненности и усугубления застойных явлений.Для лечения в период обострения хронического неосложнённого холецистита применяют методы фитотерапии: отвары трав (перечная мята, валериана, одуванчик, ромашка), цветков календулы.
Физиотерапия
После стихания симптомов обострения и перехода заболевания в стадию ремиссии рекомендованы тюбажи с магнезией, ксилитом или сорбитом.
Фитотерапевтическая терапия хронического холецистита заключается в приеме отваров пижмы, крушины, алтея, тысячелистника.
Применяется физиотерапевтическое лечение: рефлексотерапия, электрофорез, СМТ-терапия, грязелечение и др. Показано санаторное лечение на бальнеологических курортах.
Хирургическое лечение
При хроническом калькулёзном холецистите показано хирургическое удаление желчного пузыря – источника образования конкрементов.
В отличие от лечения острого калькулёзного холецистита, операция по удалению желчного пузыря (холецистотомия лапароскопическая или открытая) при хроническом холецистите не является экстренной мерой, назначается планово.
Применяются те же хирургические методики, как и при остром холецистите – лапароскопическая операция удаления желчного пузыря, холецистэктомия из минидоступа. Для ослабленных и пожилых пациентов – чрескожная холецистостомия для формирования альтернативного пути оттока желчи.
Методы разрушения конкрементов
При хроническом холецистите в случае противопоказаний к оперативному вмешательству применяется методика нехирургического дробления камней с помощью экстракорпоральной ударно-волновой литотрипсии. Однако разрушение камней не ведет к излечению, т. к. довольно часто происходит их повторное формирование.
Так же существует методика медикаментозного разрушения камней с помощью препаратов солей урсодезоксихолиевой и хенодезоксихолиевой кислот, но это лечение занимает весьма длительное время (до 2х лет) и также не ведет к полному излечению, и не гарантирует, что камни не сформируются со временем снова.
