Расшифровка анализа крови на коклюш и паракоклюш
Анализ на коклюш — какой сдать? | Педиатрия и Неонатология

Для диагностики коклюша в современное время доступно большое количествотестов и анализов, но как правильно выбрать необходимый и самый точный из них?
Итак, многие специалисты по всему миру рекомендуют:
Если кашель у подростков и взрослых длится менее двух недель, а у детей менее трёх недель то, целесообразно воспользоваться микробиологическими методами (посев) или методами амплификационной диагностики (полимеразно-цепная реакция, ПЦР) [1,2].
Если кашель у детей и взрослых длится более двух недель и в течениетекущего года не проводилась вакцинация против коклюша то, целесообразновоспользоваться серологическими методами диагностики (например, иммуноферментныманализом, ИФА) [1,2].
Теперь немного подробнее о важных особенностях каждого метода.
1. Полимеразно-цепнаяреакция (ПЦР).
Необходимыйматериал для анализа — назофарингеальный мазок, но предпочтительнееиспользовать образец слизи из носоглотки [3].
ПЦРнеобходимо проводить в течение первых двух-трех недель от начала кашля, так какспустя четыре недели от начала заболевания количество бактерий B.pertussisв носоглоточном секрете стремительно снижается, также количество бактерийснижается, если проводилась антибактериальная терапия (более 5 дней [4]).
У младенцев и ранее не привитых детей ПЦР допустимо выполнять в течение первых четырёх недель от начала кашля [4,5].
Призаборе ПЦР рекомендуется пользоваться палочками из нейлона, рэйона иполиэстера. При использовании хлопковой ваты возбудитель гибнет [7].
При подозреваемом коклюше важно проводить дифференциальную диагностику с аденовирусной, бокавирусной инфекциями, гриппом, парагриппом, M.pneumoniae, Chlamydia trachomatis и Chlamydia pneumoniae [8].
ПЦР нерекомендуется проводить лицам, контактировавшим с больным коклюшем приотсутствии каких-либо симптомов [7].
2.Посев.
Посев напитательную среду — золотой стандарт диагностики коклюша [1—4].
Высокая вероятность получения наиболее точного результата отмечается у лиц, страдающих кашлем менее двух недель, если для лечения ещё не применялись антибактериальные препараты и, если вакцинация против коклюша проводилась более 12 месяцев назад [4].
Необходимыйматериал для проведения посева — отделяемое носоглотки.
Возбудитель коклюша — B.pertussis является очень чувствительным и привередливым микроорганизмом, поэтому рекомендуется, чтобы медперсонал строго следовал инструкции и соблюдал технику забора материала для анализа.
В среднем результат посева может быть готов через 4—10—14 дней [9,10], всё зависит от возможностей лаборатории. У ранее не болевших и не привитых против коклюша предварительный результат посева может быть готов уже через 72—96 часов [9,11].
Большим преимуществом посева является то, что можно определить чувствительность микроорганизма к антибиотикам и, следовательно, правильно подобрать препараты для последующего лечения. Кроме того, по данным посева, можно определить, какой конкретно штамм бактерии циркулирует на определённой территории и оценить эффективность применяемой вакцины [12].
3. Иммуноферментныйанализ (ИФА).
В случаепоздней диагностики, когда кашель длится более 3—4 недель и/или уже начата или проведенаантибиотикотерапия, для лабораторного подтверждения коклюша можновоспользоваться серологическими методами диагностики, например, иммуноферментныманализом (ИФА).
При помощи ИФА можно определять антитела классов IgM, IgA иIgG к различным антигенам возбудителя: коклюшномутоксину (PT), филаментозному гемагглютинину (FHA), пертактину (PRN).Наиболее специфичным антигеном является коклюшный токсин, так как это единственный антиген,который характерен только для B.рertussis[12]. Остальные антигены могут присутствовать и у другихпредставителей Bordetella.
У 25% младенцев и 10% подростков антитела к коклюшному токсину могут отсутствовать [2,3].Серологическоеисследование для диагностики коклюша можно использовать с 3 до 12 недель смомента начала кашля [13,14]. Материалом для исследования является кровь.
Лабораторная диагностика коклюша и рекомендуемые временные интервалы для выполнения различных анализов
Какой класс антител лучше определять?
1. Антитела класса IgM.
- Свидетельствуют об остром инфекционном процессе.
- Образуются не раньше второй недели от начала заболевания, следовательно, их определение раньше этого срока нецелесообразно [9,14].
- У некоторых детей и взрослых независимо от наличия вакцинации или перенесённого ранее заболевания антитела класса IgM могут вырабатываться в малом количестве и не определяться по данным анализа [9].
- Если определение IgM проводилось в первые две недели от начала заболевания и результат был отрицательным, то рекомендуется повторить анализ спустя 10—14 дней. Если отрицательный результат получен спустя 14 дней от начала заболевания, то смысла переделывать анализ нет, так как с течением времени количество IgM только уменьшается.
2. Антитела класса IgG.
- Обнаруживаются на третьей неделе от начала заболевания, достигают своего наибольшего значения на 6—8 неделе болезни, после чего их уровень постепенно снижается [9].
Определение специфических IgG является наиболее распространённым и стандартизированным методом при серологической диагностике коклюша [2,3]
- Для более точной диагностики при определении IgG рекомендуется использовать парные сыворотки, так как по данным одного анализа сложно сделать достоверный вывод, ведь неизвестно с чем связано присутствие IgG — с заболеванием или проведенной ранее вакцинацией.
- Рекомендуемый интервал между исследованиями составляет 10—14 дней. Результат считается положительным при нарастании титра в 2—4 и более раз [3,9,15].
Определение титра антител — оптимальный метод диагностики коклюша у ранее иммунизированных подростков и взрослых [1,9].
Определение IgG рекомендуется, если в течение текущего года (12 месяцев) не проводилась вакцинация против коклюша [1,9].
- При исследовании однократно взятой сыворотки (даже у ранее привитого более 12 месяцев назад взрослого или ребенка) результат по обнаружению антител класса IgG может быть расценен как положительный только в случае высокого титра (точное значение необходимо уточнять в лаборатории, так как данные разнятся в зависимости от техники анализа и используемых реагентов) [14].
Во вкладке «Дополнительные материалы» ниже можно скачать памятку об особенностях лабораторной диагностики коклюша в формате pdf.
4.Клинический анализ крови.
В общем анализекрови при коклюше характерно увеличение количества лейкоцитов и лимфоцитов [1—4].Количество лимфоцитов увеличиваетсяпод действием токсина коклюшной палочки. [2], однако отсутствие повышениялейкоцитов не исключает коклюш. Клинический анализ крови является толькодополнительным методом диагностики [5].
Имеются данные, что если по результатам клинического анализа крови у ребёнка определяется более 10 000 лейкоцитов в 1 мкл и более чем 50% из них составляют лимфоциты, то диагноз коклюша можно рассматривать как вероятный (конечно, при наличии характерной клинической картины) [16]. Если в повторном анализе — через 24 часа — отмечается повышение лейкоцитов более 20 000 в 1 мкл и из них более чем 50% лимфоцитов, то это свидетельствует о том, что вероятность коклюша крайне высока [16].
При оценке клинического(общего) анализа крови у маленьких детей также следует помнить, что если втечение беременности мама младенца прививалась от коклюша, то повышениялейкоцитов может и не быть [16].
5.Дополнительные обследования.
В связи с большим риском развития осложнений у детей первого года жизни в случае госпитализации рекомендуется выполнять рентгенографию органов грудной клетки (из-за риска пневмонии) и эхокардиограмму (из-за риска легочной гипертензии). Остальные исследования — по показаниям.
Подробнее о симптомах коклюша и его лечении можно прочитать в наших статьях по тегу #коклюш.
Расшифровка анализа крови при коклюше у детей

Как делают анализы крови при коклюше у детей и насколько точны данные лабораторных исследований? Эти и подобные вопросы всегда волнуют родителей, которым хочется, чтобы заболевание было выявлено своевременно, а после лечения у ребенка не возникло никаких осложнений. К счастью, в большинстве случаев диагностика коклюша не представляет сложностей: симптоматика и лабораторные исследования позволяют точно поставить диагноз.
Как проявляется заболевание
На начальном этапе болезни у ребенка наблюдаются:
- насморк;
- редкий сухой кашель;
- гипертермия до 38⁰.
В этот период недуг сложно дифференцировать от проявлений ОРЗ. На данном этапе происходит активное размножение палочки коклюша и больной, кашляя, становится активным распространителем патогенных микроорганизмов. Главным отличием от ОРЗ является то, что традиционное лечение вирусной инфекции неэффективно.
По мере прогрессирования болезни, через 2 недели у детей наблюдается ухудшение состояния, появляется свистящий мучительный кашель.
Кашлевые толчки сопровождаются характерным свистом и продолжительность приступа может составлять несколько минут. При этом у детей возможны симптомы:
- посинение кожи в области лица и шеи;
- остановка дыхания.
После окончания приступа появляется небольшое количество мокроты. Число кашлевых приступов может доходить до 50 раз в сутки.
Для облегчения прокашливания дети всегда далеко высовывают язык и часто прикусывают его.
Даже если была сделана прививка, то 100%-ная защита от заболевания не обеспечена. Заболевают малыши, у которых образование антител к коклюшной палочке происходит недостаточно быстро.
Какие анализы крови используются для диагностики
Необходимость в специфическом анализе крови при коклюше у детей возникает не всегда. Заболевание имеет ряд характерных признаков, и часто диагностика проводится после внешнего осмотра и аускультации заболевшего. Для определения состояния ребенка назначают:
- Общий анализ крови. Это исследование показывает значительное увеличение количества лейкоцитов с преобладанием в лейкоцитарной формуле лимфоцитов. Если ребенок не был привит от коклюша и иммунная система у него реагируют нормально, то эти признаки наблюдаются с первых дней недуга. При симптомах воспалительного процесса СОЭ в крови сохраняется в пределах нормы или даже несколько понижается. При ослабленном иммунитете или после прививки изменения лейкоцитарной формулы появляются только в острый период вместе с кашлевыми приступами.
- Биохимический анализ. Если недуг не сопровождается развитием осложнений, то биохимические показатели сыворотки крови не изменяются.
В случае, когда симптомы коклюша смазаны или недуг развивается на фоне другой патологии, детям могут назначить специфические исследования крови для выявления антител к коклюшной палочке.
Что такое иммунологические анализы
Начиная с 3-й недели болезни, в детском организме вырабатываются антитела к коклюшной палочке (иммуноглобулины IgM). Они достигают своей максимальной концентрации к концу 4-й недели и сохраняются в таком количестве в течение 3 – 4-х месяцев после выздоровления.
Далее их содержание постепенно снижается, но IgM сохраняются в крови на протяжении нескольких лет. Недостаток этого исследования заключается в том, что достоверные данные можно получить только после 3-й недели болезни.
Существует несколько методик лабораторной диагностики:
- Серодиагностика. В сыворотку крови добавляют микробный концентрат. Происходящая при этом агглютинация будет свидетельствовать о наличии антител.
- Иммуноферментная. Способ заключается в определении белковых соединений иммуноглобулина IgM к коклюшной палочке. Он может оказаться малоинформативным при слабом иммунном ответе (небольшое количество антител дает сомнительный результат на реакцию с возбудителем).
- Серологическая. Проводится подсчет концентрации (титров) иммуноглобулинов IgM. При регулярном взятии анализов и нормальном иммунном ответе у больного должно отмечаться постепенное увеличение количества антител.
- ПЦР (полимеразная цепная реакция) – одна из самых информативных и точных методик. Молекулярное исследование позволяет почти со 100%-ной точностью обнаружить ДНК коклюшного возбудителя в биологическом материале.
- ИФА (иммуноферментный анализ) дает возможность достоверно определить антитела, выработанные в ответ на скопление в организме коклюшных токсинов. Эффективен только на 4-й неделе протекания недуга и используется в основном для подтверждения уже поставленного диагноза.
Какая методика самая подходящая? Ответ зависит от возраста и состояния детского здоровья. Какой анализ более эффективен, определяет только врач. При затрудненной диагностике для получения полной картины состояния иммунной системы может быть назначено исследование по нескольким методикам.
Когда необходима иммунология
Несмотря на то, что симптоматика коклюша носит специфический характер, в некоторых случаях возникает необходимость дифференцировать его среди следующих инфекционных и неинфекционных патологий:
- затяжное течение ОРЗ;
- пневмония;
- бронхит;
- корь;
- бронхиальная астма;
- бронхоаденит;
- муковисцидоз;
- инородное тело в дыхательных путях.
Чаще всего сомнительная симптоматика при этой болезни бывает, когда детский иммунитет ослаблен или прививка не обеспечила достаточную защиту от проникновения вируса в организм. В этом случае признаки заболевания проявляются слабо и больше похожи на затяжное ОРВИ или бронхит.
Также необходимость в иммунологии возникает в раннем детском возрасте, когда еще нет кашлевого рефлекса и беспокойство в виде захлебывающегося плача может быть как симптомом коклюшной инфекции, так и признаком другого недуга. У малышей иммунодиагностика проводится, даже если симптоматика соответствует проявлениям коклюша.
Иногда при тяжелом течении недуга может возникнуть необходимость в проведении нескольких серологических тестов с небольшим временным интервалом. Это нужно для того, чтобы выяснить, как иммунная система ребенка сопротивляется возбудителю.
Также тест на иммунологию может назначаться здоровым детям. Это необходимо, чтобы выяснить, болел ли ребенок ранее коклюшной инфекцией.
Расшифровка лабораторных данных
У полученного анализа может быть только 2 результата:
- Выявлено наличие иммуноглобулинов IgM ( при некоторых видах исследования может быть указано количество антибактериальных титров). В этом случае подтверждается присутствие возбудителя в крови и лабораторные показатели считаются положительными.
- Антител не выявлено. В этом случае другое заболевание имеет коклюшноподобное течение, но причина недуга не коклюшная палочка.
Также возможен и ложноположительный результат. Это случается у детей, уже переболевших коклюшем и имеющих в организме соответствующие антитела к возбудителю. При коклюшеподобных состояниях, если нет достоверных данных об уже перенесенной болезни, может быть поставлен неверный диагноз.
Родителям стоит запомнить, что коклюшной инфекцией болеют только раз в жизни. Если ребенок уже болел коклюшем, то нужно сообщить об этом врачу при получении направления на лабораторную диагностику.
Как видно, диагностировать коклюш в большинстве случаев можно при обследовании заболевшего. Исследования крови служат только дополнительным способом определения состояния детского здоровья. В сомнительных случаях для уточнения диагноза используются различные иммуноферментные реакции, выявляющие образовавшиеся антитела.
Загрузка…
Анализ на коклюш и паракоклюш у детей как сдавать
В современной медицине анализ на коклюш и паракоклюш играют непосредственную роль в определении диагноза и назначении терапевтических мероприятий. Всего существует несколько объективных исследований, в числе которых общие анализы крови и мочи, ПЦР и иммунологические методы диагностики.
Этот анализ характерен для детского возраста. Хотя взрослые тоже подвержены этим заболеваниям.
Коклюш и паракоклюш имеют возбудителя из одного вида – бордетеллы, но разные по своим свойствам (pertussis и parapertussis). Поэтому анализ на коклюш и паракоклюш имеет отличия.
Виды анализов при подозрениях на коклюш и паракоклюш
Назначение на анализ на коклюш и паракоклюш получает так категория пациентов, у которых диагностируются соответствующие заболевания, либо имеются подозрения в их наличии. Всего существует несколько методик исследований на паракоклюш. Каждая из них имеет свою направленность.
Еще до назначения медикаментозных препаратов, ребенку следует сдать анализ из задней стенки глотки, либо бактериологическое исследование мокроты. Материал высеивается в питательную среду и спустя 5, в редких случаях 7 дней появляются первые результаты.
Какими данные результаты анализа на паракоклюш и коклюш у детей окажутся, зависит от множества факторов, в числе которых:
- Качественная подготовка согласно всем рекомендациям врача.
- На каком сроке болезни пришлось сдать материал на анализ ребенку.
- Была ли питательная среда приготовлена по всем правилам.
Средняя составляющая объективности определения на бактериологическом уровне хоть и является невысокой, в порядке 25%, но обязательной.
Также ребенку следует сдать при подозрениях на коклюш и паракоклюш общий анализ крови. Это исследование поможет определить, до какого уровня произошло увеличение лейкоцитов в количестве.
Немаловажно пояснить то, что степень развития лейкоцитов напрямую зависит от того, насколько коклюш и паракоклюш развиты у ребенка. В том случае, когда у детей имеется прививка, исследование крови не покажет признаков заболеваний.
Определить наличие болезни можно лишь тогда, когда коклюш вступает катаральную фазу своего развития.
Если заболевание длится неделю и больше, назначается другой анализ на паракоклюш. В этом случае для детей актуальным считается исследование крови серологическим методом.
Данный тип обследования занимает решающее положение в определении заболевания. Он помогает определить уровень антител даже тогда, когда стандартная процедура на бак посев становится неэффективной.
Проверка серодиагностикой ребенку назначается двукратную сдачу материала с равным интервалом в течение месяца.
Правила сдачи основных видов анализов
При назначении ребенку лабораторного исследования на паракоклюш посредством серологического анализа, для получения достоверных результатов подготовка может сыграть первостепенную роль.
Самыми значимыми рекомендациями для детей является:
- Касаемо продуктов питания – следует ограничить в сладком.
- Стараться меньше употреблять жирной пищи.
- Не допускать эмоционального перенапряжения.
- Избегать сильных физических нагрузок.
Дисбактериоз у грудничков. Что это за болезнь и как с ней бороться
Если ребенку назначено медикаментозное лечение антибиотиками, данный факт никак не отразит результаты. Сдачу следует осуществлять в утреннее время и строго на голодный желудок.
Непосредственный забор материала на коклюш и паракоклюш осуществляется стандартной процедурой из вены в объеме 5 миллилитров. Независимо от первого результата, спустя 2 недели процедура дублируется.
Что касается бактериологического исследования, этот анализ можно сдать буквально за пару секунд, а получить расшифровку возможно уже через 3 дня. Так как сама процедура прямо сказать, несколько дискомфортная, у маленького ребенка забор материала происходит из носа, а не их глотки как у детей постарше.
С общим анализом на коклюш и паракоклюш все еще проще. Эта процедура осуществляется путем забора крови из пальца. Как правило, определенных специальных мероприятий анализ не предусматривает, кроме того как сдавать кровь рекомендуется на голодный желудок.
Какие еще существуют исследования и насколько они актуальны?
Кроме представленных выше, существуют другие виды исследований на паракоклюш, в числе которых находится метод иммунологического теста. Этот тип исследования основан на определении антител к палочке коклюша и в качестве исследуемого материала выступает кровь. Кровь на анализ можно сдавать как из вены, так и из пальца.
Палочка коклюша по своей природе склонна к выделению токсинов. Иммунитет человека, напротив, является крайне чувствительным к этим токсинам и при их появлении начинает вырабатывать Igg антитела.
То есть если Igg при анализе выявляется, заболевание можно диагностировать. Также на коклюш и паракоклюш происходит реакция организма в виде возникновения IgА и IgM антител. Если точнее:
- Антитела Igg играют непосредственную роль в формировании защитных функций иммунной системы в течение всего времени заболевания. Если эти антитела обнаружились, значит у ребенка на данный момент, имеется паракоклюш или коклюш, либо он уже переболел им.
- Антитела IgА у детей могут появиться только в том случае, если паракоклюш находится в острой стадии своего развития.
- Следующие антитела, IgM, считаются первыми предвестниками инфекции. Кроме этого, они способны повыситься и в том случае, когда ребенку делается прививка.
Еще одним объективным исследованием является общий анализ мочи. С его помощью можно оценить главные свойства урины, осадок, и иные характеристики.
При анализе проверяется кислотность, уровень прозрачности и удельный вес материала. В медицине этот способ применяется часто, поскольку он редко теряет информативность, и с его помощью можно наверняка определить в какой стадии находится паракоклюш.
Следует привести пример еще одного диагностического исследования на паракоклюш и коклюш под названием «реакция латекс микроагглютенации». Этот анализ относится к самым простейшим и менее затратным.
Минус методики в том, что для проверки применяются возбудитель на последней стадии распада и из-за этого его применение используется в самом крайнем случае, так как велик риск необъективности расшифровки.
Паракоклюш и коклюш: отличия, анализ крови у детей и расшифровка диагностики

Коклюш и паракоклюш относятся к инфекционным болезням, возбудителем которых является коклюшная палочка (Bordetella parapertussis). Коклюш и паракоклюш практически ничем не отличаются друг от друга.
Основное различие – более легкое протекание второго заболевания в отличие от первого. Обе эти инфекции негативно отражаются на состоянии нервной системы, также происходит поражение дыхательных путей.
Наиболее характерной особенностью коклюша и паракоклюша является специфический приступообразный кашель, который может привести к отделению мокроты, а иногда к рвоте. Паракоклюш и коклюш являются одними из наиболее часто встречающихся инфекционных болезней среди детей.
Ребенок, который заболел коклюшем или паракоклюшем является заразным для других детей с первого дня заболевания. Чаще всего заражение этими заболеваниями происходит при контакте с другими заболевшими детьми в тесных детских коллективах, например, в детском садике или в школе. Именно поэтому болезнь имеет массовый характер.
Как и многие другие заболевания, свойственные именно детям, коклюш и паракоклюш то заболевание, которое переносится только один раз за всю жизнь.
- Анализ крови на коклюш и паракоклюш
- Расшифровка результатов анализов
Диагностирование заболевания
В настоящее время диагностика коклюша и паракоклюша представляет собой оценку всей картины заболевания и имеющихся симптомов. Особенное внимание уделяется исследованию слизи из носа и взятию мазков из носоглотки и ротоглотки. Также не остаются без внимания анализы крови, любых изменения в них должны быть выявлены врачом.
Так как коклюш и паракоклюш относятся к инфекционным болезням, диагностируются они по обнаружению бактерии (коклюшной палочки) в исследуемом образце крови. Но наиболее часто признаки заболевания выявляются во время исследования мазков, так как в кровь бактерия проникает довольно редко.
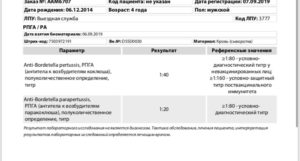
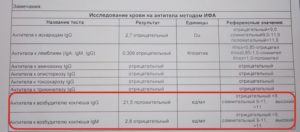
Анализ крови на коклюш и паракоклюш
Для того чтобы точно установить наличие болезни, пациенту необходимо сдать анализ крови на коклюш и паракоклюш.
- Для начала нужно сдать кровь на проведение общего анализа. На этом этапе будет определено количество лейкоцитов, тромбоцитов и гемоглобина. Коклюш и паракоклюш относятся к инфекционным заболеваниям, поэтому при наличии коклюшной палочки будет замечено увеличение количества лейкоцитов, а также количества нейтрофилов, так как они отвечают за антибактериальный иммунитет. Остальные компоненты крови практически не меняются.
- Наиболее эффективным анализом на обнаружение коклюшной палочки является иммуноферментный анализ. Для его проведения у пациента с подозрением на коклюш или паракоклюш будет взят образец крови из вены. Данный анализ представляет собой выявление антител иммуноглобулинового белка к возбудителю заболевания. Его можно осуществлять не ранее, чем через три недели после начала болезни. Поэтому его основной задачей является скорее подтверждение диагноза, чем выявление заболевания.
- Также существует серологический метод анализа крови на выявление заболевания. Он основывается на определении количества антител к коклюшу и паракоклюшу, которые показывают наличие в организме инфекционного процесса.
- К различным видам анализа крови для выявления коклюшной бактерии относится и реакция агглютинации. С помощью реакции агглютинации производится обнаружение антител к антигенам возбудителя, который находится на начальной стадии течения болезни. К недостаткам такой процедуры можно отнести то, что на данный момент до сих пор не существует единого метода проведения реакции агглютинации. Поэтому значение полученных результатов можно воспринимать и расшифровывать по-разному.
Расшифровка результатов анализов
При выявлении коклюшной палочки в результате изучения анализа крови, можно говорить о том, что коклюшная палочка перешла на новый уровень развития. То есть существует не как локальное заболевание, а развивается на системном уровне.
В таком случае, есть вероятность обширного размножения микроорганизма, так как кровь – отличная среда для успешного развития практически любого микроорганизма.
Если рассматривать конкретно коклюшную палочку, то для этой бактерии единственной благоприятной средой для осуществления ее роста является кровь.
В случае распространения бактерии по организму может развиться синдром диссеминации. Его лечение довольно трудоемкий процесс и заканчивается не всегда хорошим результатом.
Если во время изучения результатов анализа крови было выявлено наличие в организме коклюшной палочки, то пациента необходимо в срочном порядке госпитализировать в реанимационное отделение для оказания медицинской помощи и назначения необходимого лечения. Это необходимо сделать как можно быстрее, так как существует довольно серьезная угроза жизни пациента.
Бывают случаи, когда результаты анализов оказываются ложноположительными. Такое явление часто встречается в результате персистирования в организме пациента антигенов коклюшной палочки (после уже вылеченного коклюша или паракоклюша).
Не так часто можно наблюдать ситуацию, когда происходит перекрестная реакция антигенов. Если в организме находится какая-либо другая граммотрицательная бактерия, то результат проведения анализа на выявление антител к коклюшу может быть определен как положительный.В данной ситуации единственным методом диагностирования заболевания является ПЦР для выявления типа генетического материала, который мог спровоцировать организм на такую реакцию.
Особенности диагностики коклюша у детей
Часто встречаются случаи, когда показатели анализа крови у детей существенно отличаются от стандартных проявлений коклюша и паракоклюша.
Примерно на 2-4 неделе развития болезни можно наблюдать развитие иммунодефицита. Также существует большая вероятность присоединения оппортунистической инфекции. Поэтому диагностирование коклюша на ранних стадиях может быть затруднено, так как более сильно будут выделяться признаки какого-либо другого заболевания.
К тому же параллельное развитие какой-то другой инфекции может спровоцировать осложнения, из-за чего лечение коклюша и паракоклюша будет произведено не вовремя.
У некоторых пациентов могут быть замечены специфичные случаи. Даже после успешного лечения заболевания и избавления от всех симптомов, может оставаться тот же результат анализа крови.
Это наиболее свойственно довольно ослабленным детям, которые обладают иммунодефицитом. Происходит это за счет более долгого персистирования и медленно протекающей элиминации в организме ребенка антигенов бактерии Борде-Жангу.
Даже в случае перенесенного заболевания, в случае его правильной диагностики и лечении, результаты анализа крови должны прийти в норму.
Нормальным считается состояние, когда лейкоцитоз выступает только как временное явление, которое не длится более чем 1,5 недели после полного излечения заболевания. В дальнейшем в крови образуются иммуноглобулины класса G.
Они отвечают за наличие постоянного иммунитета против коклюша и паракоклюша. Обнаружение таких антител происходит методом серологического анализа.Хотя коклюш и паракоклюш относятся к ряду детских заболеваний, каждому человеку необходимо знать о том, как именно протекает данная болезнь, какие симптомы имеет и какие анализы нужно сдавать для выявления опасной бактерии.
Нет гарантии того, что даже перенесший заболевание и привитый человек не сможет во второй раз заболеть коклюшем или паракоклюшем. Поэтому очень важно обладать необходимыми знаниями об этой болезни.
Загрузка…
Что такое паракоклюш: лечение и симптомы у детей и взрослых, как сдать анализ крови на коклюш, расшифровка результатов и диагностика
Паракоклюш – это острое заболевание инфекционного характера, которому подвержены как маленькие дети, так и взрослые. Чаще всего болеют детки от 3 до 6 лет. Симптомы паракоклюша напоминают коклюш в очень лёгкой форме.
Интересной особенностью этого заболевания является то, что заболеть им может ребёнок, получивший плановую прививку от коклюша, а также тот, который уже болел этой болезнью. То есть иммунитет к этой инфекционной патологии не вырабатывается.
Что провоцирует заболевание
Заболеваемость паракоклюшем совсем не связана с эпидемией коклюша, эта патология возникает в детских коллективах периодически. У детей до года такая патология почти не встречается.
Провоцирует развитие заболевания патогенная палочка Bordetella parapertussis. Возбудители коклюша и паракоклюша имеют одинаковые свойства, отличаются они лишь по нескольким культурным и биохимическим характеристикам.
Источником инфекции выступает человек, у которого диагностирован типичный или атипичный коклюш. Особую опасность для окружающих представляют больные коклюшем в первые несколько дней. Латентный период может составлять от одной недели до трёх. В это время признаки болезни ещё не проявляются, но человек уже заразный для окружающих.
Заразиться паракоклюшем можно от внешне здоровых людей, которые являются бактерионосителями.
Что происходит в организме при заражении
Патогенная палочка проникает в организм через дыхательные пути и заселяется в клеточках эпителия гортани, трахеи, а также бронхов. Возбудитель продуцирует опасные токсины, которые способствуют развитию сильного воспалительного процесса.
Благодаря воздействию токсинов на организм начинается катаральная стадия болезни.
В то время как у ребёнка наблюдается острая стадия инфекционного заболевания, бактерии находятся исключительно на поверхности клеточек эпителия дыхательных органов и совсем не проникают в кровоток.
После того как патогенные микроорганизмы распадаются, выделяемый коклюшный токсин начинает провоцировать сильный кашель.
Некоторые специалисты полагают, что этот токсин может вызывать сильную аллергическую реакцию, за счёт чего кашлевые приступы только усиливаются.
При этом в особом отделе головного мозга появляется так называемый кашлевой рефлекс, из-за которого приступы кашля становятся довольно частыми и длительными.
Кашель при паракоклюше могут спровоцировать неспецифические раздражители – случайное прикосновение, громкий звук или боль.
Подобные патологические процессы в организме неминуемо приводят к стойкому нарушению дыхания и газообмена. В это время происходит нарушение гемодинамики и значительно увеличивается проницаемость всех сосудов. За счёт этого появляются геморрагические симптомы, а также выраженные признаки гипоксии.
Иногда бывает так, что очаг возбуждения из одного отдела головного мозга переходит в другой, например, может быть затронут рвотный центр. В этом случае почти все кашлевые приступы у ребёнка заканчиваются рвотой. Кроме этого, наблюдается повышение давления, спазм сосудов, а иной раз и судороги.Токсины, которые продуцируются патогенной палочкой коклюша, сильно снижают иммунитет, благодаря этому часто присоединяется бактериальная инфекция. Помимо этого, больной ребёнок может надолго стать носителем патогенной палочки и заражать окружающих людей.
Морфологические изменения при паракоклюше выражены несильно, только при возникновении осложнений они могут быть разнообразными. Так, в лёгких может наблюдаться лимфостаз, может начаться пневмония или эмфизема.
Из-за сильных кашлевых приступов в головном мозге больного ребёнка могут быть сильно расширены сосуды, что в итоге приводит к кровоизлияниям.
Симптомы
Инкубационный период при паракоклюше чаще всего составляет около недели, в редких случаях этот срок может сократиться до 4 дней или растянуться до 3 недель. В начале болезни у деток появляются малозаметные катаральные явления.
Состояние больного в этот момент практически не нарушается, нет высокой температуры. К главному симптому паракоклюша относится приступообразный кашель.
Он может быть разного характера, именно по кашлю различают две формы болезни – коклюшеподобную и стёртую.
Коклюшеподобная форма недуга характеризуется такими специфическими признаками:
- коротким продромальным периодом;
- приступообразным кашлем, который сопровождается значительным покраснением лица;
- нарушением дыхания;
- иногда бывает рвота.
Основное отличие кашля при паракоклюше и коклюше в том, что в первом случае приступы менее частые и продолжительные.
При стёртой форме паракоклюша наблюдается трахеальный или трахеобронхиальный кашель. В подобных случаях для постановки точного диагноза необходимо сдать ряд анализов. Контактируя с больными паракоклюшем детьми, взрослые люди тоже часто становятся носителями инфекции.
Если сделать больному паракоклюшем ребёнку рентген лёгких, то можно увидеть малозначительные изменения в тканях – появляется расширение тени корней, а также усиливается сосудистый рисунок.
Диагностика паракоклюша
Для того чтобы правильно поставить диагноз при паракоклюше, проводят диагностику по такому алгоритму:
- Выслушивают жалобы пациента. Насторожить врача должны насморк, покраснение слизистой гортани, приступообразный кашель, который усиливается с каждым днём.
- Устанавливают, не было ли у человека контакта с больным коклюшем или паракоклюшем. Также во внимание берут эпидемиологическую ситуацию в регионе проживания.
- Проводят лабораторную диагностику. Для этого берут мазки с задней стенки глотки и выявляют возбудителя.
- Определяют наличие специфических антител в крови больного.
При необходимости больному может быть назначена консультация инфекциониста.
Лечение
Лечение паракоклюша симптоматическое, оно не требует назначение антибактериальных или противовирусных препаратов. Лечение проводится в домашних условиях, но при этом нужно соблюдать такие рекомендации:
- Больной должен больше бывать на свежем воздухе, так как при кашлевых приступах наблюдается нехватка кислорода. Гулять можно при температуре до -5 градусов. При низкой температуре продолжительность прогулок не должна превышать получаса.
- Из рациона нужно исключить все продукты, которые могут вызывать раздражение горла. Это блюда приправленные специями, кислые соки, сухарики или копчёности. В меню больного должно быть много свежих овощей и фруктов.
- Больного паракоклюшем ограждают от физических нагрузок и переживаний.
- Несколько раз в день нужно делать ингаляции через небулайзер с муколитиками. Эти лекарственные препараты способствуют разжижению мокроты и её лёгкому отхождению;
- Назначается комплекс витаминов, для укрепления иммунитета.
Антибиотики при паракоклюше назначаются только в том случае, если присоединилась инфекция и возникли осложнений в виде бронхита или пневмонии.
Без назначения врача принимать антибиотики нельзя. Неоправданное использование этих медикаментов может привести к возникновению суперинфекции, которая плохо поддаётся лечению.
Профилактические мероприятия
Чтобы избежать распространения инфекции и предотвратить заболеваемость широких кругов населения, поводят такие профилактические мероприятия:
- Больного паракоклюшем изолируют на 25 дней в отдельной комнате. Человеку должна быть выделена отдельная посуда и полотенце. Ухаживать за ним должен один член семьи, при этом соблюдая осторожность. Больной должен гулять на свежем воздухе, но прогулки должны быть вдали от других людей.
- При выявлении случая заболевания в детском коллективе, вводится карантин сроком на две недели. Причём карантин считается с момента обнаружения последнего случая болезни;
- Люди, которые являются бактерионосителями, изолируются до тех пор, пока не будет получено два отрицательных результата бакпосева.
- В очаге инфекции несколько раз проводят бактериологическое обследование, с целью своевременного выявления заболевших.
Если случай заболевания произошёл в детском коллективе, то все поверхности в помещении моются дезинфицирующими растворами. На время карантина новые детки в коллектив не принимаются. Детей, которые посещают детский сад или школу каждое утро тщательно осматривает врач, с обязательным измерением температуры.
В каких случаях больного госпитализируют
В некоторых случаях детей больных паракоклюшем госпитализируют. Это необходимо в таких случаях:
- Если ребёночку ещё не исполнилось 3 лет.
- Если ребенок воспитывается в детском коллективе закрытого типа.
- При тяжелом течении болезни.
- Если возникли какие-либо осложнения.
В условиях стационара больному может быть назначена баротерапия и физиотерапия.
Паракоклюш протекает не так тяжело, как коклюш, но оставлять это заболевание без внимания нельзя. Во время кашлевых приступов ребёнок сильно нервничает и пугается, первоочередной задачей взрослых является успокоение малыша.
Паракоклюш у детей
Паракоклюш у детей — это инфекция бактериального происхождения, имеющая острое течение и схожесть с коклюшем. Перенести паракоклюш имеет возможность и взрослый и ребенок, встречаемость заболевания у младенца до года, невысока.
Учитывая активную профилактику плановым введением АКДС, коклюшная инфекция более распространена. Специфическая вакцина против паракоклюша отсутствует. Для паракоклюшной инфекции характерна периодичность в течении, что служит отличием от коклюша. Болеют данной инфекцией те, кто вакцинирован против коклюша и те, кто переболел им.
Причины паракоклюша у детей
Возбудитель паракоклюша Bordetella parapertussis является представителем класса Betaproteobacteria. Этот грамотрицательный микроб представляет по форме овоидную палочку относительно крупных размеров.
Расположены кокки чаще по одиночке, бордетеллы неподвижны. Является гемофильной бактерией, строгий анаэроб. Выделяют три экзотоксина (коклюшный, трахеальный и дермонекротоксин).
Палочки паракоклюша имеют тропность к реснитчатому эпителию дыхательных путей.
Возбудитель паракоклюша сходен по патогенности с палочкой коклюша. Болеют им дети посещающие ясли, сады, школы. Источник заражения — больной ребенок с течением болезни без симптомов, либо бактерионоситель (клинических проявлений нет).
Паракоклюш распространяется по воздуху. С частичками мокроты, выделяющейся при кашле возбудитель паракоклюша при вдыхании, попадает на слизистые незараженного ребенка.
Возникновению паракоклюша у детей в большой степени способствуют:
- большое количество людей в помещении;
- редкие проветривания или полное их отсутствие;
- сухой, теплый воздух, способствующие пересыханию слизистой воздухоносных путей, что ведет к потере ее защитных свойств;
- хронические патологии органов носоглотки, снижающие местный иммунитет;
- неврологические отклонения.
Попадая на слизистую, патоген начинает активно делиться в реснитчатом эпителии воздухоносных путей. С током мерцания ресничек, возбудитель паракоклюша попадает в нижележащие отделы легких (бронхи третьего и ниже порядка, бронхиолы, альвеолы).
Под действием трахеального экзотоксина эпителий слизистой подвергается некрозу, в результате чего происходит раздражение кашлевых рецепторов. Создается непрерывный поток импульсных сигналов в центр кашля, который расположен в продолговатом мозге, где в итоге образуется стойкий очаг возбуждения. Это и является основой приступов характерного кашля.
Попадания бактерий паракоклюша в кровь нет. Но может присоединиться вторичная микробная флора, которая становится причиной осложнений.
Симптомы паракоклюша у детей
Паракоклюш может быть типичным, тогда симптоматика болезни сходна со специфичными проявлениями коклюша, но при паракоклюше течение болезни гораздо легче. Если же заболевание протекает стерто, то паракоклюш у детей проходит под маской легкого ОРЗ, сопровождающегося непродуктивным кашлем. При транзиторном (проходящем) бактерионосительстве нет никаких признаков страдания организма.
Инкубационный период занимает по времени две недели. На этот момент никаких очевидных симптомов нет.
Далее наступает продромальный период, он продолжается примерно 5 дней. Манифестируют незначительные явления катара: из носа необильные прозрачные выделения, умеренная краснота области зева, редкий непродуктивный кашель. Самочувствие детей, страдающих паракоклюшем, остается удовлетворительным, температура в пределах допустимого значения.
