Расшифровка анализа иммунофенотипирование периферической крови
Анализ крови при лимфолейкозе
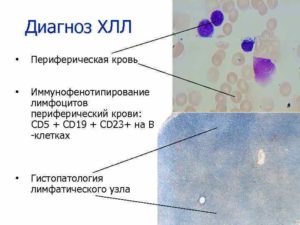
Лимфолейкоз относится к неизлечимым гемобластозам – онкогематологическим опухолевым заболеваниям – злокачественным патологиям кроветворной системы и лимфатической (лимфоидной) ткани.
Особенностью болезни является длительное отсутствие соматических симптомов на начальном этапе. Общий анализ крови при лимфолейкозе отличается специфическими изменениями и может стать основанием для предположительной диагностики и дальнейшего обследования пациента.
Краткие сведения о заболевании
Точные причины возникновения заболевания медицинская наука до конца не определяет.
Основным фактором считается влияние неблагополучной наследственности, выраженное в передаче последующим поколениям поврежденных генов.
Лимфолейкоз характеризуется гиперплазией (разрастанием) лимфатических тканей органов гемопоэза (образования и созревания кровяных клеток), включающих костный мозг, лимфоузлы, селезенку и др.
Прогрессирование гиперплазии связано с бесконтрольным анормальным делением незрелых дефективных лимфоцитов. Атипичные лимфоциты не обладают свойствами полноценных кровяных клеток, но при этом, форсировано размножаются, вытесняют и уничтожают здоровые клетки крови и заполняют кровеносную систему.
Справка! Лимфоидная ткань включает лимфоциты – бесцветные клетки крови, входящие в состав агранулоцитов (подгруппы лейкоцитов), и макрофаги – клетки для захвата и нейтрализации, угрожающих организму агентов.Основной лимфоцитарной функцией лимфоцитов является обеспечение иммунного ответа (гуморального иммунитета) на вторжение патогенов и торможение активности раковых и мутирующих клеток собственного организма. Лимфоцитоз – увеличение концентрации лимфоцитов является клиническим признаком нарушенной иммунной защиты.
Заболевание крови имеет две формы:
- острую – накопление в костном мозге и кровотоке бластов (незрелых лимфоцитов);
- хроническую – аккумуляция зрелых, но недееспособных кровяных клеток в лимфоузлах, периферической крови и костном мозге.
ОЛЛ (острый лимфолейкоз) в большинстве случаев диагностируется у детей дошкольного возраста. Хроническая форма характерна для взрослых людей возрастной категории 50+, с преобладанием у мужчин. ХЛЛ (хронический лимфоцитарный лейкоз) развивается по трем стадиям:
- исходная (начальная), или бессимптомная (поражение 1–2 области организма);
- прогрессирующая, с развитием развернутых проявлений (в процесс вовлечены 3 и более участка);
- терминальная или конечная (масштабное поражение лимфосистемы).
Заболевание считается необратимым. Остановить деструктивные процессы кровеносной системы и развернуть их в обратном направлении невозможно. Диагностика ХЛЛ включает ряд лабораторных анализов, молекулярно-биологические, иммунохимические исследования, специфическую микроскопию онкогематологических заболеваний.
Изменение показателей крови при лимфоцитарном лейкозе
Биохимический и общий клинический анализ крови при хроническом лимфолейкозе являются первичными клинико-диагностическими методами.
Сложность определения необходимости дальнейшего обследования заключается в том, что врач должен отследить динамику изменений в крови, характерных для ХЛЛ, за несколько месяцев.
По однократному анализу чаще всего предполагаются нарушения инфекционного характера.
Общий клинический анализ (ОКА) крови
Обратить внимание необходимо на следующие отклонения в общем анализе крови, типичные для онкопроцессов лимфатической системы:
- Выраженный лейкоцитоз (увеличение концентрации бесцветных клеток крови).
- Сдвиг лейкограммы (лейкоцитарной формулы). В состав лейкограммы входят: лимфоциты, моноциты, нейтрофилы (палочкоядерные и сегментоядерные), эозинофилы, базофилы.
- Присутствие пролимфоцитов (незрелых форм лимфоцитов).
- Измененное количество красных клеток крови (эритроцитов), их незрелых предшественников (ретикулоцитов) и процентного индекса эритроцитов (гематокрита).
- Значительное изменение скорости оседания красных кровяных клеток (СОЭ).
- Несоответствие нормам содержание кровяных пластинок (тромбоцитов) и их процентного соотношения к общему объему крови (тромбокрита);
- Смещение показателей железосодержащего белка крови (гемоглобина).
- Наличие остатков разрушенных лимфоцитов (теней Боткина-Гумпрехта).
Последний показатель указывает на активное разрушение рабочих клеток лейкоцитарного ряда и в нормальных результатах анализа должен полностью отсутствовать. Референсные значения ОКА и примерные показатели крови при лимфоцитарном лейкозе представлены далее в таблице.
| Параметры исследования | Нормальные значения | Единица измерения | Отклонения при возможном лимфолейкозе |
| НВ (гемоглобин) мужчины/женщины | 1З5–160 / 120–1З5 | г/л | до 80 |
| RBC (эритроциты) муж./жен. | З,9–5,5 / З,8–5,4 | 1012клеток/л | 2,8 |
| RET (ретикулоциты) | 0,2–1,4 | % | 1 |
| HCT гематокрит | 40–45 | % | 20–25 |
| ESR (скорость оседания эритроцитов) | 1,5–15 | мм/час | 70–75 |
| PLT (тромбоциты ) | 180,0–320,0 | 109 клеток/л | 30–32 |
| PCT (тромбокрит) | 0,22–0,24 | % | 0,04 |
| лейкограмма | |||
| WBC (лейкоциты) | 4–9 | 109клеток/л | до 100 |
| BAS (базофилы) | 0,1–1,0 | % | 0 |
| EOS (эозинофилы) | 0,5–5,0 | % | 0 |
| NEU (нейтрофилы): палочкоядерные / сегментоядерные | 1,0–6,1 / 46,8–66,0 | % | 1 /12 |
| LYM (лимфоциты) | 19,4–37,4 | % | 45–75 |
| MON (моноциты) | 3,0–11,0 | % | 1–2 |
Общие выводы по исследованию:
- снижение гемоглобина вдвое (гипогемоглобинемия);
- уменьшение концентрации эритроцитов (эритропения) и гематокрита;
- пятикратное увеличение СОЭ;
- снижение содержание тромбоцитов (тромбоцитопения) и тромбокрита;
- десятикратное повышение уровня лейкоцитов;
- отсутствие базофилов и эозинофилов (активных фагоцитов иммунной системы);
- уменьшение уровня нейтрофилов (нейтропения);
- абсолютный лимфоцитоз (значительное повышение концентрации лимфоцитов);
- обнаруживаются тени Гумпрехта.
Фиксируется сдвиг лейкограммы влево (образование в крови незрелых клеточных форм, которые в норме не обнаруживаются за пределами костного мозга). При остром лимфоцитарном лейкозе определение бластов составляет до 37%, определение пролимфоцитов – до 60%. Из-за недостаточного количества красных кровяных телец и тромбоцитов, резко снижен цветовой показатель крови.
Биохимический анализ крови
В исходной стадии болезни биохимия является малоинформативным исследованием. При подозрении на лимфолейкоз, биохимический анализ дает основание для дальнейших диагностических процедур на развитой стадии онкогематологической патологии.
При анализе крови на биохимию в стадии прогрессирования лимфоцитарного лейкоза, фиксируются следующие изменения:
Что показывает общий анализ крови при онкологии?
- гипопротеинемия (снижение в плазме уровня общего белка – основного строительного материала для новых здоровых клеток организма);
- гипогаммаглобулинемии (уменьшение концентрации белковой фракции глобулинов, защищающих организм от инфекций, бактерий, вирусов и т. д.);
- увеличение содержания мочевой кислоты (при норме 142–339 ммоль/л до 500 ммоль/л) является маркером обменных нарушений;
- повышение показателей ферментов АЛТ и АСТ (аланинаминотрансферазы и аспартатаминотрансферазы) и фермента ЛДГ (лактатдегидрогеназы) как результат поражения паренхимы (ткани) печени.
- повышение значений щелочной фосфатазы (ЩФ) указывает на нарушение оттока желчи;
- рост показателей гамма глутамилтрансферазы (ГГТ) свидетельствует о нарушении синтеза аминокислот, сбое в процессах образования и выведения желчи;
- увеличение уровня билирубина (желчного пигмента) как признак дисфункции печени и других органов гепатобилиарной системы.
Справка! Нормальные показатели биохимии, измененные при лимфолейкозе: общий белок – 60–83 гр./л; глобулины – 29–45%; АЛТ – 34–45 Ед/л; АСТ – 30–37 Ед/л; ЛДГ – 125–225 Ед/л; ЩФ – 30–120 Ед/л; ГГТ – 38–55 Ед/л; билирубин (общий) – 8,5 до 20,0 мкмоль/л.
Параллельно с патологическими изменениями работы внутренних органов, при пальпации и по симптоматическим жалобам фиксируется гепатоспленомегалия (одновременное увеличение объемов печени и селезенки), увеличение лимфоузлов (шейных, паховых, подмышечных).
Иммунофенотипирование лейкоцитов и лимфоцитов
Биоматериалом для анализа может быть периферическая кровь, образцы костного мозга и лимфатических узлов. Методика исследования базируется на реакции «антиген-антитело». Иммуноглобулины, вступающие в контакт с раковыми антигенами, маркируются флуоресцентной меткой.
Оценка результата производится по интенсивности свечения и количеству светящихся иммунных комплексов. Микроскопия проводится с помощью специального цитофлюориметра или люминесцентного микроскопа. Способ является родственным ИФА (иммуноферментному анализу), но обладает более высокой точностью.
Диагностика позволяет установить не только наличие онкогематологического заболевания, но и его тип (лейкоз, лимфома и др.). Онкомаркером выступает гликопротеин CD52, содержащийся на поверхности зрелых лимфоцитов.
Полная диагностика хронического лимфолейкоза
Для окончательной постановки диагноза лимфоцитарный лейкоз, пациенту назначается ряд исследований:
- Общий анализ крови в развернутом варианте (в сокращенном ОКА учитываются только общее количество лейкоцитов, без градации по лейкограмме).
- Биохимическое исследование крови.
- Иммунофенотипирование лимфоцитов и лейкоцитов.
- Цитогенетическое исследование. Представляет собой микроскопию носителей генной информации – хромосом. Методика основана на дифференциальном окрашивании поврежденных или мутирующих хромосом и оценке результата посредством специального светового оборудования.
- Трепанобиопсия (пункция) костного мозга. Малоинвазивное хирургическое вмешательство в гребень подвздошной кости. Манипуляция проводится специальной иглой с мандреном и ограничителем, с обязательной местной (реже общей) анестезией. Извлеченный фрагмент костномозговой ткани отправляют на гистологическое исследование для определения природы опухоли костного мозга.
На ранних стадиях острого и хронического лимфолейкоза эффективно использование молекулярно-биологических методов исследования.
Итоги
ХЛЛ (хронический лимфолейкоз) – онкогематологичекая патология злокачественного характера, поражающая лимфоидную ткань, кровяные клетки и костный мозг. Этиология болезни досконально не изучена. Принятой версией происхождения лимфоцитарного лейкоза является передача по наследству поврежденного гена.
ХЛЛ относится к разряду неизлечимых заболеваний. При ранней диагностике прогноз на жизнь составляет 10–15 лет. В исходной стадии развития заболевание не проявляется характерными симптомами, поэтому в большинстве случаев диагностируется поздно. Острая форма заболевания характерна для детей, хроническая – для взрослых (старше 50 лет).
Существующие клинические признаки можно наблюдать при стабильном мониторинге результатов общего клинического и биохимического анализа крови (на протяжении нескольких месяцев). Основные показатели лимфолейкоза в общем развернутом анализе крови:
- лейкоцитоз;
- выраженный лимфоцитоз;
- гипогемоглобинемия;
- эритропения и уменьшение процентного числа гематокрита;
- значительное увеличение СОЭ;
- тромбоцитопения и снижение индекса тромбокрита;
- нейтропения;
- обнаружение теней Гумпрехта.
При стойких перечисленных отклонениях в показателях крови пациенту необходимо подробное обследование для подтверждения (опровержения) наличия злокачественных опухолевых процессов в системе кроветворения. Патологические изменения показателей в результатах ОКА и биохимии крови – это не диагноз, а основание для расширенного обследования на рак.
Что такое лимфоциты в анализе крови, норма и отклонения
Какова норма лимфоцитов в крови? Есть ли разница в их количестве у мужчин и женщин, детей и взрослых? Сейчас все расскажем. Уровень лимфоцитов в крови определяется в ходе общеклинических анализов с целью первичной диагностики наличия инфекционных заболеваний, аллергических реакций, а также при необходимости оценки побочных эффектов от лекарств и эффективности выбранного лечения.
Определение величины активированных лимфоцитов не является рутинным лабораторным исследованием и проводится исключительно при наличии показаний.
Данный анализ не выполняется отдельно от общего иммунологического обследования пациента или определения других лейкоцитарных клеток (эозинофилов, моноцитов, лимфоцитов в крови и т.д.) поскольку изолировано не имеет диагностической ценности.
Что такое лимфоциты в анализе крови?
Лимфоциты lymph – это белые кровяные клетки (разновидность лейкоцитов), посредствам которых реализуется защитная функция организма человека от чужеродных инфекционных агентов и собственных мутантных клеток.
Лимфоциты абс – это абсолютное число данного вида клеток, определяемое по формуле:
Общее количество лейкоцитов * лимфоцитов (%)/100
Активированные лимфоциты подразделяются на 3 субпопуляции:
- Т-лимфоциты – созревают в тимусе, ответственны за реализацию клеточного типа иммунного ответа (непосредственное взаимодействие иммунных клеток с патогенами). Они подразделяются на Т-хелперы (принимают участие в антигенпрезентации клеток, степени выраженности иммунной реакции и в синтезе цитокинов) и цитотоксические Т-лимфоциты (распознают чужеродные антигены и уничтожают их за счёт выброса токсинов или внедрения перфоринов, которые повреждают целостность цитоплазматической мембраны);
- В-лимфоциты — обеспечивают гуморальный иммунитет посредством выработки специфических белковых молекул – антител;
- NK-лимфоциты (натуральные киллеры) – растворяют клетки, зараженные вирусами или подвергшиеся злокачественному перерождению.
Известно, что лимфоциты в крови способны синтезировать на своей поверхности ряд антигенов, при этом, каждый из них уникален для своей субпопуляции и этапа формирования клетки. Функциональная активность подобных клеток различна. В большинстве случаев они являются мишенью для других лейкоцитов на этапе иммунофенотипирования.
Кластер дифференциации и его типы
Кластер дифференциации (cluster designation) – искусственно созданная номенклатура с присвоением номера различных антигенов, которые вырабатываются на поверхности лимфоцитов в крови. Синонимы термина: CD, CD-антиген или CD-маркер.
Во время лабораторной диагностики наличие меченых клеток в общей субпопуляции белых кровяных телец определяется при помощи моноклональных (одинаковых) антител с метками (на основе флюорохрома).
При взаимодействии антител со строго специфичными CD-антигенами образуется устойчивый комплекс «антиген-антитело», при этом можно произвести подсчёт оставшихся свободными антител с меткой и определить количество лимфоцитов в крови.
Выделяют 6 типов кластеров CD-антигенов:
- 3 – характерен для Т-лимфоцитов, принимает участие в образовании комплекса передачи сигнала по мембране;
- 4 – идентифицируется на нескольких типах лейкоцитов, способствует облегчению процесса распознавания чужеродных антигенов при взаимодействии с MHC (главный комплекс гистосовестимости) 2 класса;
- 8 – представлен на поверхности цитотоксичных Т-, NK-клеток, функционал аналогичен предыдущему типу кластеров, только распознаются антигены связанные с MHC 1 класса;
- 16 – присутствует на различных видах белых кровяных телец, входит в состав рецепторов, отвечающих за активацию фагоцитоза и цитотоксичного ответа;
- 19 – компонент В-лимфоцитов, необходим для их правильной дифференциации и активации;
- 56 – вырабатывается на поверхности NK- и некоторых Т-клеток, необходим для обеспечения их прикрепления к тканям, поражённых злокачественными опухолями.
Показания к исследованию
Активированные лимфоциты в крови у ребёнка и взрослых определяются при:
- диагностике аутоиммунных заболеваний, онкопатологий, аллергических реакций и степени их выраженности;
- диагностике и контроле лечения острых инфекционных патологий;
- проведении дифференциальной диагностики вирусных и бактериальных инфекций;
- оценке состояния иммунной системы (в том числе и при наличии иммунодефицитов);
- оценке напряжённости иммунного ответа в случае наличия тяжёлых инфекций, ставших хроническими;
- комплексном обследовании до и после обширного хирургического вмешательства;
- подозрении на угнетение иммунного статуса, вызванного генетической мутацией;
- контроле степени напряжённости иммунитета на фоне приёма иммунодепрессанов или иммуностимуляторов.
Норма лимфоцитов в крови
Количество лимфоцитов в крови определяется при помощи проточной цитофлуориметрии, сроки исследования 2-3 суток без учёта дня взятия биоматериала.
Важно грамотно интерпретировать полученные результаты, желательно приложение к иммунограмме заключения врача-иммунолога.
Окончательный диагноз устанавливается по совокупности данных лабораторных и инструментальных методов обследования, а также клинической картины пациента.
Отмечено, что диагностическая ценность значительно возрастает при оценке напряжённости иммунитета у человека в динамике при регулярных повторных анализах.
Активированные лимфоциты в анализе крови у ребенка и взрослого отличаются, поэтому при расшифровке результатов следует подбирать нормальные (референсные) значения с учётом возраста пациента.
Таблица нормального диапазона лимфоцитов по возрасту
В таблице представлены величины допустимых норм лимфоцитов (отдельных субпопуляций) в крови у детей и взрослых.
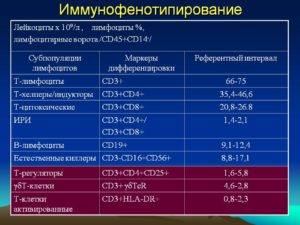
| Возраст | Доля от общего числа лимфоцитов, % | Абсолютное количество клеток, *106/л |
| CD 3 + (Т-лимфоциты) | ||
| До 3 месяцев | 50 – 75 | 2065 – 6530 |
| До 1 года | 40 – 80 | 2275 – 6455 |
| 1 – 2 года | 52 – 83 | 1455 – 5435 |
| 2 – 5 лет | 61 – 82 | 1600 – 4220 |
| 5 – 15 лет | 64 – 77 | 1410 – 2020 |
| Старше 15 лет | 63 – 88 | 875 – 2410 |
| CD3+CD4+ (Т-хелперы) | ||
| До 3 месяцев | 38 – 61 | 1450 – 5110 |
| До 1 года | 35 – 60 | 1695 – 4620 |
| 1 – 2 года | 30 – 57 | 1010 – 3630 |
| 2 – 5 лет | 33 – 53 | 910- 2850 |
| 5 – 15 лет | 34 – 40 | 720 – 1110 |
| Старше 15 лет | 30 – 62 | 540 – 1450 |
| CD3+CD8+ (Т-цитотоксические лимфоциты) | ||
| До 3 месяцев | 17 – 36 | 660 – 2460 |
| До 1 года | 16 – 31 | 710 – 2400 |
| 1 – 2 года | 16 – 39 | 555 – 2240 |
| 2 – 5 лет | 23 – 37 | 620 – 1900 |
| 5 – 15 лет | 26 – 34 | 610 – 930 |
| Старше 15 лет | 14 – 38 | 230 – 1230 |
| CD19+ (В-лимфоциты) | ||
| До 2 лет | 17 – 29 | 490 — 1510 |
| 2 – 5 лет | 20 – 30 | 720 – 1310 |
| 5 – 15 лет | 10 – 23 | 290 – 455 |
| Старше 15 лет | 5 – 17 | 100 – 475 |
| CD3-CD16+CD56+ (NK-клетки) | ||
| До 1 года | 2 – 15 | 40 – 910 |
| 1 – 2 года | 4 – 18 | 40 – 915 |
| 2 – 5 лет | 4 – 23 | 95 – 1325 |
| 5 – 15 лет | 4 – 25 | 95 – 1330 |
| Старше 15 лет | 4 – 27 | 75 – 450 |
| Старше 15 лет | 1 – 15 | 20-910 |
Читайте далее отдельный обзор: Норма лимфоцитов в крови у ребенка по возрасту в таблице
Отклонение от референсных показателей
Пациенты задаются вопросом: что означает, если лимфоциты в крови выше или ниже нормы? Следует отметить, что незначительное отклонение от референсных значений может быть результатом неправильной подготовки к анализу. В этом случае рекомендуется повторить исследование.
Присутствие большого количества атипичных лимфоцитов в анализе крови у ребёнка или взрослого указывает на патологический процесс. Важно определить то, какой именно тип из общей субпопуляции белых кровяных телец отклоняется от нормы.
Т-лимфоциты
Повышение Т-лимфоцитов (CD3+CD19-) наблюдается на фоне лейкоза, острой или хронической стадии инфекционного процесса, гормонального сбоя, длительного употребления лекарств и биологических добавок, а также при высоких физических нагрузках и беременности. В случае снижения критерия выносится предположение о поражении печени (цирроз, рак), аутоиммунных патологиях, иммунодефицитах или угнетении иммунитета лекарственными препаратами.
T-хелперы
Концентрация T-хелперов (CD3+CD4+CD45+) значительно повышается при интоксикации бериллием, ряде аутоиммунных заболеваний и некоторых инфекционных заражениях. Снижение величины является основным лабораторным признаком вторичного иммунодефицита, а также может наблюдаться при приёме стероидных препаратов и циррозе печени.
Повышение T-цитотоксических лимфоцитов
Причинами повышения T-цитотоксических лимфоцитов (CD3+CD8+CD45+) являются:
- аллергическая реакция немедленного типа;
- аутоиммунные патологии;
- лимфоз;
- вирусная инфекция.
Читайте далее: О чем говорит повышение лимфоцитов в крови у взрослого, и что делать?
Отклонение от нормы в меньшую сторону указывает на угнетение естественного иммунитета человека.
B-лимфоциты (CD19+CD3—) увеличиваются при сильном эмоциональном или физическом стрессе, лимфоме, аутоиммунных болезнях, а также в случае длительной интоксикации парами формальдегида. Реактивные лимфоциты В уменьшаются в случае их миграции в очаг воспалительного процесса.
Два типа натуральных киллеров: CD3—CD56+CD45+ и CD3—CD16+CD45+ достигают максимальных значений в фазе регенерации организма человека после гепатита и беременности, а также при некоторых онко-, аутоиммунных и печёночных патологиях. Их снижению способствует злоупотребление табакокурением и стероидными препаратами, а также некоторые инфекции.
И еще: Все о пониженных значениях лимфоцитов в анализе крови
Как подготовиться к анализу?
Для того чтобы получить максимально достоверные результаты необходимо строго следовать правилам подготовки перед сдачей биоматериала, поскольку лимфоциты в крови чувствительны ко многим внешним факторам (стресс, лекарства). Биоматериал для исследования – сыворотка венозной крови из локтевой вены.
За 1 сутки до сдачи крови пациенту следует отказаться от употребления алкоголя и любых спиртосодержащих продуктов, а также от всех медикаментозных препаратов. В случае невозможности отмены жизненно важных средств нужно сообщить об их приёме мед. персоналу. Кроме того, исключается физическая и эмоциональная нагрузка, что может вызвать повышение исследуемых критериев.
Кровь сдаётся натощак, минимальный интервал между процедурой взятия биоматериала и последним приёмом пищи – 12 часов. За полчаса нужно отказаться от курения.
Выводы
Подводя итог, следует выделить важные аспекты:
- исследование является основным компонентом при диагностике поражений иммунной системы;
- нормальные значения подбираются в соответствии с возрастом обследуемого пациента;
- точность полученных данных зависит не только от правильной реализации методики анализа, но и соблюдения всех правил подготовки самого человека;
- недопустимо отдельное применение иммунограммы для постановки окончательного диагноза, поскольку отклонение от нормы различных субпопуляций клеток иммунной системы может указывать на ряд схожих патологий. В этом случае назначается дополнительное обследование, включающее набор тестов: С3 и С4 компонента комплемента, циркулирующие иммунные комплексы, а также суммарные иммуноглобулины классов А, G и M.
Читайте далее: Что означает появление белка в моче; нормы и причины повышения
Иммунофенотипирование лимфоцитов — проведение анализа и расшифровка

Одним из методов клинической диагностики является исследование крови способом иммунофенотипирования лимфоцитов. В его основе реакция между антителами и антигенами, которая используется для определения типов клеток крови, взятых из образцов биологического материала – крови, лимфатических узлов или костного мозга.
Анализ проводится с использованием специальных маркеров или меток, которые присоединяются к антигенам клеток. С помощью лабораторного оборудования отслеживают маркеры, производят подсчет клеток крови.
Знание количества каждой из них позволяет квалифицировать опухолевые заболевания, подтвердить диагноз пациенту с определением конкретного его типа, например: достоверно установить вид лимфомы, лейкоза.
Такая точная диагностика позволяет сделать выбор наиболее эффективной схемы лечения.
Метод исследования, условия, необходимые для проведения
Иммунофенотипирование – это исследование лимфоцитов, которое помогает увидеть клетки крови, распознать их принадлежность к определенному виду.
Исследование проводят с использованием современного диагностического оборудования – цитофлюориметров или особых микроскопов, способных опознавать люминесцирующие составляющие, которые помогают различать разновидности люминесцирующих кровяных телец, вести точный их подсчет в каждой пробе. Оборудование позволяет опознать каждую из меток. Маркирование клеток это добавление в пробу антикоагулянта (реагент К2ЭДТА).
Забор образца для анализа производится из вены в области локтевого сустава. Для точного результата пациент должен соблюсти условия – проба берется натощак в утреннее время.
В некоторых случаях допускается легкий прием пищи за 4 часа до процедуры, пациенту можно выпить небольшое количество обычной воды.Занятия спортом накануне диагностики или прием алкоголя запрещен, нарушение запрета приводит к искаженным результатам анализа. Повышенная психоэмоциональная нагрузка недопустима.
Для взятия крови специалист использует вакуумную пробирку. Ее применение позволяет достичь точного результата исследования, снизить болевые ощущения, точно произвести соотношение биологического материала и реагента.
После того, как образец поместили в пробирку, лаборант перемещает взятую пробу с антикоагулянтом, для этого требуется 10 раз медленно перевернуть емкость.
Для хранения и транспортировки материала для анализа требуется соблюдение условий: температурного режима при хранении образца от 18 до 23°С, сохранения положения пробирки вертикально. Срок ожидания результатов не превышает 24 часов от взятия пробы. Время проведения исследования 4 часа.
Количественный состав каких клеток отражает результат анализа?
В ходе проведения исследования специалисты клинической лаборатории отслеживают показатели в периферической крови пациента, возможные поражения. На бланк анализа заносят показатели:
- Абсолютное количество лимфоцитов, имеющих здоровое округлое ядро без патологий.
- Т-клеточных лимфоцитов – ядро этого вида кровяных телец образуется и созревает в тимусе или вилочковой железе. Обеспечивает иммунную реакцию организма в определенных условиях, осуществляет контроль над гуморальным ответом организма работой В-лимфоцитов, которые образовывают антитела. Обозначают ядро Т-клеточного лимфоцита как CD3+.
- Количественное значение Т-хеплеров (ядро обозначается CD3+CD4+) – разновидности Т-лимфоцитов, оптимальное количество которых в крови способствуют усилению иммунного ответа организма на поражение чужеродным антигеном, их 2 типа.
Т-клеточный хелпер первого типа является «защитником» от опухолевых новообразований, вирусных агентов, участвует в защитных воспалительных реакциях.
Второй Т-клеточный тип обеспечивает взаимосвязь с гуморальным иммунитетом, участвует в выработке иммуноглобулина Е – веществе, воздействующим на агрессивные аллергены внешней среды, смягчает поражение ими.
- Количество Т-цитотоксических лимфоцитов, ядро которых принято обозначать как CD3+CD8+.
Такие лимфоциты распознают поражение клеток собственного организма и проводят их лизис или растворение. Таким способом организм борется с опухолевыми тканями, с поражением бактериями, которые паразитируют на клеточном уровне. Ядро Т-цитотоксического лимфоцита важный компонент иммунитета, направленного на уничтожение вирусов.
- В-лимфоциты, обозначаемые символами СD19+, вырабатывают активные вещества (антитела), действие которых направлено на поддержание гуморального иммунитета.
- Количество ЕК-клеток, их ядро обозначается как CD3-CD16+CD56+. Их называют естественными, или натуральными, киллерами.
Такое название определяет их неиммунная цитологическая активность, которая направлена на клетки-мишени, имеющие неопластические изменения.
- Т-ЕК (ЕКТ) клетки, ядро которых имеет естественную киллерную активность, защищают от поражения клеток, имеющих качества и признаки Т-лимфоцитов.
- Иммунорегуляторный индекс, который показывает соотношение Т-хелперов и Т-цитотоксических клеток в крови, обозначается в анализе в виде соотношения CD3+CD4+/CD3+CD8+.
Когда назначают исследование?
Фенотипирование видов лимфоцитов назначают для диагностики ряда заболеваний. Иммунологи назначают исследование, если имеются основания заподозрить одни из них или при наличии «ярких» признаков других.
Например: расшифровка количества лимфоцитов с определенным фенотипом понадобится при:
- инфекционных заболеваниях, поражении хронического характера или если болезнь имеет затяжной характер,
- аллергических реакциях организма,
- проявлении устойчивых признаков и симптомов, указывающих на иммунодефицит врожденного или приобретенного свойства,
- подозрении на опухолевые образования доброкачественной или злокачественной природы,
- заболеваниях аутоиммунного типа, спровоцированных расстройством защитной системы, поражением собственного организма,
Диагностика периферической крови требуется в других случаях. Ее назначат перед серьезным оперативным вмешательством, которое требуется больному в плановом порядке.
При иммунофенотипировании врач узнает все процессы иммунного характера, происходящие у конкретного больного, что позволяет скорректировать защитные процессы, избежать клеточного поражения, и нормализовать их работу.
Большое значение для врача имеют показатели различных видов кровяных телец, Т-клеточный состав крови в послеоперационный период, особенно в случаях с развитием патологических процессов.
Метод применяют и для оценки состояния человека, которому требуется трансплантация органов или проведена операция – анализ на иммунофенотипирование проведут на подготовительном этапе и во время послеоперационного восстановления, чтобы предупредить поражение и отторжение органа.
Направление на анализ получают пациенты, лимфоциты которых могут изменить качественный и количественный состав из-за лечения заболеваний медикаментами определенных групп – иммуномодуляторами, иммунодепрессантами или цитостатиками.
Нормы и референсные значения содержания в крови частиц определенного вида зависят от возраста пациента.
Врачи для оценки показателей используют специальные таблицы, в которых указаны оптимальные значения, пределы отклонений.
Какие проблемы отражают повышенные и пониженные Т-клеточные лимфоциты
Результат анализа покажет отклонение от нормы по количеству Т-клеточных лимфоцитов. Повышение их количества свидетельствует об иммунном воспалении, поражении или гиперактивности защитных процессов пациента.
Такое превышение нормы вызывают заболевания – лимфолейкоз (острая и хроническая стадии), ряд вирусных и бактериальных инфекций в начале развития болезни.
Увеличение Т-лимфоцитов возможно при изменении характера заболевания, переход его в хроническую форму.
Если у обследуемого абсолютное число Т-клеточных лимфоцитов снижено, говорят о развитии иммунологического паралича. Он сопровождает воспалительный процессы, может указывать на развитие злокачественных опухолевых новообразований. Такой показатель выявляется, если больная сердечная мышца – миокард, при некоторых сложных травмах, его снижение вызывает курение.
Колебание числа В-лимфоцитов
Увеличение числа В-лимфоцитов сигнализирует о поражении организма воспалительным процессом, развивающимся в острой или хронической стадии. Его природа аллергического, аутоиммунного или инфекционного характера.
Эти лимфоциты увеличиваются из-за В-лимфолейкоза, бронхиальной астмы, муковисцидоза, больной печени и при хронических патологиях.
Увеличенные показатели по В-лимфоцитам в анализе отражают восстановление после инфекций, перенесенных в острой и тяжелой форме.Если число В-лимфоцитов не соответствует нижним пределам нормы, при проведении дополнительной диагностики врач подтвердит пациенту развитие опухолевых новообразований, острые вирусные инфекции или инфекции бактериального типа, развитие очагов воспаления в организме больного.
Отклонения показателей естественных киллеров
Повышенному уровню естественных киллеров способствуют патологические процессы, связанные с:
- запуском онкологических процессов,
- тяжелым течением воспалительного процесса, воспалительные заболевания в хронической стадии,
- с избыточной выработкой антигенов, борющихся с бактериальным или вирусным процессом.
в клетках крови естественных киллеров может быть снижено из-за повышения уровня в крови Т-лимфоцитов и связано с процессами, вызывающими такое повышение.
Показатели Т-цитотоксических лимфоцитов
Если значение показателя CD8+ в превышающих норму цифрах, закономерно заподозрить опухолевое заболевание, вирусный процесс в активной стадии (при развитии вирусной, грибковой или внутриклеточной инфекции, заболеваний подобного типа).
Сниженные значения Т-цитотоксических лимфоцитов в результатах анализа предупреждают о процессах, развивающихся на фоне аутоиммунных болезней. Такой процесс подтверждает атаку аллергенов, развитие аллергии на момент обследования.
Какие процессы определяются по уровню Т-хелперов
Повышение содержание Т-хеплеров свидетельствует об остром воспалительном процессе в активной стадии. Иммунное воспаление отражает увеличение Т-хеплеров первого типа, рост показателя по второму типу определяет наличие воспалительного процесса аллергической природы. Обострение аутоиммунной патологии определяется, если Т-хеплеры обоих типов увеличены.
Снижение Т-хелперов происходит из-за состояния иммунологического паралича, выявляет иммунодефицит вторичного типа у больного.
Отклонения значений по уровню Т-ЕК клеток
Количество Т-ЕК клеток повышается, увеличиваясь по отношению к референсным значениям их содержания в крови по причине:
- наличия хронических воспалительных процессов с длительным периодом воздействия на иммунную систему,
- воспалительных процессов, сопровождаемых тяжелым протеканием, осложнениями при лечении,
- сохранение инфекции в активном состоянии в клетках организма на протяжении значительного периода времени.
Сниженные лимфоциты такого вида не отображают значимые процессы, не являются важными для диагностики.
https://www.youtube.com/watch?v=_t2qBdtNnjc
Использование метода иммунофенотипирования лимфоцитов позволяет проводить диагностику патологий, заподозрить развитие опасных, опухолевых болезней. Метод является безопасным для обследуемого, не требует значительных финансовых затрат.
Загрузка…
Фенотипирование субпопуляций лимфоцитов
Альтернативные названия: иммунофенотипирование, иммунограмма с определением субпопуляций лейкоцитов, англ.: Immunophenotyping.
Лимфоциты являются важнейшими клетками иммунной системы, они обеспечивают нормальное функционирование всех ее звеньев – клеточного и гуморального иммунитетов.
Они обеспечивают защиту организма от любых чужеродных агентов – вирусов, бактерий и других антигенов.
Кроме того, они помогаю регулировать состояние собственных клеток организма, уничтожая те из них, которые способны переродится в раковые клетки.
Стандартный анализ крови с подсчетом количества лимфоцитов не позволяет получить полной информации о патологических процессах, протекающих в организме. Оценить статус иммунной системы, определить, нуждается ли она в коррекции, помогает специфический анализ – фенотипирование лимфоцитов.
Суть его заключается в выделении среди множества этих клеток определенных подклассов (субпопуляций), ориентированных на узкие задачи. Осуществляется это путем выявления на поверхности лимфоцитов CD-антигенов или CD-маркеров – белковых соединений. Определяющих специализацию лимфоцитов.
Прямыми показаниями к фенотипированию субпопуляций лимфоцитов являются:
- длительно текущие рецидивирующие инфекции;
- приобретенные иммунодефициты, в том числе и СПИД;
- врожденные иммунодефициты;
- всевозможные аллергии;
- заболевания аутоиммунной природы;
- обследование реципиента перед операцией трансплантации;
- обследование доноров органов для определения совместимости трансплантируемого органа;
- подготовка пациентов к обширным операциям;
- послеоперационные осложнения;
- мониторинг лечения пациентов с помощью иммуномодуляторов и иммуносупрессоров;
- мониторинг лечения онкологических пациентов.
Противопоказаний к этому исследованию нет.
Подготовка к фенотипированию лимфоцитов
Материалом для исследования служит венозная кровь. За 24 часа до взятия крови на анализ рекомендуется отказаться от приема лекарственных препаратов (только по согласованию с лечащим врачом). За 12 часов стоит воздержаться от приема пищи. Кровь берется в объеме 7-10 мл.
Интерпретация результатов
В бланке исследования указывается количество лимфоцитов разных фенотипических групп в абсолютных цифрах и их относительное количество (в процентах по отношению к общему числу лимфоцитов).
Отмечается зависимость результатов исследования от возраста пациентов – данный факт обязательно должен учитываться при интерпретации. Значение имеют как повышение показателей, так и их снижение.
Все результаты должны трактоваться в комплексе.
Определяются следующие основные субпопуляции:
- CD3+CD19- — количество увеличивается при инфекционных заболеваниях, во время беременности.
- CD3+CD4+CD45+ (Т-хелперы) – увеличиваются при аутоиммунных заболеваниях, при гормональном дисбалансе.
- CD3+CD8+CD45+ (цитотоксические Т-лимфоциты) – количество их повышается в острую фазу аллергических реакций, при вирусных инфекциях.
- CD3+HLA-DR+CD45+ (Т-лимфоциты активированные) — увеличение отмечается при аутоиммунной патологии, при онкологических заболеваниях, циррозе печени.
- CD19+CD3- (В-лимфоциты) – преобладают при стрессе, некоторых формах лимфом.
- СD3-CD16+CD56+ (Т-киллеры) – количество их повышается после перенесенных гепатитов, при онкопатологии, аутоиммунных болезнях.
- CD3+CD56+CD45+ (Т-естественные или нат уральные клетки) – количество их повышается при длительном существовании очага воспаления в организме, при тяжелых и затяжных воспалительных процессах (флегмоны, эмпиемы, рецидивирующие абсцессы).
К иммунограмме обязательно прилагается заключение врача-иммунолога, так как только он может правильно интерпретировать все показатели.
Для лечащего врача значение имеет именно это заключение.
Дополнительная информация
Данные иммунограммы должны сопоставляться с результатами других методов исследований, а также с клинической картиной патологии. Наиболее полную информацию можно получить, если проводить исследование иммунного статуса в динамике – это позволяет оценить иммунный ответ организма пациента на лечение.
Более полно оценить состояние иммунной в дополнение к фенотипированию лимфоцитов помогут анализы на компоненты системы комплемента, исследование крови на антитела и циркулирующие иммунные комплексы.
Литература:
- Хаитов Р.М. Аллергология и иммунология : национальное руководство / под ред. Р.М. Хаитова, Н.И. Ильиной. – М. : ГЭОТАР-Медиа, 2009. – 656 с.
- Tietz Clinical guide to laboratory tests. 4-th ed. Ed. Wu A.N.B. – USA: W.B Sounders Company, 2006
Иммунофенотипирование лимфоцитов: показания, показатели
Иммунофенотипирование лимфоцитов является одним из методов, применяемых в клинической диагностике. Его основа — особая реакция, отмечаемая между антигенами и антителами.
Она применяется для определения, какой тип кровяных клеток имеет место в исследуемом материале. При работе используются особые метки, которые соединены с антигенами.
Они позволяют отслеживать реакции в материале и фиксировать количество исследуемых клеток крови. Знание объёма вида тех или иных клеток помогает в диагностике опухолевых процессов.
О чем говорят повышенные и пониженные т-лимфоциты
Пониженные Т-лимфоциты могут указывать на «иммунный паралич»
Отклонения показателя от нормы в большую сторону указывает на развитие воспаления иммунной природы.
Чаще всего явление связано с лимфолейкозом, некоторыми вирусными и бактериальными заболеваниями, а также переходом патологии в хроническую форму. Отклонение в меньшую сторону указывает на иммунологический паралич.
Такое явление обычно сопровождает период активного развития раковых опухолей. Также возможно присутствие поражений сердца.
