На коже лица болячка не заживает
Мокнущая рана: причины появления и лечение
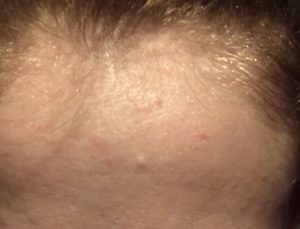
Мокнущая рана — это механическое повреждение здоровых тканей, которое проявляется выделением специфической жидкости — сукровицы. Это означает нарушение целостности кожных покровов с образованием патологического содержимого прозрачного характера желтоватого оттенка.
Под действием негативных факторов на кожных покровах образуются ссадины, язвы. В норме местный иммунитет самостоятельно справляется с проблемой. Образованный дефект заживает за 1–2 недели в зависимости от размера поврежденной поверхности. При ослаблении защитных сил организма период заживления раны увеличивается. Она начинает сыреть.
Отличительной чертой таких дефектов является механизм возникновения. Мокнущая рана образуется в результате механического повреждения: при сильном ударе, сдавливании, ушибе. За появление сукровицы отвечает плазма, которая выходит наружу. Язвочки возникают при неправильном метаболизме, нарушении трофики тканей, например, при сахарном диабете или ишемии сосудов нижних конечностей.
Основными источниками появления патологического очага могут быть:
- Укусы комаров с последующим расчесыванием
- Дерматологические заболевания, которые сопровождаются интенсивным зудом и жжением.
- Раздражение на коже от памперсов.
- Мозоли, свежие потертости на ногах.
- Ожоги, в том числе средней и тяжелой степени, которые занимают обширные участки тела.
- Незаживающие мокнущие раны после операции, которые возникают при неправильном снятии швов.
Появлению способствует бактериальное инфицирование. Патогенные микроорганизмы образуют патологический очаг при нарушении правил асептики/антисептики, правил личной гигиены, неправильном или позднем лечении.
Симптомы и особенности локализации мокнущих ран
Мокнущий кожный дефект проявляется следующими симптомами на разных участках тела:
- Рана мокнет и течет жидкость.
- Пациент чувствует неприятное жжение. Если поверхность чешется, значит присоединилась бактериальная инфекция, нарушилось заживление.
- Края краснеют.
- Повреждение на коже может не заживать 3–4 недели.
Если проникает инфекция, течет гнойная жидкость. Кроме гноя, может выделяться также и кровь при вторичном повреждении раны.
Патологический очаг может возникать практически на любом участке кожи на теле. У пациента с длительно незаживающим мокнущим повреждением нарушается обычный ритм жизни. При расположении на стопах трудно ходить по причине боли, на кистях рук — писать, мыть посуду.
Чем подсушить мокнущую рану
Лечение мокнущей раны должно проводиться регулярно с применением подсушивающих средств, асептических повязок, антибактериальных, дезинфицирующих препаратов, которые выпускаются в форме мазей, кремов, порошков и растворов. Подсушить мокнущую рану можно с помощью таких средств, как:
- Левомеколь — мазь с противомикробными, антисептическими, заживляющими, подсушивающими свойствами. Способствует отхождению гноя, улучшает местный иммунитет, подавляет размножение бактерий в патологическом очаге. Обработку Левомеколем необходимо проводить 1–2 р/день тонким слоем.
- Солкосерил содержит специальный состав, который подсушивает рану, усиливает репаративные процессы. Лекарство останавливает образование, выделение сукровицы. Положительно влияет на синтез новых волокон, которые закрывают очаг повреждения. Сначала наносят на марлевую повязку, затем прикладывают к поврежденной области в течение 10–14 дней.
- Повидон-йод — лекарственное средство, обладающее заживляющим эффектом. Гель борется с симптомами воспаления, нагноения. Восстанавливает целостность кожных покровов, препятствует формированию келоидных рубцов. Повидон-йод нужно хорошо втирать в поверхность. Смывают через полчаса теплой водой. За день проводят 2–3 процедуры. Не подойдет для ребенка младше 6 лет, взрослого с аллергией на компоненты препарата.
- Крем Бепантен ускоряет процесс заживления. Способствует прекращению выделения сукровицы за счет нормализации обмена веществ между тканями. За счет данного эффекта используют для лечения мокнущих ран.
- Эплан улучшает репаративные процессы внутри кожи. Препарат уменьшает болевой синдром, подавляет размножение патогенных микроорганизмов внутри инфицированного очага. Патологическую область нужно смазывать 2–3 р/сут.
- Аргосульфан — лекарственное средство на основе серебра. Используют в комплексной терапии распространенных дерматологические, хирургических заболеваний. Серебро известно своими противомикробными, заживляющими свойствами. Крем рекомендовано наносить 2–3 р/сут на поврежденную область.
Если раневая поверхность на лице мокнет и из нее вытекает жидкость, то назначаются физиопроцедуры с применением дарсонваля или лазера.
Выбор лекарственного средства зависит от выраженности патологического процесса, самочувствия больного, состояния раны или наличия осложнений.
Особенности патологического процесса
Неправильное лечение, развитие аллергической реакции на компоненты препаратов, присоединение бактериальной инфекции, несоблюдение гигиены приводит к развитию неприятных осложнений. Особенности патологического процесса, связанного с мокнущей раной, следующие:
- Рана не заживает, мокнет и чешется. Отсутствие положительных сдвигов в лечении назначенных препаратов говорит о неправильно подобранной терапии. Состояние требует врачебного вмешательства, назначения более подходящей терапии.
- Появляется покраснение, отечность краев дефекта.
- Образование корочки не гарантирует заживление. Под ней может продолжать выделяться гной. Состояние грозит развитием сепсиса.
- Вокруг поврежденной области могут формироваться дополнительные язвочки или пузыри с жидкостью. Могут свидетельствовать о начале аллергической реакции, присоединении патогенной флоры.
Когда стоит обратиться к врачу
В медицине существуют патологические состояния, связанные с мокнущей раной, которые требуют немедленной врачебной помощи. К ним относятся такие случаи:
- Вокруг поврежденной области возникли темные пятна с нечеткими границами.
- Дефект находится вблизи крупного лимфатического узла.
- С поверхности начало выделяться гнойное содержимое с неприятным резким запахом. Свидетельствует о развитии септического заражения крови.
- Мокнущая рана на лице нуждается в консультации специалиста.
- Патологическая область существенно увеличилась в размерах. Наблюдается выраженный отек тканей.
- Болезнь атакует весь организм. У пациента появляется озноб, высокая температура тела, выраженная слабость, вялость.
- Жидкость выделяется обильно, приходится менять повязки по 4–5 раз в день.
Эти осложнения требуют корректировки лечения со стороны доктора, назначения определенных препаратов и средств.
Сдирать корочки, пленки категорически запрещено. Нужно обратиться к лечащему врачу.
Как быстро заживает мокнущая рана
Процесс заживления разделяется на три этапа:
- Фаза воспаления — начальная стадия, которая начинается с момента повреждающего действия на кожу человека. Длится до 5 суток. Начальная фаза проявляется типичными симптомами воспаления мокнущей раны: покраснением, отеком здоровых тканей. Реакция связана с нарушением целостности сосудов, изменением их деятельности, выходом плазмы крови наружу. При патологии фаза воспаления затягивается на 20–40 дней.
- Фаза регенерации. Происходит активный синтез коллагеновых волокон, образование новых сосудов. Грануляционная ткань замещает область кожного дефекта. Продолжительность занимает 2–4 недели.
- Фаза эпителизации характеризуется полным восстановлением целостности кожных покровов. При огромных повреждениях остается рубец.
В среднем заживление мокнущей раны происходит за 1–1.5 месяцев при интенсивном лечении.
Язвы на лице: причины появления и методы лечения
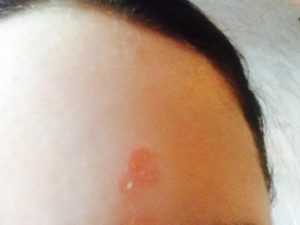
Язвы на лице — это неприятная проблема, которая доставляет массу хлопот и неудобств. Такое образование часто вызывает зуд и чувство жжения. Заболевание необходимо своевременно лечить, иначе могут возникнуть большие раны, которые со временем начнут кровоточить.
Язвы: причины появления
Наша кожа – одна из самых нежных.
Верхний слой кожного покрова постоянно подвергается влиянию негативных факторов: частая смена температурных режимов, разнообразные механические повреждения и прочие воздействия, которые могут повредить эпидермис.
Появление язв – это свидетельство того, что в организме человека появились некоторые нарушения в работе. Через эти изменения замедляется скорость регенерации верхнего слоя кожного покрова.
Появление язв на лице может повлечь за собой достаточно много проблем для человека.
Какие бывают язвы и что это такое?
Кожному покрову человека свойственно восстановление через определенное время. К сожалению, существуют некоторые факторы, которые могут помешать нормальному течению регенерации кожных покровов.
В этот период могут появиться разнообразные болезни с видимым их течением.
Во время подобных заболеваний, в случае появления каких-либо ран эпидермис восстанавливается либо неспешно или совсем не регенерирует.
К сожалению, в местах, где кожные покровы подвержены некрозу, новая ткань еще не успела появиться – появляются язвочки. Их поверхность может очень долго не заживать.
Визуальный вид больного ухудшается, а кожные покровы, покрытые язвенными проявлениями, становятся своеобразными «воротами» для большого количества инфекций и бактерий.Во время образования язвенных ран нарушается обмен веществ, который помогает быстрой регенерации ткани.
Согласно существующей классификации различают следующие виды патологического состояния кожных покровов:
- Язвы на лице, появляющиеся после определенных травм. К таким относятся повреждения механического характера – термические, лучевые, химические, механические и электрические.
- Появление разнообразных опухолей (доброкачественного либо злокачественного характера). К таким заболеваниям относят саркому либо лимфогранулематоз.
- В случае нарушения нормального артериального кровообращения. Это может случится при следующих заболеваниях: анемия, сахарный диабет, цинга, а также разнообразные заболевания крови.
- Язвы на лице могут появиться также после того, как в организм попадут инфекции.
- Если у больного уже есть опухоли либо прогрессивный паралич (так называемые нейротрофические нарушения).
- В случае заболевания болезнью Рейно, а также при других заболеваниях, которые влекут за собой нарушения и изменения в тканях стенок сосудов (сифилитический аортит, облитерирующий эндартериит, атеросклероз).
- Язвенные образования могут возникать в случае пенетрации. Появляются они около органов либо могут образоваться в полости.
Благодаря существующей классификации современная медицина может достаточно быстро определить причину появления даже мокнущих язв на лице, а также быстро поставить диагноз и назначить правильную терапию.
Подобные нарушения кожных покровов могут начаться вместе с другими нарушениями нормальной работы организма. Наиболее распространенные симптомы и признаки:
- Появление гиперчувствительности на определенном участке тела после механического воздействия.
- Изменение внешнего вида – плотности кожного покрова, появление кровоподтеков, облезание кожи и прочее.
- После того, как кожа облезла, новая появляется с очень медленной скоростью. Вместо этого может появиться незаживающая и гиперчувствительная поверхность.
При правильно подобранной терапии кожные покровы будут восстанавливаться гораздо быстрее: язва очищается от гноя, скорость восстановления будет быстрее, чем скорость отмирания эпидермиса.
Какие болезни вызывают возникновения язв на коже пациента
О том, что появились какие-либо нарушения в работе организма человека, могут свидетельствовать язвенные образования на кожных покровах. В случае изменения состояния кожи у пациента могут развиться следующие заболевания:
- Появление опухолей.
- Варикоз, тромбофлебит, тромбоз, спазмы сосудов, артериовенозные фистулы, эмболия.
- Лимфоотток может появиться при анемии и диабете.
- Прогрессирующий паралич.
- Изменение сосудистых стенок.
Все заболевания могут повлечь за собою появление дополнительных инфекций, а также кровотечение при некачественной и несвоевременной диагностике и лечении.
Терапия при появлении язвенных образований
Так как появление язв – это признак определенной болезни, то и лечить их необходимо, учитывая данное заболевание. Многих интересует, чем лечить язвы на лице? Комплексная терапия должна быть направлена не только на удаление внешнего проявления заболевания, но и на лечение основной болезни. Лекарство назначает строго врач. Самолечение может навредить.
Все внешние проявления достаточно легко и быстро убрать, используя элементарную гигиену. Доктор может добавить при этом постельный режим, физиотерапию. При необходимости назначается фиксация конечностей. Кожные покровы необходимо обязательно очищать от гноя. Часто у людей возникает красная волчанка.
Клинические рекомендации, касающиеся лечения этого заболевания, напрямую зависят от формы болезни и индивидуальных особенностей организма.
Часто при наличии подобных проблем с кожей на раны накладывают повязки с гипертоническим раствором, которые способствуют вытягиванию гнойных выделений и снимают воспаление.
Рекомендации специалистов
Не стоит игнорировать прием витаминов. Хорошо помогает закаливание организма. В особо запущенных случаях назначается хирургическое вмешательство, во время которого доктор удалит все омертвевшие ткани.
Самолечением опасно заниматься, поскольку от этого больше вреда, чем пользы. Важно не замаскировать неприятные симптомы, а устранить их навсегда.
При появлении незаживающей язвы на лице следует обратиться за помощью к дерматологу.
Народные методы лечения
К народным методам лечения язвенных образований и базалиомы кожи носа можно отнести следующее: использования свежего капустного и картофельного сока для промывания ран, накладывание компрессов из земляничного отвара и сока листьев дерева сирени. Эти методы могут помочь улучшить визуально кожные покровы. К сожалению, язвы – это проявление внутреннего нарушения в работе организма, поэтому комплексная терапия должна быть направлена на лечение всего организма в целом.
Вывод
При обращении к специалисту будут назначены препараты, которые помогут повысить уровень иммунитета, а также будут помогать защищать организм от проникновения в него дополнительных инфекций и бактерий.
Если вести нездоровый образ жизни, то может появиться базалиома кожи носа, относящаяся к злокачественным новообразованиям. Правильное питание играет особенно важную роль. Ни в коем случае нельзя самостоятельно устранять проблемы путем выдавливания прыщей и других образований.
В организм может попасть опасная инфекция, которая способна сильно навредить человеку, вплоть до летального исхода. В процессе лечения запрещено пользоваться косметикой и выполнять тепловые процедуры. Нельзя посещать сауну и баню.
Важно исключить спиртные напитки и не курить табачные изделия, поскольку от этого кожа только больше воспалится.
Долго незаживающая язва на лице. Какие бывают болячки на лице и как избавиться от них. Основные причины развития заболевания
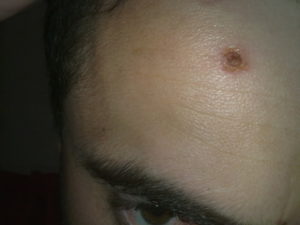
Всем людям, а женскому полу в особенности хочется выглядеть красиво. Поэтому всевозможные болячки на лице сильно отравляют жизнь. Порой они становятся причиной нежелания покидать дом и посещать людные места.
Поэтому правильное определение разновидностей и дальнейшее лечение недостатков кожи, связанных с определенной болезнью, является чрезвычайно важным делом.
А также не менее значимое занятие – это выявление причины возникновения болячки на лице. Во всем поможет наша статья, опирающаяся на медицинские знания и исследования, чтобы вы правильно лечили различные болячки на лице и временные дефекты кожи.
____________________________
Почему возникают болячки на лице
Причин возникновения разного рода воспалений на лице существует огромное множество. Однако всех их подразделяют на:
Болячки на лице, возникшие вследствие отклонения в роботе внутренних органов; кожные заболевания.
Вообще в основном болячки на лице обусловлены нездоровым образом жизни и неправильным питанием: употреблением алкоголя, курением, злоупотреблением нездоровой, жирной пищей.Но также сбои любой системы человеческого организма способны вызвать появление разного рода язв, прыщей и др.
Ими являются следующие заболевания:
Кровеносно-сосудистой системы; пищеварения; половой системы.
Также болячки на лице развиваются вследствие различных дерматологических болезней
, которые развиваются вследствие несоблюдения правил личной гигиены или заражения от носителя инфекции.
Профилактические меры
Основная мера профилактики формирования мокнутий на коже – своевременное лечение хронических патологий, а также поддержание правильной работы иммунитета. Если в анамнезе уже была экзема, то следует соблюдать следующие рекомендации:
- тщательная личная гигиена;
- отказ от алкоголя и курения;
- применение увлажняющих косметических средств;
- использование только гипоаллергенных средств бытовой химии;
- рациональное питание;
- выбор одежды из натуральных тканей.
Даже после полного выздоровления врач не дает гарантий от развития рецидива. Так, целесообразно следовать профилактическим мерам и стараться вести здоровый образ жизни.
Какие бывают болячки на лице
Болячки на лице делятся аналогично болезням, которые стали причиной их появления. Основные болезни кожи, в том числе лица включают в себя:
Дерматит: преоральный, аллергический, атопический (экзема) и контактный; герпес; угревая сыпь; стрептококковая инфекция.
Симптомы дерматита
Дерматит – серьезное заболевание, требующее обязательной помощи врача. Поэтому очень важно определить его симптомы.
Разновидности дерматита имеют признаки, которые слегка варьируются, но в целом они похожи:
Покраснение – сильное или слабое; зуд; шелушение; волдыри.
Если присутствует хоть один из вышеперечисленных признаков – необходимо немедленно посетить доктора, или лицо может полностью покрыться болячками.
Герпес
Герпес – заболевание кожи лица и слизистой, вызванное инфекцией. Потенциально мы все носители вируса данного заболевания, которое у некоторых присутствует в прогрессирующем виде.
Герпес имеет вид неприятной раны, при прикосновении к которой ощущается боль
. Таки болячки на лице, ни при каких обстоятельствах, не рекомендуется трогать руками и чесать.
Угри
Угри – это красные прыщи, которые могут возникать на лице независимо от возраста.
Ими страдает жирная кожа
, клетки которой забиваются излишними сальными железами – бактерии размножаются в данной среде и возникают угри. Они могут иметь вид также черных точек.
Стрептококк на лице
Еще одной неприятностью на лице является стрептококковая инфекция или пиодермит. Данное заболевание проявляет себя в виде
пузырей красного цвета, наполненных гноем
, и является заразным. Водные процедуры усиливают данное заболевание.
Как вылечить угри
Избавление от угревой сыпи или угрей эффективно проводить при помощи средств, которые можно сделать самой, используя различные продукты.
Лимон.
Просто отрезаете дольку лимона и протираете ей лицо в местах, где имеются угри. После этого намажьтесь солнцезащитным кремом, потому что лимон делает кожу более подверженной солнечным лучам.
Сырой картофель.
Делайте маску для лица из него.
Зубная паста.
Нужно чтобы она содержала диоксид кремния, но в ней не было лаурилсульфата натрия.
Лед.
Корка от болячки на лице. Какие бывают болячки на лице и как избавиться от них
Ольга Кураева
Не рискуя, мы рискуем в сто раз больше
calendar_today
8 апреля 2019
visibility
2943 просмотра
Нередко косметических средств для решения проблем с внешностью недостаточно. Различные заболевания эпидермиса предполагают лечение кожи лица: как медикаментозное, при помощи профессионалов, так и народное, с использование бабушкиных рецептов. Узнайте правила их применения.
Как любой другой орган человеческого тела, кожа подвержена самым различным заболеваниям. И очень неприятно, если недуг поражает эпидермис лица и имеет визуальные симптомы — язвочки, воспаления, покраснения и всевозможного рода пятна. От всего этого хочется избавиться как можно скорее.
Однако только декоративно-косметических средств здесь будет уже недостаточно. Они могут только на какое-то время замаскировать тот или иной дефект, но вскоре признаки болезни снова проявятся ещё с большей силой. В таких случаях требуется профессиональный подход к делу — лечение кожи лица с помощью медикаментозных препаратов и народных рецептов.
[attention type=yellow]Во-первых, нужно определить, какое именно у вас заболевание кожи лица: лечение будет зависеть непосредственно от диагноза. Во-вторых, сделать это необходимо в условиях клиники, а не дома, штудируя информацию в Интернете.
[/attention]
Дело в том, что симптомы многих кожных болезней лица очень похожи между собой, тогда как терапии требуют совершенно разной. В случае ошибки вы можете существенно ухудшить состояние эпидермиса и столкнуться с различными осложнениями.
Причины мокнущих ран на лице
Когда появляются мокнущие ранки на лице, это может обозначать, что страдает не только внешняя оболочка организма, но и нарушены какие-либо функции. Причины возникновения могут быть разными:
- нарушение в пищеварительной системе
- аллергическая реакция на медицинские препараты, косметику и т.д.
- депрессия, стресс, невроз
- алкоголизм
- воздействие токсических химикатов
- сахарный диабет
Но не стоит сразу бить тревогу, если появились на лице подобные высыпания. Возможно причина их появления кроется в другом. Также вызвать могут и косметологические факторы такую реакцию:
- сниженный иммунитет
- несбалансированное питание
- загрязненная окружающая среда
- недостаточное соблюдение гигиены
Впч — вирус папилломы человека
https://www..com/watch?v=mLP1YwhrF_w
Вызывает появление кондилом и бородавок на слизистых оболочках и коже. Известно более 200 разновидностей вируса, из них 50% является главной причиной возникновения бородавок.
Причина поражения вирусом: низкий иммунитет и кожные микротравмы. При заражении вирус может долгое время не проявляться, но активизироваться, когда организм ослабнет.
Имеется определенная связь между заражением ВПЧ и некоторыми формами онкологических болезней, в том числе раком шейки матки.
- Крем с витамином с для лица рейтинг
- Профессиональная косметика для лица отзывы
- Зеленый чай крем от пигментных пятен
- Обзор кремов для лица от Ланком
Как распознать и диагностировать
Такие высыпания на коже не появляются сразу наглядно. Можно заранее начать действовать, обнаружив симптомы появления таких ранок. В большинстве случаев начинается дерматит с шелушения и сухости кожи. На местах шелушения могут образовываться маленькие корочки. Участок кожи слегка отекает и краснеет.
Спустя время на месте покраснения образуется . Пузырьки сыпи бывают различными, с прозрачной жидкостью, кровью или гноем внутри. После лопания этих пузырьков сыпи на их месте остаются мокнущие болячки. В более сложных случаях появляется слабость, повышение температуры, тело начинает знобить.
В случае отсутствия лечения могут быть серьезные последствия, такие как анемия, кишечные расстройства, бактериальная инфекция. Также дерматит может распространиться на все тело и перейти в хроническую форму, которую сложно вылечить и лечение которой доходит до нескольких лет.
Точно диагностировать недуг может только специалист, поэтому при обнаружении каких-либо симптомов лучше сразу обратиться к дерматологу. При первом осмотре и внимательном опросе врач сможет поставить диагноз в день обращения. По внешнему виду дерматолог может поставить два диагноза. Первый – экзема, второй – дерматит. При более тщательном осмотре диагноз будет уточнен.
Аптечные препараты
Если шелушение кожи – это следствие какого-либо заболевания, без врачебного участия не обойтись. В первую очередь необходимо лечить недуг, которым было спровоцировано ухудшение состояния лица. Если проблема возникла вследствие аллергии, на помощь придут антигистаминные средства такие, как Диазолин, Лоратадин, Цетиризин.
Лечение кожи лица: обзор самых распространённых заболеваний
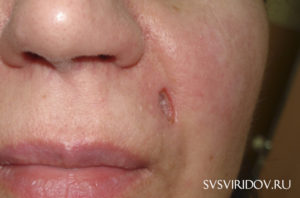
calendar_today 8 апреля 2019
visibility 4134 просмотра
Нередко косметических средств для решения проблем с внешностью недостаточно. Различные заболевания эпидермиса предполагают лечение кожи лица: как медикаментозное, при помощи профессионалов, так и народное, с использование бабушкиных рецептов. Узнайте правила их применения.
Как любой другой орган человеческого тела, кожа подвержена самым различным заболеваниям. И очень неприятно, если недуг поражает эпидермис лица и имеет визуальные симптомы — язвочки, воспаления, покраснения и всевозможного рода пятна. От всего этого хочется избавиться как можно скорее.
Однако только декоративно-косметических средств здесь будет уже недостаточно. Они могут только на какое-то время замаскировать тот или иной дефект, но вскоре признаки болезни снова проявятся ещё с большей силой. В таких случаях требуется профессиональный подход к делу — лечение кожи лица с помощью медикаментозных препаратов и народных рецептов.
[attention type=yellow]Во-первых, нужно определить, какое именно у вас заболевание кожи лица: лечение будет зависеть непосредственно от диагноза. Во-вторых, сделать это необходимо в условиях клиники, а не дома, штудируя информацию в Интернете.
[/attention]
Дело в том, что симптомы многих кожных болезней лица очень похожи между собой, тогда как терапии требуют совершенно разной. В случае ошибки вы можете существенно ухудшить состояние эпидермиса и столкнуться с различными осложнениями.
Демодекоз кожи лица
Демодекоз — это воспалительное заболевание, вызванное клещом (демодексом), который живёт в слоях эпидермиса и под воздействием каких-то факторов активизируется. Его симптомы:
- быстрое образование большого количества гнойников, угревой сыпи, прыщей, язвочек;
- красные пятна;
- поры расширяются, чего раньше никогда не было;
- места, поражённые демодексом, начинают сильно лосниться и блестеть, даже если у вас сухой тип кожи лица;
- рельеф эпидермиса становится бугристым, очень неровным;
- цвет лица оставляет желать лучшего: естественный румянец исчезает, кожа становится багрово-красной или землисто-серой;
- нос припухает и становится сине-красным;
- в первые несколько дней заболевания ощущается лёгкий зуд, который с течением времени только усиливается и даже мешает спать;
- ресницы начинают выпадать, слипаться;
- по краю век образуется налёт в виде корочки;
- глаза под вечер устают;
- веки сильно опухают.
Домашнее лечение демодекоза кожи лица не рекомендуется: для начала нужно обратиться к профессионалам, подтвердить диагноз и пройти необходимый курс терапии.
Чаще всего назначают следующие медикаментозные препараты для лечения демодекоза кожи лица:
- противопаразитарные лекарства: трихопол, тинидазол, метронидазол;
- мази — серная, ихтиоловая, жёлтая ртутная;
- различные аптечные болтушки;
- «Перметрин», «Аверсект» (мази);
- «Дексодем Фито» (крем-гель).
В ряде случаев назначается процедура электрофореза, способная уменьшить активность клещей. Лечение кожи лица от демодекоза в домашних условиях народными средствами предполагает:
- умывания с дегтярным или хозяйственным мылом, отваром ромашки аптечной;
- спиртосодержащие лосьоны, раствор димексида, настойка календулы или полыни;
- маски из жёлтой глины;
- компресс из ягод чёрной смородины;
- протирания эфирным маслом чайного дерева.
Если вы уверены в том, что в вашем случае активизировался демодекс, лечение кожи лица должно быть комплексным и профессиональным.
К народным средствам за помощью обращайтесь только с разрешения специалистов.
Базалиома кожи лица
В последнее время нередко звучит диагноз, таящий в себе большую опасность: базалиома — клеточный рак кожи лица. Она требует исключительно профессионального лечения, причём чем быстрее, тем лучше. Симптомы заболевания:
- поверхностная базалиома: овальная или круглая выпуклость розового оттенка на коже лица;
- язвенная базалиома: язва с высокими, достаточно твёрдыми краями;
- опухолевая: небольшие, гладкие узелки, возвышающиеся над поверхностью эпидермиса;
- пигментная: выпуклое, очень яркое, коричневатое пятно на коже лица;
- склеродермоподобная: бляшка белого цвета.
После внешнего осмотра у врача предстоит сдать несколько анализов: гистологическое исследование, соскоб, мазок-отпечаток, биопсия.
Самое распространённое лечение базалиомы кожи лица — её удаление хирургическим, оперативным путём. Лазерная и лучевая терапия очень эффективны в данном случае.
В последнее время хорошо зарекомендовала себя также криодеструкция — метод замораживания. Под надзором опытного врача можно использовать следующие народные средства для лечения базалиомы кожи лица:
- Мазь из чистотела и лопуха.
- Отвар или свежий сок чистотела.
- Сок золотого уса.
Перед применением любых средств для лечения базалиомы кожи лица желательно предварительно получить консультацию у специалиста и довериться исключительно ему.
Гиперкератоз кожи лица
Нередко дерматологи ставят диагноз гиперкератоз кожи лица: лечение этого заболевания также потребует обследования, дополнительной диагностики и назначение соответствующего лечения. Хотя, конечно, эта болезнь не настолько опасна, как базалиома. Гиперкератоз — это целый симптомокомплекс, характеризующийся следующими проявлениями:
- избыточное деление клеток верхнего слоя эпидермиса лица;
- их слущивание;
- утолщение участков кожи;
- сильная сухость кожного покрова;
- неровности поверхности;
- иногда поражённые места покрываются сухой, прочной коркой.
Лечение гиперкератоза кожи лица всегда должно проводиться исключительно под контролем дерматолога.
Для устранения симптомов этого заболевания назначаются следующие средства и препараты:
- пилинговые крема, скрабы с последующим нанесением смягчающих мазей;
- обязательное включение в ежедневный рацион продуктов с высоким содержанием ретинола (витамина А) и аскорбиновой кислоты (витамина С), а также их приём в таблетированной или инъекционной форме;
- косметологические процедуры, направленные на слущивание и размягчение ороговевшего слоя эпидермиса;
- ароматические ретиноиды с содержанием витаминов;
- мази с глюкокортикостероидными гормонами.
В домашних условиях лечение гиперкератоза кожи лица предполагает использование народных средств для ухода за сухой, шелушащейся кожи. Они включают в себя:
- увлажняющие маски с глицерином, сливками, соком алоэ, яичным желтком;
- картофельные компрессы;
- луковые настойки;
- свекольные аппликации.
Главный симптом гиперкератоза, с которым приходится бороться, — сухая кожа лица: лечение в этом случае должно быть комплексным и включать в себя как медикаментозные препараты и салонные процедуры, назначенные специалистами, так и народные средства.
Купероз кожи лица
Ещё одно достаточно частое заболевание — купероз кожи лица: лечение этого недуга направлено на сужение кровеносных сосудов, которые в данном случае слишком расширены и находятся чрезвычайно близко к поверхности эпидермиса. Это приводит к сильному покраснению кожного покрова лица, которое смотрится отнюдь не эстетично. К основным симптомам заболевания относятся:
- кратковременные «приливы»;
- появление сосудистого рисунка, который в медицине носит название телеангиэктазии (те самые пресловутые сосудистые «звездочки»);
- хронические нарушения подкожной микроциркуляции;
- воспалительные процессы.
Для лечения кератоза кожи лица назначаются такие лечебно-косметические процедуры, как:
- химический пилинг;
- озонотерапия;
- лазерное лечение.
Вкупе с профессиональными методами лечения купероза кожи лица можно использовать в домашних условиях всевозможные народные средства, направленные на сужение сосудов:
- компрессы на основе отвара из ромашки аптечной;
- протирания кубиками льда с замороженными травами — ромашкой аптечной, зелёным чаем, конским каштаном, тысячелистником, полевым хвощом, календулой;
- домашние маски из ягод (можно взять для этой цели бруснику, клубнику, малину, облепиху);
- различные средства из картофельного крахмала.
Все эти народные средства для лечения кожи лица при куперозе дают отличный эффект при условии, что они являются только вспомогательными к основному курсу терапии, назначенному врачом (дерматологом, косметологом).
Себорея кожи лица
Себорейный дерматит — ещё одно кожное заболевание, весьма распространённое у подростков в период полового созревания. Его основная причина — неправильная работа подкожных сальных желез.
В результате происходит закупорка пор и начинаются воспаления в виде прыщей и угрей. Весьма неприятная по своим внешним признакам, себорея кожи лица требует лечения, направленного на нормализацию работы сальных желез. К основным симптомам заболевания относятся:
- розоватые пятна по лицу;
- шелушения;
- расширенные поры;
- жирный, сальный блеск;
- нездоровый (багрового или сероватого оттенка) цвет лица;
- чёрные точки;
- прыщи;
- угревая сыпь;
- зуд;
- кровяные корки при запущенных формах заболевания.
Лечить себорею кожи лица в домашних условиях достаточно опасно, потому что это может привести к нежелательным последствиям и осложнениям.
Лучше обратиться за помощью к дерматологу, который после обследования и подтверждения диагноза назначит соответствующий курс терапии. Себорейный дерматит кожи лица лечится обычно:
- поливитаминами;
- тиосульфатом натрия, бромом, кальция хлоридом;
- паровые ванночки и механическая очистка лица;
- парафиновыми масками;
- морскими купаниями;
- салонными косметическими процедурами: лечебным массажем, микротоками, глубоким пилингом лица, лазерной шлифовкой.
Из народных средств для лечения себореи кожи лица в домашних условиях можно использовать:
- свежий сок дымянки аптечной;
- аппликации отваром из календулы;
- обработка кожи свежим отваром из тысячелистника;
- употребление пивных дрожжей внутрь (утром натощак 4 чайных л.);
- смазывать проблемные участки томатным пюре.
При своевременном выявлении заболевания и прохождении полного курса терапии себорея кожи лица быстро лечится.
Микоз
Микоз кожи лица — воспаление поверхностного слоя эпидермиса, возникшее из-за активации грибов (красный трихофитон, кандида, микроспориум). Симптомы данного заболевания могут напоминать проявления псориаза, красной волчанки, экземы:
- розово-красные пятна неправильной окружности на лице;
- по краю этих пятен образуется жёсткий, крепкий валик из отшелушившейся кожи;
- их поверхность блестящая, часто покрыта жёлтыми корочками или мелкими чешуйками.
Для системного лечения микоза кожи лица могут назначить такие медикаментозные препараты, как:
- гризеофульвин;
- тербинафин (Ламизил);
- кетоконазол (Низорал);
- итраконазол (Орунгал);
- луконазол (Дифлюкан, Микосист).
Самостоятельно, без разрешения врача, данные препараты применять не рекомендуется.
Из народных средств для лечения микоза кожи лица можно использовать мазь собственного приготовления из яйца и растопленного сливочного масла. Хорошо помогают также компрессы из отваров лекарственных трав, в частности чистотела и коры дуба. Их можно пить внутрь.
Разные болезни кожи лица и лечения потребуют разного. Нельзя препаратами от демодекоза лечить кератоз или рак, к примеру. В таком серьёзном деле лучше доверить свою внешность, красоту и молодость профессионалам — косметологам или дерматологам.
После квалифицированной диагностики будет назначена соответствующая терапия медикаментозными средствами. А уже в качестве вспомогательных мероприятий можно воспользоваться народными рецептами, и то лишь с разрешения всё тех же врачей.
Своевременно выявленное и грамотно пролеченное заболевание кожи лица позволит вам избежать многих неприятных минут и формирования ненужных комплексов.
Мокнущие болячки на лице: причины и лечение
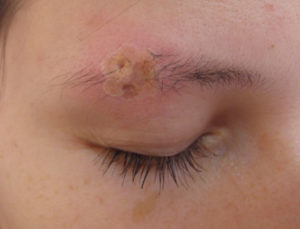
Клетки эпителия выполняют защитную функцию, однако, при снижении иммунной системы могут произойти внутренние изменения в организме, вследствие чего проявляются первичные признаки нарушения. Как правило, проблемы с иммунитетом сопровождаются разными видами дерматитов. В этой статье мы расскажем о мокнущей болячке, разберем симптомы и способы лечения.
Основные причины развития заболевания
Мокнущий дерматит может возникнуть вследствие образования различных заболеваний, связанных с внутренними системами и органами. К основным причинам заболевания относят:
- депрессии, стрессы, нервные потрясения и расстройства;
- реакции организма на длительное медикаментозное лечение;
- аллергия, вызванная продуктами питания;
- аллергическая реакция при контакте с химическими и бытовыми средствами;
- нарушения и заболевания ЖКТ;
- дисфункция иммунной системы;
- наследственная предрасположенность;
- сахарный диабет;
- Вич-инфекция.
Для информации! Мокнущие болячки на лице могут начинаться с острой формы, возможны рецидивы. Несвоевременное лечение может привести к хронической форме заболевания.
На лице образование язвочек объясняется тем, что структура эпидермиса может повредиться. Несоблюдение элементарных правил личной гигиены, а также использование косметических средств, способных вызвать ссадины, ранки, могут спровоцировать образование мокрой болезни.
Диагностирование заболевания
Подобные высыпания на кожном покрове проявляются не сразу, как правило, все начинается с шелушения кожи. В месте шелушения начинают появляться небольшие ранки, в месте которых образуются корочки. В завершении, пораженный участок краснеет и появляется отечность.
Через несколько дней появляется сыпь, которая представляет собой мелкие пузырьки с прозрачной, кровяной или гнойной жидкостью. Со временем пузырьки лопаются, и на их месте возникает мокнущая болячка.
В некоторых случаях больной может ощущать слабость, повышенную температуру и озноб.
Для информации! Отсутствие лечения может привести к образованию кишечных расстройств и анемии. Стоит отметить, язвочки могут распространиться по всему телу, ухудшить общее состояние и перерасти в хроническую форму заболевания.
При обнаружении первичных симптомов и признаков болезни рекомендуется обратиться к дерматологу. Специалист проведет осмотр и поставит точный диагноз. Как правило, диагноз может быть следующий:
- дерматит — заболевание способно охватить и поразить общую систему организма и глубокие участки кожного покрова;
- экзема — поражает участок кожного покрова, внутри которого образуется воспалительный процесс.
Осмотр специалиста необходим для подтверждения либо опровержения наличия:
- венерических заболеваний;
- аллергической реакции на химические вещества;
- наличие проблем с ЖКТ.
Для получения точного диагноза проводят клиническое исследование путем взятия соскоба пораженного участка эпидермиса.
Лечение мокнущей болячки
Лечение заболевания назначается после выявления причины образования мокрой болячки. Если раны образовались вследствие аллергической реакции, лечение состоит в ограничении контакта с аллергенами и приеме противовоспалительных лекарственных средств. При гормональном либо эндокринном сбое назначается общеукрепляющая терапия, которая включает в себя прием:
- витаминного комплекса;
- противоаллергических средств;
- препаратов укрепляющих иммунную систему.
Для информации! Заживление язвочек достигается при помощи регенерирующих средств, например, для подсушивания используют цинковую мазь и раствор йода. После подсушивания рекомендуется наносить на корочку крем с эффектом регенерации.
При грибковом поражении кожного покрова рекомендуется применять противогрибковые средства, успокоительные препараты, средства укрепляющие иммунитет, а также витамины. Стоит отметить, в комплексе с основной медикаментозной терапией применяют физиотерапию. Наиболее эффективными и популярными являются:
- электрофорез;
- лечебные ванны;
- магнитотерапия;
- грязевые терапии;
- лазерная терапия.
Каждый вид физиотерапии назначается индивидуально для каждого пациента исходя из поставленного диагноза.
Важно! Самостоятельное вскрытие везикулов и пустулов категорически запрещено. Такая процедура проводится исключительно специалистами с обязательным соблюдением всех антисептических правил.
В период прохождения лечения рекомендуется избегать стрессовых ситуаций, если же у пациента наблюдается повышенное чувство тревоги, моно принимать настойку пустырника либо валериану.
Как правильно обрабатывать раны?
Во время обработки язвочек и ранок следует быть особо аккуратным, т.к. в данный момент существует большой риск занесения других бактерий и инфекций в пораженное место. Исключите самостоятельное вскрытие прыщей и их расчесывание, такие действия могут вызвать дальнейшее распространение инфекции на лице.
Правила обработки мокрой болезни включают в себя:
- перед проведением обработки ранок руки необходимо тщательно вымыть и продезинфицировать;
- для перевязок использовать стерильный бинт (по необходимости);
- исключить вскрытие ранок или язвочек;
- если повязка прилипла к поврежденной коже, намочите ее в растворе хлоргексидина и легко снимите.
Основой быстрого лечения мокрого дерматита является соблюдение правил личной гигиены и прием антигистаминных лекарственных средств.
Чаще всего мокрые болячки возникают на фоне патологий, связанных с пищеварительной или нервной системой.
В таком случае лечащий врач назначает лечение для исключения основного заболевания с обязательным приемом антибактериальных, противовирусных средств и препаратов, восстанавливающих микрофлору.
Когда основное заболевание нейтрализовано, приступают к лечению дерматита, однако, как правило, на данном этапе кожные повреждения пропадают. Своевременное диагностирование и назначенное лечение мокнущей болячки позволит предотвратить развитие острой формы в хроническую.
