Что такое кальцинаты в поджелудочной до 3мм
Единичные кальцинаты в поджелудочной железе
Теоретические сведения о причинах возникновения и способах лечения кальцифицирующего панкреатита.
Кальцифицирующий панкреатит является наиболее тяжело протекающей и самой распространенной формой хронического панкреатита.
Своему названию данная форма панкреатита обязана камням, которые образуются в протоках поджелудочной железы и в главном панкреатическом протоке под воздействием различных патогенных факторов. Врачебной практикой зафиксированы диаметры камней — от 1,5 мм до 3-4 см.
Раздраженная слизистая оболочка 12-перстной кишки рефлекторно спазмирует свой большой дуоденальный сосочек. В результате нарушается отток панкреатического сока, и развивается воспалительный процесс.
Что собой представляет кальцифицирующий панкреатит
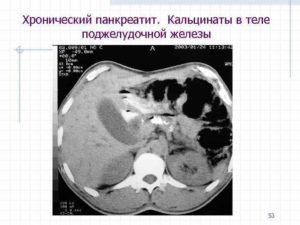
На представленной ниже фотографии отображена рентгенограмма (фото А) и томограмма брюшной полости больного, страдающего хроническим кальцифирующим панкреатитом, поступившим в хирургическое отделение после 72 часов острого болевого синдрома в эпигастральной области, с тошнотой и рвотой. Лабораторные исследования показали повышенный уровень в сыворотке крови липазы (173 U на литр), что указывает на диагноз панкреатит. Больной не употребляет алкоголь, а предыдущими исследованиями других причин развития панкреатита установлено не было.
Стрелками на рентгенограмме и на изображении, полученном при компьютерной томографии, указаны плотные кальцифицированные образования в поджелудочной железе.
Клиническая картина свидетельствует об обструкции главного панкреатического протока камнями, что типично для хронического кальцифицирующего панкреатита.Причина из образования была идентифицирована как производная от значительного снижения секреции ингибитора кристаллизации в составе панкреатического сока.
Причины и симптомы кальцифицирующего панкреатита
Существует несколько причин развития кальцифицирующего панкреатита. К наиболее распространенным относятся заболевания желчного пузыря и алкоголизм. Эти два фактора являются причиной более 80% всех случаев возникновения кальцифицирующего панкреатита. Однако данный вид панкреатита может развиться также в результате патогенного воздействия со стороны:
- некоторых лекарственных препаратов;
- инфекций;
- структурных проблем панкреатического протока и желчных протоков;
- травм брюшной полости, результате которых происходит повреждение поджелудочной железы (в том числе травм, полученных во время операции);
- аномально высокого уровня циркуляции жиров в крови;
- патологии паращитовидной железы;
- повышенного уровня кальция в крови;
- осложнения после трансплантации почек;
- наследственной предрасположенности к кальцифицирующему панкреатиту.
Развитие панкреатита вследствие применения определенных лекарственных средств наблюдается в 5% всех случаев. Приводим неполный список препаратов, употребление которых, по мнению специалистов, могло явиться причиной возникновения кальцифицирующего панкреатита:
- Азатиоприн, 6-меркаптопурин (Имуран);
- Эстрогены (противозачаточные таблетки);
- Дидезоксиинозин (Видекс);
- Фуросемид (лазикс);
- Пентамидина (NebuPent);
- Сульфаниламиды (Urobak, Azulfidine);
- Тетрациклин;
- Тиазидные диуретики (Diuril, Enduron);
- Вальпроевая кислота (Депакот);
- Ацетаминофен (Tylenol);
- фермента (АПФ) ингибиторы ангиотензин-превращающего (Capoten, Vasotec);
- Эритромицин;
- Метилдопа (Aldomet);
- Метронидазол (Flagyl, Protostat);
- Нитрофурантоин (Furadantin, фуранов);
- Нестероидные противовоспалительные препараты (Aleve, Naprosyn, Motrin);
- Салицилаты (аспирин).
Все перечисленные выше причины развития панкреатита имеют аналогичный механизм воздействия на поджелудочную железу. В нормальных условиях ферменты и панкреатический сок, вырабатываемые поджелудочной железой, не активны до тех пор, пока они не попадают в двенадцатиперстную кишку. В кишке они вступают в контакт с пищей и другими химическими веществами и начинают полноценно функционировать.
Однако в результате воздействия какого-либо патогенного фактора ферменты и панкреатический сок активизируются преждевременно, и процесс пищеварения начинается в самой поджелудочной железе. Поскольку пищи в поджелудочной железе нет, она начинает расщеплять и переваривать собственные ткани.
В результате развивается воспаление и отечность, нарушается функционирование поджелудочной железы. В отдельных случаях перевариванию подвергаются кровеносные сосуды в поджелудочной железе, что приводит к кровотечениям.
Активированные ферменты также получают доступ в кровоток через неплотные, эродированные кровеносные сосуды, и начинают циркуляцию по всему телу.
В состав панкреатического сока входит, так называемый, кристализирующий ингибитор, занимающий примерно 15% его белкового компонента. Его основное назначение — предотвращать образование камней в перенасыщенном солями кальция панкреатическом соке.
В нормальном состоянии сохраняется баланс между секрецией белка в ферментах и входящего в их состав ингибитора кристаллизации. При развитии кальцифицирующего панкреатита существенно снижается секреция ингибитора при одновременном увеличении выработки поджелудочного сока и ферментов.
Это приводит к повышенной концентрации кальция и резкому уменьшению ингибитора в панкреатическом соке. В результате бикарбонат кальция выпадает в осадок из-за денатурации белка.
Таким образом, протоки поджелудочной железы за счет фиброза тканей оказываются поврежденными и суженными, а со временем, в 94% случаев, и блокированными камнями.
Лечение кальцифицирующего панкреатита
Лечение кальцифицирующего панкреатита производится теми же терапевтическими методами, которые применяются для хронического панкреатита. В соответствующих разделах данного сайта Вы найдете статьи и исчерпывающей информацией на данную тему.
Резюмируя, следует указать на обязательное соблюдение строгой диеты при кальцифицирующем панкреатите. В период острой фазы болевого синдрома показано полное голодание в течение нескольких дней с употреблением воды в количестве 2 -2,5 литров в день. С особенностями лечебной диеты при кальцифицирующем панкреатите вы можете ознакомиться в этой статье.
Следует иметь в виду, что самостоятельное лечение хронического кальцифицирующего панкреатита не только лишено всякого смысла, но и несет прямую угрозу вашей жизни.
Надлежащая врачебная помощь должна быть оказана без промедления, при первых симптомах заболевания.Самодеятельность в этих вопросах чревата потерей времени и ухудшением клинической картины заболевания вследствие неправильного лечения.
Камни поджелудочной железы – это твердые образования (конкременты), преимущественно овальной формы. Они могут быть разного размера: от очень мелких, которые выглядят скорее как песок, до достаточно крупных. Основной состав конкрементов – фосфатные и углекислые соли кальция, но не в чистом виде, а с добавлением небольшого количества магния, алюминия и других веществ.
Стоит ли бояться?
Все слышали о том, что бывают камни в почках, печени или желчном пузыре, но мало кто знает о том, что конкременты образуются и в поджелудочной железе. Узнав о подобном недуге, мы испытываем чувство страха и даже паники.
Между тем, бояться этого явления не следует. С ним нужно бороться. А если конкрементов у вас в организме пока нет, необходимо предпринять все меры, чтобы предотвратить само возникновение недуга: тщательно следить за своим здоровьем, избавиться от вредных привычек, соблюдать режим труда и отдыха.
Если камни у вас уже есть, будьте начеку. Без надлежащего лечения они могут вызывать чрезвычайно болезненные ощущения. Всегда держите под рукой обезболивающее: предугадать, когда может начаться приступ, нелегко.
Обязательно регулярно проходите профосмотр. Чем раньше будет обнаружена болезнь, тем легче с нею справиться и меньше вероятность возникновения осложнений.
Симптомы
Начало камнеобразования в поджелудочной железе сопровождают симптомы панкреатита – заболевания, которое приводит в действие этот процесс и сопутствует ему на всем пути развития.
Самым характерным признаком, по которому сам больной может догадаться о присутствии камней в поджелудочной железе, является жгучая боль, которая опоясывает живот и отдает под лопатку либо в спину.
В подавляющем большинстве случаев, помимо крайне мучительных болевых ощущений, имеют место тошнота, рвота желчью и эпизодическая стеаторея – присутствие в каловых массах большого количества жира. На этом этапе боли могут быть вызваны большими дозами спиртного либо употреблением слишком жирной пищи.
Чем больше прогрессирует процесс, тем сильнее страдает поджелудочная железа. Ухудшение внутрисекреторной и ферментативной функций сопровождается некрозом тканей органа.
Больного мучает усевающееся слюнотечение, во время пальпации эпигастральной области он ощущает резкую боль. Если камень, находившийся в поджелудочной железе, попадет в общий проток желчи, это может привести к развитию механической желтухи.
У большинства больных на этом этапе диагностируют увеличение содержания глюкозы в крови – сахарный диабет.
Камнеобразование в поджелудочной железе нередко осложняется воспалением перипанкреатической клетчатки, хроническим панкреатитом, образованием абсцессов и кист, ущемлением конкремента и кровотечением в панкреатический проток.Камни в поджелудочной железе: симптомы, причины и лечение
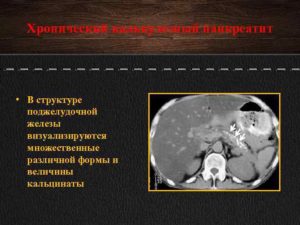
Панкреолитиаз – патология, возникающая в результате образования конкрементов в протоках и паренхиме поджелудочной железы. Заболевание считается осложнением после перенесённых болезней органов панкреато-гепатобилиарной системы. Патология встречается довольно редко, признана опасной и чревата дальнейшими осложнениями в организме.
Как обнаружено в ходе исследований, камни в поджелудочной железе образуются на фоне воспалительного процесса, поэтому симптомы проявления заболевания схожи с атакой острого панкреатита. Точный диагноз удаётся поставить только на основании инструментально-аппаратного обследования.
Что представляют камни в поджелудочной железе
В состав образований входят химические компоненты: соли кальция – ортофосфат и карбонат кальция, примеси солей алюминия и магния. Они содержат органические вещества – холестерин, элементы белка, частицы эпителиальных оболочек и лейкоциты. По цвету панкреатические кальцинаты белые либо с желтоватым оттенком.
Камни в протоках поджелудочной железы обнаруживают различную величину и разнообразную форму, бывают одиночными и множественными. Крупные одиночные конкременты чаще располагаются в головке поджелудочной железы, маленькие множественные – в хвосте и небольших протоках. Кальцификации подвергается и паренхима поджелудочной железы.
Болезни поджелудочной железы напрямую связаны с патологиями в желчевыводящей системе и желчном пузыре. Состав желчных камней, механизм образования отличаются от панкреатических кальцинатов. Желчные камни образуются в результате нарушения работы печени и желчного пузыря, избытка холестерина в организме и недостатка желчных кислот.
Состав камней в желчном пузыре, структура образований зависят от причин появления, условий роста и развития.
Механизм и причины появления кальцинатов в поджелудочной железе
Началом панкреолитиаза становится застой и изменение состава панкреатического сока в результате опухолей и кист, попадания конкрементов из желчного пузыря в общий проток, закупорка камнями сфинктера Одди.
Как образуются камни в протоках поджелудочной железы
В результате застоя происходит процесс сгущения панкреатического секрета, меняющего химический состав, превращающегося в нерастворимую белковую массу, осевшую внутри протоков. Соли кальция постепенно пропитывают осадок, превращая в кальцинат.
Камни в протоках поджелудочной железы
Воспалительные процессы, происходящие в кишечнике, желчном пузыре и протоках, в поджелудочной железе, ускоряют процесс камнеобразования.
Давление в панкреатических протоках растёт в результате блокирования отверстий кальцинатами, клетки поджелудочной железы начинают отмирать, образуя некрозы. Повреждаются островки Лангерганса, ответственные за выработку гормонов.
Поджелудочная железа в значительной мере утрачивает секреторные и ферментативные функции.
Как связан панкреолитиаз с болезнями билиарной системы
Между воспалительными процессами в поджелудочной железе и желчнокаменной болезнью установлена тесная связь. При определённых условиях желчные камни приводят к развитию острого панкреатита.
Панкреатический и желчный протоки впадают в двенадцатиперстную кишку в районе Фатерова соска. Если камень, попавший из желчного пузыря, застрянет в указанном месте, дальнейшее поступление панкреатического сока и желчи в кишку становится невозможным.
Давление в протоках растёт, начинается воспалительный процесс, панкреатические ферменты развивают активность не в кишке, а железе.
От нарастающего давления происходит разрыв протоков, содержимое попадает в ткани поджелудочной железы, запуская механизм развития острого панкреатита либо панкреонекроза, железа претерпевает негативные изменения. Панкреатит становится пусковым механизмом образования камней в поджелудочной железе.
Причины и факторы риска образования кальцинатов
Камни в поджелудочной железе образуются под влиянием многих факторов, в основе явления лежит воспалительный процесс.
Причинами появления камней становятся:
- Заболевание поджелудочной железы – панкреатит.
- Воспалительные заболевания кишечника – дуоденит.
- Воспаление желчного пузыря – холецистит.
- Желчнокаменная болезнь.
- Болезни желудочно-кишечного тракта.
- Наличие опухолей, кист, отёков и воспалений в органах брюшной области.
- Гормональные нарушения – расстройство паращитовидных желёз.
- Нарушение фосфорно-кальциевого обмена в организме.
- Инфекционные заболевания.
- Неправильное питание.
- Вредные привычки – курение, злоупотребление алкоголем.
По статистике, мужчины чаще женщин подвержены заболеванию. Как правило, патология развивается в возрасте 30 – 50 лет.
Симптоматика заболевания
Симптомы камней в поджелудочной железе разнообразны, зависят от основного заболевания и тяжести воспаления, места расположения кальцинатов, их количества. Нередко симптомы панкреалитиаза схожи с симптомами прочих заболеваний внутренних органов, конкретный диагноз удаётся поставить исключительно после проведения диагностики.
- В первую очередь пациент жалуется на боли, которые могут быть резкими либо ноющими, периодически стихать и возвращаться с новой силой. Боли возникают в верхней части живота, отдают в спину либо в область под лопаткой, могут носить опоясывающий характер.
- Тошнота и рвота с примесями желчи сопровождают болевые ощущения, что похоже на приступы желчной колики.
- При попадании камня в общий проток порой появляются признаки механической желтухи – пожелтение склер и кожных покровов.
- В результате нарушения эндокринной функции поджелудочной железы наблюдается повышение уровня глюкозы в крови.
Многие из описанных симптомов характерны для сторонних болезней органов желудочно-кишечного тракта и билиарной системы. Прежде чем поставить окончательный диагноз, проводится диагностика и дифференциальная диагностика.
Диагностика и лечение панкреолитиаза
Лечение камней в поджелудочной железе требуется непременно, ввиду опасности возможных осложнений. Присутствие конкрементов сопровождается постоянным воспалительным процессом, приводит к угасанию функций поджелудочной железы.
Кроме жалоб пациента, лечащий врач присматривается к говорящим признакам: повышенное слюноотделение, наличие соединений кальция в кале, повышение уровня фермента диастазы в крови и моче.
Диагностировать камни в поджелудочной железе на основании симптомов невозможно, ввиду схожести клинической картины с прочими заболеваниями. Поэтому при обследовании применяются инструментально-аппаратные методы:
- Рентгенография брюшной полости в нескольких проекциях.
- Ультрасонография.
- Компьютерная томография.
- МРТ.
Симптомы и лечение панкреолитиаза схожи с панкреатитом, патологические процессы глубоко затрагивают поджелудочную железу. Алгоритм и методы лечения зависят от сложности поражений, места концентрации и размера кальцинатов, тяжести состояния пациента.
Консервативный метод терапии
Целью становится остановка воспалительного процесса, ликвидация причины, вызвавшей процесс, снятие отёков тканей поджелудочной железы. Консервативное лечение включает:
- Обезболивающие препараты, снимающие спазмы – «Но-шпа», «Папаверин», «Бускопан», анальгетики – «Баралгин», «Ацетамифен». Уменьшает спазмы приём щелочных минеральных вод.
- Медикаментозное лечение с помощью лекарственных препаратов, снимающих воспаление в протоках и тканях поджелудочной железы, восстанавливающих обменные процессы.
- Заместительную терапию. Назначаются ферменты поджелудочной железы: «Панкреатин», «Креон», облегчающие процессы переваривания белков, жиров и углеводов.
- На начальных стадиях камни выводят при помощи популярных препаратов: Урсосан, Хенодиол, Урсодиол. Лечение протекает длительное время, но применение средств помогает снизить уровень холестерина в крови. Препараты вызывают растворение конкрементов. Однако их нельзя использовать для удаления больших образований и в случае кальцинирования желчных камней, не поддающихся растворению препаратами.
- Назначение диеты. Питание при заболеваниях поджелудочной железы приобретает решающее значение. Диета помогает усилить эффект от лечения, становится профилактикой возникновения новых приступов. Основными правилами выступают дробное питание, исключение жирных и жареных блюд, акцент на протёртых овощных супах и пюре и кашах – гречневой и овсяной. Врач рекомендует пациенту выпивать в течение дня побольше воды. Жидкость полезно подкислять соком лимона.
- Лечение методами народной медицины с использованием лекарственных растений. Целебные отвары из липы, ромашки, мяты, зверобоя постепенно выводят песок, помогают снять воспаление панкреатических протоков и поджелудочной железы.
- Отказ от алкоголя и курения, активный образ жизни.
Консервативные методы лечения значительно облегчают состояние пациента, однако не любой камень в поджелудочной способен раствориться под действием медикаментов. Тогда кальцинаты необходимо извлекать с помощью операции либо альтернативным способом.
Безоперационное лечение с помощью современных технологий
Известны безоперационные современные методы удаления небольших конкрементов:
- эндоскопическое извлечение камней – удаление образований с помощью волоконно-оптического эндоскопа;
- дистанционная ударно-волновая литотрипсия – дробление камней с помощью ультразвука, оставшиеся осколки выводятся из организма.
Указанные методы легче переносятся пациентами, чем традиционное хирургическое вмешательство, однако крупные конкременты, расположенные в головке либо теле поджелудочной железы, удалить подобными способами невозможно.
Хирургическое вмешательство
Лечение хирургическими методами применяется в случае тяжёлого течения заболевания, сопровождающегося:
- сильными болевыми ощущениями, которые невозможно снять средствами обезболивания;
- частыми и продолжительными приступами;
- потерей веса и общим истощением;
- стремительным разрастанием патологических процессов в поджелудочной железе.
Операция помогает избавить пациента от крупных образований, создать возможность свободного оттока панкреатического секрета.
Панкреатотомия – применяется с целью извлечения камней через разрез протока. Если камень одиночный, ткани поджелудочной железы рассекаются над камнем, хирург извлекает образование.
Если камней множество, проток вскрывают по длине тела железы, постепенно извлекая конкременты.
С целью недопущения последующих рецидивов и осложнений производят тщательное зондирование и очистку пазух и углублений от мельчайших частиц и песка.Операция по удалению камней сложна, в отдельных случаях обойтись без процедуры нельзя. При нахождении камней в поджелудочной железе развиваются воспалительные процессы, происходят склеротические изменения органа, приводя к атрофии.
Профилактика панкреолитиаза
Камни в поджелудочной железе выступают в большинстве случаев следствием воспалительного процесса, вызванного прочими заболеваниями. Лечить панкреалитиаз часто приходится с ликвидации причины, вызвавшей болезнь.
Предотвращение заболеваний билиарной системы, своевременное лечение поможет предотвратить опасные воспалительные заболевания в поджелудочной железе, в том числе панкреалитиаз. Фитотерапия при желчнокаменной болезни становится средством устранения неполадок в работе желчевыводящей системы, рычагом профилактики опасных заболеваний внутренних органов.
Соблюдение диеты, отказ от алкоголя и курения помогут восстановить здоровье, послужить профилактикой возникновения заболеваний, в первую очередь – поджелудочной железы.
Активный образ жизни – неотъемлемое условие здоровья и долголетия. Чрезвычайно полезна дыхательная гимнастика для профилактики рецидивов хронического панкреатита. Ходьба пешком – обязательный атрибут здорового образа жизни.
Это замечательный вид физической активности, заменяющий тренировки в спортзале. Важным преимуществом пеших прогулок признаётся оздоровительный эффект движения, свежего воздуха и эмоциональной разгрузки.
Легко и эффективно получится совмещать прогулку и дыхательные упражнения.
Кальцинаты в поджелудочной железе: причины образования камней, диагностика и лечение
Кальциноз поджелудочной железы — заболевание, которое сопровождается появлением кальцинатов внутри органа. Это приводит к возникновению застоя панкреатического сока, болевым ощущениям и диспепсическим расстройствам.
В качестве лечения врачи рекомендуют диетотерапию и прием лекарственных препаратов, устраняющих симптомы и причины патологии. При тяжелом течении проводится хирургическое вмешательство.
О кальцинатах
Кальцинаты в поджелудочной железе формируются не только внутри протоков, но и в паренхиме органа. Это плотные образования из органических и неорганических элементов, развивающиеся на фоне патологических изменений в окружающих тканях.
Врачи, говоря о кальцинатах в поджелудочной железе и о том, что это за структуры, выделяют в них три основных элемента:
- Соли неорганических кислот (в первую очередь это карбонаты и фосфаты).
- Белковые элементы, холестерин, фрагменты слущенного эпителия и другие органические компоненты.
- Воспалительные клетки — лейкоциты.
Все эти составляющие связываются друг с другом. Органика и лейкоциты становятся матрицей для отложения неорганических солей, которые постепенно наслаиваются друг на друга.
Камни могут различаться по форме (быть округлыми, цилиндрическими и с неправильными очертаниями) и размерам (специалисты выделяют микрокальцинаты, измеряющиеся в нескольких миллиметрах).
Причины возникновения
Причины, диагностика и лечение кальцинатов в поджелудочной железе тесно связаны между собой. Эффективная терапия возможна только в том случае, когда выявлены факторы, приводящие к их формированию.
Основные причины, способствующие этому процессу:
- застой панкреатического сока, возникающий на фоне опухолевых или кистозных образований в поджелудочной железе;
- холецистит или желчнокаменная болезнь. Оба состояния сопровождаются нарушением выделения желчи, что негативно влияет на процесс пищеварения и способствует поражению других органов желудочно-кишечного тракта;
- воспалительные изменения в органах пищеварительной системы. Они могут стать причиной появления спаек или переходить на ткань поджелудочной железы;
- неправильное питание и вредные привычки.
Указанные факторы приводят к сгущению панкреатического сока и отложению в нем солей кальция. В качестве центра кристаллизации выступают органические элементы: частицы эпителия, белковые комплексы, микроорганизмы и др. Появление даже одного кальцината провоцирует формирование новых кристаллических структур в протоках поджелудочной железы и ее тканях.
Клинические проявления
Образование камней в поджелудочной сопровождается нарушением работы органа. На начальных этапах заболевания возникают следующие симптомы:
- тянущая и ноющая боль в левом подреберье или в области эпигастрия. Она возникает после приема пищи или употребления спиртных напитков. Может переходить в область поясницы;
- диспепсические проявления: тошнота и рвота, метеоризм и нарушение стула.
На фоне прогрессирования кальциноза в ткани железы начинается выраженный воспалительный процесс. Он сопровождается усилением боли, которая наблюдается у больного постоянно, и развитием интоксикационных явлений в виде повышения температуры тела до 37-38 оС, общей слабости и головной боли.
При снижении выделения панкреатического сока страдает процесс пищеварения. У больного отмечается стеаторея (наличие липидов в кале), а также большое количество сложных углеводов в каловых массах.
Внимание! При появлении первых признаков болезни следует сразу обратиться за медицинской помощью. Специалист проведет необходимое обследование и назначит лечение.
Диагностические мероприятия
Обследование пациента с подозрением на кальцинаты в поджелудочной железе проводится по следующему алгоритму:
- Сбор имеющихся жалоб, выяснение особенностей образа жизни и питания человека.
- Внешний осмотр. Проводится пальпация живота. На фоне воспалительных процессов в поджелудочной железе возможно напряжение мышц брюшного пресса и болезненность.
- В биохимическом и клиническом анализе крови возможно выявление воспалительного процесса: лейкоцитоз, лимфоцитоз, повышение скорости оседания эритроцитов и др.
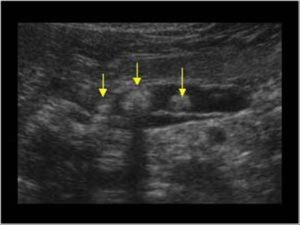
- Ультразвуковое исследование протоков позволяет выявить глыбчатые кальцинаты в поджелудочной железе, а также неорганические отложения другой формы.
- Прицельная рентгенограмма области поджелудочной железы позволяет обнаружить камни в протоках и паренхиме органа. Они имеют различную форму и очертания при исследовании.
- Для оценки проходимости протоковой системы и состояния органа рекомендуется магнитно-резонансная томография. Метод позволяет врачу получить трехмерное изображение, удобное для анализа.
Интерпретировать результаты обследования должен лечащий врач. Специалист расшифрует данные и поставит точный диагноз. Важно оценить стадию болезни, так как она влияет на прогноз.
При первичном остром поражении органа высокой эффективностью обладает консервативная терапия. Однако пациенты редко обращаются за медицинской помощью на первой стадии болезни. Ее последующее прогрессирование и формирование кальцинатов большего размера приводят к ухудшению прогноза.
Терапия
Лечение при выявлении кальцинатов основывается на комплексном подходе. Используются консервативный и оперативный методы.
К целям терапии относятся:
- устранение боли и других симптомов;
- нормализация ферментной активности органа;
- восстановление процессов обмена веществ;
- предупреждение увеличения размеров кальцинатов и их повторного образования.
Хирургическое вмешательство назначается не всем пациентам. Врачи выделяют следующие показания к его осуществлению:
- прогрессирующая функциональная недостаточность поджелудочной;
- развитие панкреонекроза — некротической гибели органа;
- длительное течение патологии, плохо поддающееся консервативным методам терапии;
- тяжелое состояние больного.
При наличии одного из них больному назначается оперативное лечение. В медицине используется несколько видов вмешательств: литотрипсия, лапаротомия органа, панкреатэктомия и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Литотрипсия — метод лечения, позволяющий раздробить большие камни и микрокальцинаты в поджелудочной железе при помощи воздействия ударно-волновой энергии.
При ЭРХПГ специалист удаляет камни при помощи гибкого эндоскопа, который вводится через ротовую полость в пищеварительную трубку до уровня двенадцатиперстной кишки.
При лапаротомии органа происходит его разрезание с механическим удалением конкрементов.
Если же заболевание поразило весь орган или имеются признаки панкреонекроза, то проводится тотальная панкреатэктомия.
Консервативный подход
Консервативная терапия включает в себя следующие назначения:
- соблюдение строгой диеты с полным исключением соленых, острых и жареных блюд, так как они стимулируют выделение панкреатического сока;
- при нарушениях фосфорно-кальциевого обмена используются синтетические аналоги паратгормона, препараты кальция и витамина D;
- при выраженном болевом синдроме и воспалении в органе назначают нестероидные противовоспалительные средства: «Кеторол», «Найз» и др.;
- спазмолитики, улучшающие отток поджелудочного сока («Но-шпа» и ее аналоги);
- заместительная ферментная терапия: «Мезим», «Креон» и др.;
- диуретические средства для уменьшения отека поджелудочной железы.
Все медикаменты назначаются только лечащим врачом. Они имеют свои показания и противопоказания, несоблюдение которых может привести к прогрессированию камнеобразования или побочным эффектам самих лекарств.
Народные средства не используются в качестве единственного метода лечения и не рекомендуются врачами к применению. Связано это с тем, что они не имеют доказательств своей эффективности и безопасности.
Ряд специалистов рекомендует больным фитотерапию, помогающую ускорить растворение солей в протоках органа. С этой целью используется настой девясила, аира, одуванчика или лопуха.
Заключение
Кальциноз поджелудочной железы — хроническое заболевание, имеющее тенденцию к прогрессированию в отсутствие лечения. При своевременном обращении за медицинской помощью изменение диеты и использование лекарственных средств позволяют растворить микрокальцинаты и добиться выздоровления.
Если же больной долгое время занимался самолечением и не посещал врача, то повреждение органа может дойти до стадии панкреонекроза.
Кальцинаты в поджелудочной железе: что это такое, причины образования, симптомы и лечение
Чаще всего в медицине встречаются камни в желчном пузыре или почках. Однако, существует такая патология, как камни в поджелудочной железе, симптомы которого схожи с панкреатитом.
Встречается такая патология в 0,70% случаев и является осложнением хронического заболевания.
ul
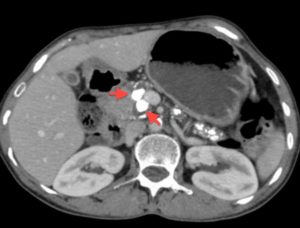
Камни поджелудочной железы (ПЖ), или панкреолитиаз — очень редкое заболевание. Однако, известно о нем стало еще с 1667 году. Болезнь выражается образованием в протоках и полости органа конкрементов (камней).
Они закрывают протоки, нарушают лимфатический отток. В результате нарушается внешне- и внутрисекреторная функция ПЖ. Состав камней — фосфаты углекислых солей кальция, алюминий, магний. По МКБ-10 код болезни К85.
Поскольку болезнь появляется на фоне панкреатита, ее еще называют кальцифицирующий (калькулезный) панкреатит по названию камней — кальцинатов (см. фото ниже). Процесс образования кальцинатов длительный, проходит несколько стадий:
- сгущение панкреатического сока, превращение его в нерастворимую белковую массу;
- изменение химического состава солей кальция, их отложение в ПЖ;
- инфицирование пораженной ПЖ;
- застой панкреатического сока, расширение протоков, образование некротических очагов.
Снижение выработки ферментов железы отрицательно сказывается на выработке инсулина, может спровоцировать вторичный сахарный диабет.
ul
По каким причинам могут быть камни в поджелудочной железе?
Точных причин появления камней не выявлено, однако, выделены провоцирующие факторы:
- хронические воспалительные заболевания органов пищеварения: холецистит, дуоденит;
- опухоли, кисты брюшной полости, способствующие застою панкреатического сока;
- нарушение обмена веществ;
- избыточный вес;
- алкоголь и курение;
- гормональные сбои;
- наследственный фактор.
ul
Заболевание не имеет специфических симптомов. Проявления похожи на признаки других болезней ЖКТ.
Выраженность симптомов зависит от расположения камней и тяжести воспаления. Основными признаками панкреолитиаза являются:
- Болевой синдром. Боль может быть тупой, острой, опоясывающей, отдающей в спину. Усиливается после употребления алкоголя и жирной пищи.
- Тошнота и рвота.
- Обесцвечивание кала, наличия в нем жира.
- Повышенное слюноотделение.
- Вздутие живота, при пальпации он твердый.
- Усиленное потоотделение, слабость.
- Повышение температуры.
Если заболевание длится уже давно, то может начаться диабет и появятся его специфические проявления:
- жажда;
- сухость во рту;
- полиурия;
- запах аммиака изо рта.
Если камень заблокировал проток, то может начаться механическая желтуха.
ul
Как лечить калькулезный панкреатит?
Методы лечения патологии зависят от размера кальцинатов. Сначала необходимо вылечить воспаление органа, снять отек и восстановить проходимость протоков.
https://www.youtube.com/watch?v=1BAFV9xvKgg
Для этого назначают противовоспалительные препараты и ферменты (Мезим, Панкреатин). Для купирования болевого синдрома применяют обезболивающие средства (Кетанол, Кеторол).
Если камни небольшого размера, назначают препараты Урсодиол или Хенодиол. Они способствуют разжижению желчи и растворяют камни. При наличии признаков диабета врач выписывает препараты, снижающие уровень сахара.
Из средств народной медицины возможно применение желчегонных трав и сборов, увеличивающих метаболизм, растворяющих конкременты. Это кукурузные рыльца, горец птичий, аир болотный.
Хороший эффект дают травяные сборы:
- Корень одуванчика и мята в пропорциях 1:3. Кипятят в стакане воды, остужают Принимают по 1/4 стакана до еды.
- По одной ложке ромашки и бессмертника смешивают и заваривают кипятком. Применяют по 1/3 стакана за 30 минут до приема пищи.
- Листья черники кипятят, пьют по стакану в день маленькими глотками.
Перед употреблением народных средств необходимо проконсультироваться с врачом, так как они могут спровоцировать движение камней и закупорку ими желчных протоков.
Обязательно соблюдение специальной диеты, в основу которой положены следующие принципы:
- дробное питание. В день должно быть не менее 5 приемов пищи малыми порциями;
- отказ от алкоголя и табака;
- исключение жирной, жареной, острой пищи, сладостей, газированных напитков, чая, кофе;
- приготовление блюд на пару или методом тушения без применения масла.
В случае большого размера камней консервативное лечение не дает результатов. Требуется операция для удаления кальцинатов. Показаниями к хирургическому лечению являются:
- длительное безрезультатное консервативное лечение;
- усиление недостаточности ПЖ;
- непрекращающиеся боли;
- сильное воспаление.
Сейчас с успехом применяют малоинвазивные методики:
- ЭРХПГ. Во время этой процедуры маленькие кальцинаты извлекаются с помощью эндоскопа, а крупные через разрез протока проталкиваются в кишечник, после чего они выводятся естественным образом.
- Метод ДУВЛ. Камни измельчаются до состояния порошка, затем выходят самостоятельно.
Но иногда эти методы применить невозможно, требуется более радикальное вмешательство:
- Панкреатотомия. Проводят в случаях больших множественных кальцинатов. При этом удаляют камни вместе с частью органа.
- Тотальная панкреатэктомия. Это удаление ПЖ, которое применяют в крайнем случае при сильных диффузных изменениях органа и утрате его функций.
ul
Возможные осложнения и профилактика
При длительном течении заболевание может привести к серьезным осложнениям:
- Нарушение пищеварения из-за сниженной выработки ферментов.
- Острый панкреатит, панкреонекроз, развивающийся вследствие закупорки протоков.
- Сахарный диабет.
- Кровотечения поджелудочной железы.
Некоторые осложнения (панкреонекроз) могут привести к летальному исходу. При своевременном лечении прогноз болезни благоприятный. После операции излечение наступает в 90% случаев. Смертность не превышает 2%.
Специфических средств профилактики не существует. Важно соблюдать здоровый образ жизни, правильно питаться и регулярно проходить врачебные осмотры.
ul
Главный проток поджелудочной железы, по которому сок идёт к тонкой кишке, чаще всего не имеет никаких неровностей и является гладким. У людей, которые страдают от хронической формы панкреатита, главный проток в поджелудочной обладает неправильной формой: в некоторых местах он сильно сужен.
Такое происходит по причине рубцевания и регулярного воспалительного процесса в железе. В результате этого, сок не устраняется полностью, у 22−60 процентов больных таким заболеванием в желудке начинают активно формироваться камни. При блокировке протока они вызывают острую сильную боль.Чаще всего образование камней бывает от хронических воспалений и изменений в работе обмена веществ. Они создаются из-за отложения солей кальция в железе и могут блокировать выработку ферментов, выполняющих пищеварительную функцию.
Также рекомендуем прочитать:
Токсическое отравление печени: симптомы и лечение пораженияМикробиология брюшного тифа, диагностика и лечение болезниПочечное давление: причины, симптомы и лечениеЭссенциальная гипертензия, ее симптомы и лечение
Кроме камней, в поджелудочной железе формируются камни, которые возникают в желчном пузыре. Они могут скапливаться в желчевыводящем потоке, который совмещён с протоком поджелудочной железы.
Желчный камень — это часть твёрдого вещества. Он формируется в то время, когда компоненты желчи, включая билирубин и холестерин, выпадают в осадок и создают кристаллы.
Если какой-либо из этих камней блокирует общий проток, то фермент пищеварения начинает воздействовать на саму железу, тем самым разрушая её ткани.
Камни в протоке поджелудочной железы могут быть и мелкими, как песок, а могут быть гораздо больше. До настоящего времени не установлено, почему у некоторых они возникают, а у других — нет. Но есть ряд причин, которые повышают шанс их формирования:
- чрезмерный лишний вес;
- диабет;
- болезненность печени;
- большое количество холестерина либо билирубина в желчи;
- возраст выше сорока лет;
- отсутствие в жизни спорта и нужной подвижности;
- больше всего к такому явлению склонны женщины;
- склонность к формированию камней в желчном пузыре на генетическом уровне.
Холестериновые камни и билирубиновые компоненты возникают чаще всего у следующих категорий людей:
- больных, которые страдают от тяжёлых болезней печени;
- женщин, старше возраста двадцати лет, особенно часто это встречается у беременных;
- больным, которые употребляют определённые лекарства, включая противозачаточные медикаменты и таблетки для уменьшения количества холестерина;
- мужчин и женщин, которые подвержены ожирению;
- больные с наличием болезней крови. К примеру, лейкемия либо серповидноклеточная анемия;
- мужчины старше возраста шестидесяти лет;
- люди на требовательной диете, при которой вес начинается сбрасываться за короткий срок.
