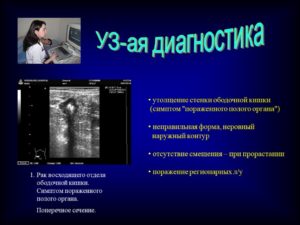
Что это может быть? Утолщение стенки ободочной кишки?
Диагностика рака ободочной кишки на снимках МРТ и КТ брюшной полости
- Факторы риска включают маловолокнистую, богатую белками диету с высоким содержанием жиров и ожирение.
- Рак кишки метастазирует в регионарные лимфатические узлы и печень.
- Рак ободочной кишки – это злокачественная опухоль слизистой оболочки ободочной кишки;
- Распределение: прямая кишка 130%, сигмовидная кишка 145%, нисходящий отдел ободочной кишки 110%, поперечный и восходящий отдел ободочной кишки — 15%;
- Заболеваемость повышается с возрастом;
- В большинстве случаев опухоль развивается после 50 лет;
- Риск заболеть в течение жизни составляет 6%;
- Вторая по частоте опухоль у мужчин и женщин;
- Около 90% опухолей развиваются из аденоматозных полипов;
- Предполагается, что рак развивается в течение 10 лет.
Группы риска:
- риск удваивается у ближайших родственников больных раком;
- лица, генетически предрасположенные к наследственному колоректальному раку (семейный аденоматозный полипоз, наследственный неполипозный рак ободочной кишки);
- пациенты с хроническим воспалительным заболеванием толстой кишки.
Методы выбора
- эндоскопическое исследование, КТ.
Патогномоничные признаки рака ободочной кишки
- Неравномерная поверхность слизистой оболочки;
- Концентрическое утолщение стенки кишки;
- Сужение просвета кишки;
- При больших размерах опухоли наблюдается инфильтрация окружающей жировой ткани;
- Метастазы в лимфатические узлы.
Для чего проводят эндоскопию кишечника при раке ободочной кишки
- Неровная слизистая оболочка с некротической экзофитной опухолью;
- Метод позволяет провести биопсию;
- Золотой стандарт первичного исследования.
Что покажет ирригоскопия при раке ободочной кишки
- В настоящее время почти не используется;
- Неровный контур слизистой оболочки;
- Сужение просвета кишки.
Рак ободочной кишки. Эксцентрическое сужение в области изгиба кишки. Ирригография с двойным контрастированием.
Для чего проводят КТ брюшной полости при раке ободочной кишки
- Циркулярное утолщение стенки кишки с сужением просвета;
- Утолщенная кишечная стенка накапливает контраст;
- Вовлечение лимфатических узлов чаще представлено как множественное поражение, а не как увеличение размера;
- Виртуальная КТ-колонография дает больше информации при внутривенном контрастировании, например, сразу после эндоскопической колоноскопии, прекращенной из-за опухолевого стеноза.
а, bРак ободочной кишки. КТ. Циркулярное утолщение кишечной стенки с усиленным накоплением контраста в области перехода нисходящей ободочной кишки в сигмовидную.
Что покажут снимки МРТ брюшной полости при раке ободочной кишки
- Циркулярное утолщение стенки кишки с сужением просвета;
- Утолщенная стенка кишки иногда выраженно накапливает контраст;
- Пораженные лимфатические узлы, часто не сильно увеличенные, также усиливаются при контрастировании в режиме подавления сигнала от жировой ткани.
Проводят ли ПЭТ при раке ободочной кишки
- Используется для диагностики рецидивной опухоли;
- Наиболее надежный метод для выявления внекишечных рецидивов опухоли в рубце.
Клинические проявления
Типичные симптомы:
- Долгое время остается бессимптомной, первые симптомы рака кишки долго отсутствуют.
- Изменение привычной периодичности стула – важный симптом рака толстой кишки.
- Анемия, боль и снижение массы тела являются поздними признаками.
Принципы лечения
- Основное лечения рака кишки — хирургическое.
- Химиотерапия, адъювантная при резектабельных опухолях, паллиативная при распространенных.
Течение и прогноз
- Прогноз рака ободочной кишки зависит от стадии опухолевого процесса
- 5-летняя выживаемость:
Классификация в модификации Оикез:
- Стадия ВЗ (Т4 N0 МО): 63—75%
- Стадия В1 (Т2 N0 МО): 82-90%
- Стадия А (Т1 N0 МО): 97-100%
- Стадия В2 (ТЗ N0 МО): 73-80%
- Стадия С (Т1—4 N1—3 МО): 26—74%
Что хотел бы знать клиницист
- Стадию опухолевого процесса
- Локализацию опухоли
- Наличие метастазов.
Какие заболевания имеют симптомы, схожие с раком ободочной кишки
Дивертикулит
Длинный сегмент утолщения кишечной стенки
Подтвержденные дивертикулы
Воспаление жировой ткани, окружающей толстую кишку
Утолщение фасции
Ишемическийколит
Длинный сегмент утолщения кишечной стенки
Снижение кровоснабжения стенки кишки
Окклюзия или стеноз артериальных сосудов, кровоснабжающих этот участок
Язвенный колит
— Диффузное поражение, начинающееся в прямой кишке
— Отсутствие гаустрации
Подслизистые опухоли (GISТ, гемангиома)
— Эксцентрическое сужение просвета
Эндометриоз
— Сдавление извне
— Односторонний контур в виде зубьев пилы
Советы и ошибки
Недостаточное заполнение толстого кишечника водой или воздухом при томографических исследованиях является распространенной ошибкой.
Причины утолщения стенок кишечника
Толстый отдел кишечника в отличие от тонкого не имеет столь разнообразный состав ферментов, но обогащен микрофлорой. Его функция заключается в завершении пищеварения, формировании каловых масс с достаточным содержанием жидкости.
Нервная регуляция деятельности кишечника особенно часто срывается длительными негативными эмоциями. Преобладающими являются страх, чувство потери. Поэтому во время экономического кризиса увеличивается число заболевших.
Около 2 кг пищевых масс ежедневно переходят в начальную часть (слепую кишку) из тонкого отдела, а объем кала составляет 1/10 часть. Здесь всасывается до 95% воды и электролитов, питательных веществ, витаминов и обеспечивается вывод наружу всех шлаков.
Болезни толстого кишечника с нарушением функций вызывают отравление организма собственными ядовитыми веществами. Это ученые называют одной из причин раннего старения человека. О частоте поражения говорят данные профилактических осмотров здоровых взрослых людей. Врачи-проктологи выявляют заболевания у более 300 человек из 1000.
Как влияет на здоровье изменение функций толстого кишечника?
Считается, что к сорокалетнему возрасту толстый кишечник у человека уже сильно забит каловыми камнями. Они образованы из окаменевших невыведенных шлаков, которые застревают между складками слизистой. Хирурги при удалении части кишечника в 70% случаев обнаруживают в нем чужеродный материал, глисты, камни, скопившиеся за долгие годы.
Нормальная ширина просвета восходящей кишки доходит до 8 см, а сигмовидной в 2 раза уже. Деформация вызывает значительное растяжение. При этом происходит сдавливание и вытеснение в животе со своих мест соседних органов. Соответственно нарушается их работа. Временные запоры возникают у каждого.
Установлено, что каловые камни не двигаются годами, «прикипают» к своему месту, нарушают питание стенки, способствуют проникновению токсинов в кровоток. В итоге развиваются болезни толстой кишки. Их вызывают главные поражающие факторы:
- воспалительные — поражение слизистой оболочки стенки кишечника (колиты);
- варикозное расширение вен и геморрой — венозный застой, сдавление, сбой кровообращения;
- разрастание полипов и злокачественная трансформация — длительное действие токсинов на конкретное место.
Все виды нарушений делят:
- на функциональные — когда имеются клинические проявления, но в кишечнике нет органических изменений, считаются обратимыми;
- органические — всегда сопровождаются анатомическими признаками, срывом физиологических механизмов пищеварения.
О роли микрофлоры и дисбактериоза
Редко упоминается важная роль толстого кишечника в теплообразовании (согревании крови человека). Тепло выделяет микрофлора. Петли кишечника прикрыты жировым слоем для сохранения энергии «печки». Вырабатываемые полезные вещества позволяют стимулировать иммунитет. Только кишечные палочки производят 9 витаминов (в том числе В1).
Доказано, что, съедая по 1000 ккал за счет фруктов, орехов, овощей, человек становится значительно выносливее, чем при потреблении 3000 ккал вареной «мертвой» мясной пищи. Она, наоборот, забирает энергию и перегружает пищеварительный тракт.
Люди быстро устают, зябнут. Проблема дисбактериоза отражается не только на работе кишечника, но и на общем состоянии организма. Неправильное питание влияет на нее гораздо чаще, чем заболевания толстой кишки.
Общая симптоматика
Симптомы болезней толстой кишки нарастают постепенно. На начальном этапе их не принимают всерьез, считают просто дискомфортом. Любая патология проявляется:
- нарушением стула (понос или запор);
- появлением в кале значительных слизистых выделений, примеси крови;
- болевым синдромом — наиболее типичны тупые, ноющие боли в боковых отделах, в области заднего прохода, усиливающиеся при дефекации, после еды продуктов, насыщенных клетчаткой, молока, облегчение после завершения дефекации и выделения газов;
- вздутием живота за счет повышенного газообразования, постоянным урчанием;
- признаками неврастении, выражающимися в зависимости настроения от стула, бессоннице, раздражительности, плаксивости, депрессии.
Постепенно симптомы заболеваний толстой кишки становятся более выраженными. Выделения превращаются в гнойные, к расстройству стула добавляются ложные позывы (тенезмы), в области заднего прохода постоянно ощущается болезненное давление, возможно непроизвольное отхождение газов и кала.
У взрослых пациентов появляется повышенная утомляемость, слабость, дети плохо растут, не набирают вес. Нередко больные попадают к хирургу с признаками кишечной непроходимости. Заболевания толстого кишечника имеют свои особенности. Мы рассмотрим наиболее часто встречающуюся патологию и функциональные расстройства.
Болезни функционального характера
Функциональные заболевания толстого кишечника еще называют дискинезиями, неврогенным колитом. Особое место в современной гастроэнтерологии отводится синдрому раздраженной кишки. Главный объединяющий признак — отсутствие каких-либо органических нарушений в стенке кишечника.
Значительно реже к факторам риска добавляются: перенесенные острые кишечные инфекции, недостаточная физическая активность, переедание тяжелой мясной пищи. Подобные признаки возможны у беременных женщин. Последствия делятся на 2 типа:
- гипотония — выражается в нарушении функции эвакуации каловых масс, застое, атонических запорах, постоянной тяжести и тупых болях в животе;
- гипертонус — моторика ускоряется, вода и слизь выделяются в значительном объеме, одновременно выводится полезная микрофлора, пациент ощущает схваткообразные боли в животе, частый понос, сухость во рту.
При обследовании в анализах не находят изменений, кроме дисбактериоза. Осмотр кишечника не показывает нарушения строения стенки. Врачи стараются лечить такие случаи с помощью:
- правильного режима дня;
- нормализации эмоциональной нагрузки;
- лечебной физкультуры;
- бальнеологических процедур (ванны, души);
- методов физиотерапии;
- растительных отваров и настоек.
Синдром раздраженного кишечника
Заболевание выделено в отдельную нозологическую единицу с неясной природой. В отличие от других дискинезий признаки более стойкие и имеют разную степень тяжести. Более часто наблюдается у женщин.
- с нарушенным режимом и качеством питания — имеют равное значение длительные перерывы в еде, голодные диеты и переедание, употребление алкогольных напитков, газировки, жирных или жареных блюд, увлечение крепким кофе или чаем, пренебрежение овощами и фруктами;
- перенесенными стрессами;
- гормональными сдвигами;
- вынужденным приемом лекарственных препаратов противовоспалительного действия;
- наследственной предрасположенностью.
Некоторые авторы считают допустимым такой диагноз при других хронических болезнях пищеварения (например, желудка или печени). Особое значение придается связи с появлением в пищевом рационе человека продуктов из генетически модифицированных растений, пищевых добавок, стабилизаторов, красителей. На них чаще развивается аллергическая реакция со стороны кишечной стенки.
Клинически болезнь проявляется:
- постоянным дискомфортом в животе (урчанием, чувством распирания, тяжести);
- кишечными коликами без определенной локализации;
- мучительным поносом, сменяющимся на длительный запор;
- невозможностью регулировать стул диетой;
- ломотой в мышцах спины, суставах;
- колющими болями в области сердца.
Диагноз ставится только после исключения воспалительного поражения, опухоли, последствий панкреатита. Существует мнение, что появление синдрома в детском возрасте является предвестником более тяжелой патологии. Симптомы у детей подразделяются на преимущественные проявления, связанные с болями в животе и повышением газообразования, поносами, запорами.
Основными причинами считают: бесконтрольное употребление ребенком фастфуда, консервированных продуктов, чипсов, длительные перерывы в еде, перегрузку в школе и дополнительных занятиях, страх перед наказанием.
Для лечения применяют диету без раздражающих кишечник продуктов, антигистаминные средства, успокаивающие препараты растительного происхождения. Спастические боли снимают спазмолитиками (Спазмалгон, Но-шпа).В обязательном порядке применяются пробиотики для поддержания нормального соотношения бактерий (Бифидумбактерин, Линекс, Лактобактерин, Бактисубтил). Пациентам рекомендуют курсы физиотерапии, лечение минеральными водами.
Воспалительная патология
Воспалительные болезни толстого кишечника (колиты) возникают как при попадании патогенных микроорганизмов (шигелла при дизентерии), так и при активации собственной условно-патогенной флоры (клостридии при псевдомембранозном колите). Установлено, что кишечная палочка может преобразовываться в патогенные штаммы.
Псевдомембранозный колит
Болезнь является тяжелым осложнением антибиотикотерапии (реже возникает под влиянием лечения цитостатиками, иммуномодуляторами, слабительными средствами) и дисбактериоза. Вызывается избыточным ростом клостридий в толстом кишечнике. Рассматривается как внутрибольничная инфекция.
Заболевание сопровождается тяжелой интоксикацией, высокой температурой, поносом, сильными болями в животе, рвотой, головными болями, явлениями дегидратации, грубыми электролитными и белковыми нарушениями, угнетением сердечно-сосудистой системы.
Особенно тяжело переносится в пожилом возрасте, при наличии других заболеваний. В начальной стадии симптомы исчезают при отмене лекарств. При тяжелом течении развивается гиперкалиемия и летальный исход от остановки сердца. Рассмотрим два заболевания, не связанные с инфицированием.
Язвенный колит
Болезнь относится к хроническим поражениям. Воспаление начинается в прямой кишке и распространяется вверх на другие отделы толстого кишечника. Слизистая оболочка представляет собой поверхность, покрытую язвами, легко кровоточащую. Обычно процесс не углубляется далее подслизистого слоя.
При этом значительно увеличивается риск трансформации язвенного эпителия в полипы или раковую опухоль кишечника. Причины заболевания до настоящего времени не установлены. Наиболее вероятна наследственная предрасположенность, генетические и иммунные изменения в семье.
- частые поносы, реже задержка стула;
- боли постоянного характера с расположением в левой подвздошной области и выше, уменьшаются после дефекации;
- временами кровянистые выделения из кишечника;
- слабость, понижение работоспособности, постоянное чувство усталости;
- похудение.
В лечении болезни применяется строгая диета с исключением раздражающих продуктов, молока. Длительными курсами назначается Сульфасалазин. При отсутствии эффекта добавляют кортикостероиды. В местную терапию включают ректальные свечи с анестезином для обезболивания, с метилурацилом, микроклизмы отварами трав (ромашки, календулы).
В случае тяжелого течения дно язвы углубляется и разъедает близлежащий сосуд. При наличии кишечного кровотечения пациентов оперируют, производят резекцию (удаление) пораженного участка с выведением на брюшную стенку анального отверстия. Хирургическое вмешательство жизненно необходимо при кровотечении, но оно не останавливает воспалительный процесс.
Болезнь Крона
Заболевание неясного генеза, способно поразить весь пищеварительный тракт. Чаще болеют мальчики-подростки и молодые мужчины, следующий «пик» распространенности приходится на возраст после 60 лет. В 75% случаев воспаление локализуется в зоне конечного отдела подвздошной кишки и начала толстого кишечника (илеоколит).
Изучение болезни Крона показало значимость трех факторов:
- наследственности — подтверждается распространением среди братьев-близнецов, связью генных мутаций с болезнью Бехтерева (анкилозирующим спондилитом), выделением особого гена-мутанта.
- инфекции — подозрения падают на паратуберкулезную бактерию, проводятся исследования по связи с вирусными и бактериальными возбудителями;
- иммунные нарушения — доказывает выявление в организме пациентов повышения Т-лимфоцитов, антител к кишечной палочке, но пока не обнаружены специфические антигены.
Заболевания ободочной кишки: симптомы и признаки патологий, лечение
Ведущими факторами развития заболеваний ободочной кишки являются малоподвижный образ жизни, неправильный режим и рацион питания (отсутствие растительной клетчатки, преобладание белковой пищи и жиров), чрезмерное употребление лекарственных средств и вредные привычки.
Симптомы патологии ободочной кишки
Заподозрить, что с ободочной кишкой возникли проблемы, можно по следующим симптомам:
- Боли. Они бывают ноющими, спазмирующими. Локализация неприятных ощущений – левая и правая нижние области живота, зона выше и ниже пупка. Спазмы и болезненность заставляют больного идти в туалет, так как акт дефекации приносит облегчение. Связи между едой и появлением болей обычно нет, исключение – воспалительные процессы в поперечной ободочной кишке, которая расположена под желудком и реагирует рефлекторными сокращениями на его чрезмерное наполнение.
- Хронические запоры. Отмечается редкий стул (менее 3 раз в неделю), затрудненная дефекация, чувство неполного опорожнения кишечника.
- Диарея. Беспокоит постоянно, либо появляется эпизодически, чередуясь с запорами.
- Вздутие живота. Возникает после употребления пищи, которая обычно не вызывает появление этого симптома.
- Метеоризм – избыточное скопление и выделение газов в кишечнике.
- Прожилки крови и слизи в кале.
Заболевания ободочной кишки
Болезни ободочной кишки делят на следующие категории:
- врожденные (болезнь Гиршпрунга и пороки развития – удвоение, сужение, заращение части кишечника);
- приобретенные (все заболевания ободочной кишки, которые возникают на протяжении жизни);
- воспалительные (язвенный колит, болезнь Крона, инфекционный колит);
- невоспалительные (полипоз, дивертикулез, дискинезия);
- предраковые (болезнь Крона, язвенный колит, семейный полипоз);
- злокачественные (рак ободочной кишки).
Неспецифический язвенный колит
Неспецифический язвенный колит – хроническое воспаление ободочной кишки, которое проявляется язвами и зонами некроза, не выходящими за пределы слизистой оболочки. Точные причины этого заболевания неизвестны, но факторы, которые провоцируют развитие язвенного воспаления, определены:
- генетическая предрасположенность;
- дисбаланс кишечной микрофлоры;
- пищевая аллергия;
- стрессы.
Рекомендуем почитать:
Расположение и функции аппендикса
Болеют неспецифическим язвенным колитом преимущественно молодые люди. Характерные симптомы недуга:
- кровь и гной в испражнениях;
- поносы;
- ложные позывы сходить в туалет.
Болезнь Крона
Болезнь Крона – воспалительный процесс, распространяющийся на все отделы кишечной трубки и затрагивающий все ее слои (слизистый, мышечный, серозный), приводит к формированию язв и рубцовых изменений в стенке толстой кишки. Среди возможных причин этого заболевания присутствуют:
- аутоиммунные нарушения;
- генетические мутации;
- инфекционные факторы.
Ведущие симптомы болезни Крона:
- хроническая диарея (длится более 6 месяцев);
- потеря веса и аппетита;
- разнохарактерная боль в животе.
Полипы ободочной кишки
Полипы – доброкачественные выросты слизистой оболочки, которые могут перерождаться в рак. Если полипов обнаруживается много, больному диагностируют полипоз кишечника. Причины:
- хронический воспалительный процесс в ободочной кишке;
- склонность к запорам;
- любовь к тяжелой мясной пищи и рафинированным жирам;
- наследственность, которая играет основную роль при семейном полипозе.
Больные могут длительное время не ощущать патологии, но с увеличением количества и размеров новообразований появляются следующие симптомы:
- «кишечный дискомфорт»;
- кровь в кале;
- хронические поносы и запоры.
Дивертикулез ободочной кишки
Дивертикулез толстого кишечника – множественные выпячивания стенки ободочной кишки в сторону брюшной полости, сформированные слизистой и серозной оболочкой. Основные причины данного заболевания:
- неправильное питание;
- гиподинамия;
- застой каловых масс;
- метеоризм.
Дивертикулез может осложняться воспалением, кровотечением и прободением (прорывом) с развитием перитонита. Специфической симптоматики дивертикулез не имеет – больных беспокоит периодическая боль и вздутие живота, проблемы с опорожнением кишечника.
Болезнь Гиршпрунга
Болезнь Гиршпрунга – нарушение иннервации части ободочной кишки врожденного характера, сопровождающееся задержкой отхождения кала.
Проявляется это заболевание вскоре после рождения сильным метеоризмом и беспокойством новорожденного. С возрастом, когда ребенок начинает кушать плотную пищу, появляются упорные запоры.
Опорожнить кишечник без клизмы больной не может. На фоне длительного застоя кала развивается интоксикация организма.
Инфекционный колит
Инфекционный колит – воспаление ободочной кишки, вызванное попаданием в пищеварительный тракт болезнетворных микробов (шигелл, «плохих» кишечных палочек) из окружающей среды или же активацией условно-патогенной микрофлоры, которая живет в кишечнике. Ведущие симптомы патологии:
- болезненные спазмы в животе;
- урчание;
- повторяющаяся диарея;
- повышение температуры тела, озноб;
- выраженная слабость.
При обильном поносе развивается обезвоживание.
Врожденные аномалии
Эта группа заболеваний развивается внутриутробно из-за действия на эмбрион тератогенных факторов (радиации, лекарственных средств, наркотиков и т.п.).
Чаще всего встречается неправильное размещение ободочной кишки, удлинение отдельных ее частей, проявляющееся после рождения запорами и сильными коликами.
Реже обнаруживаются сужения и полные заращения кишечной трубки, которые диагностируются у новорожденных по отсутствию отхождения мекония (первородного кала).
Дискинезия ободочной кишки
Дискинезия кишечника – расстройство моторики функционального характера, не связанное с какими-либо поражениями кишечной стенки. Основными причинами данной патологии являются:
- хронические стрессы;
- нарушения со стороны вегетативной нервной системы.
Больные с дискинезией ободочной кишки жалуются на:
- периодический дискомфорт (болезненность, тяжесть) в животе;
- разжижение стула;
- большое количество слизи в кале.
Рак ободочной кишки
Основная статья: Рак кишечника
Рак ободочной кишки – наиболее часто встречающееся онкологическое заболевание среди людей старшего возраста.
Факторами риска являются:
- Предраковые процессы в кишечнике.
- Наследственная склонность.
- Преобладание в рационе жирной белковой пищи.
- Злоупотребление алкоголем.
На ранней стадии рак ободочной кишки протекает бессимптомно. С прогрессированием недуга у больных появляется ряд жалоб:
- кровь в кале;
- запоры;
- постоянный дискомфорт в животе;
- выраженная слабость.
Диагностика
Выявлением и лечением патологий ободочной кишки занимается проктолог. В план обследования пациентов с симптомами заболеваний этого органа входит:
- Колоноскопия. Эндоскопическое исследование толстого кишечника осуществляется через задний проход. Эндоскопист в реальном времени осматривает слизистую оболочку органа и производит забор материала с подозрительных участков для гистологического анализа.
- Ирригоскопия. Этот метод рентгенологической диагностики с контрастированием позволяет хорошо визуализировать дефекты кишечной стенки, выявить новообразования и пороки ободочной кишки.
- Гистологическое исследование. Изучение морфологии взятого в кишечнике образца ткани является самым достоверным способ диагностирования рака, язвенного колита, болезни Крона и Гиршпрунга.
- Копрограмма. Исследование мазков кала под микроскопом проводится для выявления признаков и возможных причин воспалительного процесса в тонком кишечнике, оценки эвакуаторной функции кишечного тракта.
- Посев кала на микрофлору. При подозрении инфекционной природы воспалительного процесса этот анализ дает возможность поставить точный диагноз и выделить возбудителя, что крайне важно для подбора антибактериального лечения.
Рекомендуем почитать:
Парапроктит: как проявляется и лечится патология?
Рекомендации по профилактике и терапии
Каждое из перечисленных заболеваний ободочной кишки имеет свою тактику лечения. При язвенном колите и болезни Крона больным показаны салицилаты, гормоны и иммуносупрессанты. Если воспаление кишечника имеет инфекционную природу – антибактериальная терапия.
При дискинезии ободочной кишки пациента направляют для лечения к невропатологу или психотерапевту. Выраженный дивертикулез, полипоз, аномалии ободочной кишки, болезнь Гиршпрунга – это показания для оперативного лечения.
При раковой опухоли проводится комплексное лечение с учетом стадии злокачественного процесса.
Чтобы свести к минимуму риск развития заболеваний ободочной кишки необходимо включать в рацион растительную пищу, избегать вредных жиров, своевременно принимать меры для устранения запора и быть внимательным к своему здоровью.
В случае появления описанных в статье симптомов следует сразу же обращаться к проктологу. После 50 лет желательно ежегодно посещать этого специалиста и регулярно проходить колоноскопию, даже если со стороны работы кишечника нет никаких жалоб.
Утолщение стенки кишечника на узи что это
Уважемые коллеги; вашему вниманию предлагается интересное клиническое наблюдение по патологии пищеварительного тракта. Пациентка С. 40 лет обратилась с жaлобами на неясные боли в животе; периодические эпизоды диарреи. Сначала выполнил пациенткe УЗИ брюшной полости; пaренхиматозные органы в пределах нормы.
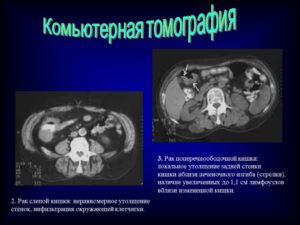
Было обнаружено утолщение стенки толстого кишечника в области печеночного угла. По результату УЗИ, заказал и провел пациентке КТ брюшной полости и таза, по протокоу обсследовния толстого кишечника. Как видите, подтвердилось диффузное утолщение стенок слепой, восходящей и частично поперечной сегментов толстой кишки, без cсужения просвета.
Окружающий жир без патологических изменений; наблюдается мезентериальная лимфаденопатия.
Данное наблюдение показательно в плане диф.диагностики патологии толстой кишки при которой наблюдается утолщение стенки кишки. Как я отметил выше, КТ подтвердило выявленную на УЗИ патологию стенок и показало отсуствие сужения просвета.
О чем надо было подумать? Рак ставим на последнее место, аденокарциномы правого отдела как правило в большинстве случаев представлены крупными экзофитными опухолями заполняющими просвет кишки. Лимфома-вероятный диагноз, хотя наиболее часто лимфомы локализуются в слепой кишкe, могут быть где угодно.
Плюс, при лимфомах просвет все таки сужается, yтолщение стенок более выраженное и более диффузное. Остаются варианты воспалительных заболеваний: НЯК (неспецифический язвенный колит), болезнь крона и псевдомембранозный колит. Псевдомембранозный колит вызываемый клостридией Cl.
deficcile исключаем, нет КТ-признака «аккордеона», пациентка не принимала антиобиотики длительно. НЯК или Крон? По КТ и УЗИ сложно сказать однозначно, в таких случаях спасает старая добрая ирригография или эндоскопия.На ирриго прекрасно можно визуализировать рельеф слизистой, увидеть изьязвления или гранулемы. Пациентку направили на эндоскопию с биопсией, ответ морфологов-болезнь Крона.
Красиво, толково, тактично, без эфемерностей! (записал в книжечку)! Очень.
(Машет флажком с надписью «Dr.Mario»)
«Резать! Резать к чертовой матери, не дожидаясь перитонита!»
Предлагаю продолжить общение по теме. Как вы думаете, что это может быть? пациент мужчина 29 лет, курит уже 15 лет, работате в покрасочной мастерской. Обратился с жалобами на макрогематурию, других жалоб не предъявлял. Первым этапом выполнили ему УЗИ органов таза:
Привлекло внимание не только наличие экзофитной «опухоли» в просвете мочевого пузыря, но и присуствие мягкотканного компонента выходящего за пределы фокально утолщенной стенки пузыря (по правой передней поверхности), и полости с толстыми стенками. Также, визулизировалась петля кишки с толстыми стенками, на довольно приличном протяжении. Догадываетесь о чем может идти речь?
Я заказал пациенту КТ, вот сканы:
Второе наблюдение очень интересное и довольно редкое.
Давайте суммировать: УЗИ выявило признаки очень подозрительные на онкологический процесс в мочевом пузыре, но возраст? Когда данный случай обсуждали на другом форуме, один мой коллега врач УЗИ предоставил полный ряд патологий проявляющиеся утолщением стенок мочевого пузыря, привожу этот список:
Возможные причины внутрипузырных образований:
Доброкачественная аденома Предстательной Железы
Злокачественная опухоль Предстательной Железы
Локализованное кровоизлияние или отек стенки пузыря
Отек пузырно-мочеточникового соустья из-за конкремента
Прорастание прилегающей злокачественной опухоли
Абсцесс распространяющийся на стенку пузыря
Вроде всё. Осталось выбрать из списка. Но так как список внушительный, дальше сделали пациенту КТ исследование.
КТ исследование показало что терминальный сегмент подвздошной кишки патологически изменён; стенки утолщены; просвет ссужен; окружающий внутри-брюшной жир и брыжейка с воспалительной инфильтрацией и тяжистостью (все это изменения хорошо видны на представленных КТ срезах).
В передних отделах таза; по срединной линии, определяется абцесс, тесно прилежащий к передней стенке и верхнему правому углу мочевого пузыря с выраженным локальным утолщением стенки пузыря (псевдо-тумор).
Рассуждаем: патологический процесс в терминальном сегменте подвздошной кишки; есть экстра-пузырное образование предлежащее к изменненой петле, с контрастным усилением по типу кольца; есть утолщение стенки пузыря.
Итак; перед нами классическая КТ картина болезни Крона с образованием абцесса и поражением стенки мочевого пузыря. В литературе описаны такие случаи. После КТ, пациента выполнили колоноскопию и нашли типичные для Крона изменения; провели заборо биопсии. Диагноз подтвердился морфологами.
Наиболее частая хроническая воспалительная болезнь тонкой кишки — болезнь Крона. В 80% случаев в патологический процесс вовлекается дистальный отдел подвздошной кишки. В 10% случаев болезнь может быть ограничена толстой кишкой. В последние годы заболеваемость болезнью Крона повысилась. До 20% случаев диагностируются в детстве.
Ультрасонография может выявить изменения тонкой кишки типа очагового или диффузного утолщения стенки, тканевых образований, ригидности петель кишечника, абсцессов и т. д. При длительном течении и образованием фиброза, стенки кишки становятся жесткими, толстыми, эхогенными, плохо визуализируются.УЗИ обследование среднего и нижнего этажей брюшной полости может быть полезным у пациентов с клиническими признаками патологии тонкого кишечника.
Ультразвуковое исследование кишечника является показанием при клиническом и эндоскопическом признаке его заболевания, а также для контроля лечения в диспансере и при профилактическом осмотре.
Как делают УЗИ кишечника, известно не всем, поэтому разберемся, для чего нужна данная процедура, и как ее проводят.
Следует уточнить, что ультразвуковое обследование кишечника является только дополнительным средством диагностики, так как оно не может заменить основные методы визуализации кишечного тракта.
Строение кишечника
Кишечник является очень важной частью желудочно-кишечного тракта, он берет начало от сфинктера желудка и заканчивается задним отверстием прямой кишки. В кишечнике происходит немало процессов, связанных с перевариванием и всасыванием пищи, выработкой гормонов и участием в иммунной системе. Его снабжают кровью верхняя и нижняя брыжеечные артерии, а одноименные вены эту кровь забирают.
Кишечник включает в себя тонкую и толстую кишки, стенки которых немного отличаются строением. Слизистая оболочка с подслизистой основой – это внутренний слой, мышечная оболочка – средний, а серозная оболочка – наружный.
На слизистой оболочке тонкого кишечника расположены выросты, напоминающие ворсинки. Именно благодаря этим выростам всасывающая поверхность увеличивается во много раз. На внутренних стенках толстого кишечника ворсинок нет.
Особенности УЗИ кишечника
Основным ультразвуковым признаком болезни кишечника является утолщение его стенок, что не всегда специфично. Ультразвуковое исследование кишечника представляется весьма трудоемкой задачей и требует достаточного уровня квалификации от специалиста, выполняющего процедуру. Большое значение имеет и разрешение аппаратуры, с помощью которой проводится исследование.
Например, для того чтобы провести диагностику аппендицита и дать оценку толщины стенок кишечника, необходимо применять датчики с частотой от 5 до 7,5 МГц при увеличенном изображении.
Если обнаружилось утолщение стенки, возникает потребность в использовании сканера с масштабированием и высокой разрешающей способностью для установления диаметра просвета в кишечнике и находящейся внутри него жидкости.
После того как делают УЗИ кишечника, проводят расшифровку полученных данных. Здесь нужно быть внимательней, так как иногда результаты неправильно растолковывают.
Так, к примеру, у болезни Крона и тяжелого инфекционного колита схожие признаки. Гистологическое, эндоскопическое или рентгенографическое исследование при недостаточности фактов должны сопутствовать УЗИ кишечника.
Как делают подготовку к ультразвуковому исследованию, рассмотрим далее.
Подготовка к процедуре
Есть методы диагностики, для которых не требуется специальной подготовки. В данном же случае просто необходимо соблюдение некоторых условий перед процедурой УЗИ кишечника.
Как делают очищение организма перед оперативным вмешательством, так нужно избавляться и от лишнего, накопленного в кишечнике. Это касается в первую очередь воздуха, который затрудняет сканирование.
Для этого больному назначается специальная трехдневная диета, помогающая избавиться от газов и уменьшить их образование. Исключить нужно такие продукты, как:
- сырые фрукты и овощи;
- хлеб, особенно черный;
- молочные продукты;
- кондитерские изделия.
Разрешены: все виды зерновой каши, мясо куриное и говяжье, нежирная рыба, яйца в небольшом количестве и сыр. Обычно перед тем, как делают УЗИ кишечника, пациенту прописывают режим питания. Он устанавливается таким образом, чтобы пища принималась дробно и маленькими порциями.
Что касается водного баланса, ежедневно рекомендуется выпивать до полутора литров любой жидкости (воды, чая, компота, соков и др.). Если это необходимо, лечащий врач назначает препараты для снижения образования газов и улучшения пищеварения.
Многих интересует вопрос о том, делают ли УЗИ кишечника взрослым не натощак. Вовсе не обязательно назначать для проведения процедуры утренние часы (до завтрака). Выбрать время для посещения кабинета УЗИ можно самому, главное, чтобы после последнего приема пищи прошло не меньше пяти часов.Так как делают УЗИ кишечника, предварительно очистив его, следует отказаться от леденцов, жвачек и сигарет. Нежелательно также перед процедурой принимать спазмолитические средства.
Как проводится УЗИ кишечника
При потребности выявить динамику изменений в работе желудочно-кишечного тракта и отследить различные заболевания, назначается УЗИ кишечника. Где делают данную процедуру? Есть множество клиник и медицинских центров, оказывающих услуги по ультразвуковому обследованию.
Как и любое другое УЗИ, ультразвуковая диагностика кишечника подразумевает положение пациента лежа на кушетке. На исследуемую область наносят гель-проводник и начинают водить датчиком по поверхности тела. Изображение появляется на экране монитора. После окончания процедуры остатки геля снимаются салфеткой или полотенцем.
Данный метод называют еще трансабдоминальным. Делают ли УЗИ кишечника другим способом? Существует и второй метод проведения процедуры ультразвуковой диагностики кишечника через прямую кишку, называемый эндоректальным.
В процессе исследования вводится датчик небольшого размера, благодаря чему сводится к минимуму болезненность процедуры.
Как проводится УЗИ кишечника детям
Процедура ультразвуковой диагностики кишечника для детей абсолютно безвредна и не причиняет дискомфорта. Единственное, о чем нужно позаботиться, так это о подготовке маленького пациента к предстоящему посещению врача (предварительно убедите его в том, что ничего плохого не случится).
Это нужно для предотвращения паники и слез в УЗИ-кабинете. Подбирайте место проведения процедуры тщательно. Ориентиром для этого будут служить отзывы пациентов, цены на диагностические услуги, а также квалификация специалистов.
Желательно выбрать клинику, специально предназначенную для детей, – именно там работают врачи, которые умеют находить подход к каждому ребенку.Алгоритм того, как делают УЗИ кишечника детям, ничем не отличается от проведения процедуры взрослым пациентам. Существует лишь ряд рекомендаций, соблюдение которых может некоторым образом сказаться на результатах:
- дети до года должны проходить процедуру перед кормлением или же после предыдущего принятия пищи должно пройти более 2-х часов;
- питье тоже следует ограничить, хотя бы за час до ультразвукового обследования;
- ребенок до трех лет должен принимать пищу только за три часа перед процедурой, а детям постарше желательно воздерживаться от еды на 5-6 часов перед УЗИ.
Что визуализирует УЗИ кишечника
При помощи ультразвукового исследования кишечника можно обнаружить такие параметры, как:
- размер и форма кишечника;
- внутренняя структура органа;
- пороки развития;
- наличие травм и осложнений после них;
- воспалительные процессы в кишечнике;
- новообразования доброкачественного и злокачественного характера.
Болезни кишечника, диагностируемые при помощи УЗИ
С помощью данной процедуры можно диагностировать следующие заболевания:
- аппендицит;
- воспаление или опухоль в кишечнике;
- кровоизлияния;
- непроходимость из-за спаек;
- болезнь Крона;
- дивертикулит;
- инвагинация.
Стоимость ультразвукового обследования
Цена на процедуру в каждом медицинском учреждении разная. Зависит она в первую очередь от статуса клиники и технологичности оборудования, использующегося для диагностики. В среднем стоимость УЗИ кишечника по России составляет от 500 до 2000 рублей.
Поражение терминального отдела подвздошной кишки при болезни Крона: • Клинические признаки: диарея, боль в правом нижнем квадранте живота, повышение СОЭ; возможны железодефицитная анемия, стеаторея, дефицит витамина В12, синдром потери желчных кислот при желчной диарее. • Возможные осложнения:
— Стеноз.
