Укол хгч в протоколе эко
Стимуляция овуляции: зачем делают укол ХГЧ

Методы, позволяющие восстановить овуляцию, подбираются с учетом причины её отсутствия. Достижение положительного эффекта от применения стимуляции овуляции возможно только при установлении причины, нарушающей овуляторный процесс.
Причины развития ановуляции
Причины, провоцирующие развитие ановуляции могут быть физиологическими и патологическими (хроническими). Физиологическая ановуляция считается нормальным явлением, не требует обращения за медицинской помощью и может отмечаться в следующие период в жизни женщины:
• период полового созревания: у девочек подросткового возраста овуляция может не наступать первые два года после менархе; • период беременности и грудного вскармливания; • климактерический период;
• период «отдыха»: 1-2 менструальных цикла в год у женщин репродуктивного возраста может отсутствовать овуляция.
Патологическая ановуляция может быть обусловлена нарушением строения органов либо заболеваниями эндокринной системы. Чаще всего наличие именно этого состояния является причиной бесплодия.
Патологические причины отсутствия овуляции могут заключаться в наличии следующих состояний:
• дисфункции гипоталамуса; • онкологических заболеваний гипофиза; • нарушения кровообращения в головном мозге; • гиперпролактинемии; • гиперандрогении; • частых стрессов; • травм органов половой системы; • воспалительных заболеваний придатков; • ожирения; • анорексии; • преждевременной менопаузы; • гинекологических заболеваний (синдрома поликистозных яичников, эндометриоза, миомы матки и др.); • заболеваний щитовидной железы и печени;
• при приеме гормональных противозачаточных средств.
Диагностика ановуляции
Для диагностики ановуляции недостаточно составления графика базальной температуры, так как данный метод не является достаточно достоверным. Более информативными способами выявления данной патологии являются: ультразвуковое исследование, проводимое в динамике в течение нескольких менструальных циклов, а также анализы, позволяющие определить уровень тех или иных половых гормонов.
Анализы на содержание гормонов в крови
Исследование крови на уровень гормонов рекомендуется проводить несколько раз, так как гормональный фон на протяжении менструального цикла может существенно изменяться, что является вполне нормальным явлением.
Стимуляция овуляции не назначается при имеющихся в крови отклонениях от нормы показателей гормонов щитовидной железы, пролактина и мужских половых гормонов.
Ультразвуковой мониторинг
Для того чтобы подтвердить либо исключить отсутствие овуляции необходимо проведение многократного ультразвукового исследования в течение всего менструального цикла.
Если цикл составляет 28 дней, проведение первого УЗИ назначается на 8-10 день после того, как закончилась последняя менструация. Затем исследование повторяют с интервалом в 2-3 дня и вплоть до наступления овуляции либо начала следующей менструации.
Этапы стимуляции овуляции
Стимуляцию с использованием клостилбелита начинают на пятый день менструального цикла, с гонадотропинами – на второй. Сроки начала и продолжительности приема препаратов определяет лечащий врач в соответствии с состоянием матки и яичников женщины.
Первое ультразвуковое исследования проводится спустя несколько дней после начала процедуры стимуляции овуляции. Затем УЗИ повторяют каждые 2-3 дня до достижения фолликулами размера не менее 20 мм. После этого женщине делают укол ХГЧ (в дозировке от 5000 до 10000ЕД), который запускает процесс овуляции и предупреждает регрессию фолликулов и риск образования фолликулярной кисты.
Укол ХГЧ является инъекцией гормонального препарата с основным активным веществом – хорионическим гонадотропином человека: прегнила, профази, хорагона, хумегона, меногона, хориогонина и др. С помощью данных препаратов происходит восстановление процесса овуляции, а также повышение в крови уровня ХГЧ, благодаря чему образуется желтое тело и повышается его активность.
Дозировку препарата ХГЧ врач подбирает в каждом индивидуальном случае в соответствии с показателями гормонов, величиной фолликулов и рядом других, не менее важных факторов. Избыточное количество хорионического гонадотропина может спровоцировать развитие синдрома гиперстимуляции яичников.
Укол ХГЧ (хорионического гонадотропина человека) провоцирует начало овуляции, которая, как правило, начинается через 24-36 часов после инъекции. Выход яйцеклетки фиксируется с помощью УЗИ, после чего женщине назначается дополнительная поддержка яичников (желтого тела) в виде инъекций утрожестана или прогестерона.
Срок и частоту половых контактов или искусственной инсеминации при стимуляции овуляции назначает врач индивидуально, в зависимости от результатов спермограммы мужчины. При хороших показателях качества и количества сперматозоидов половые акты рекомендуется совершать каждый день, либо через день, начиная с момента, когда женщине был сделан укол ХГЧ и до того, как будет образовано желтое тело.
Что такое укол ХГЧ
Основным фактором, влияющим на возможность женщины стать матерью, является наличие овуляции – процесса выхода созревших яйцеклеток из фолликулов и последующего продвижения по маточным трубам, что обусловливает готовность к оплодотворению. Иногда по тем или иным причинам в организме происходит сбой, в результате чего разрыв оболочки (фолликула) не происходит.
Успешность зачатия во многом зависит от уровня гормона хорионического гонадотропина человека в крови женщины, воздействие которого на желтое тело продолжается до момента прикрепления оплодотворенной яйцеклетки к стенке матки. В некоторых случаях существует необходимость искусственного введения гонадотропина человека (укол ХГЧ).
В каких случаях показан укол хгч
Укол ХГЧ может быть назначен женщинам в следующих случаях:
• при отсутствии овуляции: укол ХГЧ стимулирует выход яйцеклетки и предупреждает обратное развитие фолликулов (атрезию).
Неразорвавшиеся фолликулы могут регрессировать, уменьшаясь в размерах и образовывая фолликулярные кисты; • для сохранения жизнедеятельности желтого тела: укол ХГЧ способствует поддержанию состояния желтого тела до «передачи» данных обязанностей плаценте; • для нормального формирования плаценты и поддержания её функций: при торможении развития плаценты; • при неспособности сохранения беременности женским организмом и наличии выкидышей в анамнезе; • при наличии риска прерывания беременности;
• при планировании экстракорпорального оплодотворения.
Укол ХГЧ: противопоказания к выполнению инъекции
Укол ХГЧ не назначается женщинам, страдающим следующими патологиями:
• злокачественными опухолями яичников; • опухолью гипофиза; • предрасположенностью к образованию тромбов в кровеносных сосудах; • нарушением проходимости маточных труб; • гипотиреозом (недостаточным количеством гормонов щитовидной железы); • индивидуальной непереносимостью того или иного компонента препарата для стимуляции овуляции; • при раннем климаксе;
• в период грудного вскармливания.
Беременность после укола ХГЧ
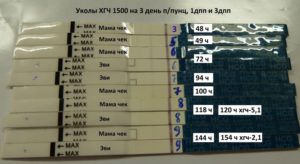
Укол ХГЧ может стать причиной ложноположительного результата, если тест на беременность провести раньше, чем через 14 дней после овуляции.
Это объясняется тем, что в основе данных тестов лежит определение уровня ХГЧ, являющегося индикатором наступившего зачатия, а искусственное введение данного гормона на некоторое время повышает его количество в крови.
Более надежный способ – динамическое наблюдение за ХГЧ, уровень которого у беременных женщин до окончания первого семестра постоянно растет. В начале второго семестра происходит его постепенное снижение до определенного показателя, который остается неизменным до завершения беременности.
Как проходит стимуляция перед ЭКО: сколько дней длится, последствия
Благодаря современной медицине в настоящее время можно забеременеть даже при бесплодии. Одним из основных методов его лечения является процедура ЭКО, то есть экстракорпоральное оплодотворение.
Это самый эффективный способ борьбы с бесплодием. Он помогает в случае патологий маточных труб или яичников, при мужском факторе бесплодия, эндометриозе и некоторых других заболеваниях.
Рассмотрим процесс стимуляция перед ЭКО.
Методика проведения
По методике после стимуляции яичников происходит созревание фолликулов. Репродуктолог под местным наркозом и под контролем УЗИ извлекает яйцеклетки при помощи пункции яичников. Затем в специальных условиях вне организма матери эмбриолог оплодотворяет их искусственным путём.
Спустя несколько дней эмбрионы переносятся в матку женщины.
Вероятность наступления беременности при помощи процедуры составляет от 20 до 45 %. Если паре не удалось забеременеть после первой процедуры, то это не значит, что у неё не получится это сделать после других попыток. В результате после процедуры искусственное оплодотворение 95 % пациентов смогли забеременеть. Такая статистика говорит об эффективности данного метода борьбы с бесплодием.
Стимуляция овуляции перед ЭКО
Эта процедура применяется в случаях, когда наступлению беременности препятствует отсутствие овуляции. С помощью специальных медицинских препаратов удаётся сымитировать нормальный цикл. В результате происходит созревание яйцеклетки.
Однако следует учитывать, что стимулирование овуляции имеет определённую численность допустимых вариантов. Соответственно, после каждой такой процедуры количество яйцеклеток в женском организме уменьшается. Кроме того, эта процедура достаточно болезненна. Поэтому стоит взвесить все «за» и «против» перед её проведением.
Специальное искусственное стимулирование яичников при процедуре оплодотворения является обязательным условием. Она может быть проведена только при отсутствии наследственных и генетических заболеваний у женщины, то есть её яйцеклетка должна быть полностью здорова.
Как правило, стимулируют яичники на 3 — 5 день менструального цикла в течение нескольких дней. Это зависит от типа процедуры и схемы лечения. Гонадотропные препараты вводятся в организм женщины внутримышечно или подкожно.Возможно также применение таблеток, обладающих антиэстрогенным действием. При этом пациентка находится под тщательным наблюдением лечащего врача, ей проводятся ультразвуковые исследования. После созревания доминирующего фолликула пациентке вводят препарат ХГЧ, чтобы стимулировать овуляцию.
Уже спустя сутки необходимо будет провести забор яйцеклетки – пункцию.
Только лечащий репродуктолог выбирает схему лечения и препараты во время процедуры. Как правило, ЭКО беременность наступает в 30 — 40 % случаев.
Возможно, понадобится повторное введение лекарств, но уже в следующем цикле.
Поскольку процедура оплодотворения является одной из самых эффективных при лечении бесплодия, врачи рекомендуют в течение двух лет, естественно, с перерывами, производить попытки стимулирования.
Методы стимуляции яичников перед ЭКО
Прежде всего применяются медицинские препараты, способные наладить гормональный баланс женского организма. К ним относятся:
- менструальный гонадотропин (пергон, менопур, меногон);
- рекомбинантный ФСГ (пурегон, гонал, гонал — Ф);
- препараты, в основе которых гормон ХЧГ (овитрель, прегнил);
- антиэстрогенные средства (кломид, серофен, клостилбегит).
Если после приёма выписанных врачом препаратов беременности достичь не удаётся, тогда, скорее всего, придётся изменить тип лечения, и, возможно, препарат. Кроме того, придётся повторно сдать все анализы и сделать генетический паспорт супругов. Возможно, врач просто увеличит дозировку препаратов, выписанных ранее, а может полностью изменит схему лечения.
Результативность стимулирования овуляции медикаментозным путём зависит от многих факторов: профессиональных качеств лечащего доктора, физиологические особенности организма женщины (аллергия к некоторым препаратам, поликистоз и др.).
Нередко на практике встречается передозировка препаратами. Её симптомы могут быть различного уровня опасности: от простого ухудшения самочувствия (головокружения, тошнота) до появления кист в яичниках.
Препараты ФСГ
Фолликулостимулирующий гормон отвечает за создание фолликул. Пурегон – один из наиболее популярных и эффективных препаратов сегодня. Согласно исследованиям именно при использовании этого медицинского препарата осложнения после стимуляции наступают гораздо реже, а эффективность их наступления значительно выше, чем при применении его предшественников, полученных из мочи женщин.
В процессе стимуляции применяют специальные препараты, аналоги гонадолиберина, которые блокируют работу гипофиза женщины на время проведения процедуры. Это необходимо чтобы собственные женские гормоны не мешали правильному проведению процедуры.
Стимуляция при помощи клостилбегита перед ЭКО
Стимулирование клостилбегитами представляет собой приём таблеток, относящихся к этой группе (кломид или кломифем цитратом).
Их приём позволяет в гипофизе и гипоталамусе усиленно вырабатываться гормонам, стимулирующим рост и созревание доминантного фолликула. Как правило, таблетки пьют один или два раза в день в течение пяти суток.
Проведение УЗИ назначается по истечении сначала одной, затем второй недели. Укол ХГЧ назначается перед предполагаемым моментом овуляции.
Стимуляция при мультифолликулярных яичниках перед оплодотворением
При мультифолликулярных яичниках очень сложно подобрать необходимый препарат и его дозировку, чтобы не вызвать осложнений. Поэтому после процедуры у женщины может возникнуть синдром гиперстимуляции яичников. Помимо этого, пациенткам после процедуры следует дополнительно проводить меры по снижению набранного веса и восстановления нормального обмена веществ.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Как происходит имплантация эмбриона в стенку матки
Протоколы стимуляции перед ЭКО
При ЭКО применяются различные виды протоколов.
- Короткий. Заключается он в стимулировании без блокады гипофиза. Однако есть вероятность наступления овуляции преждевременно. К этому моменту яйцеклетка ещё не успеет созреть. Препараты при данном методе применяются в течение максимум двух недель, начиная со второго дня менструации. Суточная доза корректируется доктором. Чтобы фолликул созрел окончательно, в него вводится ХГЧ.
- Длинный. Называется так, потому что приём препаратов начинается на 21 день менструального цикла. Применяется агонист в течение пяти дней для блокады гипофиза, далее начинается стимуляция уже специальными препаратами.
- Оптимальный протокол. В данном случае стимулирование начинается так же, как и при коротком протоколе. Затем делаются уколы антагониста. Таким образом, этот протокол становится более коротким по сравнению с предыдущими, но не менее эффективным.
Как правильно делать инъекции?
Инъекции препаратов можно делать не только в больнице, но и самостоятельно. Прежде всего, следует соблюдать условия их хранения. Большинство из препаратов хранятся при температуре от 0 до 25 градусов. Нельзя допускать их замерзания и воздействия прямого солнечного света, иначе их активность изменится.
Инъекции делают при помощи специальной ручки-инжектора. Это очень удобно, так как можно не прибегать к помощи специалистов. Некоторые препараты вводятся подкожно, некоторые внутримышечно. Это указано в инструкции к ним.
Лучше делать инъекции в одинаковое время. Ни в коем случае не стоит вводить препарат больше разовой доли. Если же по каким-либо причинам вы пропустили инъекцию, то следует проконсультироваться с врачом.
Нужно соблюдать следующие правила при проведении процедуры в домашних условиях:
- Помойте тщательно руки. Обработайте место для инъекции дезинфицирующим раствором при помощи тампона.
- Место введения инъекции необходимо менять каждый раз.
- Если будет нужно, растворите препарат в шприце.
- Меняйте иглу после каждой процедуры.
- Указательным и большими пальцами возьмите на животе кожу в складку, введите иглу под углом 45 градусов. Плавно выдавите содержимое шприца.
- Обработайте место инъекции дезинфицирующим раствором.
Мониторинг
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Гиперстимуляция (СГЯ) при процедуре ЭКО
Во время стимуляции обязательно проводится ультразвуковой циклический мониторинг. Это необходимо врачу чтобы понять, правильно ли выбрана доза препарата, следует её уменьшить или увеличить. Кроме того, это помогает определить день пункции.
Осуществление мониторинга при УЗИ:
- Если размер фолликула 14 мм или менее, проверка раз в 2-3 дня;
- Когда размер фолликула 16 мм или более, проверка выполняется ежедневно.
Как правило, спустя две недели стимулирование прекращается. Пункция проводится при условиях:
- Доминантный фолликул как минимум 17-18 мм в диаметре;
- Два и более фолликулов больше 14 мм в диаметре;
- Эндометрий как минимум 8 мм в толщину с трехслойным ореолом;
- Уровень эстрадиола 100-150 пг/мл.
При наличии указанных условий производят пункцию, при которой забирают созревшие яйцеклетки. Затем их передают в лабораторию, где отбираются наиболее качественные эмбрионы. Далее наступает третий этап процедуры ЭКО – перенос эмбрионов.
Последствия стимуляции
После проведения процедуры ЭКО у некоторых пациенток могут быть жалобы на боль в области яичников. Возникает это из-за приёма препаратов, являющихся гормональными.
Нередко отмечается гиперстимуляция яичников. Её признаки разнообразны, но наиболее часто встречаются следующие:
- тяжёлое состояние, слабость, повышение температуры тела;
- проблемный стул;
- тошнота, рвота;
- появление кист;
- возникновение в брюшной полости жидкости.
Данные симптомы с течением времени могут пройти сами по себе. В некоторых случаях без оперативного вмешательства не обойтись.
Помимо этого при искусственных вмешательствах нередко возникает внематочная беременность.
Более редко, но всё-таки иногда у женщин наблюдаются аллергические реакции на некоторые препараты. Чтобы избежать всех этих негативных последствий, следует строго соблюдать инструкции лечащего врача.
Не стоит самостоятельно выбирать препарат для стимуляции, делать это должен только лечащий врач. Его выбор должен быть обоснованным, ведь для этого ему придется изучить большое количество анализов, которые супружеская пара сдает перед ЭКО.
А женщине необходимо запастись терпением, поскольку вероятность, что после первого курса ЭКО у нее не получится забеременеть, очень большая. По статистике, первая попытка является как бы «пробной», ведь врач выявляет особенности организма женщины, определяет ответ ее яичников на стимуляцию определенными препаратами.
Не стоит отчаиваться, если попытка сорвалась, ведь если чего-то сильно захотеть, то это обязательно сбудется и наступит беременность и после неудачной попытки ЭКО.
: Виды осложнений ЭКО
Стимуляция гонадотропинами

Вопрос бесплодия как никогда актуален для нашей страны и демографической ситуации, поэтому существует так много программ, направленных на развитие вспомогательных репродуктивных технологий. На сегодняшний день широко распространяется практика контролируемой индукции овуляции (КИО), индукции суперовуляции ( в рамках ЭКО или ИКСИ) для достижения долгожданной беременности.
Одним из основных методов лечения бесплодия в браке является искусственная стимуляция овуляции гонадотропинами. Цель этой стимуляции — контролируемый рост полноценного зрелого фолликула для дальнейшей пункции ооцита (при ЭКО) или индукции овуляции при КИО или ИКСИ.
Такая практика контролируемой индукции овуляции позволяет гораздо упростить путь женщины к долгожданной беременности.
КИО проводится рядовыми врачами на этапе амбулаторной помощи, при необходимости применения методик ВРТ (пункция ооцитов или ИКСИ), подготовленная к овуляции женщина с качественными зрелыми фолликулами направляется в специализированные центры и возвращается на этап ведения беременности и родов в рядовую женскую консультацию.
Распространение методик контролируемой индукции овуляции гонадотропинами значительно повышает шансы достижения беременности бесплодным парам как в материальном плане, так и во временном отрезке.
Назначая протокол КИО на первичном уровне оказания медицинской помощи населению по акушерству и гинекологии – в женской консультации, значительно упрощается многострадальный путь от отчаяния и бесплодия к стимуляции овуляции и долгожданной беременности.Уколы для стимуляции овуляции при эко, совместная работа врачей государственных женских консультаций с государственными и частными центрами репродуктивной медицины в программах ЭКО значительно сокращает сроки осуществления процедуры и ее стоимость.
Каков смысл гормональной стимуляции овуляции?
Благодаря открытой «теории окна» стал возможен отбор доминантного качественного фолликула на фоне программируемого роста нескольких фолликулов одновременно.
Для роста доминантных фолликулов необходимо чтобы уровень ФСГ преодолел определенное минимальное значение.
Конкретная цифра индивидуальна для каждой женщины и зависит напрямую от овариального резерва, от степени ответа яичника на стимуляцию.
В середине естественного менструального цикла на фоне умеренного снижения ФСГ происходит овуляция – разрыв одного доминантного фолликула. При индукции суперовуляции необходимых размеров для овуляции достигают несколько антральных фолликулов. Это достигается за счет долговременного поступления извне фолликулостимулирующего гормона в рамках протокола стимуляции.
Стимуляция овуляции: как, чем и зачем ее проводят
Стимуляция овуляции – процесс медикаментозной подготовки полноценной зрелой яйцеклетки в яичниках женщины для самостоятельной контролируемой овуляции, ИКСИ или пункции в протоколе ЭКО.
Назначить стимуляцию овуляции может рядовой доктор в районной женской консультации при наличии жалоб на бесплодие и после соответствующего обследования.
Показания для назначения контролируемой индукции овуляции с позиций доказательной медицины выделяют следующие:
- Наличие проходимых маточных труб;
- Подтвержденная фертильность партнера;
- Уровень фолликулостимулирующего гормона на 2й день МЦ не выше 15 МЕ/л;
- Возможность ультразвукового мониторинга роста фолликулов;
- Установлен I или II тип ановуляторного бесплодия;
- Бесплодие неясного генеза;
- Наличие менее 6 циклов стимуляции овуляции в анамнезе.
Для большей ясности стоит уточнить такой момент, как типы ановуляторного бесплодия:
- I тип ановуляторного бесплодия (гипоталамические и гипофизарные заболевания). К причинам относятся — резкое снижение массы тела, системные аутоиммунные заболевания, чрезмерная длительная физическая нагрузка, стресс, новообразование данных отделов головного мозга, инфаркт гипофиза, травма головного мозга, кровоизлияние в гипофиз. Клинически проявляется снижением продукции эстрогенов и неспособностью прогестагенов вызвать кровотечение «отмены». Лечение: назначается препарат ЛГ и ФСГ. Благоприятный прогноз для излечения и восстановления фертильности при своевременном лечении.
- II тип ановуляторного бесплодия (синдром поликистозных яичников). Клинически проявляется отсутствием овуляции в сочетании с УЗ-картиной множества мелких кистозных включений в ткани яичника и уплотнением его капсулы. Сочетается с инсулинорезистерностью и гиперандрогенией на фоне избытка эстрогенов. Стимуляция овуляции проводится антиандрогенами или ФСГ. Прогноз излечения и восстановления фертильности индивидуален, зависит от давности и степени тяжести СПКЯ.
- III тип ановуляторного бесплодия (преждевременное истощение яичников). на фоне относительно хорошего гормонального баланса отсутствуют антральные фолликулы, нет должного ответа стромы яичника на стимуляцию ФСГ. Прогноз для восстановления фертильности неутешителен. К сожалению, лечения данному типу бесплодия не существует. Вероятность наступления беременности 1-3% за счет спонтанных овуляций.
На фоне такой градации ановуляторного бесплодия следует еще раз напомнить о необходимости тщательного обследования бесплодной супружеской пары ДО начала применения любого из протоколов стимуляции овуляции.
Препараты, используемые для стимуляции овуляции, делятся на две группы по механизму воздействия:
Проводится стимуляция овуляции гормональными препаратами, которые делятся на следующие группы:
(Меногон, Пергонал, Менопур)
(Пурегон, Гонал-ф (препараты фсг для стимуляции овуляции)
(Прегнил, Профази, Овитрель)
(Серофен, Кломид, Клостилбегит).
- Препараты фсг для стимуляции овуляции. Прямые индукторы фолликулярного роста – препараты, содержащие гонадотропины и восполняющие их недостаток в организме (гонал ф для стимуляции овуляции), также применяется стимуляция овуляции пурегоном.
- Непрямые индукторы фолликулярного роста – препараты, стимулирующие выработку собственного ФСГ.
- Менопаузальный человеческий гонадотропин – аналог фолликулостимулирующего и лютеинизирующего гормонов, которые ответственны за созревание фолликула и овуляции (стимуляция овуляции мерионалом). Одним из таких препаратов является менопур, стимуляция овуляции имеет значительны эффект.
- Гормон, стимулирующий фолликулярный рост – альфа- и бета-фоллитропин, более выраженный эффект, чем у менопаузального человеческого гонадотропина. Может восполнять количество ФСГ при подавленной выработке собственного.
- Хорионический гонадотропин – натуральный гормон беременности, на созревший фолликул оказывает стимулирующее к овуляции действие, поддерживает функцию желтого тела после овуляции (широко используется прегнил при стимуляции овуляции).
- Таблетки для стимуляции овуляции, оказывающие антиэстрогенное действие – нестероидные антиэстрогены (схемы стимуляции овуляции клостилбегитом и укол хгч), при гипоэстрогении оказывает умеренное эстрогенное действие, при гиперэстрогении – антиэстрогенное; в малых дозах стимулирует выработку пролактина, ФСГ, ЛГ, тем самым стимулирует овуляцию, в больших дозах подавляет выработку гонадотропинов.
Цель и препараты для стимуляции овуляции при эко
Процесс стимуляции овуляции регулируется протоколом ЭКО, который может варьироваться в различных клиниках.
Основное направление стимуляции выглядит следующим образом: после тщательного обследования семейной пары назначается с 3-5 дня менструального цикла препарат для стимуляции роста фолликула.
Далее проводится ультразвуковой мониторинг роста фолликула в динамике.
Когда по УЗИ диаметр фолликула достигнет 20 мм и более возможны два варианта исхода: укол стимулирующего овуляцию препарата или же пункция с забором ооцитов для ЭКО и последующей подсадки эмбрионов.Как и у всех лекарственных средств, у гонадотропинов есть свои противопоказания к применению:
- Психические заболевания;
- Индивидуальная непереносимость препаратов;
- Декомпенсированные соматические заболевания (ССС, эндокринные патологии);
- Новообразования невыясненного характера;
- Маточные кровотечения без известной причины.
В силу многих факторов первые стимуляции рекомендуется проводить непрямым индуктором фолликулярного роста. В виду простоты использования и низкой стоимости популярен препарат Кломифен цитрат (КЦ). Но назначают его только при II типе ановулятрного бесплодия.
В остальных случаях бесплодия более распространены к применению непрямые индукторы фолликулярного роста, содержащие ФСГ.
Кратность и длительность приема препаратов врач подбирает индивидуально, в зависимости от ответа ткани яичника на вводимый препарат.
Группа показаний для назначения препаратов ФСГ:
- Отрицательный эффект стимуляции Кломифена цитратом в течение трех циклов;
- Выявленная резистентность к кломифену – ИМТ > 30 кг/м2 и сниженный овариальный резерв;
- Возраст женщины старше 35 лет;
- Предварительное назначение антагонистов гонадотропин-рилизинг гормона для подготовки гипоталамо-гипофизарной системы к «поступлению» чужеродных гормонов;
- Длительность бесплодия более 12 месяцев.
И все же, есть определенные факторы, которые имеют значительный вес в формировании ответа организма женщины на гонадотропины для стимуляции овуляции:
- Характер и длительность менструального цикла;
- Величина антимюллеровского гормона до стимуляции;
- Показатель уровня ФСГ на 2й-3й день менструального цикла;
- Количество и объем оперативных вмешательств на яичниках, маточных трубах и матке в анамнезе;
- Индекс массы тела, возраст, расовая принадлежность женщины;
- Количество антральных фолликулов по УЗИ до стимуляции.
Исключительную важность в процессе КИО для исхода как ЭКО, так и природного зачатия, имеет время введения стимулятора разрыва фолликула – стимуляция овуляции хорионическим гонадотропином.
Исследования многих ученых и врачей в протоколах ИСО и ЭКО установили, что инъекция ХГЧ является пусковой кнопкой для разрыва фолликула и высвобождения яйцеклетки.
Назначается укол ХГЧ только тогда, когда доминантный фолликул или 3-5 фолликулов будут иметь размер в восемнадцать — двадцать миллиметров. Лишь в этом случае введение инъекции будет результативным и фолликул сможет лопнуть, освободив зрелую и, главное, качественную женскую половую клетку.
Отследить момент, необходимый для индукции овуляции, можно несколькими способами.
- Трансвагинальный УЗ-мониторинг с допплерометрией. Самый простой способ контролировать в динамике ответ яичников на гонадотропины и рост фолликулов. В зависимости от протокола стимуляции ХГЧ назначают когда один или несколько доминантных фолликулов достигнут значения 20 мм в диаметре.
- Лабораторный контроль уровня ЛГ – лютеинизирующий гормон, так же как и ХГЧ, является триггером овуляции.
- Лабораторный контроль уровня эстрадиола Е2 – отлично зарекомендовал себя в случаях, когда есть риск получения синдрома гиперстимуляции яичников в ответ на стимуляцию гонадотропинами, когда имеется сниженный овариальный резерв. В комбинации с УЗ методом диагностики позволяет провести раннюю профилактику этого синдрома.
Овуляция после инъекции в норме должна наступить через день – два. Дальнейшие действия полностью зависят от протокола стимуляции. Если протокол КИО – паре рекомендовано в течение 24-48 часов совершить несколько половых актов для максимальной возможности зачатия. Если протокол ИКСИ или ЭКО – производятся соответствующие манипуляции.
Спорным является вопрос об индукции овуляции у пациенток с синдромом поликистозных яичников.
При использовании у них препаратов прямой индукции в большинстве случаев формируются одновременно несколько доминантных фолликулов, что ведет к синдрому гиперстимуляции яичников, повышает риск многоплодной беременности и абортивного исхода в полученной беременности. У таких женщин необходимо тщательно контролировать ответ на вводимые препараты и регулировать их дозировку.
Наиболее оптимальным вариантом стимуляции овуляции у пациенток с синдромом поликистозных яичников будет применение «щадящих» протоколов с применением минимальных доз гонадотропинов и стимуляцией роста одного фолликула во избежание развития синдрома гиперстимуляции.
Применяется в современной практике два типа стимуляции – step-up и step-down режимы.
- step-up режим: назначается ФСГ 37-50 МЕ в сутки подкожно. Через 7 суток проводится контроль и: если роста фолликулов не наблюдается — доза увеличивается вдвое, если рост есть – доза сохраняется прежней.
- step-down режим: назначается ФСГ изначально в максимальных дозах 100-150 МЕ в сутки, еженедельно происходит ступенчатое снижение дозы под контролем роста фолликулов.
Как видим из этих двух тактик стимуляции – первый режим step-up больше подходит для стимуляции моноовуляции, второй step-down – для стимуляции полиовуляции и последующей пункции ооцитов в протоколе ЭКО.
Одним из таких является «японский протокол».
Невозможно опустить такой момент в практике ЭКО, как «японский протокол». Разработан он действительно японскими врачами-репродуктологами, предложившими максимально щадящую для женского организма программу стимуляции овуляции. Отличительной ее чертой являются такие пункты:
- используются минимальные дозы гонадотропинов;
- отлично работает у пациенток со сниженным овариальным резервом;
- подходит для возрастных женщин;
- за весь цикл стимуляции готовится от 1 до 5 качественных яйцеклеток;
- перенос эмбриона осуществляется в естественном цикле вне стимуляции.
Программа была в разработке с 90х годов, когда по всем миру значительно увеличилось число возрастных пар, обратившихся с проблемой бесплодия в клиники репродуктологии.
Особенностями применения и успеха «японского протокола» можно назвать косвенную ориентацию на возрастных женщин со сниженными овариальным резервом. Ведь у таких пациенток ограничено и количество попыток стимуляции, и время для курса стимуляции и дальнейшего вынашивания беременности. Да и сам процесс вынашивания беременности у возрастных женщин имеет намного больше рисков и осложнений.
Цель «японского протокола» в максимально короткое время в условиях ограниченного запаса фолликулов получить максимально качественные яйцеклетки, от 1 до 5 штук. В программе ЭКО эти эмбрионы консервируются и подсаживаются женщине через 2-3 месяца после последнего цикла стимуляции – в естественном менструальном цикле без дополнительной медикаментозной нагрузки. Такой метод применим далеко не у всех пациенток. Для применения «японского протокола» необходимо пройди специальное обследование и, возможно, лечение.
ЭКО. Рекомендации
В этой статье приведены рекомендации, которые следует соблюдать в протоколе ЭКО на каждом из его этапов. Вы сможете узнать, какой режим следует соблюдать, что можно и что нельзя делать на этапе стимуляции суперовуляции, после пункции и после переноса эмбрионов.
Процедуру ЭКО можно разделить на четыре важных этапа:
- Индукция роста фолликулов
- Пункция стимулированных фолликулов
- Перенос эмбрионов
- Посттрансферный период
Рекомендации на этапе стимуляции суперовуляции
Этот этап занимает в среднем 8-12 дней и включает в себя инъекции препаратов для стимуляции роста фолликулов. Применяются препараты гонадотропинов (Менопур, Пурегон, Гонал-ф, Элонва и др.), а также препараты для подавления работы гипофиза — агонисты и антагонисты гонадотропин-релизинг-гормона (диферелин, декапептил,цетротид,оргалутран).
На этом этапе производится мониторинг роста фолликулов, а при необходимости — коррекция дозы назначенных препаратов. Далее, при достижении фолликулами диаметра 18-20 мм назначается триггер овуляции (препарат ХГЧ или агонист гонадотропина) и дата пункции.
Во время стимуляции роста фолликулов рекомендуется вести размеренный здоровый образ жизни, больше бывать на свежем воздухе, исключить физические нагрузки. Желательно также не жить половой жизнью.
Важно понимать, что, назначая стимуляцию, мы добиваемся роста всех имеющихся антральных фолликулов, поэтому иногда их может вырасти больше 10.
Яичники увеличиваются в объеме, что может привести к ощущению тяжести и дискомфорта внизу живота.
В этот период рекомендуется щадящий дробный режим питания с повышенным содержанием белка. Необходимо исключить сырые овощи и фрукты, острое, соленое, жареное, черный хлеб грубого помола, бобовые.
Нельзя принимать слабительные и делать очистительную клизму перед пункцией без разрешения врача.
Хотите записаться на прием?
Рекомендации после пункции фолликулов
Пункция фолликулов производится под наркозом и занимает не более 20 минут. После забора яйцеклеток, женщина лежит под наблюдением в палате в течение 2-х часов, затем с рекомендациями врача выписывается домой.
Управление автомобилем после процедуры запрещено.
В этот день назначается поддержка лютеиновой фазы, подготовка к переносу эмбрионов.
С этой целью назначаются препараты прогестерона (прогестерон, утрожестан, крайнон, ипрожин), дюфастон, в некоторых случаях эстрогены (дивигель, прогинова, эстожель), препараты ХГЧ.
В первые сутки после пункции женщину могут беспокоить умеренные боли внизу живота. Это нормально, так как во время пункции иглой травмируются ткани яичника, что может вызывать в дальнейшем болевые ощущения.Но при появлении болей нельзя принимать обезболивающие препараты, так как их лечебный эффект может сгладить картину возможного осложнения, и помощь может быть оказана с опозданием.
При появлении интенсивных болей в животе, а также слабости, головокружения, кровотечения, необходимо связаться со своим лечащим врачом.
После пункции в течение двух недель необходим половой покой. В это время нельзя также принимать горячую ванну, посещать сауну, солярий, бассейн, тренажерный зал.
На следующие сутки после пункции, вплоть до момента определения крови на ХГЧ, рекомендовано пить большое количество негазированной воды или морса без сахара (до 3-х литров). Пища должна содержать много белка и минимум грубой клетчатки (сырые овощи, фрукты, бобовые, черный хлеб исключить). Также необходимо ограничить кофе, крепкий чай, колу, недопустим приём алкогольных напитков.
После пункции большого количества фолликулов иногда со 2-3 суток могут появиться жалобы, характерные для синдрома гиперстимуляции яичников: чувство распирания и вздутия живота, тошнота, рвота, понос, одышка, учащенное сердцебиение (тахикардия ), сухой кашель. При появлении таких признаков следует немедленно обратиться к лечащему врачу.
Рекомендации после переноса эмбрионов
Процедура переноса эмбрионов выполняется, как правило, во второй половине дня и в стандартной ситуации не требует специальной подготовки.
Мы не рекомендуем использовать туалетную воду и средства гигиены с резким запахом, лучше, если это будет детское мыло.
После переноса эмбриона можно отдохнуть в палате в течение часа.
Рекомендации в посттрасферном периоде
Этот период длится 14 дней, после чего сдается анализ крови на ХГЧ для диагностики беременности. В эти дни мы рекомендуем оформить листок нетрудоспособности, чтобы женщина смогла соблюдать все необходимые рекомендации. В этот период необходимо:
- Продолжать соблюдать питьевой режим и режим питания;
- Исключить физические нагрузки, не заниматься фитнесом, но и не лежать целый день, подойдут кратковременные прогулки на свежем воздухе общей продолжительностью не менее часа;
- Не находиться долго в вынужденном положении (например, сидя) — это способствует застою крови в малом тазу;
- Стараться ощущать только положительные эмоции и уверенность в успехе.
В некоторых случаях после переноса эмбрионов могут появляться мажущие кровянистые выделения, которые не исключают наступление беременности. В этом случае нельзя отменять лекарственную поддержку и постараться как можно быстрее связаться со своим лечащим врачом.
При положительном анализе крови на ХГЧ необходимо подойти к лечащему врачу для получения дальнейших рекомендаций по лечению и срокам отмены части лекарственных препаратов. Кроме того, врач знакомит женщину с планом наблюдения за беременными женщинами после программы ЭКО.
В случае отрицательного анализа на ХГЧ (то есть при отсутствии беременности), препараты поддержки, как правило, отменяются, прием лечащего врача рекомендуется после очередной менструации. После цикла ЭКО со стимуляцией яичники могут приходить в норму в течение 1-2 месяцев. В некоторых случаях врачом назначаются с лечебной целью комбинированные эстроген-гестагенные препараты.
Хотите записаться на прием?
