Лимфома, гистология, лимфоузлы
Лимфатические узлы: строение, функции, методы исследования
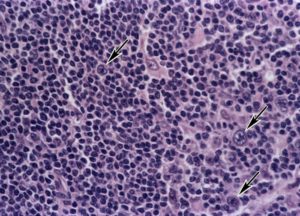
Лимфатические узлы – часть лимфатической системы. Они группами расположены по ходу одноименных сосудов и являются своеобразными фильтрами, а также участвуют в лимфоцитопоэзе и образовании антител.
Лимфоузлы могут отличаться формой и даже внутренним строением, что связано с функциональными особенностями той части тела, где они расположены. В норме у здоровых людей они не видны и не пальпируются.
Анатомия и гистология
Анатомия лимфоузла довольно сложная. Он представляет собой образование бобовидной формы розовато-серого цвета. Те образования, которые расположены в стенке какой-либо полости, называют париетальными, а принимающие лимфу от внутренних органов – висцеральными.
Также есть смешанные лимфоузлы – через них проходит лимфа не только от внутренних органов, но и от опорно-двигательного аппарата. Приносящий лимфатический сосуд подходит к лимфоузлу с выпуклой стороны.
Наружная оболочка стенки сливается с его капсулой, а внутренняя – с эндотелием. Лимфа проходит сквозь узел и вытекает через сосуд из его ворот. Обычно входящих в него сосудов – 2-4, а выходящих – в два раза меньше – 1-2. Причем диаметр выносящих больше, чем приносящих.
Лимфа с периферии проходит обычно 6–10 лимфоузлов, пока попадет в крупный коллектор.Lymph node section — 3D Rendering
Строение лимфатического узла
Каждый лимфоузел имеет капсулу из соединительной ткани. От нее внутрь идут тончайшие ответвления – капсулярные трабекулы. У ворот узла эта капсула образует околохиларное утолщение с широкими трабекулами, идущими в паренхиму (функциональную часть органа). Через ворота в лимфоузел входят нервы и артерии и выходят выносящие лимфатические сосуды и вены. Паренхима состоит из двух веществ:
- коркового. Этот слой более темный и расположен ближе к капсуле. В корковом веществе находятся фолликулы, содержащие В-лимфоциты;
- мозгового. Этот слой светлый, он находится в центре узла и прилегает к его воротам. Мозговое вещество состоит из мякотных тяжей, разграниченных широкими синусами. Они также являются местом скопления В-лимфоцитов. Кроме того, здесь находятся плазматические клетки, макрофаги и другие элементы лимфоидной ткани.
Между трабекулами, паренхимой и капсулой есть каналы – синусы. Именно по ним движется лимфа, которая поступила в узел. Из входящих сосудов она течет в каналы коркового и мозгового вещества, а оттуда в воротный синус и выносящие сосуды. Иногда она проходит более короткий путь, просачиваясь через паренхиму обоих слоев в направлении выходящих сосудов.
Кровоснабжение и иннервация лимфатического узла
Кровоснабжение каждого лимфоузла довольно обильно. Артерии проходят не только через его ворота, но и стенку капсулы. Через трабекулы они проникают в паренхиму, где разветвляются до капилляров и формируют в ней сети из артериол.
Вены из периферии узла сливаются с венулами, пронизывающими корковое вещество и мякотные тяжи, а потом по трабекулам выходят из его ворот. Иннервация осуществляется с помощью симпатических и чувствительных спинномозговых нервных волокон.
Функции лимфоузлов
Лимфопоэз. Основная функция лимфатических узлов.
В корковом веществе образуются В-лимфоциты (в светлых центрах фолликулов), его синус заполнен фагоцитами, а в паракортикальной зоне, граничащей с мозговым веществом, вырабатываются Т-лимфоциты.
Кроме того, в лимфоузлах синтезируется лейкоцитарный фактор, который стимулирует деление клеток. Созревшие лимфоциты проникают в синусы узла, а оттуда с током лимфы в выносящие сосуды.
Барьерная. В лимфоузле, точнее – в его синусах, пронизанных сетью ретикулярных волокон, происходит фильтрация лимфы. Они задерживают инородные частицы, микроорганизмы и опухолевые клетки. Более того, там их активно захватывают макрофаги.
Иммунологическая. Еще одна функция лимфоузлов, которая выражается в участии лимфоцитов в иммунных процессах, синтезе плазматических клеток и выработке иммуноглобулинов.
Также доказано участие лимфатических узлов в процессе пищеварения и метаболизме. Кроме того, они вместе с сосудами представляют депо для лимфы и участвуют в лимфооттоке.
При этом лимфоузлы способны перераспределять жидкость и форменные элементы между кровью и лимфой.
Функционирование лимфоузлов регулируется нервной системой и гуморальными факторами, в частности, гормонами коркового вещества надпочечников, которые влияют на лимфоцитопоэз.
Патология лимфатических узлов
Лимфатические узлы вовлекаются в разнообразные патологические процессы. Их поражение может быть единичным, когда затрагивается одна регионарная группа, или генерализованным. По степени и характеру изменения бывают следующие:
- поражение одного лимфоузла, нескольких или их слияние в конгломерат;
- спаянные с окружающими тканями или подвижные;
- болезненные или безболезненные;
- мягкоэластичные, плотные или тестоватые на ощупь.
При острых гнойных процессах лимфоузлы увеличиваются, становятся рыхлыми, болезненными и отечными. При хроническом поражении отек и остальные симптомы воспаления выражены намного слабее.
Такая клиническая картина, когда преобладают пролиферация клеток лимфоидной ткани и процессы иммуногенеза, характерна для аутоиммунных заболеваний и вяло развивающихся хронических очагов воспаления.
Специфическое поражение лимфоузлов при туберкулезе, туляремии, чуме и других инфекционных процессах обусловлено тропностью возбудителя к лимфоидной ткани. В таких случаях реакция идет по типу полиаденита.
Патология злокачественных поражений лимфатических узлов
Злокачественное поражение бывает двух типов: первичное, когда именно в лимфоузле формируется основной очаг опухоли (лимфома, лимфосаркома), и вторичное – в результате метастазирования новообразования сначала в регионарные, а потом и отдаленные группы лимфоузлов.
В обоих случаях происходит постепенное замещение лимфоидной ткани активно делящимися атипичными клетками.
Увеличенные узлы при злокачественном процессе могут быть одиночными или собранными в конгломерат, плотноэластичными, безболезненными и подвижными, то есть не спаянными с окружающей тканью.
Боль возникает только при сильном сдавливании кровеносного сосуда или нерва, а также при выраженном реактивном отеке стромы. В некоторых случаях (например, при миелопролиферативных процессах) поражение лимфоузлов является неблагоприятным прогностическим признаком.
Методы исследования лимфатических узлов
Исследование периферических, поверхностных лимфоузлов включает следующие методы.
Пальпация. При прощупывании определяют плотность, размеры, болезненность, подвижность, спаянность с подкожной клетчаткой или между собой (конгломераты) и количество пораженных лимфоузлов. Визуально отмечают наличие или отсутствие отека подкожной клетчатки и гиперемии. Из глубоко расположенных лимфоузлов пальпации доступна только брыжеечная группа.
Doctor checking lymph nodes on patient’s neck
Цитология и гистология. Материал получают с помощью биопсии. Также на исследование обязательно отправляют узлы, удаленные в ходе операции.
Цитология показывает клеточный состав, а гистология – дает возможность судить о структуре лимфоузла – фолликулярном аппарате, сосудах, строме.
Это позволяет оценить степень распространенности патологического процесса, его характере и уровне иммунного ответа.
Лимфограмма. Подсчет соотношения клеточных форм. Необходима для дифференциальной диагностики ряда патологий, таких как реактивные полиадениты и начальные формы гемобластозов.
Для исследования висцеральных лимфоузлов и других групп, недоступных пальпации и пункции, используют обзорную или послойную рентгенографию. Наиболее информативные методы – лимфография с контрастным веществом и лимфорадиография (радиоизотопная или сцинтиграфия).
Наиболее распространенные патологии, сопровождающиеся поражением лимфатических узлов
Чаще всего происходит увеличение тех групп лимфатических узлов, которые ближе всего расположены к очагу патологии.
Онкозаболевания.
Лимфоузлы увеличиваются как в результате лимфопролиферативных патологий (например, при лимфогранулематозе и лимфосаркоме – первичных опухолях лимфоузла), так и при метастазировании, что происходит уже на второй стадии злокачественного процесса.
На этом этапе опухоль становится рыхлой, и доля ее клеток вымывается тканевой жидкостью в лимфоток. Атипичные клетки попадают в ближайшие лимфоузлы. Часть их там уничтожается, а часть оседает и начинает деление, формируя вторичный очаг патологии.
Воспалительные процессы. Лимфатическая система и узлы, в частности, быстро реагируют на любое воспаление и даже на очаги хронической инфекции (например, кариес или тонзиллит).
С током лимфы патогенные микроорганизмы попадают в лимфоузлы и провоцируют воспалительный процесс.
Кроме того, их увеличение связано с повышенной выработкой лимфоцитов, которые являются своеобразными «санитарами» организма и необходимы для борьбы с инфекцией.Иммунопатологии. Увеличение может быть в качестве ответной реакции на аутоиммунный процесс. Чаще всего это бывает при ревматоидном артрите, системной красной волчанке, дерматомиозите, сывороточной болезни. Кроме того, негативно влияет на состояние лимфоузлов длительный прием иммуносупрессоров – лекарственных препаратов, угнетающих иммунитет.
Аллергия. Реактивная лимфоаденопатия ─ увеличение в размерах ─ происходит также и при аллергических реакциях, что связано с иммунным ответом организма. Кроме того, лимфоузлы всегда выполняют роль биологического фильтра. Ведь даже при аллергии в них попадают токсины и продукты воспаления, что также сказывается на их состоянии.
Изменения гормонального фона. У женщин его колебания (например, перед менструацией) влияют на лимфоузлы. Однако это не патология, а преходящее явление. В данном случае их увеличение связано с застоем лимфы и снижением уровня женских половых гормонов.
Это основные причины изменений в лимфатических узлах. Но на самом деле их может быть значительно больше.
Болезни лимфоузлов
- Лимфаденит. Воспаление лимфоузлов, вызванное патогенными микроорганизмами или токсинами. Сопровождается их увеличением в размерах, болезненностью, иногда – отеком и гиперемией кожи.
- Лимфоаденопатия. Увеличение образований независимо от причины патологического процесса (воспаления или пролиферации). Она бывает при инфекциях, аутоиммунных, лимфопролиферативных и онкогематологических заболеваниях.
- Лимфосаркома (неходжкинская лимфома). Злокачественный процесс, нередко начинающийся в лимфоузле (нодальная форма).
- Лимфогранулематоз (лимфома Ходжкина). Злокачественное заболевание, сопровождающееся образованием специфических гранулем в лимфоузлах, селезенке и некоторых других внутренних органах.
Лечение
Тактика лечения лимфоузлов зависит от основного диагноза. Терапия может быть консервативной, например, при воспалениях, аллергии, или хирургической – при онкопатологиях. В ходе операции нередко проводят сентинель-биопсию с последующей лимфаденэктомией (удалением).
Биопсию сторожевого узла выполняют при многих злокачественных новообразованиях. Это необходимо, для того чтобы специалисты могли понять степень распространенности патологического процесса.
Суть процедуры заключается в обнаружении лимфоузла, который максимально близко расположен к опухоли. Для этого рядом с новообразованием вводят специальный краситель либо радиофармпрепарат. В последнем случае используют гамма-детектор.
После выявления узлов их удаляют и в обязательном порядке материал отправляют на цитологическое и гистологическое исследование.
Обнаружили увеличенные лимфоузлы? Пройдите обследование и выявите причину их реакции. Выбрать специалиста можно у нас на портале «Врачи онлайн». Изучите резюме, отзывы и запишитесь к понравившемуся доктору на прием. Все очень просто. Достаточно позвонить по телефону или заполнить электронную форму.
Подобрать лечение
Лимфома Ходжкина (лимфогранулематоз) — сегодня не приговор
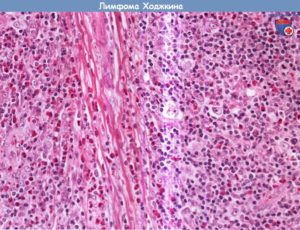
В 1832 г. ученый Ходжкин описал странное заболевание, сопровождающееся сильным увеличением лимфатических узлов, лихорадкой и сильным истощением.
Болезнь развивалась медленно, поражала другие органы, не поддавалась лечению и заканчивалась обычно гибелью больного. Недуг вскоре получил название «лимфогранулематоз» или болезнь Ходжкина.
Что это за болезнь, каковы её глубинные причины и проявления, и как она лечится сегодня?
Что такое лимфогранулематоз
Лимфогранулематоз — это злокачественное редкое заболевание ткани лимфоузлов, которое приводит к образованию гигантоклеточной опухоли в лимфоузлах и других соединительных тканях и органах.
- Поражаются в первую очередь органы кроветворения, к которым, кроме лимфатических узлов, относятся: костный мозг, печень, селезенка, вилочковая железа.
- Частота заболеваний — около одного процента, что составляет до пяти случаев на 1 млн. человек.
- Страдают чаще представители европеоидной расы.
- Гендерная статистика патологии показывает большую частоту заболеваемости среди мужского населения (в полтора-два раза выше, чем у женщин).
- Возрастные критерии: диагностируется лимфогранулематоз у детей и у взрослых, но у взрослых все же несколько чаще.
Патогенез болезни Ходжкина (лимфогранулематоза)
Первопричиной образования лимфомы Ходжкина являются мутации лимфоцитов (чаще всего типа В) — клеток иммунной системы, вырабатывающих антитела, необходимые для борьбы с чужеродными объектами (раковыми клетками и вирусами).
Лимфоциты и их роль в патогенезе болезни Ходжкина
Лимфоциты — одна из разновидностей иммунных клеток крови лейкоцитов. Есть три вида лимфоцитов:
- В-лимфоциты, которые запоминают противника в лицо и производят антитела.
- Т-лимфоциты: узнают и ликвидируют специфические раковые клетки-убийцы (так называемые Т-киллеры), регулируют иммунный ответ.
- NK-лимфоциты — убивают клетки опухолей и вирусов.
Мутации лимфоцитов приводят к тому, что опухолевидные клетки перестают ими распознаваться и запоминаться, из-за чего последние разрастаются до гигантских размеров: такие огромные атипичные структуры называются клетками Рид-Березовского-Штернберга и являются основным диагностическим признаком лимфогранулематоза.
В первичном лимфоузле (ЛУ) начинает расти мезенхимальная опухоль. Это приводит:
- к увеличению и изменению соединительнотканной структуры поражённого ЛУ;
- фибротизации и образованию гранулём;
- распространению опухолевых клеток по лимфатической и кровеносной системе;
- изменениям в органах кроветворения;
- образовании патологических очагов в других лимфоузлах и внутренних органах.
Патоморфологические типы лимфомы
Гистологически определяются четыре вида опухолей:
- Классическая лимфома, состоящая из В-лимфоцитов.
- Нодулярная лимфома со склеротическим изменением тканей ЛУ (диагностируется чаще всего в узлах средостения).
- Смешанно-клеточная Л. (гистология выявляет все виды лейкоцитов): в основном, диагностируется смешанно-клеточный лимфогранулематоз у детей и пожилых.
- Истощенный лимфоузел (ретикулярная форма лимфомы): ткани ЛУ полностью замещены фиброзными, а функции необратимо утрачены.
Причины лимфогранулематоза
Лимфома Ходжкина по современной научной версии признана вирусным инфекционным заболеванием: одной из основных причин патологии считается вирус Эпштейн-Барра. Способствовать лимфогранулематозу могут также СПИД и генетическая наследственность.
Этой точке зрения предшествовали годы наблюдений за больными и носителями вируса Эпштейн-Барра, пациентами с синдромом иммунодефицита, а также теми, в семейном анамнезе которых есть болезнь Ходжкина.
Симптомы лимфогранулематоза
Болезнь Ходжкина чаще начинается с поражения вначале шейных и надключичных ЛУ.
Более поздний признак лимфомы — переход на ЛУ средостения: это происходит почти в половине случаев. В поздних стадиях лимфогранулематоза начинаются патологические изменения во внутренних органах и проявления системного злокачественного процесса.
Клинические признаки
Из-за того, что разросшиеся лимфоузлы сдавливают бронхи, пищевод, стенки сосудов, возникает разнообразная клиническая картина:
- больного может мучить кашель, удушье;
- возникает дисфагия (трудно глотать пищу);
- появляются отеки (при сдавлении верхних полых вен может отекать лицо, при сдавлении нижних — конечности);
- происходят сбои в работе ЖКТ (диарея, запор, непроходимость);
- изредка возможны нарушения в работе ЦНС и почек.
Симптомы поражения внутренних органов
При болезни Ходжкина наблюдаются:
- увеличение печени и селезёнки;
- поражение лёгких (в 10% случаев);
- развитие апластической анемии;
- патологические костные переломы;
- симптомы дерматоза, кожного зуда (причина — повышение билирубина).
Системные проявления при лимфоме
Системные признаки:
- температура до 40;
- ощущение озноба;
- обильное потоотделение;
- слабость, истощение, падение иммунитета (на поздних стадиях).
Возрастает подверженность другим инфекциям:
- опоясывающий герпес;
- кандидомикоз;
- ветряная оспа;
- токсоплазмоз;
- атипичная пневмония;
- менингит и пр.
Стадии лимфогранулематоза
ЛГМ имеет четыре стадии:
- Первая степень — поражение ЛУ одной группы, например, шейные или надключичные, либо какого-то органа.
- Вторая степень — поражение ЛУ нескольких групп выше или ниже дыхательной диафрагмы.
- Третья степень — тотальное поражение узлов с обоюдных сторон диафрагмы с гепатомегалией, спленомегалией и другими симптомами поражения органов или без них. Третья стадия подразделяется на две подстадии:
- 3(1) — поражение затрагивает верхние отделы брюшной полости;
- 3(2) — затронуты тазовая область или зона аорты.
- Четвёртая степень: помимо поражения лимфоузлов, имеются диффузные изменения во внутренних органах (печени, легких, кишечнике, селезенке, костном мозге и др.).
Как расшифровать стадию лимфомы Ходжкина
Врачи при обнаружении лимфомы в медицинской карте больного обычно пишут диагноз не словами, а стандартными символами:
- буква, А означает отсутствие клинических симптомов;
- В — есть один из следующих признаков (высокая температура, похудение, сильная потливость);
- Е — имеется поражение других тканей и органов;
- S — поражена селезенка;
- Х — есть большое объемное образование.
Лимфогранулематоз у детей
Это редкая болезнь у детей от шести до шестнадцати лет. Заболевание начинается часто с того, что на шее у ребёнка вскакивает безболезненная шишка — увеличенный лимфоузел. Также возможно, но реже, появление такого узла в области средостения (грудины) и ещё реже в брюшной или паховой области. Другие симптомы лимфомы могут поначалу отсутствовать.
Тревожная симптоматика:
- температура;
- ночная повышенная потливость;
- плохой аппетит и сон;
- частые болезни ребёнка.
Из клинических признаков может быть увеличенная селезенка, однако прощупать её удаётся не всегда. Гепатомегалия считается неблагоприятным признаком.
Лимфогранулематоз у детей требует как можно более ранней диагностики и лечения: один или два узла до появления системных симптомов необходимо удалить, после чего провести курс облучения.
Поражение многих лимфоузлов и органов требуют другой схемы лечения с применением химиотерапии. Один из вариантов лечения детей — аутотрансплантация костного мозга.
Что такое паховый лимфогранулематоз
Есть два разных заболевания, которые порой путают:
- Болезнь Ходжкина (злокачественная лимфома), которая может поразить и тазовую область: поражение пахового лимфоузла обычно происходит в 10% случаев на стадии 3 (2).
- ЗППП под названием «паховый лимфогранулематоз», при котором поражаются пазовые лимфоузлы — венерическое заболевание, которое вызывается хламидиями. Зараза проникает через половые органы и имеет характерные симптомы.
Обе болезни лечатся совершенно по-разному:
- при болезни Ходжкина используется химиотерапия, радиотерапия, хирургические методы;
- при венерическом паховом лимфогранулематозе применяются антибиотики, сульфаниламидные препараты, сурьма.
Диагностика болезни Ходжкина
Диагноз «лимфома Ходжкина» устанавливается лабораторными и инструментальными методами.
Лабораторная диагностика лимфогранулематоза
Цель диагностики — изучение показателей крови в ОАК, БАК, ИФА.
Так, общий анализ (с использованием пробы Кумбса) позволяет выявить такие симптомы лимфомы, как:
- тромбоцитопению;
- анемию;
- эозинофилию;
- склеивание эритроцитов;
- повышение СОЭ.
Биохимический анализ определяет:
- печеночные пробы (билирубин, АлАТ, АсАТ);
- наличие белка в крови (альфа и гамма-глобулин, фибриноген, С-реактивный белок и др.), которые являются следами воспалительного процесса;
- уровень железа;
- концентрацию трансферрина.
Иммуноферментный анализ выявляет ферритин, рецепторы трансферрина и эритропоэтина.
Анализы сдаются утром натощак.
Инструментальная диагностика
Для постановки диагноза используют следующие инструментальные способы:
- рентгенографию;
- УЗИ;
- КТ (МРТ);
- эндоскопию (бронхов, пищевода, желудка, толстого кишечника);
- лапароскопию (малоинвазивный метод обследования органов брюшной полости и лимфоузлов;
- миелографию;
- ангиографию;
- сцинтиграфию.
Пункция и гистология лимфомы Ходжкина
Пункция костного мозга и гистология считаются самыми точными подтверждающими способами диагностики лимфомы:
- При пункции костного мозга производится забор красных клеток КМ из костного канала.
- Гистология ЛУ проводится по одному из трёх способов:
- пункция содержимого лимфатического узла;
- аспирационная биопсия с забором клеток тканей узла;
- инцизионная биопсия (полное удаление узла);
- биопсия при лапароскопии ЛУ.
Лечение лимфогранулематоза
Сегодня болезнь Ходжкина успешно лечится комбинированными способами:
- радиотерапия (РТ);
- химиотерапия (ХТ);
- хирургическое лечение;
- аутотрансплантация (пересадка) костного мозга.
Лучевая терапия при лимфогранулематозе
- Радиотерапия проводится в течение четырёх-пяти недель (20 — 25 сеансов).
- Общая доза радиации — 35 грей (максимально — 44 гр.).
- Облучению подвергаются поражённые лимфоузлы.
- Внутренние органы, расположенные рядом с зоной облучения, закрываются защитным кожухом.
Комбинированная химиотерапия
Для лечения лимфомы используется комбинация сильнодействующих препаратов, подавляющих рост опухоли, которые назначаются по стандартным схемам сеансами.
- При лимфоме Ходжкина первой-второй степени обычно проводят два сеанса ХТ и один курс радиотерапии.
- При гранулематозе третьей-четвёртой стадии проводят восемь сеансов ХТ.
Схемы химиотерапии
- Одна из схем — ABVD, в которой применяют:
- антибактериальный препарат Адриамицин;
- противоопухолевые препараты Блеомицин и Винбластин;
- цитостатик Дакарбазин.
- Химиотерапия по схеме BEACOPP: Блеомицин + Этопозид + Адриабластин + Циклофосфан + Винкристин + Прокарбазин + Преднизолон.
- Применяются и старые традиционные схемы:
- DBVD — аналогичен ABVD, но используется доксорубицин вместо адриамицина;
- MOPP (мехлоретамин +Oncovin + прокарбазин + преднизолон).
Недостаток последней схемы МОРР — последствие в виде лейкоза в отдаленном будущем.
Таргетная химиотерапия при лечении лимфомы Ходжкина
В 2011 г. было разработан селекционный таргетный препарат Адцетрис, который успешно применяется для лечения СД30 позитивных опухолей:
- после применения двух линий ХТ;
- после аутотрансплантации;
- при невозможности проведения аутотрансплатации;
- при анапластической лимфоме после одной линии ХТ.
С 2016 г. Адцетрис применяется и в России.
Преимущества таргетной химиотерапии в прицельном воздействии на опухолевые клетки, при этом здоровые ткани под удар почти не попадают. Такое лечение имеет меньше вредных последствий.
Новейшие препараты
Последняя новинка среди лекарств, направленных на борьбу с лимфомой Ходжкина, разработана в 2017 г. — это иммунопрепарат Кейтруда, который применяется для лечения рецидивов.
Хирургический способ лечения лимфомы
Радикальная хирургия эффективна на первой стадии болезни, когда поражён один или несколько узлов, и нет метастазов в органах.
- Поражённые узлы удаляют, после чего проводят радиотерапию
- В некоторых случаях назначают дополнительно химиотерапию.
- На поздней стадии операция носит паллиативный характер и предназначена для облегчения состояния больного, но к выздоровлению она не приводит.
Пересадка костного мозга при лимфоме
Этот способ в основном применяется для лечения молодых пациентов и детей. Основанием могут быть:
- поздняя стадия болезни;
- тип лимфомы, не поддающейся лечению другими способами (это происходит в двух-трёх процентах).
Успешная пересадка костного мозга при лимфоме Ходжкина может привести к полному выздоровлению или долгой ремиссии.
Серьёзные препятствия и причины неудач:
- необходимость практически полного уничтожения иммунитета перед операцией;
- послеоперационная реакция «трансплантат против хозяина».
Прогноз выживаемости при лимфогранулематозе
Сегодня болезнь Ходжкина не считается приговором и эффективно лечится. Выживаемость у неё довольна высока, причём на всех стадиях:
- при первой — второй стадии ЛГМ пятилетняя выживаемость отмечается у 90% больных;
- при третьей-четвёртой выживаемость в течение 5 лет немного ниже — у 80% пациентов.
Рецидивы заболевания случаются минимум у одной десятой и максимум у одной трети больных. Тяжёлые неизлечимые формы наблюдаются у 2−3% больных.
Загрузка…
Что такое лимфома Беркитта и какие у нее симптомы?
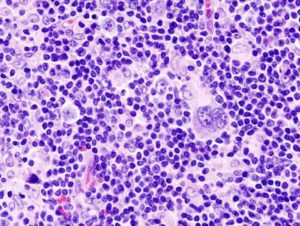
Одно из опасных онкологических заболеваний, начинающееся в узлах лимфатической системы и являющееся разновидностью опухоли неходжкинского, – лимфома Беркитта. Заболевание относится к высокозлокачественным, потому что метастазы имеют свойство быстро распространяться за границы очага.
Причины
Лимфома Беркитта – что это такое для заболевших? Заболевание практически всегда просачивается в кровь, спинной мозг. Без лечения опухоль рекордными темпами прогрессирует, больной умирает. Часто причина лимфомы Беркитта – действие вируса герпеса IV типа, его обнаруживают почти у всех пациентов, пораженных лимфомой.
Такую теорию происхождения болезни поддерживают большинство специалистов, на самом деле причины перерождения структур лимфомы в злокачественные образования науке доподлинно неизвестны. Теория с герпесом полностью не доказана, есть люди, которые являются носителем вируса, но у них лимфома никогда не развивается.
Часто патология развивается у граждан, переболевших мононуклеозом, это болезнь лимфоузлов, печени и селезенки, она тоже вызывается данным вирусом. Инфекция мононуклеоз по своим симптомам очень похожа на лимфому, течение болезни тоже одинаковое. Разница состоит в ходе лечения, мононуклеоз лечится намного легче.
Лимфома Беркитта свойственна людям любого возраста, но молодые более не защищены в этом плане.Недостатки иммунитета могут передаваться по наследству, у некоторых людей врожденный дефект в Х-хромосоме. Поэтому лимфому в некоторой степени можно считать наследственной болезнью. Поражение заболеванием происходит, если в организм с плохой наследственностью попадает вирус.
Факт! Мужчины болеют чаще женщин, особенно подвержены болезни мальчики в возрасте 3-7 лет.
По статистике очагом лимфомы Беркитта являются страны Центральной Африки и Океании, реже – США и Европа. В Российской Федерации это заболевание встречается очень редко.
Дополнительные факторы, провоцирующие патологию:
- воздействие радиации (включая облучение при лечении прочих разновидностей онкологий);
- нездоровая экология (соседство с химическими производствами);
- взаимодействие с канцерогенами на вредных предприятиях (особенно на тех, что производят гербициды, пестициды);
- плохое состояние бытовой санитарии.
Появлению онкоклеток предшествует зрелая B-клетка лимфы, которая дифференцировалась в герментативном центре лимфоузла. Этот центр ответственен за образование антител. Большая часть опухолей появляется благодаря наличию нескольких неблагоприятных факторов.
Симптомы
Кроме роста онкологического очага в лимфоузле, симптоматика патологии обнаруживает себя во многих внутренних органах. Отдаленные узлы лимфосистемы обычно не страдают. Проба по гистологии показывает имеющиеся в первом очаге незрелые лимфоклетки, это дает возможность отличить лимфому от лимфосаркомы.
Лимфома Беркитта в своем классическом проявлении смотрится как большая припухлость в подчелюстной области и перекидывается на щитовидку, слюнные железы.
Лимфома Беркитта – симптомы:
- Увеличенный лимфоузел в опухолевом очаге при повышенной температуре.
- Опухоль увеличивается стремительными темпами, ткани деформируются, позже разрушаются кости. Иногда выпадают зубы, тяжело глотать, дышать.
- Если патология распространяется по позвоночному столбу, то сдавливаются спинномозговые корешки (корешковый синдром).
- Если рак добрался до скелета и костного мозга, то начинаются острые боли в костях.
- Если поражены нервы – происходит сбой в функционировании органов таза.
- Частые переломы при незначительных механических воздействиях.
- Частичный паралич ног или рук.
- Полный паралич.
На первой стадии поражен только один лимфоузел, проблемы на этом этапе часто практически незаметны больному. На второй стадии возникает уже два пораженных очага, онкология быстрыми темпами прогрессирует. Но обращение к врачу обычно случается только на третьей-четвертой стадии, когда эффективно помочь уже очень сложно, потребуется больше времени и усилий для лечения.
Разновидности заболевания
Самой опасной считают абдоминальную форму лимфомы Беркитта, она максимально оперативно разрастается, тяжело диагностируется и лечится. Симптомы проявляются при поражении внутренних органов, в которых имеются инфильтраты из онкологических клеток. Симптоматика обширна, что мешает провести быструю диагностику: запоры, понос, лихорадка, потеря веса, желтуха.
Иногда развитие болезни более благоприятно и сопровождается долгими периодами ремиссии. В том случае полное излечение пациента высоковероятно (если диагностика проведена вовремя).
Наиболее распространенная форма лимфомы Беркитта – назофаринезальная карцинома. Это новообразование появляется в пазухах носа и оперативно распространяется на носоглотку.
Заключительная стадия болезни грядет чрезвычайно быстро – появляются метастазы на челюсти, а затем и по всему организму.
Иногда происходит деформация носа, выпадают зубы. Но в самом начале симптоматика не выглядит слишком страшной:
- гнойный кровянистый насморк;
- наросты в пазухах (их часто путают при диагностике с полипами);
- портится слух;
- в ушах шумит;
- отмечается невралгия троичного нерва.
Пациенты с ВИЧ и СПИДом часто страдают от лейкоплакии слизистых ротовой полости и языка, у них патологичное покраснение окантовки губ (особенно нижней). У пациенток поражается заболеванием влагалище, клитора и вульва, у мужчин – половой член (это случается реже).
Поражения четко видны по изменившейся окраске тканей слизистой – они становятся беловатыми или сероватыми. Участок поражения на половых органах составляет обычно два-три сантиметра в диаметре. В этом месте возникает ощущение онемения или жжения.
Лимфома Беркитта отличается быстро прогрессирующим течением заболевания, которое распространяется на многие участки тела – это сильно затрудняет правильную диагностику, потому что симптомы бывают чрезвычайно разными, в зависимости от того, какой орган поражен.
Симптомы быстро множатся, больные нуждаются в срочной госпитализации с последующим уточнением диагноза.Иногда лимфома изменяет голос пациента – это случается, если заболевание локализовано в глоточном кольце. Иногда появляется болезненность в средостении и животе, наступает синюшность кожи, кишечная непроходимость.
Для всех видов заболевания характерны общие симптомы, такие как:
- общая слабость;
- резкое снижение веса и физической активности;
- высокая температура на фоне отсутствия бактериальных инфекций.
Иногда случается потеря вкуса, жжение в разных местах тела, боли в висках. У детей вся симптоматика проявляется намного ярче, чем у взрослых больных.
Диагностика
Классическая лимфома похожа на узел или уплотнение, легко обнаруживаемое при пальпации врачом. При первом визите онколог составит анамнез болезни, осмотрит пациента, сделает пальпацию. Но важно не просто осмотреть пациента и выявить опухоль – нужно точно определить ее гистологический тип.
Поэтому проводится гистологическое исследование образца ткани, которое берется в ходе процедуры биопсии.
Процедура обязательно проводится в лабораторных условиях, после констатации типа лимфомы можно точно отличить онкологию от прочих патологий лимфосистемы. Как дополнительная диагностика проводятся следующие процедуры:
- Биохимический анализ крови на онкомаркеры и антитела.
- Органы подробно просматриваются с помощью УЗИ, магнитно-резонансной томографии, контрастной ангиографии и др. Все эти методы дают прекрасную возможность увидеть дополнительные очаги заболевания, определить размеры опухоли.
- Флюорография грудной клетки.
- Сцинтиграфия – обследование радиоактивными частицами. Позволяет оценить состояние костей по поводу наличия в них онкологии.
- Биопсия костного мозга.
- Люмбальная пункция – контроль ликвора на наличие онкоклеток.
Прогноз
Раннее выявление лимфомы и грамотное комплексное лечение в качественном стационаре дает шанс на полное излечение, также возможна ремиссия в течение от трех месяцев о пяти лет. Отличные результаты дает профессионально сделанная пересадка пострадавших костных тканей.
На IV стадии, когда онкологические процессы охватили кровь, печень, мозговые ткани и прочие важные для жизни органы, трудно провести эффективную терапию – на этом этапе прогноз неблагоприятный, но иногда встречаются исключения из правил.
Важнейшее значение при лечении придается сопроводительной терапии, также необходимо восстанавливать иммунитет пациента.
Особенно важно работать с иммунитетом в детском возрасте. Часто причиной летального исхода при лимфоме Беркитта выступает повторное развитие заболевания, потому что полностью вывести вирус из организма почти невозможно.
Специфических профилактических мер против этого заболевания не существует. При первых подозрительных симптомах нужно оперативно обращаться к медикам для выяснения причин.
ЖДЕМ ВАШИХ КОММЕНТАРИЕВ! Дополнительно статья обсуждается на нашем сайте pro-rak.ru
Биопсия лимфоузла: как проводится, что показывает, виды и подготовка
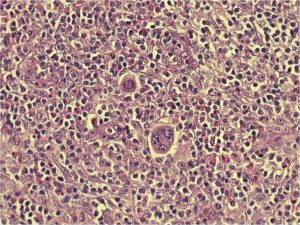
Биопсия лимфоузла – это диагностический процесс, подразумевающий сбор биологического материала (биоптата) для проведения анализов. Процедура болезненна, но результативна – 91% постановления точных диагнозов. Она проводится при раке, подозрениях на туберкулёз, онкологию: у человека лимфоузлы уплотняются и увеличиваются в размерах. Код операции медицинского перечня «биопсия» – А11.
Лимфатические узлы – части лимфатической системы. Система представляет собой небольшие, круглые комочки, связанные особыми сосудами с жидкостью под названием лимфа. Лимфатические узлы у здорового человека не прощупываются, при воспалении – увеличиваются.
При каких случаях проводится биопсия
Проводится диагностика исключительно, если:
- врачи имеют подозрения на образования злокачественного типа;
- не наблюдается изменений лимфоузла при безрезультатном проведении терапии в течение длительного периода;
- симптомы соответствуют развитию метастазов;
- болезненные воспаления появились на шее, под подмышкой;
- у пациента наблюдается лимфогранулематоз или саркоидоз;
- у человека в организме проходят воспалительные процессы без видимых причин;
- размер узла больше 1 см;
- пациент не жалуется на болезненные ощущения в области расположения узлов, одновременно присутствуют основные признаки интоксикации организма;
- изменения в лёгких, которые невозможно проследить с помощью бронхоскопии.
Исследование показывает наличие метастазов у человека, особенности протекания болезни, уровень заражения.
Противопоказания
Эта процедура связана с хирургическим вмешательством, обнаруживаются противопоказания, их важно учитывать, избегая осложнений:
- Нагноения в необходимых узлах и ближайших местах.
- Плохая свёртываемость крови.
- Искривление позвоночника.
- Температура тела выше нормы.
Важным пунктом является проверка состояния кожи пациента, чтобы избежать всевозможных нарушений, осложнений.
Как проводится биопсия в лабораторных условиях?
Цель биопсии – определение качества опухоли поражённой области. Потребуется пройти гистологический анализ. Подозрительные клетки рассматривают под микроскопом. Здоровые сохраняют структуру, а больные, как правило, разрушаются.
Ткань разрезают на небольшие кусочки, потом окрашивают. Этап осуществляется автоматизированными приборами с помощью специальных ванночек, остальное зависит от уровня профессионализма патологоанатома – именно он способен вынести вердикт. В зависимости от нарушений у структуры клеток врач определяет вид образования, его качества, иногда возможно постановление диагноза.
Если светового микроскопа недостаточно для обследования клеток, подключают иммуногистохимическое исследование.
В указанном случае кусочки ткани обрабатывают различными жидкостями или веществами, направленными на борьбу с поражёнными клетками.
При срабатывании какого-либо средства под микроскопом появляются отчётливые гранулы жёлтого цвета. Метод с использованием специальных веществ широко распространён для выявления меланом.Иногда, исследуя сложные случаи, врачам приходится прибегать к электронным микроскопам, чтобы разобраться в изменениях, произошедших у пациента. Способ обнаруживает преимущества и недостатки.
Электронный микроскоп увеличивает в тысячу раз, что показывает отдельные клетки и крупные молекулы. Однако способ позволяет рассматривать только пару клеток.
Очень важен правильный забор ткани на анализ, чтобы избежать ошибок.
Подготовка к проведению процедуры
До проведения биопсии пациенту следует тщательно обследовать организм. Для начала важно проконсультироваться с врачами: кардиологом, онкологом, хирургом. Далее пройти УЗИ, электрокардиограмму, рентген, сдать кровь на общий анализ. Пациент отказывается от лекарств, влияющих на уровень свёртываемости крови, от солёной, жирной, острой пищи.
Методы проведения
Сегодня известен ряд действующих методов проведения биопсии.
Аспирационная тонкоигольная
Процедура является наиболее безопасной, её проводят с помощью полой тонкой иголки. Обычно аспирационный вид используется для взятия биологического материала из лимфоузлов, располагающихся над ключицей и челюстью, шея – подходящий участок для метода.
Эта методика подходит исключительно для таких случаев, где врачу важно взять небольшое количество биоптата. Пациенты переносят процедуру спокойно, редко случаются осложнения.
Пункционная
Процедура выполняется полой иглой, оборудованной мандреном для забора и удержания большого количества материала. Пункционный вид работает исключительно при необходимости получения биологического материала из средостения, к примеру, в паху, из молочной железы. Диагностика переносится пациентами практически безболезненно, под местной анестезией.
Эта методика создана для взятия материала в большом количестве, чтобы провести тщательное гистологическое исследование, выявить проблему.
Открытая
Второе название – эксцизионная. Процедура отличная от вышеописанных технологией проведения. Открытый метод заключается в полном удалении подозрительных воспалённых лимфоузлов. Эксцизионную операцию проводят при расположении узла в труднодоступном месте.
Выполняется небольшой разрез, удаляется поражённый участок, после накладываются швы.
Пока идёт операция, ассистенты проводят срочный анализ необходимого материала. Эксцизионный вид биопсии длится в течение часа, считается самым надёжным.
Помните, гистологический анализ, сделанный на основе материалов пункции и аспирации, бывает неточным. Пункционный забор способствует распространению заражённых клеток.
Трепан-биопсия
Трепан-биопсия – передовой метод для обнаружения раковых и доброкачественных образований с использованием специальной иглы с резьбой. Это распространённая практика, относящаяся к биопсии.
При проведении процедуры получают больший по размеру образец ткани, чем при пункционном варианте, из-за специального строения инструмента.
В современной медицине пользуются популярностью специализированные пистолеты, позволяющие практически безболезненно взять биологический материал из поражённого участка.
Особенности биопсии
Все вышеописанные методы занимают около 5-10 мин., проводятся под местным наркозом, допускаются неприятные безболезненные ощущения. Если узлы расположены в труднодоступных местах, операция займет от 20 минут до часа.
Пунктуационный анализ возможен без наркоза, считается, что это безболезненная операция.
Результат готовится от одной до двух недель.
Врач, специализирующийся на биопсии, изучает собранный биологический материал. Он выявляет начальные стадии рака.
Помимо гистологического исследования клеток, распространено цитологическое. Разница между ними заключается в том, что для первого метода используются отдельные кусочки ткани, а для второго – клетки. Это позволяет в различных областях медицины, к примеру, в гинекологии не подвергать травмированию большую часть органов.
Операция выполняется либо сидя, либо лёжа, в зависимости от расположения лимфоузлов. Соблюдаются все правила гигиены, дезинфекции, антисептики.Изначально вводят иглу без шприца, затем, убедившись в её правильном расположении, делают несколько всасывающих движений. Игла, меняя направление, подцепляет участки ткани с различных мест, чтобы уменьшить риск ошибки при исследовании.
Место оперирования заклеивают бактерицидным пластырем или накладывают швы, исходя из вида операции.
Биопсия сигнального лимфоузла
Ткань, наиболее подверженная злокачественным образованиям – сигнальные лимфоузлы. Биопсия способна не только выявить метастазы, но и способствует удалению исключительно раковых клеток, не затрагивая здоровые участки.
Алгоритм проведения процедуры: в место первичного заражения сторожевого узла вводят безопасную для здоровья краску либо радиоактивный элемент. Далее врачи наблюдают за состоянием всей системы: первый изменивший цвет узел будет удалён, чтобы предотвратить дальнейшее распространение злокачественных клеток.
«Жидкая биопсия»
В 2014 году врачи открыли совершенно новую методику, позволяющую обнаружить поражённые клетки до того, как они станут опасными для жизни и здоровья человека. Прежде способ применялся исключительно для лабораторных опытов и не был доступен для реального лечения. Теперь же его внедряют повсеместно для упрощения проведения биопсии.
Последствия, осложнения
Большая часть пациентов переносят биопсию без последствий и осложнений. Однако бывают случаи, что у людей проявляются симптомы:
- слабость в теле;
- боли в области головы, головокружения;
- защемление или повреждение нерва;
- внутреннее кровотечение, если хирург повредил сосуд;
- попадание бактерий из-за недостаточной обработки инструментов и места проведения операции;
- вытекание лимфы.
У пациентов возможны слабость, озноб, обмороки, повышение температуры, боли на месте проведения операции на восстановительном периоде. Пациент должен незамедлительно обратиться к лечащему врачу, чтобы избежать осложнений, опасных для жизни.
Восстановление после операции
Как правило, реабилитация происходит быстро, потому что операция проводится скоротечно и почти безболезненно. При первых двух описанных выше методах остается небольшая ранка.
Её необходимо обработать с помощью антисептического средства, перевязать стерильным бинтом. При открытом методе остаются швы, их необходимо содержать в чистоте.
Снятие специальных нитей с ран происходит через неделю.
Если на месте, где проводилась операция, возникают неприятные ощущения, боль, отёк, краснота, то следует обратиться к лечащему врачу. Это могут быть симптомы интоксикации и занесения какого-либо заражения внутрь организма. Помощь, оказанная вовремя, может спасти жизнь.
Если болезненные ощущения не носят инфекционный характер, то врач подберет хорошее обезболивающее.
Первое время после проведения процедуры нельзя мочить ранку. От воды следует оберегаться в течение 3-4 дней, исходя из глубины и ощущений. Следует избегать физкультуры и спорта, потому что перегрузка организма может негативно сказаться на швах и ранке: возможно раскрытие раны и оставшийся шрам.
Пациентам рекомендуется носить свободную, не обтягивающую одежду во время восстановительного периода.
Цена процедуры
Ценник на операцию зависит от места для оперирования, сложности и длительности. Минимальная оплата за биопсию лимфоузлов составляет 1500 рублей, максимум – 7000 рублей. При этом стоит учитывать и тип наркоза (местный или общий), цены частных клиник, опыт специалиста.
Таким образом, биопсия лимфоузлов – это действенный метод борьбы с новообразованиями, выявления их качества с наименьшими последствиями для организма. У 90% пациентов биопсия прошла удачно и результативно.
