Боли в тонком кишечнике
Заболевания тонкого кишечника: симптомы и признаки болезни, лечение
Заболевания тонкого кишечника являются одними из наиболее распространенных патологий пищеварительного тракта. Появление нарушений в работе органа может быть связано с множеством причин.
Часто заболевание вызвано воспалительными процессами, определенное значение при развитии патологии имеют аутоиммунные и аллергические факторы.
Несмотря на многообразие клинической симптоматики, болезни тонкого кишечника имеют сходные симптомы, которые обусловлены специфической реакцией органа на повреждение.
Симптомы патологии тонкого кишечника
Все клинические проявления, характерные для расстройств тонкого кишечника, можно разделить на две основные группы – местные и общие.
Местные симптомы
Местные симптомы напрямую связаны с повреждением органа. В данную группу входят:
- Боли в животе. Неприятные ощущения обычно возникают в средней части живота, около пупка. Обычно боль имеет спастический характер. Ее появление может быть связано с приемом пищи – симптом проявляется через несколько часов после еды.
- Диарея или запор. Данные состояния связаны с нарушением перистальтики органа. Если активность мышечных клеток кишечника находится на патологически высоком уровне, то у больного развивается диарея (понос). Если, наоборот, сила перистальтики снижается, то нарушается выведение каловых масс, что приводит к появлению запора.
- Метеоризм. Повышенное газообразование в тонком кишечнике связано с тем, что нарушается процесс переваривания пищи. Вследствие этого в пищеварительной системе скапливается газ, который и приводит к сильному вздутию живота.
- Тошнота и рвота. Появление данных симптомов наиболее часто возникает при повреждении начальных отделов органа (двенадцатиперстной кишки). При тяжелом течении заболеваний рвота может быть многократной, не приносить пациенту значительного облегчения. Обычно она возникает через несколько часов после еды.
- Тенезмы. Состояние характеризуется появлением ложных позывов к дефекации без реальной потребности в этом.
- Изменение характера каловых масс. Снижение выработки кишечных ферментов приводит к тому, что у пациента нарушается процесс пищеварения. Это можно диагностировать по изменениям в кале. Так, обесцвеченные фекалии – это признак того, что желчь не выбрасывается в двенадцатиперстную кишку. Жировые капли в кале считаются специфическим симптомом, свидетельствующим о недостаточном поступлении в тонкий кишечник веществ, разрушающих липиды (фермента липазы).
- Кровь в стуле. Появление крови в кале свидетельствует о том, что где-либо в пищеварительной системе имеется кровотечение. При повреждении стенки тонкого кишечника кровь проходит еще и через толстый кишечник, поэтому успевает свернуться. В фекалиях обнаруживаются сгустки темно-красного цвета. Это позволяет отличить такое кровотечение от повреждения толстого кишечника, при котором выделяется алая, не сворачивающаяся кровь.
Общие симптомы
Многие заболевания кишечника имеют тяжелое течение, при котором патологические изменения распространяются не только на пищеварительную систему, но и на другие органы. Поэтому для болезней тонкой кишки характерен ряд общих симптомов, которые часто можно встретить у пациентов. К ним относятся:
- Общая слабость. Быстрая утомляемость пациента, снижение физической активности – это одно из проявлений синдрома интоксикации. Он возникает при выраженном воспалении, которое сопровождает большинство болезней тонкого кишечника.
- Повышенная раздражительность. Эмоциональные реакции (нервозность, слезливость, раздражительность пациента) могут быть первыми симптомами нарушения работы нервной системы, которые также вызваны выраженной интоксикацией организма.
- Проявления со стороны сердечно-сосудистой системы. Общая декомпенсация состояния пациента может привести к нарушению работы сердца и связанным с этим реакциям сосудов. К ним относятся аритмии (нарушения ритмических сокращений сердечной мышцы), повышенное или пониженное артериальное давление.
Выраженность общих симптомов напрямую зависит от течения основного заболевания – патологии кишечника. При легких формах они проявляются легкой слабостью пациента, снижением настроения. Более тяжелые формы патологии сопровождаются яркими соматическими проявлениями, в том числе и со стороны сердечно-сосудистой системы.
Возможные причины патологий
Специалисты выделяют множество факторов, способных вызвать появление патологий тонкого кишечника. К ним относятся:
- Неспецифические инфекции. При внедрении микроорганизмов в стенку кишки развиваются воспалительные процессы, которые лежат в основе развития тяжелого заболевания – энтерита.
- Специфические инфекции. Некоторые бактерии имеют особое влияние на тонкий кишечник, которое характеризуется появлением специфических симптомов. Такие инфекции вызывают сальмонеллы, дизентерийные палочки, клостридии.
- Инвазия Helycobacter pylori. Данный микроорганизм выделяется отдельно, так как он имеет большое диагностическое значение. Установлено, что размножение бактерии в двенадцатиперстной кишке (начальном отделе тонкого кишечника) приводит к появлению эрозий в стенке органа. Такое воздействие лежит в основе развития язвенной болезни.
- Наличие гельминтов. Наиболее распространенные паразиты тонкого кишечника – это аскариды и лямблии. Они прикрепляются к стенке органа, вследствие чего нарушается функционирование его слизистой. Патологический процесс сопровождается активной реакцией иммунитета на внедрение гельминта, что еще больше утяжеляет течение заболевания.
- Поражения соседних органов. Воспалительные процессы из одних отделов пищеварительного тракта могут распространяться в другие. Так, при длительном течении гастрита (воспаления желудка) патологические изменения переходят на тонкий кишечник, и у пациента развивается гастроэнтерит. У больных с хроническим колитом (воспалением толстого кишечника) возможно появление энтероколита.
- Химические воздействия. Поражение тонкого кишечника может возникать вследствие ядовитых веществ. При попадании в пищеварительную систему фосфора, свинца, мышьяка нарушается нормальная работа слизистой органов, что приводит к ухудшению общего состояния организма.
- Использование некоторых групп препаратов. Определенные лекарственные средства имеют сильные побочные эффекты, направленные на пищеварительную систему. При их воздействии могут возникать язвы тонкого кишечника, опасным осложнением которых является кишечное кровотечение. Такой эффект может наблюдаться при длительном использовании препаратов салициловой кислоты, бесконтрольном использовании антибиотиков, продолжительных курсах цитостатиков.
Распространенной причиной возникновения болезней тонкого кишечника могут быть извращенные реакции иммунитета. В эту группу входят аллергический и аутоиммунный ответ организма, который приводит к повреждению собственных клеток кишечника.
Диагностика
Диагностикой болезней тонкого кишечника занимается врач-гастроэнтеролог. На первом приеме специалист подробно выясняет жалобы пациента и проводит общий осмотр. Это позволяет заподозрить наличие патологий тонкого кишечника и назначить ряд специализированных исследований.
В диагностический комплекс входят как лабораторные, так и инструментальные методики обследования пациента. К инструментальным исследованиям относятся:
- Рентгенография (ирригоскопия). Исследование проводится с контрастированием – введением специального вещества, заметного на снимке. Оценка скорости проведения контраста позволяет обнаружить кишечную непроходимость или, наоборот, ускорение перистальтики. При исследовании можно оценить рельеф тонкого кишечника, обнаружить характерные воспалительные или эрозивные изменения.
- ФГДС. Методика позволяет оценить состояние желудка и начальной части тонкого кишечника – двенадцатиперстной кишки. ФГДС относится к эндоскопическим исследованиям. С помощью оптической аппаратуры врачи могут осмотреть состояние слизистой кишечника и обнаружить патологические изменения – воспаление, опухоль или язву.
- Капсульная эндоскопия. Другим способом эндоскопического обследования является капсульная диагностика, однако она используется в исключительных случаях. Такие ограничения связаны с большой стоимостью процедуры.
- Биопсия и гистологическое исследование. Диагностика предполагает забор фрагмента слизистой кишечника (обычно во время ФГДС) и определение его клеточного состава. Исследование проводится в тех случаях, когда имеется подозрение на опухоли. Методика позволяет точно дифференцировать злокачественные и доброкачественные новообразования.
- КТ и МРТ. Процедуры проводятся при необходимости дополнительного обследования пациента с целью уточнения диагноза. Они позволяют послойно изучить состояние тонкого кишечника, определить наличие воспалительных процессов, опухолей, эрозий и язв.
- Ультразвуковая диагностика. УЗИ также относится к дополнительным диагностическим процедурам. Исследование дает возможность изучить форму и расположение кишечных петель, оценить состояние слизистой. Кроме того, ультразвуковое обследование незаменимо при исследовании печени, желчных путей и поджелудочной железы. Заболевания данных органов могут иметь сходную клиническую симптоматику с патологиями кишечника, поэтому в обязательном порядке необходимо провести дифференциальную диагностику.
Читайте подробнее: Методы обследования тонкого кишечника
Воспалительные заболевания
Энтериты – это патологии, которые характеризуются развитием воспалительного процесса в стенке тонкого кишечника. Заболевание может быть сочетанным – сопровождаться повреждением желудка (гастроэнтерит) или толстого кишечника (энтероколит).
Для энтеритов характерно возникновение симптомов повреждения кишечника. Наиболее часто при данном заболевании встречается диарея, изменение характеристик стула (цвета, консистенции), спастические боли в животе и метеоризм. Часто к локальным симптомам присоединяются общение – повышенная температура, общая слабость, вялость.
Болезнь Крона
Болезнь Крона – это заболевание аутоиммунного происхождения, возникающее из-за повреждения слизистой тонкого кишечника собственными иммунными комплексами организма.
Заболевание имеет тяжелое течение, характеризующееся следующими симптомами:
- постоянная тошнота, рвота;
- сильные боли в нижней части живота справа;
- метеоризм и вздутие;
- диарея.
При анализе кала отмечают появление крови в стуле.
Синдром раздраженного кишечника
Синдром раздраженного кишечника – это функциональное нарушение, которое возникает из-за повышения моторики тонкой кишки. Основным клиническим проявлением заболевания является диарея, которая возникает в дневное время. Другими симптомами патологии являются сильная боль во время приступа и метеоризм.
Непереносимость лактозы
Непереносимость лактозы – это наследственное нарушение, появляющееся из-за недостатка ферментов в организме пациента. Вследствие этого пациент не может нормально расщеплять молочный сахар, что приводит к появлению характерной симптоматики: диареи, метеоризма, тянущих болей в животе.
Аллергические реакции
Аллергические энтеропатии – это реакции гиперчувствительности на аллерген, который проникает в организм пациента через пищеварительную систему. Для данного заболевания характерно возникновение диареи, схваткообразных болей, тошноты. На фоне пищевой аллергии может развиваться интоксикация, которая проявляется общей слабостью и лихорадкой.
Профилактика и терапия заболеваний тонкого кишечника
Лечение заболеваний тонкого кишечника зависит от причины, вызвавшей развитие патологии. Однако можно выделить ряд общих факторов, характерных для большинства кишечных патологий.
Большое значение в терапии заболевания имеет лечебная диета. Для всех пациентов запрещается употреблять соленое, жирное и жареное, пить алкогольные напитки. Другие особенности зависят от конкретной болезни (например, при непереносимости лактозы нельзя употреблять молочные продукты).
Чтобы компенсировать недостаточность пищеварения, пациенту может назначаться заместительная терапия. Она предполагает введение пищеварительных ферментов во время еды. Эти вещества обеспечивают нормальное усвоение питательных веществ в кишечнике.
При тяжелых повреждениях пищеварительной системы пациенту назначаются вещества, благоприятно действующие на слизистую. Это могут быть следующие лекарства:
- Омперазол или Омез;
- Ранитидин;
- Маалокс;
- Гевискон.
Точный подбор терапии проводится на основании особенностей заболевания у конкретного пациента.
Профилактика заболеваний кишечника включает ряд рекомендаций. Питание должно быть правильным и разнообразным, содержать достаточное количество питательных веществ и витаминов. Важно заботиться о микрофлоре кишечника. Для этого в рацион включаются кисломолочные продукты или проводится курс профилактического приема пробиотиков.
Чтобы избежать развития лекарственных повреждений кишечника, необходимо контролировать прием препаратов из группы риска (антибиотиков, цитостатиков, салицилатов). Лекарства должны использоваться только по назначению врача. Бесконтрольное использование данных средств может привести к серьезным осложнениям, поэтому необходимо точно следовать инструкции по применению.
Болезни кишечника: симптомы и лечение. Причины заболеваний кишечника |
Боли в толстом кишечнике – это первый сигнал о появлении нарушений в системе пищеварения. Толстый кишечник представляет собой последний отдел пищеварительной системы, в котором происходит преобразование пищевых масс в кал. Толстая кишка представляет собой изолированный отдел кишечника, который разделен с тонкой кишкой специальным клапаном.
Толстый кишечник локализуется в брюшной полости и переходит в полость малого таза. Он разделен на кишечные кольца, которые при сокращении стимулируют движение каловых масс. В длину он составляет несколько метров. Толстый кишечник состоит из нескольких отделов.
В толстой кишке может образоваться целый ряд патологий, и важнейшим симптомом является боль в кишечнике.
Отделы толстого кишечника
Специфика болей в толстом кишечнике обусловлена тем, что ярко выраженных симптомов конкретного нарушения функционирования толстого отдела нет.
Боли могут быть ноющими, колющими или режущими, в зависимости от этиологии заболевания.
Иногда боли в толстой кишке могут быть проявлением нарушений пищеварительной системы, но при появлении болей и проблем с дефекацией нужно пройти обследование. Редкие боли могут стать причиной серьезных нарушений.
Включите логику
Чтобы сразу не паниковать, следует помыслить логически: точно ли это боль в кишечнике или же есть вероятность развития другого заболевания органов ЖКТ? Если вы уверены, что нет, то могло привести к кишечной боли? Может быть, это реакция на молочные продукты? Или виной тому долгое воздержание в пище, принятое лекарство, а возможно и вовсе расстройство моторики? Определившись с этими вопросами, будет легче понять, что пошло не так. Однако это только первый этап.
Болезни кишечника с сильной болью
Основных заболеваний, из-за которых появляются боли в кишечнике, очень много. В зависимости от характера боли и других симптомов, факторы болезни разные.
Дивертикулез толстой кишки
Главным фактором развития болезни становятся
запоры у пациента, который неправильно питается. Дивертикулярная болезнь толстой кишки развивается из-за отсутствия клетчатки в ежедневном рационе и встречается чаще в пожилом возрасте.
Во время запоров образуется давление внутри кишки, что приводит к развитию небольших дивертикулов в ней и стенки кишечника выпячиваются. Еще одним фактором является истончение стенки толстой кишки. Признаки болезни очень слабые в самом ее начале.
Если болезнь вызывает непроходимость кишечника, то появляется вздутие, отрыжка, урчание. В дальнейшем дивертикулярная болезнь толстой кишки вызывает более серьезные осложнения. Повышается температура тела, появляются схваткообразные боли в области живота, гнойные выделения и нарушается стул. Опасность болезни в появлении кровотечения во время опорожнения.
Язвенный колит
Заболевание, которое поражает слизистую оболочку всех отделов кишечника и имеет хроническое развитие, называется язвенным колитом. Причиной может быть наследственность.
Иммунная система нарушается, что становится фактором воспаления толстого отдела кишечника. Первой принимает удар прямая кишка, а затем процесс может распространиться далее, становясь причиной эрозий и язв.
Часто во время язвенного колита появляются полипы и злокачественные опухоли толстой кишки.Признаки язвенного колита делятся на общие и местные. Местные почти всегда характеризуются присутствием крови в кале, которая находится в нем независимо от стадии развития болезни. Стул нарушается, в области живота появляется нарастающая боль и дискомфорт в левой его стороне. Общие симптомы проявляются:
- постоянной слабостью;
- усталостью;
- потерей веса.
Наличие крови сигнализирует о серьезном воспалительном процессе, потому нужно сразу обратиться к доктору. Современное лечение язвенного колита довольно длительное, но эффективное.
Отличительные черты кишечных расстройств
В нашей брюшной полости кроме кишечника есть и еще другие органы. Незнание анатомии собственного тела может привести в тупик в случаях с болями в животе.
Немного прояснить ситуацию поможет анализ характера болей. Причины, приводящие к такому симптому, различные и дают о себе знать по-разному. Поэтому для начала определим свойство боли, которое может проявляться:
- схваткообразно (неприятность настигнет резко и неожиданно, затем отступит на неопределенный момент, потом опять напомнит о себе),
- непрерывно.
Затем постарайтесь понять характер болевых ощущений:
- колющий,
- режущий,
- тянущий,
- ноющий,
- тупой,
- острый.
Определите, насколько интенсивны болевые ощущения: сильные, умеренные, слабые.
После уяснения этих моментов попробуйте действовать методом исключения.
Легче всего проверить, является ли причиной подобных неприятностей кишечник. Для этого после процедуры дефекации прислушайтесь к своему организму: если боль не уменьшилась – неполадки в другом органе.
Еще один признак проблем с кишечником – уменьшение интенсивности боли при перемене позы. Лягте, к примеру, ничком, прижав к животу коленки.
Помогло? При кишечных проблемах резь, как правило, проходит, ведь в этом случае прекращается давление газов и каловых масс на кишечные стенки.
Кроме того газы способны сдавливать и близлежащие органы, что чаще всего и является непосредственной причиной болевых ощущений кишечника.
Если болезненные ощущения проходят, когда человек принял позу эмбриона, лежа на боку, тогда есть повод говорить о проблемах с поджелудочной железой. Какие еще симптомы сопровождают воспаление поджелудочной, которое называется панкреатит — читайте в этой статье.
Следующее отличие кишечных проблем – независимость между болями и приемом пищи. Однако, если дело в поперечно-ободочной кишке, находящейся под желудком, ситуация будет иной. Наполненный желудок окажет давление на эту кишку, что вызовет боль.
Важно! Не стоит затягивать игру в «угадайку» со своим организмом. Лучше довериться специалистам, сдать анализы и провести дополнительные обследования в медицинском учреждении.
Что делать при болях?
Если часто мучают запоры, но боль не особо беспокоит, возможно, причина кроется в неправильном питании и следует пересмотреть рацион, включить в него больше продуктов, которые содержат клетчатку. С запорами помогает справиться пектин (апельсины, грейпфруты), содержащий пищевые волокна. Не нужно забывать о дневной норме воды.
Ее достаточное количество добавляет каловым массам объем и способствует их интенсивному продвижению. При сильных болезненных проявлениях необходимо забыть о самолечении и наведаться к специалисту на диагностику. Врач определит характер боли и подберет необходимое лечение.
При таких недугах назначают анальгетики, спазмолитики и противовоспалительные препараты, направленные на уменьшение боли.
Портрет болевых ощущений
Самому разобраться в причинах застигшего вас недомогания совсем нелегко.
Чуть прояснить ситуацию поможет портрет болевых ощущений. Они могут быть:
- Резкие схваткообразные, локализующиеся внизу. Бывают при синдроме раздраженного кишечника, а также при колите, энтерите и бактериальных инфекциях.
- Постоянные, ноющие. Одни из самых опасных, тем более, если мучают человека несколько часов. Бывают при завороте или разрыве прямой кишки, обильном размножении гельминтов, опухолях, так что смело направляйтесь в больницу.
- Непрерывные, острые. Еще более опасный вид. Незамедлительно звоните в скорую помощь.
- Острые, «кинжальные», резкие, локализующиеся от пупка слева, захватывающие низ живота. Так дает о себе знать воспаленный аппендикс, непроходимость мочеточника, кишечная или желудочная перфорация, а у женщин еще и эктопическая беременность.
ВАЖНО: Такой вид болей требует не только вызова врача, а срочного оперативного вмешательства!
Диетическое питание
Диета является важным аспектом лечения заболеваний. Рацион диетического питания назначает врач, в зависимости от заболевания и симптоматики, которая сопровождает болезнь.
Приемы пищи должны осуществляться по часам, не менее 4-5 раз в день. Потребуется отказаться от некоторых блюд:
- Соленое, сладкое, кислое, острое.
- Жареное, копченое, маринованное.
- Отруби, бобовые, орехи.
- Алкогольные, газированные напитки.
- При непереносимости лактозы, ограничить потребление молока или молочных продуктов.
Важно помнить, что неправильное питание отразится на состоянии здоровья, поэтому лучше не рисковать и определенное время держаться строгой диеты. Она предусматривает комплексность, полноценность получаемых веществ, но при этом не позволяет употреблять вредные для организма продукты.
Обязательно нужно следить за сроком годности всех продуктов и блюд, так как большинство кишечных инфекций связано с употреблением несвежей еды. Лучше есть проверенные блюда и не рисковать, употребляя незнакомые фрукты, овощи, рыбу и т.д.
Следует соблюдать питьевой режим. Для взрослого человека со среднестатистической массой тела требуется не менее 2000 мл чистой негазированной воды в сутки. Этот показатель не является фиксированным для всех, устанавливается индивидуально для каждого. Отказ от вредных продуктов является обязательным пунктом, если болит кишечник.
Что приводит к болезням живота
Однако вернемся к кишечнику. Вдруг все признаки указывают на проблему этого сегмента человеческого тела. Как понять, что привело к такой неприятности, ведь в любой болезни самое главное обозначить причины и лечение.
Вспомним анатомию: рассматриваемый орган имеет нервные окончания. Нервами снабжены все слои кишечника: его мышцы и подслизистые части. Стоит спазмам сдавить нервы, и они тут же ответят болевой реакцией.
Достаточно какому-нибудь отделу кишечника воспалиться, как сразу кровь прильет к пораженному участку, ткань отечет, нервы сожмутся, и возникнет боль.
Также поражению может подвергнуться кишечная слизистая оболочка. Хотя на ней отсутствуют нервные окончания, нижележащий подслизистый слой ими располагает и сообщает о внутренних серьезных неполадках.К поражению кишечной слизистой приводят обычно язвенные колиты, гельминтозы, опухоли и полипы.
Сузить круг таких подозреваемых недугов поможет уточнение болезненного места:
- Спазмы, захватывающие область вокруг пупка – признак гельминтоза,
- спазмы справа, отдающие в ногу, паховую область – аппендицит,
- разлитая боль, сложно понять, где именно больно – первые подозрения на поражение тонкого кишечника.
- Тянущие ощущения снизу, около анального отверстия указывают на геморрой и трещины прямой кишки.
Так как наибольшая часть кишечника располагается с левой стороны – болит живот тоже в большинстве своем слева. Излюбленная локализация — левая сторона от пупка, изредка отдающая вправо.
Однако слева боль может появляться и по причине неисправности мочеполовой системы людей обоих полов.
Болезненность внизу живота, слева представительниц слабого пола сообщает о воспалении придатков, эндометриозе, спаечных процессах.
Похожий характер боли справа свидетельствует о гинекологических патологиях, развивающихся в правой доле парных женских органов.
Если женщина, недавно пережившая роды, чувствует боль в анальной области, с левой стороны внизу – могли повредиться связки. Спазмы в период менструации и при натуживании подтвердит этот диагноз.
У дамы репродуктивного возраста при болях внизу живота с левой стороны в список недугов добавляется эндометриоз.
Боль слева сбоку связана с воспалением кишечника, в особенности, если человек стал замечать изменения консистенции кала, следы крови, слизи. Больной также будет страдать от метеоризма, сильного вздутия, поноса и колик.
К воспалению могут приводить следующие заболевания: колит, дисбактериоз, энтероколит, грыжи, гельминтоз, и др.
Употребление большого объема пищи с продуктами брожения приводит к скоплению в кишках газов, вызывающих сильные колики.
Опасность воспаления кишечника в том, что оно нередко приводит к застаиванию каловых масс, которые могут скопиться и затвердеть в кишке. Об этом укажут наличие тошноты (нередко рвоты), запора, неприятного чувства в животе.Также болевые ощущения левого бока иногда свидетельствуют об аппендиците. Случается, боль при воспалении аппендикса ощущается и с левой стороны, что связано с мышечным напряжением брюшины.
Болезни сопутствуют тошнота или рвота, слабость, недомогание и высокая температура.
Одним из запутанных симптомов служит одновременная боль и в желудке, и в кишечнике. В этом случае заключена не одна причина:
- Инфекционные заболевания толстого кишечника (колит, трансверзит), которые сопровождаются вздутием и урчание, частыми призывами к испражнению, жидким стулом с кровью и слизью.
- Синдром раздраженного кишечника, при котором не исключены запоры, слизистые вкрапления в кале, усталость и мигрень.
- Дуоденит. Воспаленная слизистая тонкого кишечника приводит также к тошноте, рвоте, слабости и высокой температуре.
Когда у человека сильные спазмы всей брюшной области, рвота и температура, речь идет о состоянии острого живота. Часто виной всему перитонит и панкреатит.
ВАЖНО: не принимайте в этом случае анальгетики, это затруднит постановку диагноза, вследствие чего будет упущено время. Нужно сразу вызвать скорую помощь для немедленной госпитализации в стационар.
Терапия болезней
Терапевтические мероприятия назначаются после того, как будет поставлен диагноз. Зачастую врачи рекомендуют производить комплексное лечение, которое включает: диету, медикаментозную терапию, использование народных способов, физиотерапевтические процедуры. При острой необходимости назначается хирургическое вмешательство.
В качестве медикаментов используются препараты, которые снимут воспаление, а также средства, позволяющие избавиться от инфекционных поражений. Кроме того, используют моделирующие иммунную систему средства – агенты, способные модифицировать патологию.
Важно помнить, что медикаментозная терапия будет длительной, возможно, будет сопровождена побочными воздействиями препаратов. Но именно при помощи препаратов удается избежать усугубления заболевания, появления рецидивов или осложнений. Выбор средств зависит от места поражения кишечника, степени развития недомогания, индивидуальных факторов организма человека
Обращение к хирургии потребуется, если патологию не удалось вылечить при помощи медикаментов или при тяжелом состоянии пациента, когда недуг прогрессирует быстро, сопровождаясь тяжело переносимыми симптомами. Выбирать самостоятельно методы терапии запрещается, так как это грозит опасными последствиями.
План действий при спазмах
Симптомы и признаки заболеваний тонкого кишечника
Тонкому кишечнику отведена весьма ответственная роль в пищеварительной системе человеческого организма. Он отвечает за переваривание пищи, всасывание полезных веществ, которые нужны для строительства клеток, тканей.
Когда возникают заболевания тонкого кишечника симптомы и признаки болезни довольно-таки однообразны. Практически все болезни тонкого кишечника охвачены понятием «мальабсорбция».
Они также известны в качестве «синдрома нарушения нормального всасывания».
Для увеличения картинки щелкните по ней мышкой
Описание болезни
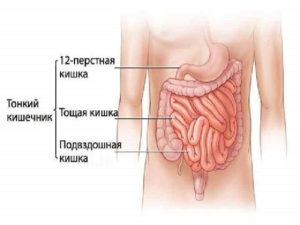
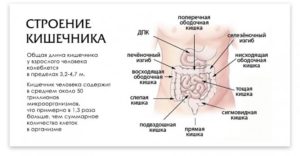
Тонкий кишечник располагается между желудком, толстой кишкой. Именно на этом участке происходят важнейшие процессы пищеварения. Тонкая кишка включает такие отделы:
- двенадцатиперстная кишка. Она является начальной частью тонкого кишечника. Начинается она сразу же после желудка. Она связана с такими пищеварительными железами: печень, поджелудочная железа, желчный пузырь;
- тощая кишка. Она представлена средней частью тонкого кишечника. Располагается этот участок между двенадцатиперстной кишкой, подвздошной кишкой. Петли этой кишки занимают место в левом верхнем районе живота;
- подвздошная кишка. Она является нижней частью тонкого кишечника. Начинается данный участок после тощей кишки, заканчивается он перед слепой кишкой. У этого участка толстые стенки, большой диаметр, много сосудов. Расположена она справа внизу живота.
Боли в районе тонкого кишечника возникают при таких патологиях:
- синдром мальдигестии;
- болезнь Крона;
- дисбактериоз кишечника;
- энтерит;
- целиакия;
- кишечная непроходимость;
- синдром мальабсорбции;
- дискинезия кишечника;
- язва двенадцатиперстной кишки;
- опухоль тонкого кишечника;
- кишечные дивертикулы, заворот кишок;
- ишемия, инфаркт кишечника.
Симптомы
Если тонкий кишечник поражен какой-либо болезнью, проявляются такие симптомы:
- боли, локализующиеся в районе пупка;
- переливание в животе, которое больной может ощущать или слышать;
- жидкий стул (цвет у него светлый, он кашицеобразный, пенистый, могут наблюдаться вкрапления непереваренных продуктов, запах кислый, неприятный);
- распирание живота;
- повышение температуры (отмечается при воспалительных болезнях кишечника. Высота показателей градусника зависит от количества микробов, их токсичности, сопротивляемости организма);
- императивные позывы к дефекации;
- чувство тяжести;
- вздутие.
Рассмотрим более детально симптомы, которые возникают при конкретных патологиях тонкой кишки.
Энтерит
Энтерит представлен воспалением тонкой кишки. В зависимости от того, где локализуется воспаление, выделяют дуоденит (12-перстная кишка), илеит (подвздошная кишка), еюнит (тощая кишка).
При остром энтерите проявляются:
- рвота;
- понос;
- острые боли (внезапные);
- высокая температура;
- боль в районе эпигастрия;
- обезвоживание;
- сердечно-сосудистые нарушения;
- интоксикация.
Если развивается хронический энтерит, проявляются:
- понос;
- рвота;
- слабость;
- тошнота;
- постоянная боль эпигастрия (нерезкая);
- снижение аппетита;
- боли при пальпации, проявляющаяся глубоко в районе над чревом;
- чувство распирания;
- урчание внутри кишечника.
Болезнь Крона
Это хроническое воспаление ЖКТ способно поражать все слоя пищеварительной трубки. Болезнь может спровоцировать воспаление лимфатических узлов брюшины, появления язв, рубцов на стенках кишечника. При болезни появляются такие симптомы:
- тошнота, рвота;
- боль в животе;
- вздутие кишечника;
- понос;
- потеря аппетита, веса;
- слабость;
- повышенная утомляемость;
- повышение температуры.
Язва 12-перстной кишки
Основным симптомом считается боль. Она бывает незначительной, колющей, сосущей, схваткообразной. Этой патологии характерны «голодные боли».
Кишечная непроходимость
Эта патология представлена полным/частичным нарушением продвижением пищи вдоль пищеварительного тракта. Постоянным симптомом болезни является боль, которая появляется внезапно, не зависит от приема пищи.
Кроме боли могут появиться:
- вздутие живота;
- асимметрия живота;
- рвота.
Дискинезия кишечника
Это нарушение моторных функций тонкой кишки проявляется в:
- болях в животе;
- повышенной продукции слизи;
- чувство давления, тяжести внизу живота;
- колики;
- запоры;
- поносы.
Дивертикул
При этом мешковидном выпячивании подслизистой, слизистой оболочек кишки появляются:
- высокая температура;
- острые боли в животе;
- тошнота;
- вздутие;
- напряженность стенки брюшины;
- нарушение стула.
Дисбактериоз
Эта патология проявляется в нарушении количества, качества нормальной микрофлоры кишечника. У больного появляются:
- слабость;
- резкое снижение аппетита;
- недомогание;
- головные боли;
- снижение работоспособности;
- бледность дермы.
Синдром мальабсорбции
Эта патология проявляется в недостаточном всасывании питательных веществ внутрь тонкого кишечника. Основным симптомом болезни является жидкий, кашицеобразный стул. Он пенистый, практически не содержит слизи. Также больного беспокоят:
- вздутие живота;
- тяжесть в животе;
- метеоризм;
- мышечные боли;
- слабость;
- тошнота;
- снижение артериального давления;
- анемия;
- похудение;
- онемение пальцев, губ;
- неприятный вкус во рту;
- отрыжка.
Синдром мальдигестии
Этот клинический симптомокомплекс вызван нарушением переваривания питательных веществ. Он проявляется при нехватке пищеварительных ферментов, патологии тонкой кишки.
При этой болезни наблюдаются:
- боли тянущего, распирающего характера (они спровоцированы повышенным давлением внутри кишки);
- расстройство стула (диарея преобладает);
- метеоризм;
- урчание, вздутие;
- неприятный вкус во рту;
- отрыжка.
Целиакия
Эта патология является наследственной. Она проявляется в непереносимости продуктов, в которых содержится клейковина (рожь, ячмень, пшеница, овес).
При употреблении прикорма, содержащего мучные изделия, у детей проявляются:
- вялость;
- снижение веса;
- потеря аппетита;
- бледность;
- слизистые оболочки становятся яркими;
- увеличивается размер живота.
Также могут появиться:
- отеки нижних конечностей;
- сухость дермы;
- стоматит;
- железодефицитная анемия;
- боли в кишечнике, имеющие ноющий, тянущий характер;
- понос (испражнение пенистое, имеет резкий запах. Его цвет светлый, сероватый, консистенции свойственна повышенная жирность).
Ишемия, инфаркт
Эти патологии проявляются в хроническом нарушении кровоснабжения стенок кишки. Основной симптом – это сильная боль в животе. Кроме боли в районе пупка у больного наблюдаются:
- потеря аппетита;
- тошнота, рвота;
- вздутие, урчание живота;
- понос, запор;
- боли при прощупывании живота;
- наличие примеси крови в испражнении.
Рак кишечника, опухоли
Боль при этой патологии слабо выраженная. Сложно указать их точную локализацию. Основные симптомы патологии:
- потеря аппетита;
- слабость;
- повышенная утомляемость;
- сильное истощение организма.
Лечение
Если какая-либо болезнь затронула тонкий кишечник, появятся симптомы, которые больному будет весьма трудно не заметить. При появлении нарушения стула, характерных болей в животе, тошноты, рвоты, головных болей, метеоризма, отрыжки, нужно обратиться за специализированной помощью.
Лечение болезней, возникших в тонком кишечнике считается довольно-таки сложным процессом. Главное, в процессе лечения строго следовать предписаниям врача, соблюдать назначенную диету.
Важным моментом в лечении болезней тонкого кишечника является воздействие на дисбактериоз. Терапии направлена на нормализацию работы кишечника. Больной должен принимать антимикробные препараты.
Также очень важны витаминотерапия, курс ферментов. Это необходимо для восстановления сил организма. Ферменты нужны для нормального всасывания полезных веществ.
Также врачу необходимо уменьшить воспаление, снизить интоксикацию организма. В лечении инфекций, воспалений используются такие медикаменты:
- антибактериальные препараты;
- кортикостероиды;
- иммуномодулирующие медикаменты.
Если медикаментозная терапия не дает нужных результатов, врач решает вопрос относительно применения хирургического вмешательства. Во время операции специалисты удаляют пораженные участки кишечника.
Ориентировочные ценники лечения в основных центрах
| Название города | Медучреждение | Процедура | Цена |
| Волгоград | Волгоградская областная клиническая больница № 1 | Консультация гастроэнтеролога | 327 руб. |
| Харьков | Олимпийский | Прием гастроэнтеролога | 120 грн. |
| Екатеринбург | СМТ-Клиника | Прием специалиста | 1500 руб. |
| СПБ | Эксперт | Прием гастроэнтеролога | 1000 руб. |
| Алма-ата | OnClinic | Стоимость приема специалиста | 5600 тенге |
| Самара | Арктика | Осмотр гастроэнтеролога | 800 руб. |
| Пермь | Альфа-Центр Здоровья | Первичный прием специалиста | 964 руб. |
| Новосибирск | Medical On Group | Первичный прием врача | 1100 руб. |
| Челябинск | Жемчужина | Осмотр специалиста | 780 руб. |
| МСК | Добромед | Консультация специалиста | 1500 руб. |
| Нижний Новгород | Альфа Центр Здоровья | Прием гастроэнтеролога | 161 руб. |
| Киев | EUROMED | Консультация специалиста | 250 грн. |
| Одесса | OnClinic | Первичный прием специалиста | 200 грн. |
| Омск | Клинический диагностический центр на Ильинской улице | Консультация гастроэнтеролога | 600 руб. |
| Днепропетровск | ОН Клиник Днепр | Прием гастроэнтеролога | 250 грн. |
Профилактика
Избежать возникновения множества болезней тонкого кишечника можно. Для этого достаточно соблюдать элементарные действия:
- Правильно питаться.
- Избегать стрессов, нервных срывов.
- Употреблять качественную, свежую пищу.
- Не злоупотреблять алкоголем, табаком.
- Не запускать болезни области таза (женщинам).
- Следить за чистотой употребляемой пищи (овощей, фруктов).
- Вести активный образ жизни.
- Болезнь желательно обнаружить своевременно. Это способствует скорейшему излечению патологии.
- Медикаментозная терапия будет эффективной при соблюдении диеты, отдыхе организма от эмоциональных, физических нагрузок.
- Для выздоровления нужно сбалансированное, дробное питание.
- Рекомендовано принимать витаминные препараты с кальцием, железом.
- Важно соблюдать питьевой режим. В сутки больной должен выпивать от 2 литров воды.
- Нужно отказаться от продуктов, которые содержат много клетчатки, продуктов, имеющих высокий гликемический индекс. Следует исключить жареное, жирное, ограничит потребление лактозы.
