Красные зудящие пятна, похожие на манту или укус
У ребенка появились красные пятна на теле, как укусы: фото сыпи, причины и лечение
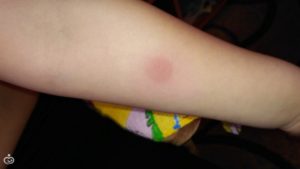
Родители маленьких детей иногда замечают у них на теле красные пятнышки, похожие на укусы комаров, которые вызывают сильный зуд и жжение, доставляя тем самым дискомфорт крохе. Что делать в такой ситуации? Как узнать, действительно ли это следы от укусов насекомых, или ребенок заразился опасной болезнью?
Покусали или обсыпало?
Причиной появления на теле малыша красных прыщиков может быть аллергия или укусы комаров. Различить их можно по характерным признакам.
Укусы комаров отличаются от аллергических высыпаний тем, что возникают в летние месяцы на открытых участках тела. Под плотной одеждой, как правило, их не бывает.
Аллергическая крапивница отличается от укусов насекомых появлением следующих симптомов:
- плотные приподнятые волдыри появляются на всем теле и имеют небольшую круглую форму;
- прыщики светло-розового цвета могут сливаться в более крупные пятна, вокруг которых происходит покраснение кожи;
- при появлении высыпаний малыш может испытывать сильное жжение и зуд;
- у остальных членов семьи сыпь не наблюдается.
Причины и лечение сыпи по типу комариных укусов
Красные пятна, похожие на укусы комаров, появляются по нескольким причинам. В летнее время прыщи могут возникнуть после укусов различных насекомых. Чтобы этого избежать, необходимо, чтобы ребенок во время вечерних прогулок был одет в закрытую одежду, также можно использовать средства (спреи, кремы), отпугивающие насекомых, – репелленты.
К появлению сыпи может привести пищевая аллергия, которая наблюдается при введении в рацион ребенка таких продуктов, как орехи, яйца, рыба, цитрусовые фрукты, шоколад и др. Крапивница – это аллергия, возникающая при воздействии и таких внешних факторов, как холодный воздух или вода, ультрафиолет, химические вещества, входящие в состав медикаментов и бытовой химии.
При повышении температуры тела малыша у него может появиться потница. Красные прыщи появляются после того, как ребенок вспотел. Причиной этому может быть слишком теплая одежда или физические нагрузки.
Иммунная реакция в виде сыпи может возникнуть при заражении малыша инфекционными заболеваниями. Нередко аллергические высыпания наблюдаются при глистных инвазиях.
Укусы других насекомых
Появление у малыша красных пятен может свидетельствовать также об укусах постельных клопов. Пятна в этом случае довольно большие и могут растягиваться в виде дорожек. Участок кожи в месте укуса становится твердым, краснеет, а затем начинает шелушиться. Это видно на фото.
Для лечения используется мыло и раствор соды, которым необходимо обрабатывать воспаленные участки. Если пятна чешутся, их можно протереть ваткой, смоченной в нашатырном спирте.
Укусы домашних блох, клещей и клопов могут привести к заражению малыша опасными заболеваниями. Чтобы этого не произошло, необходимо соблюдать чистоту в помещении. Для уборки и стирки текстильных изделий нужно использовать дезинфицирующие средства.
Аллергическая реакция (крапивница)
Крапивница чаще всего встречается у детей до 3 лет. Аллергическая реакция приводит к внезапному образованию белых или розовых прыщиков и покраснению кожи вокруг них. Сыпь постепенно воспаляется и превращается в волдыри, которые при повреждении покрываются корочкой.
В местах образования волдырей ребенок чувствует сильный зуд. Сопутствующими симптомами крапивницы являются боли в мышцах, общая слабость, отеки носа, век, губ и пальцев рук.
При появлении характерных признаков родители должны показать ребенка врачу. Для лечения заболевания используются антигистаминные препараты. Уменьшить жжение и зуд можно, обработав воспаленные пятна тальком. Снизить иммунную реакцию организма на аллерген помогают очищающие клизмы.
Инфекционное заболевание
При первичном осмотре педиатр определяет характер сыпи и изучает сопутствующую симптоматику. Установление точного диагноза и назначение схемы лечения возможно только после получения результатов анализов.
Вирусные инфекции
Существует несколько вирусных инфекций, которые сопровождаются сыпью на коже. Каждая из них имеет характерные симптомы:
- Корь сопровождается резким повышением температуры тела, кашлем, насморком и воспалением слизистых оболочек глаз. Сыпь появляется через несколько дней после заражения и постепенно распространяется по лицу, телу и ножкам. Для лечения болезни используют жаропонижающие препараты и лекарства от кашля и насморка.
- При ветряной оспе высыпания могут появляться на любых участках тела ребенка. Множественные пятнышки превращаются в пузырьки, внутри которых скапливается жидкость. К сопутствующим симптомам болезни относится лихорадка, рвота, спутанность сознания, повышенная температура, головная боль. Терапия включает использование специфических противовирусных (Ацикловир) и антисептических препаратов, которыми обрабатываются высыпания.
- Заражение краснухой происходит воздушно-капельным путем. Болезнь проявляется в виде сыпи сначала на лице и шее, а потом распространяется по телу. Большое скопление пятен наблюдается на ягодицах и спинке малыша. К симптомам инфекции относят головные, мышечные и суставные боли, потерю аппетита, сильный зуд, увеличение лимфоузлов и незначительное повышение температуры. Терапия при инфицировании заключается в симптоматическом лечении, соблюдении диеты и постельном режиме.
Бактериальные инфекции
Инфекции бактериальной этиологии при несвоевременном лечении могут привести к серьезным последствиям. Чтобы не упустить время, родители должны владеть информацией об основных симптомах таких болезней и о необходимых терапевтических мероприятиях:
- Скарлатина проявляется у детей в первые дни после инфицирования. Высыпания представляют собой мелкие красные точки, которые сливаются в большие пятна. При тяжелом течении болезни кожа в области пятен приобретает синеватый оттенок. Сначала сыпь появляется на щеках, а потом переходит на шею, спинку, животик и ножки малыша. Отличительными признаками скарлатины является сильное покраснение языка, боль в горле и увеличение лимфоузлов. При скарлатине детям назначают курс антибиотиков, а также препараты для устранения сопутствующих симптомов.
- Менингококковая инфекция сопровождается сыпью, похожей на небольшие кровоизлияния. Быстрое развитие бактерий – возбудителей болезни приводит к интоксикации организма и появлению лихорадки уже в первый день после инфицирования. Сыпь темно-красного цвета появляется на лице, теле, руках и ногах. Для лечения инфекции детям назначают антибиотики и препараты для очищения организма от токсинов.
Грибковые поражения
Самым распространенным видом поражения кожи, вызываемым патогенными грибами, является грибковый дерматит. Заражение этим заболеванием происходит при контакте с носителем инфекции или при попадании спор грибов в организм извне.
Высыпания на коже головы, лице, теле могут быть вызваны грибками рода микроспорум. Развитию грибков способствуют такие факторы, как:
- снижение защитных функций организма;
- повышенная влажность или сухость кожи;
- болезни эндокринной системы;
- лечение антибиотиками.
Сыпь, вызванная грибковой инфекцией, имеет форму пузырьков, при вскрытии которых образуются корочки. В области поражения кожа становится ярко-красной, иногда с синим оттенком. Лечение осуществляется противогрибковыми препаратами широкого спектра действия.
Покраснение Манту: что это означает, возможные причины
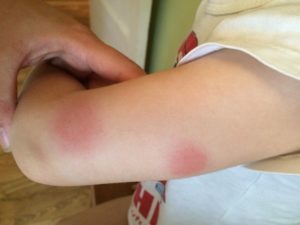
В норме реакция на пробу Манту не должна тревожить пациента. Если “пуговка” покраснела в первый день или с течением времени, это не опасно.
Увеличение папулы, болезненность в месте укола, появление уплотнения, инфильтрат означают положительный ответ иммунитета на туберкулез. Острую реакцию оценивает фтизиатр через 72 часа после укола.
Покраснение – норма или нет
После введения сыворотки организм здорового человека не реагирует на пробу. Если есть возбудитель туберкулеза, папула краснеет и увеличивается в размерах.
Гиперемия сама по себе ничего не означает без уплотнения и при папуле менее 5 мм.
Если красное пятно увеличивается в размерах, болит, нарывает, появилась температура, то это тревожные симптомы. Здесь покраснение не является нормой, требует дополнительного обследования.
Причины покраснения
Красное пятно после пробы – не единичный случай. В настоящее время такую реакцию врачи наблюдают нередко, особенно у детей. Связано это с ежегодным увеличением количества аллергиков.
Также симптом является одним из признаков реакции на туберкулез, выявляющей первичный этап инфицирования.
Аллергические реакции
Люди, страдающие аллергией, часто сталкиваются с тем, что реакция на введение сыворотки острая. Она напоминает иммунный ответ на заражение туберкулезом. Следует оповестить об этом врача перед пробой.
Аллергия сама по себе не исчезнет, с каждым годом она будет проявляться все острее. Для таких пациентов применяют другие способы диагностики туберкулеза.
Аллергикам назначают антигистаминные препараты за 3 дня до проведения теста.
Кожные заболевания
Туберкулиновая проба способна обострить хронические, вялотекущие заболевания. Часто проявляются кожные реакции: крапивница, сыпь, дерматиты.
Покраснение папулы может вызвать одно из этих заболеваний.
Инфекции
Острые вирусные, инфекционные заболевания провоцируют положительный результат после введения препарата. Пробу проводят абсолютно здоровым людям, чтобы получить четкий результат.
Покраснение в первый день
Это реакция на повреждение кожных покровов иглой шприца. Такое покраснение проходит само по себе на следующие сутки. Важно не обрабатывать папулу антисептиками, не мочить, не расчесывать.
Покраснение на следующий день
Если папула сильно красная, это, вероятно, аллергическая реакция на вводимый препарат. Особенно остро такой иммунный ответ может развиться у ребенка на второй день. В этом случае необходим прием антигистаминных препаратов.
Если папула опухла − это реакция на микобактерии туберкулеза. Оценивать результат будет фтизиатр через 72 часа после проведения.
Покраснение через неделю
Место инъекции постепенно светлеет, папула рассасывается, через 7–14 дней полностью исчезает. Через 72 часа после оценки результатов теста врачом состояние пробы не влияет на диагностику туберкулеза.
Если прививка нарывает, краснеет через неделю, это означает развитие вирусной инфекции или воспалительный процесс в организме. Так иммунная система реагирует на заболевание.
В состав папулы, кроме кровяных телец, входят иммунные клетки – лимфоциты, которые дают ответ на инфицирование. Этот результат отношения к диагностике туберкулеза не имеет.
Стоит ли обращаться к врачу
Если покраснение сопровождается появлением нарывов, повышением температуры, болезненностью папулы, обращаются к врачу-инфекционисту.
Важно, чтобы предварительно результаты были зафиксированы фтизиатром. После лечащий врач сначала исключает реакцию организма на туберкулез, выявляет другие причины разрастания папулы.
Покраснение без папулы
Это частая реакция, которую относят к сомнительным.
Появление красноты без папулы приравнивают к отрицательному ответу организма на введение вакцины. Это означает, что контакта с туберкулезной палочкой не было, или он состоялся очень давно, и иммунитет поборол инфекцию.
Сильное покраснение
Проба Манту позволяет выявить возбудителя туберкулеза в организме человека. Отек в месте введения сыворотки, сопровождающийся сильным покраснением, является тревожным знаком.
Не всегда положительная реакция означает, что пациент заражен патогенными микроорганизмами.
Сильное покраснение папулы может свидетельствовать о контакте с инфицированным человеком.Также реакция может считаться аллергической. Ежедневно после прививки следует принимать антигистаминные препараты, которые приглушают подобную реакцию организма.
Покраснение без уплотнения
Это отрицательная реакция организма на укол туберкулина. Она свидетельствует о том, что организм чист, заражение отсутствует. Такой иммунный ответ показывает, что необходима повторная прививка БЦЖ.
Покраснение с припухлостью
Место пробы в 90 % случаев краснеет. Уплотнение появляется при положительном результате.
Врачи-фтизиатры обращают внимание на размер папулы: если она не превышает 5–6 мм, оснований для волнений нет. Для профилактики назначается дополнительная диагностика и лечение.
Важно сразу же сдать анализ крови, проверить уровень лейкоцитов. Если обнаружена туберкулезная палочка, то уровень лейкоцитов высокий.
При папуле 11 мм и более выявляется положительный иммунный ответ, который требует дальнейшего исследования, тщательной диагностики.
Припухлость с нарывами, гнойными выделениями, болезненностью – это в 100 % случаев положительная реакция.
Пациенту назначают флюорографию и анализ крови. Это дополнительные методы диагностики, которые позволяют установить, на какой стадии находится заболевание.
Ложная реакция
Ложноположительный ответ организма на пробу Манту может возникать после прививки БЦЖ. Ее делают всем детям с младенческого возраста.
В организм вводят ослабленные клетки туберкулеза. Позже, после введения туберкулина, иммунитет дает неправильный результат. При этом папула краснеет, опухает, нарывает.
Определить, что результат пробы ложный, можно по размерам папулы: до 11 мм волноваться не стоит. Если покраснение в месте прокола достигло 12 мм, это положительная реакция на возбудитель туберкулеза.
Ложная реакция на туберкулин возникает у людей с ослабленным иммунитетом, страдающих ВИЧ, у детей младше 6 месяцев. В этих случаях туберкулиновая проба может давать отрицательный результат даже при заражении.Проведение пробы не совмещают с прививками, особенно, если в вакцинах используют живые бактерии. После медицинской манипуляции должно пройти не менее 2 недель.
В противном случае результат теста будет ложноположительным.
У аллергиков в период обострения заболеваний пробу Манту не проводят: она будет ложноположительной. Туберкулин не вводят после любых медицинских манипуляций, при эпидемиях.
В остальных случаях Манту дает отрицательный результат, если инфицирование или контакт с микобактериями туберкулеза отсутствует.
Покраснение не из-за болезни
После введения туберкулина врач предупреждает о том, что пробу нельзя мочить, расчесывать, обрабатывать антисептиками, мазями, бинтовать.
Нельзя заклеивать папулу лейкопластырем: под ним скапливается влага, которая, воздействуя на прокол, искажает результат пробы.
Попадание воды, микробов, расчесывание кожи в области инъекции приводит к покраснению, воспалению, появлению уплотнения.
При осмотре следует предупредить фтизиатра о том, что на папулу было произведено какое-либо воздействие, иначе врач посчитает результат пробы как положительный.
После того, как фтизиатр оценит результат диагностики, “пуговку” разрешается обработать антисептиком или мазью от зуда.
Заключение
Если папула после введения туберкулина красная, волноваться не стоит.
Следует обратиться к врачу через 72 часа после введения препарата. Врач проанализирует размеры покраснения, есть ли уплотнение и инфильтрат.
Ориентируясь на эти данные, назначают повторную диагностику и лечение.
ПредыдущаяСледующая
Можно ли чесать реакцию Манту
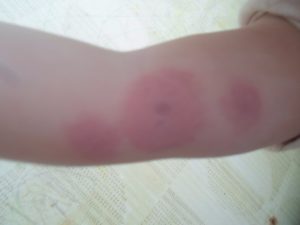
Проба Манту – ежегодная профилактическая процедура, которую обязательно проходит каждый ребенок дошкольного и школьного возрастов. По кожной реакции на инъекцию медицинский специалист определяет, инфицирован пациент туберкулезом или нет.
После укола на коже могут возникнуть различные эффекты, нередко место введения препарата Манту чешется. Зуд может быть очень сильным, обследуемый при этом хочет расчесать инъекционную папулу, и родители не знают, что делать в такой ситуации.
Почему чешется Манту
Под кожу вводится раствор туберкулина – препарата, представляющего собой экстракт из убитых туберкулезных палочек. Для человеческого организма это вещество – аллерген.
Возникает аллергическая реакция, верхний кожный слой отекает. Мозг отправляет нервным клеткам сигнал, заставляющий реагировать на чужеродный раздражитель.
Нервные ткани в месте инъекции раздражаются, в итоге кожа начинает чесаться.
Помимо того, что интенсивно чешется ранка от Манту, у ребенка после процедуры могут возникнуть жгучие боли, иногда повышается температура тела.
Причины зуда
У большинства пациентов область укола чешется и побаливает. Но, если болевые ощущения длятся лишь несколько часов, то интенсивный зуд мучает до 3-4 суток. Причинами зуда являются:
- аллергическая реакция на введенный препарат;
- инфекционное поражение зоны введения раствора;
- ослабленный иммунитет после инфекционных заболеваний или хирургического вмешательства;
- контакт кожи с водой.
Инфекционное поражение происходит, когда трогают папулу немытыми руками. В итоге усиливается воспаление, но оно обычно проходит самостоятельно, не требует терапевтических мер.
Если из-за инфекционного поражения и воспаления не удается провести оценку результата Манту, то пробу делают повторно через определенный срок.
Что это может означать
Если область Манту чешется, не обязательно организм поражен туберкулезом. Зуд не является однозначным признаком инфицирования. О вероятности заболевания судят по размеру покраснения Манту, а не по зуду.
Но если еще не прошло 72 часа после инъекции, а пуговка сильно разбухла и покраснела, начала интенсивно чесаться, нужно идти к фтизиатру. Врач определит, болен ли пациент туберкулезом, или реакция Манту ложноположительная.
Это нормально или нет
Нормально, если после введения инъекционного раствора организм реагирует набуханием и покраснением кожи в зоне соприкосновения с иглой.
Сразу после инъекции проявляется выраженная реакция, но постепенно она ослабевает, на месте обширного покраснения остается красное пятно определенной величины.
По диаметру пятна судят о вероятности наличия у пациента туберкулеза легких или других его форм.
Если пациент в младенчестве был привит БЦЖ, пятно будет некрупным, но достаточно выраженным. Если папула крупная, очень красная, вокруг не ё разлито воспаление, можно предполагать наличие инфекции в организме.Но если она мелкая или вообще не образовалась, значит, проба отрицательная, что тоже является нехорошим признаком.
При отрицательном результате врач предполагает, что пациент либо не был привит, либо нечувствителен к действующему веществу инъекционного раствора.
Результат считается:
- положительным при диаметре красного пятна больше 6 мм;
- сомнительным при 2-5 мм;
- отрицательным при диаметре меньше 1 мм.
Кожа может чесаться при любом из вышеуказанных результатов, то есть и при инфицировании, и при отсутствии заражения. Зуд бывает постоянным или периодическим, терпимым или интенсивным.
Можно ли чесать
Даже если кожа после Манту зудит нестерпимо, категорически нельзя чесать область введения препарата. При постоянном механическом воздействии на кожный покров покраснение расширяется, пятно не формируется, появляется сильная отечность. Если ребенок совсем маленький, у него может полностью опухнуть предплечье.
Если аллергии на препарат Манту у детей нет, то избежать сильного зуда проще. В этом случае достаточно не трогать руками, не мочить область введения раствора в течение 3 суток.
Что делать, если Манту сильно чешется? Чем помочь ребенку?
Если ребенок не может терпеть зуд, хочет почесать место инъекции Манту, следует поступить так:
- дать антигистаминный препарат (антигистамины – лекарства, подавляющие аллергическую реакцию);
- подобрать детские кофточки с длинными рукавами (часто, если кожа чешется, детям достаточно не видеть «болячку», чтобы забыть о ней как об источнике дискомфорта);
- сказать ребенку, что, если он будет чесать руку, то болезненный и неприятный укол придется делать еще раз (тут родители не соврут, ведь при недостоверном результате пробы назначается повторная процедура).
Родителям категорически запрещается обрабатывать ранку противозудными мазями и прочими местными препаратами. В противном случае из-за искажения результата пробу тоже придется переделывать.
Что будет, если расчесать Манту
Если ребенок расчесал область инъекции Манту, зона кожного покраснения и отечности расширится. Специалист оценивает размер красного пятна через 72 часа после введения препарата.
После расчесывания результаты анализа будут отличаться от нормы, но это будет ложноположительная реакция. Производящего замеры специалиста нужно предупредить о том, что кожный покров подвергался механическому воздействию.
В противном случае медик предположит активное инфекционное поражение и развитие туберкулезной гранулемы.
Как это отразится на результатах
Чесать ранку нельзя, потому что это сделает результаты недостоверными.
Там, где маленький пациент расчесывал кожу после Манту, усиливается кровообращение. Введенное под кожу вещество с током крови обширно распространяется по тканям. В итоге красное пятно расплывается, теряет контур, иногда даже исчезает. В большинстве случаев после расчесывания возникает выраженное воспаление.
Некоторые пациенты думают, что если они почешут ранку один раз, ничего страшного не случится. Но зуд от инъекции туберкулезной сыворотки по специфике проявления такой же, как зуд от комариного укуса: один раз почесал, и хочется делать это снова и снова, а дискомфорт не исчезает. Поэтому к области покраснения не стоит даже прикасаться.
Что делать, если ребенок уже расчесал Манту
Бывает, родители начинают смазывать опухшую и кровоточащую ранку зеленкой, йодом, различными мазями или антисептическими растворами, даже спиртом. Но делать это нельзя. Запрещается также заклеивать пятно пластырем, заматывать руку бинтом.
С ребенком нужно поговорить. Необходимо объяснить, почему нельзя чесать кожу: если медсестра увидит, что бугорок на руке слишком большой и воспаленный, она сделает болезненный укол еще раз.
Дети обычно боятся уколов, они стараются не трогать руку, если знают, что после расчесывания придется заново вводить препарат.
При недостоверных результатах медицинский специалист делает повторный укол не сразу, а ждет схождения опухоли и покраснения от первой инъекции.
С некоторыми детьми можно договориться: попросить не трогать руку в течение часа, за это последует вознаграждение. Желая получить награду, ребенок терпит, а за час, если не трогать воспаленную область, зуд ослабевает.
Дошкольников можно отвлечь играми, просмотром мультфильмов по телевизору, рисованием, прогулками. Подростки могут раздражаться и нервничать из-за нестерпимого дискомфортного состояния.
Родителям следует быть терпеливыми и снисходительными.
Опытный врач может определить, что стало причиной воспаления: расчесывание ранки или поражение организма туберкулезной палочкой. Расчесы обычно отличаются от гиперергической реакции.
Но бывают случаи, когда даже опытный специалист не может отличить расчес от гипертрофированной реакции Манту. И в одном, и в другом случаях имеет место расширение области покраснения.Поэтому, если ранка расчесана, об этом следует предупредить проводящего проверку медика.
После расчесывания возможны сильное распухание ранки, появление в ней гноя. В этом случае врач предположит проникновение инфекции от грязных рук и, возможно, отправит пациента на дополнительное обследование.
Итак, разобравшись, почему чешется прививка Манту, можно заранее правильно настроить ребенка и получить достоверный результат пробы.
От чего появляется сыпь похожая на укусы комаров и как она выглядет
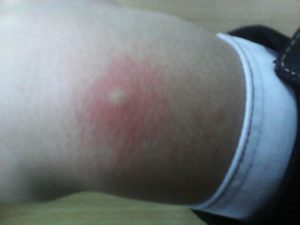
Комары атакуют преимущественно в летнее время. После их проникновения остается зудящий волдырь, который если не чесать сходит через 3−4 дня. Но иногда на теле визуализируется сыпь похожая на укусы комаров даже в зимние месяца. Такое состояние требует диагностики, так как данный симптом может быть следствием внутренних неполадок в организме, аллергии, инфекционных заболеваний.
Внешний вид и симптоматика укуса комара
Чтобы правильно дифференцировать следы на теле похожие на укус комара нужно знать, как именно кусает комар. Атакуют насекомые чаще в вечернее или ночное время. Они любят селиться возле водоемов и в сырых прохладных местах, например, подвалах.
Кусают комары преимущественно за открытые участки на теле, либо там, где совсем тонкая ткань. После проникновения хоботка насекомого в кожу, он впрыскивает часть своей слюны.
Реакция на чужеродный белок проявляется моментально: возникает небольшая гиперемированная отечность и плотная папула с ранкой посредине. Место укуса обычно сильно чешется, что повышает риск проникновения инфекции при расчесывании прыща.
Причины, вызывающие сыпь на подобии комариной
Когда появляются прыщики как укусы комаров чешутся что это понять не всегда возможно. Для этого нужно сравнить сыпь с привычной комариной и выявить несоответствия.
Проблема может крыться в:
- Поражении тканей различными кровососущими насекомыми.
- Аллергической реакции на продукты питания.
- Потнице.
- Инфекционных патологиях.
- Аллергической крапивнице.
- Болезнях сосудистого характера.
- Развитии менингококкового сепсиса.
Укусы насекомых
Когда появляются прыщи как от укуса комара и чешутся, то причиной может быть поражение кожи различными насекомыми. Сюда относят укусы муравьев, клопов, клещей, блох. Симптоматика и интенсивность могут немного отличаться в зависимости от вида паразита, но для всех характерно:
- Наличие зуда, жжения, иногда боли.
- Появление отечности.
- Возникновение гиперемии, впоследствии шелушения.
Когда при поражении насекомыми прыщики чешутся красные будто укус комара может отмечаться незначительное повышение температуры, но это не обязательное явление.
При сильной аллергической реакции, если затрудняется функция дыхания, следует незамедлительно вызвать скорую помощь.
Пищевая атопия
Иногда пищевая аллергия похожая на укусы комаров. Она может возникнуть на любой продукт и в тяжелых ситуациях привести даже к анафилактическому шоку.
Отличительной особенностью атопии является то, что прыщи возникают даже под плотной одеждой и могут сливаться.
Такая пищевая аллергия на коже как укусы комаров на фото может впоследствии изменить цвет, форму, размер. Появляется атопия внезапно после приема аллергена.
Если выпить антигистаминный препарат, то симптоматика уменьшается. Также пациенты жалуются на тошноту, рвоту, боли в животе, иногда наблюдается повышение температуры.
Потница
Пятна по телу похожие на укусы комаров могут появляться из-за несоблюдения теплового режима. Потница чаще характерна для грудничков и наблюдается в виде мелкой сыпи на шее, лбу, спине, груди. При тяжелом течении образуются волдыри и гнойные высыпания. В этом случае прыщики похожи на укусы комаров.
Отличительной особенностью является повышение температуры.
Инфекционные патологии
Когда появляются прыщи как после укуса комара чешется кожа, то причина может крыться в ряде инфекционных патологий:
- Корь. При проникновении вируса в организм наблюдаются катаральные проявления и сыпь по всему телу. В последствии пятна становятся коричневыми. В инкубационный период может сильно повышаться температура.
- Ветрянка. Чаще диагностируется в детском возрасте. Высыпания появляются постепенно, напоминают волдыри. Внутри прыщика имеется прозрачная жидкость, если его лопнуть, то на всю жизнь останется шрам. Обычно патология протекает легко, но может сопровождаться повышением температуры, слабостью, конъюнктивитом.
- Краснуха. Красные высыпания имеют бугорок посредине. Протекает заболевание с катаральными явлениями: ринитом, конъюнктивитом, покраснением горла.
- Скарлатина. Болезнь протекает с повышенной температурой, болью в горле, красными высыпаниями.
- Контагиозный моллюск. Сыпь похожа на маленькие бугорки с белой серединкой внутри. Могут долго находиться на коже не причиняя неудобств, способны проходить самостоятельно.
- Розеола. Характеризуется повышением температуры, появлением розовой выпуклой сыпи. Папулы обычно не беспокоят, проходят через 3−4 дня сами.
Аллергическая крапивница
Возникает на фоне аллергической реакции на бытовую химию, пыль, шерсть домашних питомцев, одежду. Высыпания напоминают волдыри розового цвета, похожие на ожоги. Пациент ощущает слабость, зуд, жжение.
Заболевания крови и сосудов
В проблемном месте появляются прыщи как от укуса комара. Помимо этого, рядом образуются небольшие синюшные участки, напоминающие синяки. Обычно сыпь появляется при травмировании тканей.
Менингококковый сепсис
Пациента беспокоит гиперемия и высыпания. Симптоматика усиливается стремительно, поэтому требуется незамедлительная медицинская помощь. Обычно папулы локализуются на ногах. Со временем они преобразуются в багровые подкожные пятна.
Лечение
Лечение напрямую зависит от причины сыпи. Определить характер патологии может аллерголог, дерматолог, педиатр, терапевт.
- При лечении вирусных болезней может применяться Ацикловир, Солкосерил.
- При аллергии принимают Супрастин, Тавегил.
- Дерматиты лечат средствами Фенистил, Экзодерил.
Сыпь для снижения зуда можно обрабатывать раствором соды, хлоргексидином, зеленкой. Также могут применяться народные методики в виде ванночек и примочек с ромашкой, чистотелом, календулой. Для снятия воспаления и жжения к прыщикам прикладывают сырой картофель.
Лечение сыпи
В некоторых случаях домашнее лечение лишь усугубляет состояние. При наличии прыщиков, особенно появившихся внезапно, следует сразу обратится к врачу. Если сыпь из-за аллергии как укусы комаров на фото, то для достижения эффекта от лечения требуется полное исключение провоцирующего вещества иначе может развиться анафилактический шок и удушье.
Почему появились и чешутся волдыри как укусы комара? Распространенные причины появления сыпи – лечение
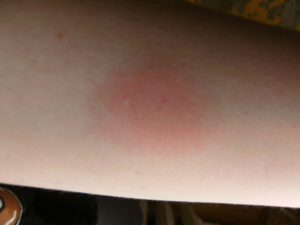
Любые кожные высыпания — это повод повнимательнее присмотреться к своему здоровью или самочувствию малыша. Так, иногда на теле могут появиться волдыри, как после укуса комара. Какова может быть причина их возникновения?
Зудящие прыщи на теле — что это?
Классический волдырь выглядит, как небольшое уплотнение, которое несколько отличается окраской от остальной кожи, может быть бледно-розовым или красным. Такой прыщик выступает над поверхностью тела минимум на один — пять миллиметров и, чаще всего, зудит. Его форма может варьироваться от правильно округлой до смазанной с довольно-таки нечеткими границами.
Существует довольно много факторов, которые могут стать причиной появления зудящих пятен-волдырей на коже у ребенка или взрослого.
Аллергия, похожая на красные пятна от комаров
Есть несколько разновидностей аллергических заболеваний, для которых типично появление специфических пятен на теле:
- Крапивница. При таком недуге кожа внезапно покрывается мелкими или довольно-таки крупными волдырями как при ожоге крапивой. Они жутко чешутся, могут сливаться между собой и распространяться на большую площадь кожи. Такая сыпь чаще всего возникает вскоре после непосредственного контакта с раздражителем, в роли которого могут выступать химические вещества, лекарства и пр. Крапивница обычно исчезает без следа сама по себе в течение нескольких часов (максимум дней).
- Дерматиты. Есть несколько видов дерматитов, которые могут проявляться первоначально появлением на теле неровных пятен розовой окраски с небольшими волдыриками на них. Кожа при этом часто зудит, становится покрасневшей и несколько отечной (но иногда цвет эпидермиса не особо меняется, он выглядит сухим и шелушащимся). Со временем волдыри могут разрастаться, становиться мокнущими и сливаться.
Стоит отметить, что иногда проявления той же крапивницы могут возникать в результате настоящего ожога крапивой или другими растениями. Зудящие волдыри при этом доставляют сильный дискомфорт, но довольно быстро исчезают с кожи.
Инфекционная сыпь в виде пятен
Прыщики, похожие на комариные укусы, могут появляться на теле вследствие развития разных инфекционных недугов. В частности, такая сыпь наблюдается на коже при скарлатине, кори и краснухе. Но такие прыщики точно не чешутся. Если волдыри сопровождаются зудом, это может быть симптомом:
- Ветрянки. На начальном этапе развития ветрянки прыщики очень похожи на укусы комара — небольшие красные пятнышки, в центре которых виднеется небольшое возвышение (вскоре оно станет пузырьком и заполнится жидкостью). Сыпь при такой болезни обычно начинается с головы, после опускается вниз. Прочие типичные симптомы — температура и проявления интоксикации. Ветрянка провоцируется одним из вирусов герпеса — вирусом Varicella Zoster. Считается, что такой болезнью можно заразиться лишь раз.
- Герпеса. Многие люди считают, что такая болезнь может проявляться только на губах. Но на самом деле, герпес может возникать на кожных покровах в разных участках тела. Чаще всего его мишенью становятся ягодицы, бедра, кисти рук и предплечья. Первые симптомы недуга — зуд, жжение и болезненность кожи. После в этом месте появляются красные волдыри с возвышением в центре. Затем они превращаются в пузырьки, продолжают болеть и жечь (при атипичном течении недуга пузырьков не образуется — сыпь похожа на узелки ярко-розовой окраски, величиной не более булавочной головки). Возможно повышение температуры и общее ухудшение состояния. Герпес чаще всего диагностируется у взрослых и может обостряться по причине снижения иммунитета. Возбудитель данного недуга — вирус простого герпеса.
- Опоясывающий лишай. Этот недуг вызывается тем же вирусом, что и ветряная оспа (ветрянка), после того как возбудитель какое-то время находился в латентном состоянии. При активации вируса на теле появляется серия розовых отечных пятен, похожих на укусы комара. Они зудят и чешутся, возможно также ощущение покалывания. Сопутствующие симптомы — общее недомогание и рост температурных показателей. Обычно высыпания локализуются по ходу нервных стволов (чаще всего межреберных). Спустя несколько суток после появления сыпь превращается в пузырьки, что сопровождается усилением болезненности.
Если сыпь сопровождается появлением недомогания и ростом температурных показателей, скорее всего, она вызвана инфекцией. Такой симптом — повод вызвать врача на дом.
Чесотка
Чесоточный клещ — это крошечный паразит, который при попадании на кожные покровы начинает прорывать ходы в эпидермисе и откладывать в них яйца. На начальном развитии чесотки на коже могут появляться зудящие высыпания, напоминающие комариные укусы. Типичные проявления болезни:
- Зуд усиливается в вечернее время (именно к ночи клещ начинает проявлять активность).
- Высыпания на коже при расчесывании могут превращаться в гнойнички, покрываться корками. Одновременно на теле могут виднеться несколько разновидностей сыпи. Возможно сливание высыпаний.
- Спустя несколько дней после заражения на коже можно разглядеть чесоточные ходы — линии белесовато-серой окраски. Их размер колеблется от миллиметра до сантиметра.
- Чаще всего недуг проявляется на межпальцевой области кистей, также возможно поражение сгибательной стороны запястий, локтей, стоп, подмышек и пр.
Диагностировать чесотку может любой врач дерматолог после сбора анамнеза и тщательного осмотра пациента.
Можно ли чесать волдыри на теле?
Если неприятные волдыри очень чешутся, закономерно, что бороться с желанием почесать их практически невозможно. Особенно сложно противостоять такому соблазну детям. Но врачи настоятельно рекомендуют избегать расчесывания, так как это чревато:
- Инфицированием. При механическом почесывании воспаленный участок с легкостью травмируется, что сопровождается нарушением целостности эпидермиса. В результате на коже образуется ранка — идеальные входные ворота для любой инфекции.
- Распространением возбудителей. При многих инфекционных и паразитарных болезнях волдыри содержит довольно-таки много возбудителей, способных при расчесывании перенестись на еще здоровые участки тела. Это чревато распространением заболевания на значительную площадь, а также попаданием вирусов или паразитов на одежду либо постельное белье, а также в воздух.
- Рубцеванием кожи. Если содрать волдырики ногтями, на их месте впоследствии могут остаться шрамы.
Поэтому взрослым нужно всячески отвлекать себя от мысли о расчесывании зудящих мест. А если болезнь возникла у ребенка, нужно принять все возможные меры для профилактики почесывания (например, использовать антицарапки) и постараться уменьшить интенсивность зуда (при помощи антигистаминных лекарств и пр.).
Первая помощь
Если на коже появляются волдыри, похожие на комариные укусы, которые очень сильно чешутся, но довольно быстро исчезают без следа, уменьшить выраженность неприятной симптоматики можно при помощи:
- Нанесения геля с антигистаминными компонентами (Фенистил геля).
- Приема таблетки любого противоаллергического лекарства (Зиртека, Лоратадина, Эриуса и пр.). Детям дают такие препараты в виде сиропа или капель.
- Компресса из содового раствора. Для его приготовления нужно развести пару столовых ложек соды в стакане воды. Смочите в таком растворе ватный тампон и наложите на проблемное место минут на пять.
- Компресса из зеленого чая.
Если волдырей становится все больше и больше буквально на глазах, лучше не рисковать и немедленно обратиться за медицинской помощью.
Лечение у ребенка и взрослого
Терапия высыпаний на коже, которые зудят, как при укусах комара, зависит в первую очередь от причины их появления:
- При аллергии нужно снять неприятную симптоматику при помощи антигистаминных лекарств. После нужно выяснить, какое именно вещество стало причиной появления реакций индивидуальной непереносимости и отказаться от контактов с ним в дальнейшем.
- Ветрянка обычно не требует направленной терапии, лечение носит симптоматический характер. Элементы высыпаний смазывают антисептиком (например, Фукорцином), проводят снижение температуры, если в этом возникает необходимость. Больному показан карантин, так как заболевание является очень заразным. При развитии ветрянки во взрослом возрасте может потребоваться дополнительный прием противовирусных лекарств (ацикловира, валацикловира и пр.), а также иммуностимулирующих препаратов для профилактики осложнений.
- Герпес на коже смазывают противовирусными лекарствами (препаратами выбора становятся мази на основе ацикловира), также такие средства могут приниматься вовнутрь по подобранной врачом схеме. Параллельно больному необходимо увеличивать защитные способности организма для профилактики рецидивов.
- Опоясывающий лишай требует комплексной терапии. Практикуется прием противовирусных препаратов (на основе ацикловира, фамцикловира и валацикловира) обезболивающих и противовоспалительных лекарств, к примеру, диклофенака, индометацина и пр. При выраженной болезненности осуществляются новокаиновые блокады. Высыпания обрабатывают антисептиками — зеленкой или Фукорцином. Обычно врачи настаивают на проведении иммуномодулирующей терапии для скорейшего выздоровления, профилактики осложнений и рецидивов.
- Чесотка требует комплексного лечения, которое заключается в местном нанесении противочесоточных препаратов и тщательной обработке одежды больного, постельного белья, помещения и пр. Врачи настаивают также на профилактической терапии всех лиц, контактировавших с заболевшим человеком.
Методы лечения сыпи подбираются в индивидуальном порядке опытным дерматологом, педиатром или терапевтом. Попытки самолечения могут нанести серьезный вред здоровью и стать причиной нежелательных осложнений.
