Как правильно прекратить пить статины
Прием статинов: как самостоятельно контролировать эффекты статинов
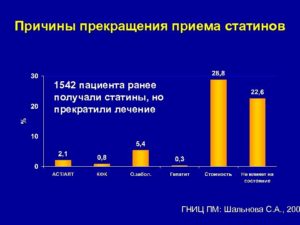
Статины доказали свою эффективность в профилактике таких тяжелых заболеваний, как инфаркт миокарда, инсульт, атеросклерсклеротическое поражение сосудов головного мозга, почек, ног.
Применение статинов стало правилом при выявлении у пациента нарушений липидного обмена. Прием статинов назначается на длительный срок (чаще всего на всю жизнь).
Действие статинов должно строго контролироваться.
Контроль за приемом статинов преследует две основные цели:
- контроль за адекватным снижением липидов крови (достижение целевых уровней),
- контроль за возникновением побочных эффектов статинов.
Контроль за действием статинов осуществляется путем лабораторных исследований показателей крови (они включают липидограмму, другое название липидный профиль или липидный спектр, и дополнительные показатели).
Наиболее важными показателем являются липопротеиды низкой плотности (ЛПНП), поскольку представляют собой самую атерогенную фракцию холестерина.
При первичном обследовании и в дальнейшем могут назначаться другие виды лабораторных исследований, которые позволят уточнить тип нарушения липидного обмена и подобрать рациональное лечение. Это общий холестерин (ОХ), липопротеиды высокой плотности (ЛПВП), триглицериды (Тг).
Для определения степени артерогенности процесса целесообразно исследовать и содержание аполипопротеидов В и А1 (тип нарушения липидного обмена можно определить по содержанию в крови Аполипопротеида В, общего холестерина и триглицеридов используя программу ApoB).| Внимание! Кровь для исследования липидов должна сдаваться только натощак. Это значит, что между последним приемом пищи и взятием крови должно пройти не менее 12 часов. В течение этого времени можно пить воду (но не другие напитки). На самом деле это не так уж сложно. Нужно просто поужинать в 8 вечера, а в 8 утра явится для сдачи крови (не завтракав, конечно). |
Эффективность приема статинов
Лечение статинами считается эффективным, если достигнуты целевые уровни основного показателя ЛПНП. Целевые уровни ЛПНП различаются для различных категорий больных:
При уровне триглицеридов выше 5,2 ммоль/л для контроля лучше использовать уровень холестерина не-ЛПВП. Это не потребует дополнительных лабораторных исследований. Подробнее здесь.
| Достижение целевых показателей ЛПНП для пациентов первой из указанных выше групп чрезвычайно важно, поскольку таким образом удается достичь регресса (уменьшения) атеросклеротических бляшек. Снижается опасность первых и повторных инфаркта и инсульта.К сожалению, не у всех больных можно достичь целевого уровня ЛПНП. Это может быть связано с непереносимостью больших доз сатинов, устойчивостью нарушения липидного обмена к лекарственному лечению. В таких случаях к статину целесообразно добавлять второй препарат из группы холестеринснижающих средств (наиболее оправданный выбор с современных позиций — Эзетимиб). Если достичь целевого уровня не удается, необходимо стремится хотя бы к 50% снижению ЛПНП от исходного значения.Напротив, если лечение эффективно и ЛПНП, без возникновения побочных эффектов, удалось снизить до целевого уровня и ниже, не стоит уменьшать дозу препарата и увеличивать значение ЛПНП. Последними исследованиями установлено, что низкие (практически нулевые) уровни ЛПНП не несут никакой угрозы, а эффективность борьбы с атеросклерозом в этом случае возрастает. «Чем меньше тем лучше», таково мнение ученых по этому поводу.В октябре 2016 г. в журнале Circulation опубликованы данные исследования, проведенного учеными из Imperial College (Лондон), которые указывают на то, что риск тяжелых сердечно-сосудистых событий снижается на 24% при снижении уровня ЛПНП на 1 ммоль/л. |
| Считается, что повышенный уровень триглицеридов является самостоятельным фактором риска ишемической болезни сердца. В большинстве случаев прием статинов решает проблему повышения триглицеридов, снижая их до приемлемых показателей. Однако если их уровень остается высоким, следует добавить в лечение второй препарат (например, Омакор). Если соотношение ЛПВП/триглицериды превышает 2,6 — это может указывать на повышенную толерантность к глюкозе (преддиабет) и является поводом для консультации эндокринолога.Очень высокие уровни триглицеридов (порядка 10 — 12 ммоль/л) ведут к развитию панкреатита (воспаления поджелудочной железы).Подробнее о триглицеридах читайте в статье «Повышены триглицериды, что это значит?» |
Контроль за побочными эффектами статинов
Контроль за побочными эффектами статинов (с ними можно ознакомиться в нашей статье «Риски приема статинов») осуществляется лабораторными методами и путем оценки жалоб пациента.
Наиболее часто встречается при приеме статинов поражение печени (имеется в виду частота среди всех случаев неблагоприятного действия статинов, но не общая частота встречаемости этого побочного эффекта, которая низка).
Для контроля за состоянием печени до и после начала лечения выполняется исследование аланинаминотрансферазы (АЛТ). Вторым по частоте побочным эффектом является поражение мышц (как правило, встречается только при использовании максимальных доз препаратов).
С целью его контроля до начала лечения исследуется уровень креатинфосфокиназы крови (КФК), в последующем уровень КФК исследуется только если у пациента появляются признаки такого побочного эффекта в виде мышечных болей. Контроль остальных побочных эффектов осуществляется только в случае необходимости.
Лечение статинами прекращают при обнаружении уровней АЛТ повышенных более, чем в три раза от верхней границы нормы и уровней КФК, повышенных более, чем в 5 раз от верхней границы нормы. Продолжение лечения возможно только после оценки ситуации врачом.
Сроки контрольных мероприятий при лечении статинами
Сроки контрольных мероприятий представлены в Таблице 1:
Стоимость контроля за действием статинов
Мы рассчитали стоимость годичных трат на лабораторный контроль за лечением статинами (липидограмма + АЛТ) с учетом цен на лабораторные исследования в одной из лабораторий (среднего ценового уровня) Москвы:
- ОХ – 190 руб.,
- ЛПВП – 190 руб.,
- ЛПНП – 190 руб.
- Тг – 190 руб.
- АЛТ – 190 руб.
- взятие крови из вены – 110 руб.
Для случая, когда необходимости в повторных исследованиях триглицеридов не требовалось и целевой уровень ЛПНП был достигнут без коррекции дозы препарата стоимость необходимых мероприятий представлена в Таблице 2:
Таким образом, стоимость контроля за первый год приема статинов (для указанного, наиболее частого случая) сотставит 2530 руб. В последующие годы (при отсутствии необходимости в изменении дозы статина) – 490 руб. в год. Расчеты выполнены без учета возможных скидок, предоставляемых при регулярном использовании услуг лаборатории.
Достижение целевого значения ЛПНП уже при первом назначении статина возможно при выборе адекватной дозы препарата. Адекватность дозы определяется тем, на сколько процентов нужно снизить ЛПНП от исходного уровня. Необходимые дозировки представлены в Таблице 3:
Принимать ли статины после того, как холестерин и ЛПНП снизились? Можно ли отменить статины если холестерин нормализовался?
Это один из самых частых вопросов, которые задают те, кто начал лечение статинами.
Нужно понимать, что статины корректируют содержание липопротеинов крови, устраняя их атерогенное влияние, но они не лечат те нарушения обмена веществ, которые привели к изменению липидограммы.
Поэтому снижение ЛПНП — это результат действия статинов, который закончится, если будет прекращен их прием. Лечение статинами — пожизненное. Это нужно понять и принять.
Однако если вы принимаете статины для первичной профилактики и при этом хорошо поработали над изменением образа жизни: снизили вес до нормального индекса массы тела, придерживаетесь здоровой диеты, поддерживаете уровень ежедневных физических нагрузок не менее минимально достаточного (желательно существенно более), бросили курить, имеете стабильно нормальное артериальное давление, уменьшили потребление алкоголя, то провести тест на действенность этих естественных факторов борьбы с атеросклерозом можно.
Отмените статины на 4 недели. Через этот срок сдайте кровь для определения показателей, указанных выше. Если уровень атерогенных липопротеидов действительно нормализовался, то вас можно поздравить. Повторите анализы через полгода, а затем повторяйте ежегодно. При нормальных показателях, просто придерживайтесь нового образа жизни.Если же липопротеиды крови вновь повысились — вернитесь к приему статинов и больше не экспериментируйте.
По материалам ESC/EAS Guidelines for the management of dyslipidemias, 2016.
Снижение холестерина без статинов: диета, упражнения и народные методы
Холестерин является необходимым элементом, который помогает функционировать нашему организму. Но повышение холестерина — это достаточно серьезный симптом, который может привести к развитию атеросклероза, а также его серьезных последствий — инфаркту и инсульту. Для того, чтобы организм работал как часы, необходимо снижение холестерина без статинов или при помощи медикаментозной терапии.
Холестерин является неотъемлемой частью метаболизма. Егоупотребление в пищу и синтез в организме — это норма. Ряд факторов можетвызвать сбои в отлаженном механизме синтеза и контроля холестерина, что, витоге, приводит к его повышению. Избыток уровня холестерина вызываетобразование атеросклеротических бляшек и развитие атеросклероза.
К ряду факторов, которые могут вызвать повышение холестеринаотносят:
— неправильное питание.
В частности, в статье «Топ — 8 продуктов, вызывающих повышение холестерина», вы можете подробно узнать о том, как именно неправильное питание влияет на синтез этого элемента и к чему приводит переизбыток холестерина.
— нарушение обмена веществ
— избыточный вес
— курение
— отсутствие физических нагрузок
— сопутствующие сердечно-сосудистые заболевания.
Почему снижение холестерина без статинов может бытьактуально?
Несомненно, снижение уровня холестерина при помощи статинов и других групп лекарственных препаратов (фенофибраты, эзетемиб) является оптимальным.Почему?
1. Статины существенно влияют на прогноз, в значительнойстепени снижая риск развития инфарктов и ишемических инсультов.
2. Плюс ко всему, достичь целевых цифр уровня холестерина илипопротеидов низкой плотности на терапии статинами можно максимально быстро.
3. Терапия статинами не требует значительных усилий состороны пациента — просто необходимо пить ежедневно таблетки и все.
Но существует ряд ситуаций, когда снижение холестерина безстатинов является скорее плюсом, чем минусом.
Во- первых, при длительной терапии статинами (а она обычнопроводится длительно, также, как и антигипертензивная терапия) развивается рядпобочных эффектов.
В частности, это могут быть миалгии, мышечная слабость,тремор конечностей, диабет, онкологи. Такие побочные эффекты проявляются оченьредко, но, тем не менее, они могут быть.
И, в случае их возникновения, врачвынужден приостановить медикаментозную терапию.
Во-вторых, у статинов существует ряд противопоказаний, прикоторых принимать их не рекомендуется. В частности, это непереносимостьстатинов в принципе, нарушение функции печени и печеночная недостаточность,цирроз, беременность и лактация.В таких случаях врачам приходится искать альтернативныеметоды снижения уровня холестерина, либо рекомендовать препараты с точкизрения, когда польза от назначения превышает риски.
Среди способов снижения холестерина, как уже говорилось,выделяют всего два: медикаментозный (статины, фенофибрат, эзетемиб) инемедикаментозный.
К последнему способу, то есть в случае снижение плохого холестерина без статинов, относят ряд методов. А именно:
Диета при повышенном холестерине
Как известно, нормальным уровнем холестерина считают максимум5,2 ммоль и меньше. В случае превышения этой границы речь идет уже о повышенномуровне холестерина. Именно тогда рекомендуют принимать меры по снижению егоуровня. В частности, пациенту назначается специальная диета.
Основным принципом диеты является снижение потребления спищей насыщенных жиров. Ежедневная потребность человека в холестерине равна1000 мг или 1 грамму. При этом 80% холестерина наш организм способен синтезироватьсамостоятельно.
И только 20 % холестерина поступают к нам извне с пищей. Вчастности, нужно понимать, что фрукты, овощи, зерновые культуры не содержатхолестерина совсем.
В то время как продукты животного происхождения, а именномолочные продукты и мясо — являются его основными источниками.
К основным принципам питания следует отнести:
1. Дробно питание — это значит, что пищу рекомендуетсяпринимать небольшими порциями, но достаточно часто. Идеальной кратностью приемапищи будет являться 5- 6 приемов за день.
2. Необходимо ограничить потребление животных жиров. Максимумхолестерина как раз- таки содержится в жирном мясе, а именно свинине иговядине. Альтернативой им может стать курятина, индейка, кролик. Такжедостаточно большое количество животного жира содержат субпродукты (печень,мозги, легкие) и переработанные мясные продукты (колбасы, мясные консервы,сосиски и прочее).
3. Ограничение употребления в пищу соли. Данный пункт обязателен и при гипертонии. Нужно помнить, что суточная норма потребления соли 5 граммов.
Но это уже с учетом скрытой соли, которую вы употребляете вместе с покупными продуктами. Обратите внимание, как много соли содержится в приобретаемом вами в пищу хлебе.
Старайтесь ограничивать ее употребление до минимума. Соль вызывает отеки и застой жидкости в организме.
4. Отказ от алкоголя. Алкоголь очень негативно влияет наобмен веществ. Он значительно замедляет обменные процессы в организме, чтоприводит к значительным нарушениям. Плюс ко всему, алкоголь — это пустыекалории, которые не приносят никакой пользы нашему телу и вызывают лишь наборлишнего веса.
5. Не смотря на то, что употребление яиц в пищу уже давно«реабилитировано», и польза от их употребления гораздо превышает наносимыйвред, для людей с повышенным уровнем холестерина и сердечно-сосудистымизаболеваниями диетологи рекомендуют ограничить прием в пищу яиц до одного —двух в день.
6. Необходимо помнить, что огромное количество скрытого холестерина и транс-жиров содержится в выпечке, промышленных кондитерских изделиях, не говоря уже о фастфуде. Рекомендуется избегать их употребление в пищу. Внимательно читайте состав того продукта, который планируете приобрести.7. Необходимо употреблять в пищу большое количествоклетчатки. Клетчатка помогает нормализовать обмен веществ и препятствуетвсасыванию избытка холестерина в желудочно-кишечном тракте. Как увеличить врационе количество клетчатки? Необходимо употреблять в пищу как можно большефруктов и овощей.
8. Молочные продукты. Если вы относитесь к любителям сливок ижирной сметаны, то вам придется туго. Но нужно понимать, что жирные молочныепродукты также являются источником холестерина. В идеале лучше перейти намаложирные продукты, это нежирные йогурты, обезжиренный творог и прочее.
9. Изучите информацию по насыщенным кислотам и Омега-3 (об этом есть очень интересная и познавательная статья «Омега 3 кислоты при гипертонии»).
Придерживаясь этих правил, вы без труда сможете добиться снижение холестерина без статинов. Особенно если к правильному питанию добавите физическую нагрузку.
Спорт как способ снижение холестерина без статинов
При повышении уровня холестерина добавить к своемуежедневному расписанию физические нагрузки — это одно из основных правил успехав борьбе с атеросклерозом.
Физические упражнения помогут вам прийти в тонус иснизить лишний вес.
Тренировки способствуют улучшению обмена веществ, чтоположительно отразится на вашем здоровье, плюс ко всему это поможет вывести изорганизма излишки накопившегося холестерина.
Посмотрите это видео. Всего пять минут ежедневных упражненийпомогут привести ваши сосуды в порядок
Если вам больше по душе активные виды спорта, то вы можетеподобрать себе подходящий.: бег, теннис, плаванье, скандинавская ходьба — всеэти виды спорта являются достаточно щадящими для организма при правильномподходе.
Отказ от курения как метод борьбы с атеросклерозом
О вреде курения сейчас не говорит только ленивый, но нужнопризнать, что эта привычка как считалась изначально очень вредной, так ипродолжает ею оставаться.
Курение быстро приводит к нарушению микроциркуляциикрови в организме. Негативное воздействие никотина на кровь и сосудыобщеизвестно.
Если вы страдаете сердечно — сосудистыми заболеваниями, то отказот курения — это ваша цель номер один.
Для оценки риска пациентов используется специальная шкаластратификации риска, или коротко — шкала SCORE. И кто бы мог подумать, что помимо уровня давления и уровняхолестерина значительным диагностическим параметром в ней является именнокурение. В зависимости от того курит пациент или нет, уровень его рискасмертности в течение ближайших 10 лет будет отличаться.
Для интереса можете ознакомиться с ней и найти в таблицесебя.
Шкала риска SCORE относится к одному из первейших показателей, по которым оценивается пациент с атеросклерозом. Так же это говорит о том, что параметры этой шкалы вариативны.
Изменение любого из параметров в лучшую сторону приводит к значительному снижению риска. Таким образом отказ от курения станет вашим первым шагом к долголетию и здоровому будущему.
Снижение холестерина без статинов без отказа от курения будет не столь существенным.
7 легких народных методов для снижение холестерина без статинов
Для ярых противников таблеток или просто для тех, кому онипротивопоказаны есть ряд народных средств, которые также могут помочь снизитьуровень холестерина.
1. Рябина
Ягоды рябины известны своими полезными свойствами уже давно.Ягоды заготавливают зрелыми и хорошо высушивают для того, чтобы из них можнобыло приготовить отвар. Для приготовления отвара берут одну столовую ложку ягодрябины и заваривают 1,5 стаканами кипятка. Принимают по половинке стакана трираза в день.
2. Еще одна ягода также положительно влияет на уровеньхолестерина в крови и является достаточно распространенной. Плоды и листьячерной смородины послужат отличной основой для настоя.
Листья черной смородинызаготавливают во время цветения весной, а плоды срывают уже летом, когда онипоспели, и подвяливают на солнце или в печи. Готовят отвар плодов из расчета на2 ложки сырья на 1 стакан кипятка.Эту порцию разбивают на три приема в течениедня.
Настой из листьев готовится так: берут 2-3 столовые ложкисушеных листьев черной смородины и заливают двумя стаканами горячей воды.Принимают настой разделив на три приема в течение дня.
3. Примерно таким же методом готовится настой листьевежевики. Они также заготавливаются с весны во время цветения. Настой готовитсяиз расчета 1,5 столовых ложки измельченных листьев на стакан воды. Готовуюпорцию делят на три приема и употребляют пред приемом пищи.
4. Липовый цвет — достаточно распространен, его можно легконайти в аптеке или засушить самим во время цветения в июне. Соцветия нужновыбирать цельные, не порченные. Сбор вести в солнечную сухую погоду. Настойготовится из расчета 1 чайная ложка липового цвета на стакан кипятка. Этотнапиток достаточно безопасен. Употреблять его следует также трижды в день.
5. Шиповник — это кладезь витаминов и полезных веществ. Егоплоды очень часто рекомендуют при различных сердечно-сосудистых заболеваниях,при авитаминозе, слабом иммунитете и в период простуд. Плоды шиповника можнокупит в любой аптеке. Есть цельные и измельченные плоды.
Можете брать любые-какие вам нравятся, но для приготовления отвара сами плоды нужно очистить отворсинок и все равно измельчить. Отвар готовится из расчета две столовые ложкиплодов на стакан кипятка, затем необходимо прокипятить отвар в течение 15- 20минут, после чего настаивать в течение 4-5 часов (а в идеале сутки). Отварперед употреблением обязательно процедить.
Ягоды шиповника помогут очиститькровь от излишков холестерина и улучшить тонус всего организма.
6.Семена льна уже давно доказали свою целительную силу примногих заболеваниях. Сейчас можно встретить в продаже достаточно многопродуктов с добавлением семян льна.
В частности, его добавляют в хлебобулочныеизделия, в продаже есть льняные каши и кисели, даже появились йогурты сдобавлением семян льна.Употребление перемолотых или цельных семян в любом,удобном для вас виде, по одной чайной ложке в сутки поможет вам очиститьорганизм от избытка холестерина и поддерживать желудочно-кишечный тракт впорядке.
7. Тыква также является кладезем витаминов и поможет вашемуорганизм избавиться от лишнего. Мякоть тыквы в сезон — это отличный продукт длярасширения вашего рациона.
Ее можно запекать, готовить каши и супы — в любомслучае тыква может вам не только внести в ваш рацион разнообразие, но иобогатит организм массой полезных веществ. Семена тыквы можно употреблятькруглый год.
Они, как и семена льна, отлично очищают организм и помогаютбороться с излишками холестерина.
Подойдите к своей проблеме без страха. Проконсультируйтесь сврачом и дерзайте. В любом случае изменение вашего рациона в лучшую сторону,добавление легких физических нагрузок и отказ от курения сделают вашу жизньгораздо ярче.
Как прекратить пить статины
Можно бросить пить статины без последствий или нет, интересует всех, кто столкнулся с необходимостью в приеме этих препаратов. Распространено мнение, что если начал их принимать, то это уже на всю жизнь.
Длительность курса статинов
Эти медикаменты назначают, когда показатели холестерина существенно превышают норму, а диета не помогает исправить ситуацию. Они блокируют выработку ферментов, отвечающих за синтез органического соединения, и таким образом снижают его.
Но увидеть результаты можно не сразу. Первые положительные изменения наблюдаются через 3-4 недели после начала терапии. В дальнейшем активное вещество будет накапливаться в организме и обмен липидов нормализуется.
Но длительность лечения должна составлять не менее года. После этого врач может отменить статины. Отказываются от них и подбирают другие варианты лечения и при развитии серьезных побочных эффектов.
Как правильно прекращать прием статинов
Статины применяют в качестве лечебного или профилактического средства для снижения риска инфаркта или инсульта. Но они иногда вызывают побочные реакции, способные свести на нет всю пользу.
С осторожностью терапию этими лекарствами назначают людям, страдающим болезнями почек, печени и органов зрения. Это также касается пожилых пациентов с сахарным диабетом.
Если холестерин пришел в норму, то можно прекращать прием статинов. Так как при лечении активные вещества накопились в организме, то эффект на некоторое время сохранится. Но постепенно показатели опять начнут повышаться. Чтобы этого избежать, следует соблюдать диету, увеличить двигательную активность, употреблять омега-3.
Последствия самостоятельной отмены статинов
Решение об отмене препарата должен принимать лечащий врач на основании результатов обследования. Его употребление также прекращают, если уровень ферментов печени превышает норму в три раза.
Были проведены исследования, которые доказали, что отказ от приема лекарств без разрешения приводит к повышению риска развития инсульта, инфаркта и летального исхода.
Но длительное применение медикаментов приводит к желудочным расстройствам, аллергическим реакциям, поражениям мышечной ткани, повышению риска развития сахарного диабета.Поэтому статины не стоит считать панацеей от всех бед. Их назначение и отмену нужно осуществлять, взвесив все плюсы и минусы, оценив возможные риски.
Заключение
Статины являются препаратами, которые назначают в первую очередь тогда, когда показатели холестерина превышают норму. Но употреблять их нужно под присмотром врача, так как существует риск побочных реакций.
Курс лечения длительный и составляет в большинстве случаев 1-2 года. После этого препарат отменяют, но пациенту необходимо регулярно сдавать кровь на анализ, чтобы контролировать показатели холестерина.
При этом больной должен продолжать соблюдать диету и больше двигаться, также полезно употреблять омега-3.
При высоком уровне холестерина пациентам приходится прибегать к лечению лекарственными препаратами. Некоторые из них при гиперхолестеринемии имеют определенные особенности. Поэтому не только их назначение, но и отмену осуществляет только лечащий врач.
Что такое статины
Данные лекарственные препараты назначают при гиперхолестеринемии – повышенном холестеролового уровне. Его высокие значения вызывают риск развития атеросклероза – заболевания сосудов, при котором они забиваются холестериновыми отложениями (бляшками, тромбами), и увеличивается опасность возникновения инфаркта или инсульта.
https://www.youtube.com/watch?v=gTCJmOegKaE
Когда уровень холестерина не удается понизить при помощи коррекции питания и изменения образа жизни, назначают лекарства. Лучшими и наиболее эффективными из них являются статиновые препараты.
Они блокируют выработку фермента, отвечающего за синтезирование холестерола печенью. Практически весь холестерин (80%) вырабатывается печенью, и только 20% поступает в организм с продуктами питания. Статины блокируют выработку холестерола, поэтому количество липопротеинов низкой плотности снижается.
Не весь холестерин вызывает атеросклероз.
Общий холестерол имеет несколько фракций:
- ЛПВП – липопротеины высокой плотности, это «хороший» холестерин, который продуцирует основные половые гормоны и участвует в создании новых клеток;
- ЛПОНП – липопротеины очень низкой плотности, это «плохой холестерин», который делится на подвиды;
- ЛПНП – липопротеины низкой плотности, входят в состав предыдущей группы и имеют высокий индекс атерогенности;
- Триглицериды – также входят в состав ЛПОНП и способны в большом количестве вызывать атеросклероз.
Действие этих лекарств направлено на то, чтобы повысить липопротеины высокой плотности, при этом понизив содержание липопротеинов низкой плотности, за счет угнетения ферментов печени, которые их вырабатывают.
Они обладают следующими свойствами:
- Понижают ЛПНП из-за угнетения процессов выработки холестерола в печени;
- Уменьшают липопротеины низкой плотности у пациентов с отягощенным семейным анамнезом, имеющих наследственную гиперхолестеринемию;
- Понижают общий холестерол на 35-50 %, а отдельные его атерогенные фракции – на 45-65%;
- Увеличивают ЛПВП;
- Уменьшают развитие ишемических болезней сердца, инфарктов и стенокардии;
- Не оказывают канцерогенного и мутагенного действия на организм.
Эти препараты имеют следующие фармакологические названия:
- Правастатин;
- Розувастатин;
- Флувастатин;
- Питавастатин;
- Симвастатин;
- Аторвастатин.
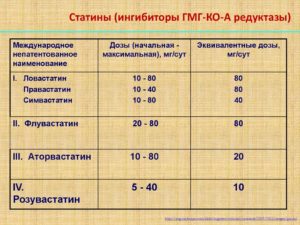
Классификация статинов представлена в следующей таблице.
Механизм направленного действия статинов
Статины изменяют состояние липопротеинов в крови на биохимическом уровне. Попадая в организм, они блокируют выработку основного фермента печени, который отвечает за продуцирование холестерола.
Статины являются панацеей для пациентов с наследственной гипрехолестеринемией, так как иные лекарства в этом случае не работают.
Также препараты группы статинов оказывают положительное действие на:
- Предупреждение ишемий;
- Профилактику инфаркта;
- Препятствуют развитию атеросклероза.
За счет того, что они повышают ЛПВП, уменьшается количество ЛПНП. Это происходит следующим образом.
Липопротеины высокой плотности, помимо участия в формировании клеток и выработке половых гормонов, выполняют и еще одну полезную функцию.
Они собирают весь остаточный, излишний холестерол по всему организму, и, словно транспорт, доставляют его обратно в печень.
Делается это для того, чтобы в процессе образования желчи, печень утилизировала все излишки холестерина, и вывела его вместе с желчью из организма.
Назначения препаратов группы статинов может делать только лечащий врач. На основе липидограммы, анализа на содержание общего холестерола и всех его фракций, доктор выбирает необходимое лекарство и подбирает дозировку.Нельзя пить препараты этой группы самостоятельно, так как вместо пользы можно причинить вред здоровью. На протяжении всего лечения отслеживается динамика снижения холестерола, на основании которой врач либо продолжает лечение, либо постепенно отменяет препараты.
Показания и противопоказания к применению
Лечение статинами показано следующим пациентам:
- С ишемической болезнью сердца;
- С гиперхолестеринемией;
- С риском возникновения инфаркта;
- С атеросклерозом;
- С артериальной гипертонией;
- После инсульта и для его предупреждения;
- С кардиосклерозом после инфаркта;
- В постоперационный период на крупных сосудах или венах.
Как правильно бросить пить статины без последствий

О необходимости статинов говорят в том случае, если у человека уровень холестерина составляет 6,5 ммоль/литр и выше.
Но даже при таких показателях сначала следует перебороть себя и начать вести правильный образ жизни — отказаться от вредных привычек (в первую очередь, от употребления чрезмерно жирных блюд), заняться спортом и сесть на специальную диету.
Если эти методы были опробованы в течение полугода и не дали требуемого результата, то можно переходить на медикаментозную терапию.
Некоторые врачи назначают статины и при меньшем уровне холестерина.
Это целесообразно, если у пациента диагностированы:
- очень серьезные сбои в обмене жиров (дислипидемия);
- изменения на внутренних стенках сосудов, вызванные атеросклерозом;
- инсульт, инфаркт миокарда и другие нарушения в функционировании сердечно-сосудистой системы, перенесенные в последние несколько месяцев;
- генетическая предрасположенность к гиперхолестеринемии.
Помните, что даже слабые статины могут сильно навредить здоровью. Ни при каких обстоятельствах не занимайтесь самолечением.
Какие из статинов более эффективны и безопасны?
При адекватно назначенной терапии, побочные эффекты статинов проявляют себя крайне редко, до 3% от общего числа пациентов. Преимущественно в их число входят люди, которые принимают гиполипидемические препараты более трех-пяти лет. Сюда можно отнести и пациентов, превышающих рекомендуемую дозу лекарства.
При самолечении легко ошибиться не только с количеством препарата, но и с его выбором.
Необходимо учитывать много факторов, таких как пол, возраст, сопутствующие заболевания, совместимость с другими препаратами и прочими.
Простой обыватель не владеет нужной информацией, поэтому риск побочных эффектов резко возрастает до 10-14%. Поэтому статин-терапию необходимо всегда проводить под наблюдением грамотного специалиста.
Симптомы передозировки статинов идентичны с клинической картиной интоксикации:
- проблемы в работе ЖКТ (нарушения стула, отсутствие аппетита, тошнота, рвота, вздутие и боли в области живота);
- обострение панкреатита, желтушность внешних покровов;
- дисфункция почек (усиленное мочеиспускание и потоотделение);
- высыпание на коже в виде крапивницы, опухание тела, зуд;
- слабость, головные боли, ослабление зрительной функции.
Одновременно с выведением из организма липопротеидов низкой плотности, статины оказывают на организм и разрушающее влияние.
Проявляется это в блокировании выработки коэнзимов Q10, — белковых катализаторов, играющих важную роль в энергообеспечении человеческого организма.
Это вещество незаменимое звено во многих жизненноважных биохимических процессах, имеет антиоксидантное действие и служит защитой для сердечно-сосудистой, иммунной и других систем.
Поэтому недостаточная выработка коэнзимов Q10 приводит к следующим последствиям:
- появление аритмии, скачки давления;
- носовые кровотечения в результате резкого уменьшения тромбоцитов в кровяном русле;
- эректильная дисфункция;
- отеки в периферических частях тела;
- болезненные ощущения в конечностях;
- обострение уже имеющихся суставных заболеваний (артритов, артрозов);
- неприятные ощущения в области поясницы;
- постепенное атрофирование мышечной ткани.
Очень редко, до 1%, встречаются такие осложнения, как падение слуха, ослабление вкусовых ощущений, фотосенсибилизация, развитие депрессии, нарушений мозговой деятельности, нервной системы.
У пациентов с сахарным диабетом неконтролируемый прием статинов может вызвать резкое повышение уровня гликемии, — до 2 ммоль/литр, что значительно затруднит контроль над состоянием больного.
Статины подразделяются в зависимости от того, когда они были изобретены и подразумевают четыре поколения, каждое последующее из них еще более высокотехнологично в процессе производства и имеет более выраженный эффект. Данное вещество позволяет добиться высокой терапевтической эффективности. Поэтому данные препараты довольно часто назначают пациентам с высоким уровнем холестерина в крови.
Чтобы рассмотреть более детально все эти препараты, приведем несколько примеров. Делятся средства, в зависимости от поколения.
1-го поколения
Статины данного поколения в основном это – гиполипидемеский препарат. В их состав входят натуральные или полусинтетические действующие вещества. Например – ловастатин, привастатин, симвастатин. Статины очень эффективны при снижении уровня плохого холестерина. Также известно их препятствие дальнейшего эндогенного синтеза.
Есть статины, которые хорошо всасываются и воспринимаются организмом.
Главным преимуществом таких средств считается доступная стоимость и хорошая доказательная база, которая показала, что препарат действительно улучшает состояние сосудов, предотвращая развитие атеросклероза.
Высокую дозировку препарата – выше сорока миллиграмм назначают только врачи и нечасто, лишь в редких случаях, когда низкие дозировки не дают терапевтического эффекта.
По инструкции препарат нужно принимать раз в сутки, начиная с дозировки в 10-20 миллиграмм с едой. Средство хорошо всасывается и дает хороший результат. Средства первого поколения имеют действующее вещество ловастатин.
| Наименование | Производитель | Дозировка, шт./мг | Цена, руб. |
| Кардиостатин (Cardiostatin) | Хемофарм (Hemofarm), Сербия | 30/20,40 | 215–380 |
| Холетар (Choletar) | КРКА (KRKA), Словения | 20/20,40 | 290–395 |
| Наименование | Производитель | Дозировка, шт./мг | Цена, руб. |
| Правастатин (Pravastatin) | Валента Фармацевтика, Россия | 30/10,20 | 105–250 |
| Липостат (Lipostat) | Бристол-Майерс (BMS), США | 14/10,20 | 140–195 |
| Наименование | Производитель | Дозировка, шт/мг | Цена, руб. |
| Вазилип (Vasilip) | КРКА (KRKA), Словения | 28/10,20,40 | 180–435 |
| Симвагексал (Simvahexal) | Сандоз (Sandoz), Германия | 30/10,20,40 | 232–476 |
| Симвастатин (Simvastatin) | Озон (Ozon), Россия | 30/10,20,40 | 33–116 |
| Зокор (Zocor) | МСД (MSD), США | 28/10,20 | 174–364 |
2-го поколения
Группа лекарственных средств, призванных снижать уровень холестерола в крови, получила название статинов. Первое поколение препаратов было выпущено американской компанией Merck Sharp and Dohme. Однако оказалось, что они имеют важные побочные эффекты. На смену пришли статины 2-го поколения. Все они представляют собой 100%-но синтетические препараты, основа которых флувастатин.
Фармакологическое действие статинов 2-го поколения основано на стимуляции выработки высокоплотных липопротеидов (ЛПВП). Происходит уменьшения в крови «вредного» холестерина благодаря снижению концентрации низкоплотных липопротеидов (ЛПНП) и триглицеридов в ответ на прием препарата.
Преимуществом статинов 2-го поколения является их высокая усвояемость организмом. Это существенно уменьшает риск проявления и усиления побочных эффектов. Статины 2-го поколения могут назначаться пациентам, перенесших трансплантацию органов или цитостатическую терапию, а также детям с врожденной гиперхолестеринемией (с 10 лет).
Недостатком препаратов является их слабое действие, из-за чего приходится принимать увеличенные дозы вещества. Это создает непомерную нагрузку на организм. Подтверждение этому можно увидеть в инструкции препарата, где уже на первых этапах приема предписываются высокие дозы – от 40 до 80 мг/сутки одноразовым приемом в вечернее время.
Статины 2-го поколения
| Название | Дозировка, мг | Количество, шт |
| Лескол | 20, 40 | 28 |
| Лескол XL | 80 | 28 |
3-го поколения
Статины 3-го поколения принесли с собой новые возможности для пациентов и медиков. В основе их изготовления лежит аторвастатин, — вещество, синтезированное полностью искусственным путем. По сравнению с более ранними поколениями, новейшие статины универсальны, — дают устойчивый эффект в любой возрастной категории, в том числе и у пациентов старшего возраста.
Фармакологическое действие аторвастатина заключается в его способности связываться с ГМГ-КоА-редуктазой, — первого в длинной цепи вещества, с которого начинается синтез стероидов, в том числе и холестерола. Эффективность статинов 3-го поколения не раз была подтверждена дорогостоящими клиническими исследованиями.
По сравнению со всеми остальными, более ранними статин-препаратами, третье поколение имеет ряд существенных преимуществ:
- малая разовая доза (от 10 мг), благодаря чему не создается нагрузка на внутренние органы и, в первую очередь, на печень;
- широкий диапазон первичного количества (до 80 мг)
- лечение препаратом проходит один раз на протяжении дня, не зависимо от времени суток, употребления пищи;
- не вступает в противоречие с другими фармпрепаратами, предписанными терапией людям с вторичной гиперхолестеринемией;
- подходит практически всем;
- соответствие цены и качества.
Недостатки препарата могут проявлять себя при длительном приеме больших дозировок в виде нежелательных эффектов. Проявляются они, главным образом, со стороны печени, как и у статинов предшествующих поколений.
Статины 3-го поколения
| Название | Диапазон дозировок, мг/количество в упаковке, шт. |
| Аторвастин | от 10 до 80/30 |
| Липримар | от 10 до 80/30 |
| Аторис | от 10 до 40/30 |
| Торвакард | от 10 до 40/30 |
4-го поколения
Статины последнего, IV поколения – это новейшие фармпрепараты, которые обладают наиболее высокой эффективностью и безопасностью среди гиполипидемических средств. Они представлены розувастатином и питавастатином. Препараты новейшего поколения показывают высокие результаты даже у больных с резистентностью к другим средствам для снижения ХС.
Эффективность их действия значительно превосходит все предыдущие поколения статинов.
Проведенные исследования показали сильное падение уровня «плохого» холестерола (на 47-52%) в результате приема пациентами статинов IV поколения, а также значительное увеличение антиатеросклеротических фракций.
Несомненным достоинством препаратов является то, что такие высокие результаты могут быть достигнуты небольшими дозами.Одно из важных преимуществ статинов новейшего поколения – их безопасность, незначительное количество противопоказаний и минимальный риск появления нежелательных эффектов. В отличие от других гиполипидемических средств они не нарушают регуляцию углеводного обмена и не вызывают колебания уровня гликемии.
Вред от лечения препаратами IV поколения случается очень редко. Для получения максимального, устойчивого эффекта терапия статинами зачастую длится очень долго, порою пожизненно.
Случается, что длительный прием препаратов негативно отражается на состоянии почек тех пациентов, которые страдают какой-либо патологией этого парного органа.
Однозначно, статины опасны для больных, находящихся на диализе.
Инструкция статинов IV поколения предписывает постепенное привыкание организма к новому веществу. Прием препаратов в первые дни должен проходить: питавастатина – 1,0 мг/день; розувастатина – 5,0 -10,0 мг/день.
Противопоказания к приему
Статины – это фармпрепараты для предупреждения и лечения атеросклероза, вызванного высоким содержанием в крови липопротеидов низкой плотности (ЛПНП). Начали использоваться со второй половины двадцатого века. С тех пор претерпели множество изменений, стали более эффективными и безопасными для здоровья человека.
Но все же небольшое количество побочных эффектов у этих препаратов есть:
- тяжелые патологии внутренних органов, — печени, почек, щитовидки;
- аллергическая реакция на один из компонентов;
- врожденная дисфункция опорно-мышечного аппарата;
- возраст до 18-ти лет;
- период вынашивания и кормления ребенка.
Есть ситуации, в которых прием статинов не рекомендуется вполне здоровым людям. Существует риск непредвиденного развития обстоятельств, поэтому от приема препаратов лучше временно воздержаться.
Итак, статины нежелательно принимать при следующих условиях:
- женщины репродуктивного возраста ведут активную половую жизнь без надежных противозачаточных средств;
- у пациента гормональный дисбаланс, ведет прием гормональных средств;
- больной имеет серьезные эндокринные нарушения;
- одновременный прием с макролидами (антибиотики), противогрибковыми средствами, цитостатиками, ниацином, фибратами.
Такие противопоказания не входят в разряд абсолютных, но в этих ситуациях медики крайне редко назначают статин-терапию. А если это и происходит, наблюдают за пациентом с особой тщательностью, стараясь вовремя предугадать нежелательное развитие событий.
Совмещать статины с алкоголем, даже слабым, категорически запрещено. Их сочетание губительно воздействует на клетки печени, подвергая их токсическому поражению. При благоприятном исходе это лишь приведет к появлению побочных эффектов статин-терапии. Но чаще происходит гибель гепатоцитов и замена их соединительной тканью, в результате развивается цирроз или некроз печени.
Начиная принимать препарат, вы не будете чувствовать изменений в вашем организме и самочувствии в целом, но эффект снижения холестерина появится уже спустя пару недель после начала курса.
По истечении месяца регулярного приема препарата, данный эффект достигнет своего пика и будет удерживаться на нем в дальнейшем, а вот сколько потребуется принимать препарат уже после стабилизации уровня холестерина – зависит от назначения вашего лечащего врача.
Как правило, курс статинов рассчитан на длительное время. Иногда это могут быть несколько месяцев, а порой его длительность может доходить и до нескольких лет. В особо тяжелых случаях или при врожденных отклонениях выработки холестерина, прием препарата может назначаться на неограниченный срок.
