Эпизоды АВ-блокады 2 ст. 2 типа
Ав блокада 2 степени: в чем ее особенности, диагностика и лечение
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: baranova@cardioplanet.ru
При преходящей АВ блокаде 2 степени частично нарушается проводимость электрического импульса от предсердий к желудочкам.
Атриовентрикулярная блокада иногда протекает без видимых симптомов, может сопровождаться слабостью, головокружением, стенокардией, в некоторых случаях потерей сознания.
АВ узел является частью проводящей системы сердца, который обеспечивает последовательное сокращение предсердий и желудочков. При поражении АВ узла электрический импульс замедляется или не поступает вовсе и, как следствие, наступает сбой в работе органа.
Причины и степень заболевания
Атриовентрикулярная блокада 2 степени может наблюдаться и у здоровых тренированных людей. Такое состояние развивается во время покоя и проходит при физических нагрузках. Наиболее подвержены данной патологии лица пожилого возраста и люди, имеющие органические заболевания сердца:
- ишемическую болезнь;
- инфаркт миокарда;
- порок сердца;
- миокардит;
- опухоль сердца.
Иногда заболевание развивается на фоне передозировки лекарственных препаратов, реже встречается врожденная патология. Причиной атриовентрикулярной блокады могут стать хирургические вмешательства: введение катетера в правые отделы сердца, протезирование клапанов, пластика органа. Заболевания эндокринной системы и инфекционные болезни способствуют развитию блокады 2 степени.
В медицине атриовентрикулярные блокады разделяются на 3 степени. Клиническая картина на 1 стадии заболевания не имеет выраженных симптомов. В данном случае происходит замедление прохождения импульсов на участке органа.
Для 2 степени характерно замедление и частичное прохождение синусовых импульсов, как следствие, желудочки не получают сигнала и не возбуждаются. В зависимости от степени потери импульсов различают несколько вариантов блокады 2 степени:
- Мобитц 1 — характерен постепенным удлинением интервала P-Q, где соотношение зубцов Р и QRS комплексов составляет 3:2, 4:3, 5:4, 6:5 и т.д.
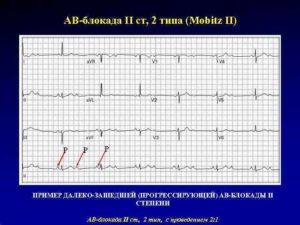
- Другой вариант — Мобитц 2 — характеризуется неполной блокадой с постоянным интервалом P-Q. После одного или двух импульсов проводимость системы ухудшается, и третий сигнал уже не поступает.
- 3 вариант подразумевает высокую степень блокады 3:1, 2:1. При диагностике на электрокардиограмме выпадает каждый второй не проходящий импульс. Такое состояние приводит пациента к замедлению ритма сердца и брадикардии.
АВ блокада (степень 2) с дальнейшим ухудшением состояния приводит к полной блокировке, когда ни один импульс не проходит к желудочкам. Такое состояние характерно для 3 степени заболевания.
Симптомы и лечение
Симптомы патологии развиваются на фоне редкого сердцебиения и нарушения кровообращения. Из-за недостаточного кровотока мозга возникает головокруженияе, пациент может потерять сознание на некоторое время. Больной ощущает редкие мощные толчки в груди, замедляется пульс.
При оценке состояния пациента специалист выясняет, были ли у него ранее перенесенные инфаркты, сердечно-сосудистые заболевания, список принимаемых лекарственных препаратов.
Основным методом исследований является электрокардиография, которая позволяет уловить и графически воспроизвести работу сердечной системы.Суточный мониторинг по Холтеру позволяет оценить состояние пациента в покое и при небольших физических нагрузках.
Дополнительные исследования проводят с помощью эхокардиографии, мультиспиральной компьютерной кардиографии и магниторезонансной томографии.
Если АВ блокада (степень 2) возникла впервые, пациенту назначают курс медикаментозной терапии. Отменяют все лекарственные препараты, которые замедляют проводимость импульса.
Назначают средства, увеличивающие частоту сердечных сокращений и блокирующие влияние нервной системы на синусовый узел. К таким препаратам относятся: Атропин, Изадрин, Глюкагон и Преднизолон. В случаях хронического течения болезни дополнительно прописывают Беллоид, Коринфар.
Беременным и лицам, страдающим эпилепсией, рекомендуют Теопэк. Дозировка назначается врачом в зависимости от состояния пациента.
Длительная сердечная недостаточность способствует скоплению жидкости в организме. Для устранения застоев принимают диуретические средства Фуросемид, Гидрохлортиазид.
Тяжелая форма заболевания при АВ блокаде 2 степени типа Мобитц 2 требует радикального лечения. Для этой цели проводится операция по установке электрокардиостимулятора — прибора, контролирующего ритм и частоту сердечных сокращений. Показания к операции:
- клиническая картина состояния больного с частыми обмороками;
- АВ блокада (степень 2) типа Мобитц 2;
- приступ Морганьи-Адамса-Стокса;
- частота сердечных сокращений менее 40 ударов в минуту;
- сбои в сердце частотой более 3 секунд.
Современная медицина применяет новейшие приборы, которые работают по требованию: электроды выпускают импульсы лишь тогда, когда частота сердечных сокращений начинает падать.
Операция наносит минимальные повреждения и проводится под местным наркозом. После установки стимулятора у пациентов нормализуется пульс, пропадают болевые ощущения и улучшается самочувствие.
Больным необходимо соблюдать все предписания врача и посещать кардиолога. Длительность работы прибора составляет 7-10 лет.
Прогноз и профилактика заболевания
При хроническом течении патологии возможны серьезные осложнения. У больных развивается сердечная недостаточность, болезни почек, возникает аритмия и тахикардия, бывают случаи инфаркта миокарда.
Плохое кровоснабжение головного мозга приводит к головокружениям и обморокам, может являться нарушением интеллектуальной активности. Опасным для человека становится приступ Морганьи-Адамса-Стокса, симптомом которого является жар, бледность кожных покровов, тошнота и обморок.
В таких случаях больному необходима срочная помощь: массаж сердца, искусственное дыхание, вызов реанимации. Приступ может закончиться остановкой сердца и летальным исходом.
Профилактика заболевания заключается в своевременном лечении сердечных патологий, гипертонии, контроле уровня сахара в крови. Необходимо избегать стрессов и перенапряжений.При АВ блокадах второй степени запрещается:
- заниматься профессиональным спортом;
- подвергаться чрезмерным физическим нагрузкам;
- курить и употреблять алкоголь;
- после установки кардиостимулятора следует избегать электрических и электромагнитных полей, проведения физиотерапевтических процедур и травм в области груди.
Плановое прохождение электрокардиограммы поможет выявить заболевание на ранних стадиях и провести консервативное лечение, что поспособствует полному восстановлению человека и его возвращению к нормальному образу жизни.
Что такое АВ-блокада? Атриовентрикулярная блокада: причины, симптомы, диагностика и лечение
Атриовентрикулярная блокада – физиологическое нарушение передачи нервных импульсов посредством проводящей системы сердца от желудочков к предсердиям. Сложное на первый взгляд название происходит от латинских слов atrium и ventriculus, которые обозначают предсердие и желудочек соответственно.
О сердце, его строении и проводящей системе
Сердце человека, как и многих других живых существ, относящихся к млекопитающим, состоит из правой и левой частей, в каждой из которых есть предсердие и желудочек.
Кровь со всего организма, а именно с большого круга кровообращения, поступает сначала в правое предсердие, а затем и в правый желудочек, далее — по сосудам к легким.
Обогащенная кислородом кровь с малого круга кровообращения от легких течет в левое предсердие, из которого попадает в левый желудочек, а из него по аорте переносится к органам и тканям.
https://www.youtube.com/watch?v=q9sn3wKBYUg
Ток крови в сердце обеспечивает функционирование его проводящей системы. Именно благодаря ей происходит правильное биение сердца — своевременное сокращение предсердий и желудочков и течение крови по ним.
При нарушении в передаче нервных импульсов между предсердиями и желудочками последние сокращаются слишком медленно или несвоевременно — через большой промежуток времени после сокращения предсердий.
В результате этого изменяется сила тока крови, не происходит выброс ее в кровеносные сосуды в нужное время, отмечается падение давления и другие серьезные изменения в работе сердечно-сосудистой системы.
Чем опасна АВ-блокада?
Степень опасности атриовентрикулярной блокады зависит от ее выраженности.
Легкие формы нарушения проводимости могут протекать бессимптомно, средние – требовать выяснения причин и лечения для предотвращения сердечной недостаточности.
При полной блокаде может наступить мгновенная смерть от остановки сердечной деятельности. Именно поэтому нарушение нервной проводимости в сердце нельзя оставлять без внимания, даже если на данный момент нет тяжелых признаков болезни.
Классификация по степени АВ-блокад
АВ-блокада сердца бывает нескольких типов и подтипов.
По тяжести различают: АВ-блокаду первой степени, часто не сопровождающуюся какими-либо внешними нарушениями и во многих случаях являющуюся нормой, блокаду второй степени, подразделяющуюся, в свою очередь, на два подтипа: тип 1 (Мобитц 1, или блокада Венкебаха) и тип 2 (Мобитц 2), и блокаду третьей степени – полную остановку передачи нервных импульсов от предсердий желудочкам.
1-я степень АВ-блокады
АВ-блокада 1 степени может быть нормальным физиологическим явлением для молодых пациентов. Нередко диагностируется и у регулярно тренирующихся спортсменов, и у них также считается нормой.
При такой блокаде у человека обычно нет никаких заметных симптомов, указывающих на проблемы с сердцем. АВ-блокада 1 степени при отсутствии признаков заболевания, как правило, лечения не требует, однако оно может быть необходимым при наличии других отклонений в работе сердца.
Также в этом случае врачом могут быть назначены повторные ЭКГ, суточное ЭКГ-мониторирование и дополнительные исследования, например ЭхоКГ (ультразвуковое исследование сердца).
На электрокардиограмме атриовентрикулярная блокада 1 степени проявляется увеличением интервала между зубцами P и R , в то время как все зубцы P нормальны, и за ними всегда следуют QRS-комплексы.
2-я степень
АВ-блокада 2 степени бывает, как уже было описано выше, первого и второго типа. При течении по 1-му варианту (Мобитц 1) она может быть бессимптомной и не требующей лечения.
В этом случае физиологической основой возникновения блока обычно является проблема в предсердно-желудочковом узле. АВ-блокада второй степени по типу Мобитц 2 – обычно следствие патологии в нижней проводящей системе (Гиса-Пуркинье).
Как правило, протекает с явными симптомами и требует дополнительной диагностики и быстрого начала лечения для предотвращения развития полной блокады с остановкой сердца.
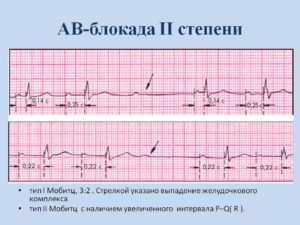
АВ-блокады на ЭКГ (второй степени 1 типа) характеризуются прогрессирующим увеличением интервала PR, после чего происходит выпадение QRS-комплекса и далее — восстановление близкого к нормальному ритма. Затем все повторяется.Эта периодичность названа периодикой Самойлова-Венкебаха.
Второй тип АВ-блокады со второй степенью на ЭКГ характеризуется постоянным или спонтанным выпадением QRS-комплекса, в то время как удлинения интервала PR, как при типе Мобитц 1, не происходит.
3-я степень
АВ-блокада 3 степени бывает врожденной и приобретенной. Характеризуется полным отсутствием импульсов, проходящих от предсердий к желудочкам, в связи с чем именуется полной блокадой.
Так как импульсы через предсердно-желудочковый сердечный узел не проводятся, для экстренной поддержки работы сердца активизируются водители ритма второго порядка, т. е. желудочек работает по собственному ритму, не связанному с ритмом предсердия.
Все это вызывает тяжелые нарушения в функционировании сердца и работе сердечно-сосудистой системы. Блокада третьей степени требует быстрого начала лечения, т. к. может привести к смерти пациента.
На ЭКГ блокада 3-ей степени выглядит так: полностью отсутствует связь между зубцами P и комплексами QRS. Они регистрируются в несоответствующее время и с разной частотой, т. е. выявляются два не связанных между собой ритма, один – предсердный, другой – желудочковый.
Причины возникновения АВ-блокады
Наиболее частыми причинами такого нарушения, как АВ-блокада, являются повышенный тонус блуждающего нерва у спортсменов, склероз и фиброз проводящей системы сердца, патология сердечных клапанов, миокардит, инфаркт миокарда, электролитные нарушения и применение некоторых лекарственных средств, например сердечных гликозидов («Дигоксин», «Коргликон», «Строфантин»), блокаторов кальциевых каналов («Амлодипин», «Верапамил», «Дилтиазем», «Нифедипин», «Циннаризин»), бета-блокаторов («Бисопролол», «Атенолол», «Карведилол»). Полная блокада может быть врожденной. Эта патология часто регистрируется у детей, матери которых страдают системной красной волчанкой. Еще одной причиной возникновения блокады третьей степени называют болезнь Лайма, или боррелиоз.
Симптомы АВ-блокады
Атриовентрикулярная блокада 1 степени, так же как и блокада 2 степени по первому типу, обычно не сопровождается какими-либо симптомами. Однако при блокаде по типу Моритц 1 в некоторых случаях наблюдаются головокружение и обмороки.
Второй тип второй степени проявляется этими же признаками, а также помутнением сознания, болями в сердце и ощущением его остановки, длительными обморочными состояниями. Симптомы полной атриовентрикулярной блокады – снижение частоты пульса, сильная слабость, кружение головы, потемнение в глазах, судороги, потеря сознания.
Также может наступить полная остановка деятельности сердца с летальным исходом.
Диагностика АВ-блокады
Диагностика атриовентрикулярной блокады проводится при помощи электрокардиографии. Нередко АВ-блокада 2 степени (так же как и 1-й) обнаруживается случайно при проведении ЭКГ без жалоб в процессе профилактического медосмотра.
В иных случаях диагностика осуществляется при наличии каких-либо симптомов, которые могут быть связаны с проблемами в проводящей нервные импульсы системе сердца, например при головокружении, слабости, потемнении в глазах, обмороках.
Если у пациента посредством ЭКГ диагностирована АВ-блокада, и есть показания к дальнейшему обследованию, врач-кардиолог обычно рекомендует суточное ЭКГ-мониторирование.
Проводится оно при помощи монитора Холтера, поэтому также нередко именуется холтеровским мониторированием.
В течение 24-х часов идет постоянная непрерывная запись ЭКГ, в то время как человек ведет привычный и свойственный ему образ жизни – двигается, принимает пищу, спит. Исследование неинвазивно и не доставляет практически никакого дискомфорта.
После окончания записи электрокардиограммы данные с монитора анализируются с выдачей соответствующего заключения. Плюс этого метода диагностики, по сравнению с обычной короткой записью ЭКГ, в том, что удается выяснить, с какой частотой случаются блокады, в какой период времени суток они фиксируются наиболее часто и при каком уровне активности пациента.
Лечение
Далеко не всегда атриовентрикулярная блокада первой степени, так же как и второй, требует врачебного вмешательства. При 1-ой в лечебных мероприятиях, как правило, нет необходимости. Также при 2-й по первому типу (Моритц 1) терапия обычно не осуществляется, хотя дополнительные исследования для выявления сопутствующих проблем с сердцем могут быть рекомендованы.
Лечение АВ-блокады необходимо при второй степени по типу Моритц 2, а также при частичной или полной блокаде третьей степени, т. к. столь значительное нарушение проводимости может привести к внезапной смерти.
Основным методом коррекции неправильной работы сердца является установка пациенту электрокардиостимулятора (ЭКС), временного или постоянного. Также назначается и специфическая медикаментозная терапия – «Атропин» и другие препараты.Лекарства не способны вылечить человека при этом заболевании и применяются обычно в период до имплантации ЭКС.
Подготовка к установке ЭКС
Подготовка к имплантации электрокардиостимулятора включает в себя, помимо электрокардиографии, проведение эхокардиографии – ультразвукового исследования сердца.
ЭхоКГ позволяет визуализировать стенку, полости и перегородки сердца и обнаружить какие-либо первичные заболевания, которые могли являться причиной АВ-блокад, например патологии клапанов.
Если врач-кардиолог при ультразвуковом исследовании обнаружил проблемы с сердцем, сопутствующая терапия проводится параллельно с лечением атриовентрикулярной блокады. Особенно это важно в тех случаях, когда именно эти патологии и являются причиной нарушения проводимости.
Также назначаются стандартные клинические исследования – анализы крови и мочи. Если у пациента есть болезни других органов и систем, в предоперационном периоде ему могут быть рекомендованы соответствующие диагностические мероприятия.
Имплантация ЭКС
Установка электрокардиостимулятора при таком диагнозе, как АВ-блокада, – плановое хирургическое вмешательство. Проводиться оно может как под общим наркозом, так и под местной анестезией. Хирург через подключичную вену по сосудам проводит по направлению к сердцу электроды, которые там и фиксируются. Сам аппарат по специальной методике вшивается под кожу. На рану накладываются швы.
ЭКС является искусственным заменителем водителя ритма, проводящим импульсы от предсердий к желудочкам и приводящим в норму биение сердца. Благодаря периодической или постоянной стимуляции, камеры сокращаются в правильном порядке и с правильным интервалом, сердце полностью выполняет свою насосную функцию.
В системе кровообращения не возникает застоев и резких изменений давления, и риск появления таких симптомов, как головокружение, потеря сознания, и других, обычно возникающих у пациентов, у которых диагностирована АВ-блокада, значительно снижается, так же как и риск внезапной смерти от остановки сердечной деятельности.
После операции
Послеоперационный период, если нет других осложняющих его течение проблем со здоровьем, обычно не сопровождается какими-либо серьезными ограничениями. Домой пациента отпускают на 1-7 суток, предварительно проведя некоторые исследования.
Уход за раной в области имплантированного корпуса аппарата осуществляется по рекомендациям врача. Снятие швов необходимо, если они наложены шовным материалом, который не рассасывается самостоятельно.
Если во время установки ЭКС рану закрыли косметическим швом, снимать его не нужно.
Первые недели после имплантации кардиостимулятора рекомендуется избегать физических нагрузок, а также беречь область шва (занятия спортом, если нет противопоказаний, можно начинать через несколько месяцев, обязательно посоветовавшись с врачом). Через 1 месяц после процедуры назначается контрольная консультация кардиолога. Затем проверка осуществляется через полгода и еще раз через год от дня имплантации, а затем – ежегодно.Время работы ЭКС зависит от многих факторов. В среднем этот срок составляет 7-10 лет, а у детей обычно значительно меньше, что связано, в том числе, с ростом детского организма.
Контроль работы стимулятора, а также его программирование под конкретного пациента осуществляет врач. Проверка работоспособности прибора обязательно должна проводиться своевременно. Также при необходимости корректируется и программа – заданные параметры функционирования.
Это может быть необходимо в том случае, если электрокардиостимулятор не выполняет возложенные на него задачи: частота сердечных сокращений слишком низкая или высокая и/или у пациента неудовлетворительное самочувствие.
Также другие настройки могут быть выставлены врачом при смене образа жизни человека и недостаточной стимуляции, например при активных занятиях спортом.
Основной причиной выхода из строя ЭКС является снижение емкости батареи – ее разрядка. В подобных случаях прибор необходимо заменить новым, и обязательно требуется консультация кардиолога. Электроды же, находящиеся в полости сердца, обычно остаются на всю жизнь и при исправной работе не требуют замены, давая возможность человеку полноценно жить, несмотря на сердечные проблемы.
Врожденная или приобретенная атриовентрикулярная блокада: степени развития заболевания, лечение
При нарушениях проведения электрического импульса по АВ-узлу развивается атриовентрикулярная блокада, степени которой могут быть разными. Соответственно меняются ее ЭКГ и клинические проявления. В большинстве случаев патология не вызывает серьезного ухудшения самочувствия. Она требует обязательной диагностики с помощью суточного мониторирования ЭКГ.
Что представляет собой
В норме импульс, вырабатываемый в синусовом узле, проходит по предсердным путям, возбуждая предсердия.
Затем он попадает в атриовентрикулярный (АВ), то есть предсердно-желудочковый узел, в котором скорость его проведения резко падает.
Это необходимо, чтобы миокард предсердий полностью сократился, и кровь поступила в желудочки. Затем электрический сигнал идет в миокард желудочков, где вызывает их сокращение.
https://www.youtube.com/watch?v=-t2rZNPK_hc
При патологических изменениях в АВ-узле, вызванных болезнями сердца или напряжением вегетативной нервной системы, прохождение сигнала по нему замедляется или совсем прекращается. Возникает блок проведения от предсердий к желудочкам. Если импульсы все же проходят в миокард желудочков – это неполная атриовентрикулярная блокада.
Значительно опаснее для здоровья блокада полная, когда предсердия сокращаются нормально, но ни один импульс не проникает в желудочки.
Последние вынуждены «подключать резервные источники» импульсации, лежащие ниже АВ-соединения. Такие водители ритма работают с низкой частотой (от 30 до 60 в минуту).
В таком темпе сердце не может обеспечить организм кислородом, и возникают клинические признаки патологии, в частности, обмороки.
Частота АВ-блокад увеличивается с возрастом. Полная блокада наблюдается в основном у людей старше 70 лет, в 60% — у мужчин. Она может быть и врожденной, и тогда соотношение девочек и мальчиков составляет 3:2.
Классификация патологии
АВ-блокада классифицируется по признакам на ЭКГ, которые отражают электрические процессы в сердце. Выделяют 3 степени блокады. 1-я степень сопровождается лишь замедлением проведения импульса по АВ-узлу.
АВ-блокада 1 степени
При 2-й степени блокады сигналы все больше задерживаются в АВ-узле, пока один из них не блокируется, то есть предсердия при этом возбуждаются, а желудочки – нет.
При регулярном выпадении каждого 3-го, 4-го и так далее сокращения говорят об АВ-блокаде с периодикой Самойлова-Венкебаха или типе Мобитц-1.
Если блокировка импульса возникает нерегулярно, это АВ-блокада без указанной периодики или тип Мобитц-2.
АВ-блокада II степени, тип Мобитц I (блокада Самойлова-Венкебаха)
При выпадении каждого 2-го комплекса возникает картина АВ-блокады II степени с проведением 2:1. Первая цифра в этом отношении обозначает число синусовых импульсов, а вторая – число сигналов, проведенных на желудочки.
АВ-блокада II степени, тип Мобитц II
Наконец, если электрические сигналы из предсердий не проходят в желудочки, развивается атриовентрикулярная блокада 3 степени. Для нее характерно формирование замещающих ритмов, заставляющих желудочки хоть и медленно, но все же сокращаться.
Блокада I степени
Все импульсы, исходящие из синусового узла, попадают в желудочки. Однако проведение их по АВ-узлу замедлено. При этом интервал P-Q на ЭКГ составляет более 0,20 с.
АВ — блокада I степени
Блокада II степени
Атриовентрикулярная блокада 2 степени с периодикой Венкебаха проявляется на ЭКГ прогрессирующим удлинением P-Q с последующим возникновением одиночной непроведенной Р-волны, в результате чего регистрируется пауза. Эта пауза короче, чем сумма двух любых последовательных интервалов R-R.
Эпизод блокады типа Мобитц-11 обычно состоит из 3 — 5 сокращений с соотношением возникших и проведенных в желудочки импульсов как 4:3, 3:2 и так далее.
АВ-блокада II степени, тип Мобитц I
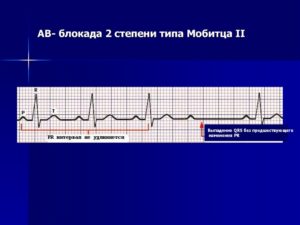
Атриовентрикулярная блокада Мобитц-2: интервал P-Q имеет постоянную длину. Неожиданно один из зубцов Р не проводится на желудочки с формированием паузы.
АВ-блокада II степени, тип Мобитц II
Далеко зашедшая блокада 2-й степени на ЭКГ выглядит как последовательность зубцов Р, не проводящихся на желудочки, которые при этом не возбуждаются и не сокращаются. Может отмечаться 2 — 3 и более последовательных непроведенных волн Р с формированием длительных пауз.
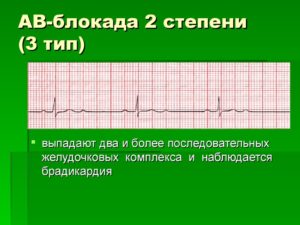
Наконец, блокада 2:1 сопровождается блокировкой каждого второго сигнала, попадающего в А-В узел. При этом частота сокращений предсердий будет в 2 раза чаще, чем частота ритма желудочков.
АВ-блокады II степени с соотношением зубцов P к комплексам QRS 2:1
Блокада III степени
АВ- блокада 3 степени, или полная, диагностируется при прекращении проведения через АВ-узел. Зубцы Р, отражающие синусовый ритм, регистрируются на ЭКГ с постоянной частотой, но независимо от желудочковых комплексов QRS.
Желудочки сокращаются под влиянием замещающего ритма, который генерируется в верхней части пучка Гиса, либо в его ножках, либо в еще более мелких проводящих путях.
Если источник ритма находится в верхнем отделе пучка Гиса, то комплексы QRS не шире 0,12 с, их частота 40 — 60 в минуту.
При идиовентрикулярном ритме, то есть формирующемся в желудочках, комплексы QRS имеют неправильную форму, они расширены, а частота сокращений сердца составляет 30 — 40 в минуту.
АВ — блокада III степени
Таким образом, частота сокращений предсердий превышает частоту сокращений желудочков.
Синдром Фредерика
Полная атриовентрикулярная блокада может возникать у пациентов с фибрилляцией предсердий. При этом на фоне мелких волн, отражающих хаотичные предсердные сокращения, появляются регулярные медленные желудочковые сокращения. Их источником служат водители ритма, лежащие ниже АВ-узла.
ЭКГ при синдроме Фридерика
Причинами такого состояния являются тяжелые заболевания сердца, прежде всего ишемическая болезнь. Оно может возникнуть при инфаркте миокарда, а также осложнить течение порока сердца (особенно митрального), миокардита, кардиомиопатий.
Редкие сокращения желудочков приводят к снижению объема крови, выбрасываемой сердцем при сокращениях. Возникает кислородное голодание мозга. Пациента беспокоит головокружение, слабость, одышка, он не может выполнять физическую нагрузку. В тяжелых случаях регистрируются приступы Морганьи-Адамса-Стокса.
Основной метод лечения – имплантация кардиостимулятора.
Рекомендуем прочитать о синдроме Вольфа-Паркинсона-Уайта. Вы узнаете о механизме развития данной патологии, классификации синдрома WPW, симптоматике, диагностике и лечении.
А здесь подробнее о смертельно опасной патологии — фибрилляции желудочков сердца.
Синдром Морганьи-Адамса-Стокса
Это осложнение полной АВ-блокады, проявляющееся неожиданной потерей сознания и падением. Такое состояние длится от 10 до 30 секунд. Оно сопровождается бледностью кожи, иногда судорожными подергиваниями. Во время приступа частота сердечных сокращений не превышает 40 в минуту.
Приступы могут возникать многократно в течение суток. Они не зависят от положения или активности больного. Обычно сознание восстанавливается довольно быстро, но еще некоторое время может сохраняться растерянность или заторможенность.
На ЭКГ обычно регистрируется АВ-блокада 3-й степени, хотя причиной могут быть и другие брадикардии.
При появлении таких приступов требуется имплантация кардиостимулятора.
Причины развития
Атриовентрикулярная блокада 1 степени или АВ-блок II степени Мобитц-1 могут возникать у здоровых людей в результате высокого тонуса блуждающего нерва. Это наблюдается, например, у подростков во время сна. АВ-блокада также может возникнуть при высокой ЧСС при любой тахикардии как защитный механизм, предотвращающий слишком частое сокращение желудочков.
Инфаркт миокарда
Частой причиной полной АВ-блокады является инфаркт миокарда.
При хронических болезнях сердца блокаду в области АВ-узла вызывает разрастание в этой области соединительной ткани. Это возможно при кардиосклерозе вследствие перенесенного инфаркта, пороке сердца, миокардите и другом тяжелом поражении сердечной мышцы.
У пожилых людей описаны случаи АВ-блокады из-за дегенеративных и склеротических изменений в проводящей системе – синдром Ленегра.
Доказано, что врожденные АВ-блокады могут быть связаны с мутацией в гене SCN5A, которая также служит причиной синдромов удлиненного Q-T и Бругада.
Заболевания, связанные с инфильтрацией сердечной мышцы патологическими тканями, затрудняющими проведение по АВ-узлу:На степень АВ-проведения могут повлиять и системные заболевания: анкилозирующий спондилит и синдром Рейтера.
Ятрогенные причины АВ-блокады (связанные с медицинским вмешательством):
- протезирование аортального клапана;
Протезирование аортального клапана
- операции при гипертрофической кардиомиопатии;
- коррекция врожденных пороков сердца;
- некоторые лекарства: дигоксин, бета-блокаторы, аденозин и другие антиаритмики.
Симптомы
Клинические признаки атриовентрикулярной блокады зависят от ее степени.
При блокаде 1-й степени симптомы отсутствуют, и нарушение проводимости выявляется только на ЭКГ. Кроме того, оно может возникать исключительно ночью.
Блокада 2-й степени сопровождается ощущением перебоев в работе сердца. При полной АВ-блокаде больного беспокоит слабость, головокружение, обмороки, редкое сердцебиение.
Также у пациента наблюдаются симптомы основного заболевания (боль в груди, одышка, отеки, нестабильность артериального давления и другие).
Прогноз
Это нарушение проводимости может вызвать следующие осложнения:
- внезапная смерть вследствие остановки сердца или желудочковой тахикардии;
- сердечно-сосудистая недостаточность с обмороками, обострение ИБС или застойной сердечной недостаточности;
- травмы головы или конечностей во время приступов Морганьи-Адамса-Стокса.
При имплантации кардиостимулятора все эти неприятные последствия устраняются.
Ученые доказали, что АВ-блокада I степени ассоциирована с повышенным риском возникновения мерцательной аритмии, потребностью в кардиостимуляции, сердечной недостаточностью и смертностью от любых причин.
При врожденной АВ-блокаде прогноз зависит от порока сердца, который вызвал это нарушение. При своевременном хирургическом вмешательстве и имплантации кардиостимулятора ребенок растет и развивается нормально.
О том, что собой представляет АВ-блокада, симптомах, осложнениях, смотрите в этом видео:
Профилактика
Предотвращение АВ-блокады связано с общими мерами профилактики болезней сердца:
- поддержание нормального веса;
- ежедневная физическая активность;
- контроль давления, уровня холестерина и сахара в крови;
- отказ от злоупотребления алкоголем и курения.
Пациентам с блокадой 1-й степени нужно избегать лекарственных препаратов, ухудшающих АВ-проводимость, прежде всего, бета-блокаторов (анаприлин, атенолол, метопролол и другие).
Вторичная профилактика осложнений блокады заключается в своевременной установке кардиостимулятора.
Атриовентрикулярная блокада – нарушение проводимости импульсов от предсердий к желудочкам. В легких случаях она протекает бессимптомно.
Однако 3-я степень такой блокады может привести к обморокам и травмам, а также осложнить течение сердечной патологии. Основной метод лечения далеко зашедшей АВ-блокады – электрокардиостимуляция.
Это устройство заставляет сердце работать в нормальном ритме, и все проявления нарушений проводимости исчезают.
АВ-блокада
extra_toc
В зависимости от тяжести АВ-блокада (атриовентрикулярная блокада) может быть 1-й, 2-й и 3-й степени (полная).
АВ-блокада 1-й степени — это удлинение интервала PQ более 0,20 с. Она обнаруживается у 0,5% молодых людей без признаков заболевания сердца. У пожилых АВ-блокада 1-й степени чаще всего бывает следствием изолированной болезни проводящей системы (болезнь Ленегра).
При АВ-блокаде 2-й степени часть предсердных импульсов не доходит до желудочков. Блокада может развиваться на уровне АВ-узла и системы Гиса—Пуркинье.Выраженность АВ-блокады можно охарактеризовать соотношением числа зубцов Р и комплексов QRS. Так, если проводится только каждый третий импульс, говорят обАВ-блокаде 2-й степени с проведением 3:1.
- Если при АВ-блокаде (например, с проведением 4:3 или 3:2) интервалы PQ неодинаковы и наблюдается периодика Венкебаха, говорят об АВ-блокаде 2-й степени типа Мобитц I.
- При АВ-блокаде 2-й степени типа Мобитц I комплексы QRS обычно узкие, поскольку блокада происходит выше пучка Гиса на уровне АВ-узла.
- Даже если при АВ-блокаде типа Мобитц I отмечается блокада ножки пучка Гиса, уровень АВ-блокады, вероятнее всего, находится на уровне АВ-узла. Тем не менее в этом случае для подтверждения уровня блокады необходима электрограмма пучка Гиса.
Далеко зашедшая АВ-блокада (3:1, 4:1 и выше) относится к АВ-блокаде 2-й степени типа Мобитц II.
Комплексы QRS при этом обычно широкие (характерна блокада правой или левой ножки пучка Гиса), а уровень блокады находится ниже АВ-узла.
АВ-блокада типа Мобитц II обычно происходит на уровне системы Гиса—Пуркинье или ниже ее. Она часто переходит в полную АВ-блокаду.
При АВ-блокаде 2:1 определить ее тип (Мобитц I или Мобитц II) невозможно.
АВ-блокада 3-й степени, или полная АВ-блокада, может быть приобретенной и врожденной.Среди больных с врожденной полной АВ-блокадой 60% составляют женщины. Матери детей с врожденной АВ-блокадой в 30—50% случаев страдают коллагенозами, чащевсего системной красной волчанкой.Приобретенная полная АВ-блокада обычно развивается в возрасте 60—70 лет, чаще у мужчин.
Клиническая картина
АВ-блокада 1-й степени обычно протекает бессимптомно.АВ-блокада 2-й степени, если только это не далеко зашедшая АВ-блокада, редко вызывает жалобы, однако она может переходить в полную АВ-блокаду.
Полная АВ-блокада может проявляться слабостью или обмороками — все зависит от частоты замещающего ритма.
Величина артериального пульса непостоянна, поскольку сокращения предсердий попадают на разные фазы работы желудочков.Для АВ-блокады 2-й степени характерно периодическое изменение амплитуды пульсовой волны.
При полной АВ-блокаде наполнение артериального пульса меняется хаотично. Кроме того, при полной АВ-блокаде отмечаются высокие («пушечные») волны А пульса яремных вен (они возникают, когда сокращение предсердий происходит при закрытых АВ-клапанах).
Громкость тонов сердца тоже меняется из-за меняющегося наполнения желудочков.
- При удлинении интервала PQ I тон сердца становится тише, поэтому для АВ-блокады 1-й степени характерен тихий I тон, при АВ-блокаде 2-й степени типа Мобитц I громкость I тона уменьшается от цикла к циклу, а при полной АВ-блокаде она все время разная.
- При полной АВ-блокаде может возникать функциональный мезосистолический шум.
Этиология
Причины АВ-блокады приведены в таблице. Самая частая причина — изолированная болезнь проводящей системы (болезнь Ленегра). Кроме того, АВ-блокада может возникать при инфаркте миокарда, обычно в первые 24 ч. Она возникает у больных с нижним инфарктом миокарда и у 2% больных с передним инфарктом.
Лекарственные средства
|
ИБС
|
Изолированная болезнь проводящей системы сердца
|
Врожденные пороки сердца
|
| Обызвествление клапанных колец |
| Кардиомиопатии |
Инфильтративные болезни миокарда
|
Воспалительные заболевания
|
| Коллагенозы (системная склеродермия, ревматоидный артрит, синдром Рейтера, системная красная волчанка, анкилозируюший спондилит, полимиозит) |
Метаболические нарушения
|
Эндокринные болезни
|
Повреждение АВ-узла
|
Опухоли
|
Нейрогенные причины
|
Нервно-мышечные заболевания
|
Диагностика
Подробнее о ЭКГ при АВ-блокаде.
АВ-блокада 1-й степени
Этот диагноз ставится при интервале PQ более 0,20 с у взрослых и более 0,18 с у детей. За каждым зубцом Р следует комплекс QRS, форма зубца Р и комплекса QRS нормальная.
АВ-блокада 2-й степени
АВ-блокада 2-й степени типа Мобитц I ставится при наличии следующих признаков:
- Интервал PQ постепенно удлиняется, а затем после очередного зубца Р комплекс QRS выпадает.
- Интервал PQ постепенно удлиняется, но с каждым циклом на все меньшую величину, так что интервал RR от цикла к циклу становится короче, пока не происходит выпадение очередного желудочкового комплекса.
- Пауза в конце периода Венкебаха меньше любых двух последовательных интервалов RR.
- Интервал PQ после паузы меньше интервала PQ перед паузой.
- Комплексы QRS образуют группы, называемые периодами Венкебаха.
АВ-блокада 2-й степени типа Мобитц II встречается реже, чем Мобитц I. Для нее характерны следующие признаки:
- Интервал PQ все время одинаков, но часть предсердных импульсов не проводится. При этом в отличие от блокированных предсердных экстрасистол интервал РР постоянен.
- При далеко зашедшей АВ-блокаде на каждый комплекс QRS приходится более одного зубца Р (это называют АВ-блокадой с проведением 3:1, 4:1 и т. д.). Комплексы QRS при этом часто широкие (в отличие от блокады типа Мобитц I, для которой характерны узкие комплексы).
Полная АВ-блокада
Характерна АВ-диссоциация, то есть полное отсутствие временной зависимости между зубцами Р и комплексами QRS. По зубцам Р можно посчитать частоту предсердного ритма.
Необходимо помнить, что полная АВ-блокада — не единственная причина АВ-диссоциации.
ЭКС
Полная АВ-блокада при нижнем инфаркте миокарда часто бывает преходящей, поэтому обычно достаточно временной ЭКС.
При полной АВ-блокаде, развившейся на фоне переднего инфаркта миокарда, часто требуется постоянная ЭКС.
Приобретенная полная АВ-блокада служит показанием к постоянной ЭКС. При врожденной полной АВ-блокаде замещающий ритм бывает настолько частым, что АВ-блокада протекает бессимптомно и не требует ЭКС.
Хирургическое и эндоваскулярное лечение аритмий в Беларуси — европейское качество за разумную цену
