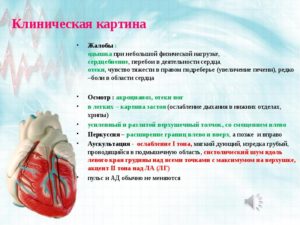
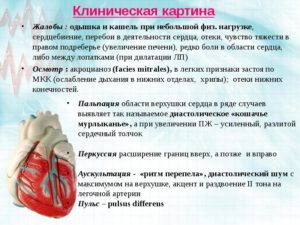
Перебои в сердце, одышка
Перебои в сердце: что делать, если сердце бьется с перебоями и как лечить нарушение ритма?

Из статьи вы узнаете особенности нарушения сердечного ритма, когда сердце бьется неравномерно – с перебоями, пропусками. Что делать и как лечиться патология?
Что называют перебоями в сердце?
Перебои в работе сердца – это аритмии, которые говорят о том, что сердце работает неправильно по сравнению с нормой (быстро или медленно), на фоне нерегулярного сокращения миокарда. Суть – изменение условий генерации сердечных импульсов или нарушение проводящих путей по физиологическим или патологическим причинам, которые приводят к нарушению основных сердечных функций:
- автоматизма – формирование импульса кардиоцитами синусового узла;
- возбудимости – генерация электропотенциала в соответствии с полученным раздражением;
- проводимости – возникновение препятствий на пути проведения импульса;
- сократимости – нарушение сократительной функции миокарда;
- рефрактерности – электроинерция импульсов;
- абберантности – проведение импульса по обходным путям проводящей системы сердца.
Может быть нарушена только одна функция или несколько – результатом становятся перебои в сердце или аритмия (в случае перебоев правильнее говорить о дизритмии).
Виды аритмий
Нормальное сокращение сердечной мышцы – гарантия оптимальной работы всего организма.
Сердце бьется с перебоями, если происходит поражение клеток водителя ритма, и волна возбуждения частично теряет свою способность активировать сокращение миокарда.
Нормальная ЧСС составляет от 60 до 90 равномерных ударов/минуту. При изменении этой частоты в любую сторону на фоне потери ритмичности возникают три основных нарушения:
Тахикардия или брадикардия расцениваются в качестве перебоев, если ритм сердца, то ускоряется, то замедляется, возвращаясь в промежутках к норме. Такие приступы получили название пароксизмов.В свою очередь, тахикардия делится на несколько видов.
- По локализации: на синусовую, предсердную, желудочковую, атриовентрикулярную.
- По течению: на острую, пароксизмальную и рецидивирующую, которую и называют перебоями в работе сердца в состоянии покоя.
- По механизму развития на: возвратную, автоматическую, очаговую.
Любое нарушение ритма в виде тахикардии может стать причиной летального исхода.
Экстрасистолия по локализации имеет аналогичную градацию, по частоте сокращений делится на редкую (30/час). По плотности различают парные и одиночные экстрасистолы.
Брадикардия различается по типу (синдром слабости синусового узла, блокада проведения электроимпульсов) и течению (пароксизмальная и хроническая).
Почему сердце бьется с перебоями
Перебои в сердце имеют свои причины: физиологические и патологические, которые знакомы практически каждому. К первой группе относятся: психоэмоциональное перенапряжение, стрессовая ситуация, переутомление, злоупотребление алкоголем или никотином, крепким чаем, кофе, энергетиками, прием гормональных препаратов, диуретиков, бронхо- и спазмолитиков, гипотензивных средств.
Сюда же включены атмосферные, природные явления, метеочувствительность, физические нагрузки, изменение климата, подъем в горы, на высоту, резкое изменение положения тела (ортостатика). С устранением триггера исчезает аритмия.
Ко второй группе относятся многие заболевания, которые по причинам перебоев в работе сердца делятся на кардиальные и внекардиальные:
| ИБС: стенокардия любой формы, ОИМ, постинфарктный кардиосклероз, безболевая латентная ишемия миокарда. Симптомы: загрудинный дискомфорт, боли в грудной клетке с разной иррадиацией, купируются нитроглицерином и отдыхом | ВСД: головная боль, чувство удушья, страха, скачки АД, беспокойство |
| Гипертоническая болезнь с цефалгиями, вертиго, мельканием мушек перед глазами, звоном в ушах | Тиреотоксикоз: перепады настроения, нарушения сна, повышенная возбудимость, диспепсия, сухость слизистых полости рта, кожный зуд |
| СН с одышкой и пастозностью тканей лица, ног | Опухоль надпочечников: тахикардия, гипертония, одышка |
| Пороки сердца: врожденные или приобретенные | Анемия: одышка, вертиго, бледность и сухость кожи, ломкость ногтей, волос |
| Миокардиты с аритмиями, гипертермией, одышкой, артралгиями, пастозностью, кожными сыпями | Острая кровопотеря – предшествует анемии и имеет аналогичную симптоматику |
| Кардиомиопатия с нарастающей слабостью, диспноэ | Гипертермия неясного генеза |
| Инфекционный эндокардит с длительным субфебрилитетом, температурными свечками, кожными высыпаниями, артралгиями, миалгиями, одышкой, отеками | Электролитный дисбаланс с мышечными спазмами, диспепсией, раздражительностью |
| Перикардиты с аналогичной симптоматикой: экссудативные с выпотом и адгезивные (сухие) | ОРВИ |
| ТЭЛА – спонтанная одышка. температура, обморок, часто на фоне тромбофлебита | Обострение хронических патологий ЖКТ и легких |
Диагностика
Золотым стандартом в диагностике аритмий является ЭКГ и ее разновидности: Холтер, кардио-УЗИ. На диагностической бумажной ленте или мониторе компьютера отчетливо видны проявления экстрасистол, пароксизмы, замедление-учащение ритма. Без ЭКГ поставить точный диагноз аритмий невозможно.
Симптоматическое лечение
Лечить сердце, которое работает с перебоями, замирает принято симптоматически, препаратами нескольких фармакологических групп: антиаритмиками (Пропафенон, Пропранолол, Кордарон, Верапамил), сердечными гликозидами (Дигоксин, Целанид, Строфантин), растительными седативными средствами (Пустырник, Пион, Валириана), комбинированными успокоительными (Валокордин, Корвалол, Валосердин), метаболическими препаратами (Панангин, Милдронат, Мексидол).
Лечение каждого вида нарушения ритма имеет свои особенности. Например, тахикардия имеет два подхода к терапии: восстановление ритма и поддержание результата или контроль уровня ЧСС без восстановления ритма. Правила действуют общие:
- восстанавливают ритм у молодых без нарушения функционального потенциала сердечной мышцы;
- поддерживают ЧСС до 90 ударов/минуту в покое и не выше 115 – при нагрузке;
- антикоагулянты на основе гепарина используют для профилактики тромбоза;
- лечат первопричину аритмии.
Восстановить ритм можно несколькими путями:
| Перезапустить миокард | Лекарства типа Пропафенона или электроразряд (можно комбинировать) |
| Медикаментозная схема | Блокаторы кальция (Норваск) и бета-рецепторов (Беталок), сердечные гликозиды (Коргликон) |
| Абляция – деструкция патологических очагов | Через катетер, эндоваскулярно, холодом, прижиганием, оперативно |
| Установка искусственного водителя ритма | Кардиостимулятор, кардиовертер-дефибриллятор |
Контроль уровня тахикардии осуществляют антиаритмиками. Эффективность коррелируется причиной: при тахикардиях на фоне хронической патологии прием лекарств – пожизненный.
Лечение экстрасистолии включает: бета-блокаторы и абляцию. При брадикардии лечат первопричину замедления ЧСС, подключают ксантины и холинолитики, устанавливают кардиостимулятор. Физиологическая брадикардия спортсменов и беременных не требует вмешательства.
К какому врачу надо обратиться
Перебои в сердце и другие нарушения ритма лечат терапевты и кардиологи, в специализированных центрах – аритмологи. Если сердце бьется с перебоями редко, пропуски ударов носят эпизодический характер, негативная симптоматика отсутствует, к врачу можно обратиться в плановом порядке. Сначала – это должен быть участковый терапевт.
Врач назначит полное клинико-лабораторное обследование, а после получения результатов определится с дальнейшим ведением пациента. Если нужно, даст направление к кардиологу, а в сложных случаях – к аритмологу. При наличии направления от участкового врача все консультации узких специалистов (в любой клинике) бесплатны по полису ОМС.
Если ощущение перебоев в работе носит постоянный характер, сопровождается тревожными симптомами, стоит посетить врача немедленно.
С сердцем не шутят: одышка, загрудинный дискомфорт, боли в области сердца с иррадиацией под лопатку, в левую руку, нижнюю челюсть – плохой прогностический признак. Если клиническими проявлениями становятся одышка, пастозность тканей, вертиго, цефалгии, предобморочные состояния, потеря сознания, необходимо вызвать Скорую.
Существует ли профилактика?
Специфической профилактики аритмий не существует. Чаще всего – это либо преходящее, спонтанно возникающее состояние, которое исчезает после устранения триггера, вызвавшего нарушение ЧСС, или симптом, который сопровождает тяжелую соматическую патологию. В обоих случаях о профилактике говорить не приходится.
Конечно, нужно придерживаться здорового образа жизни: правильного питания, контроля за весом, отсутствия гиподинамии, бесконтрольного приема лекарств, сверхтяжелых физических и психоэмоциональных нагрузок. Нужен разумный и регулярный отдых, прогулки на природе, перед сном, закаливание. Обязательна ежегодная диспансеризация.
Если сердце бьется с перебоями, неравномерно по причинам внесердечного происхождения, ситуация полностью излечима при условии коррекции основной патологии.
При сердечных триггерах прогноз коррелируется степенью нарушения кровотока. Нельзя забывать, что хронические заболевания постоянно прогрессируют и требуют пристального внимания к себе.Пароксизмы – одна из самых частых причин внезапной смерти.
Последнее обновление: Март 2, 2020
Сердечная одышка
Одышка — грозный симптом, часто возникающий при заболеваниях сердца. Что указывает на сердечную патологию, какие меры нужно принимать и как уберечь себя от одышки при хронических заболеваниях — рассказываем в нашей статье.
Одышка при сердечной недостаточности
Одышка признана одним из первых симптомов сердечной недостаточности. При этом состоянии сердце теряет способность перекачивать кровь с нужной силой. Кровь застаивается в легких, эластичность легочной ткани уменьшается, а участвующая в газообмене поверхность — сокращается. Органы и ткани ощущают нехватку кислорода, и дыхательный центр «отдает команду» дышать глубже и чаще.
Самое важное при сердечной недостаточности — найти причину и принять меры, чтобы вылечить это заболевание.
О чем говорят боли в сердце и одышка
У сердечной недостаточности всегда есть объективная причина. Чаще всего это заболевания сердца, при которых нарушается функция левого желудочка. Кроме того, сердечная недостаточность развивается из-за нарушения сердечного ритма, нарушения нормальной работы клапанного аппарата, развития воспалительных процессов околосердечной сумки (перикарда) или внутренней оболочки сердца (эндокарда).
Сердечная одышка — один из ключевых признаков, указывающих на застойное заболевание сердца
Чем серьезнее проблемы с сердцем, тем заметнее будет одышка. Она становится сильнее при физических нагрузках, причем не только при фитнесе или спринтерском беге, но и во время подъема в гору или по лестнице.
Важно учитывать субъективные ощущения в моменты приступов: в грудной клетке может возникать ощущение тесноты и нехватки воздуха. Нередко появляются боли в области сердца. Одышка может ослабевать в сидячем положении и усиливаться в горизонтальном. Это тоже указывает на сердечную недостаточность.
При постепенном развитии заболевания одышка может случаться эпизодически — например, только при быстрой ходьбе в гору. Если недуг прогрессирует, ощущение нехватки кислорода нарастает. На последних стадиях декомпенсации дыхание остается учащенным при спокойном отдыхе и даже во сне.
Главные симптомы сердечной недостаточности:
- появление одышки во время привычной физической нагрузки: полгода назад вы могли подняться на четвертый этаж без сбоев дыхания, а сейчас уже на втором этаже нужно остановиться, чтобы отдышаться;
- трудно сделать вдох — это характерно именно для одышки при сердечной недостаточности;
- ортопноэ, то есть одышка в горизонтальном положении с низко опущенным изголовьем; она прекращается, если поднять изголовье, сесть или приподняться полулежа;
- одышка и сердцебиение (тахикардия);
- боли в сердце и грудной клетке, нарастающие при физических усилиях, давящие, мешающие дышать;
- отеки;
- сочетание симптомов — одышка, головокружение и слабость.
Любое из этих состояний — объективный повод обратиться ко врачу!
При обследовании в сердце может прослушиваться III тон, означающий часто меняющийся сердечный ритм — врачи называют его «ритм галопа». Есть и другие второстепенные признаки. Они проявляются не у каждого больного, но в сочетании с одышкой должны насторожить врача:
- хрипы в легких;
- свистящее дыхание;
- ночной кашель, одышка и боли в грудной клетке — как одновременно, так и по отдельности;
- обмороки;
- неритмичный пульс;
- сердечные шумы.
Красные флаги при одышке
При усилении одышки в области сердца могут появиться режущие боли. Для подобных симптомов в медицине есть понятие «красные флаги» — тревожные признаки, когда решающими могут оказаться часы и даже минуты.
Что относится к «красным флагам» при одышке:
- цианоз — посинение ногтей, губ, носогубного треугольника всегда указывает на серьезную патологию сердца или легких;
- резкое снижение или, наоборот, повышение давления;
- дыхание с участием вспомогательной мускулатуры — кожа между ребрами западает на вдохе, живот при дыхании движется вверх-вниз;
- стридор — свистящий шум на вдохе, возникающий при ощутимом сужении гортани или трахеи;
- частота дыхательных движений свыше 24 в минуту.
Дыхательным движением считается полный цикл — вдох и выдох. Норма для взрослого человека — 16 дыхательных движений в минуту. При нехватке кислорода частота дыхания растет. 24-25 дыхательных движений в минуту считаются критическим показателем, 30-32 говорят о катастрофической нехватке кислорода (гипоксии);
В любом из этих случаев следует сразу обратиться к врачу. Они указывают на развитие острых состояний — инфаркт, закупорка крупных сосудов, поражение клапанов сердца.
При появлении «красных флагов» ожидание «до вечера» или «до завтра» может стоить жизни
Сердечная одышка — лечение
Гарантированный способ справиться с одышкой — лечение основного заболевания. Чем раньше поставлен диагноз и выбрана тактика, тем быстрее пройдут одышка, боли и другие неприятные симптомы.
Когда сердечная недостаточность будет компенсирована и нарушенные функции сердца восстановятся, самочувствие постепенно придет в норму. У организма не будет необходимости учащать дыхание, чтобы насытить кровь кислородом.
Если лечение сердечной недостаточности уже начато, но одышка еще сохраняется, повышайте спортивные нагрузки постепенно, под контролем врача. Не стоит пытаться сразу одолеть марафонскую дистанцию.
Обязательно контролируйте состояние сердца и сосудов. Помните: чем больше в вашей жизни факторов риска, тем выше вероятность повторных сердечно-сосудистых заболеваний.Одышка и сильное сердцебиение
Отдышка и сердцебиение – два сопровождающих друг друга симптома, которые могут указывать как на тяжелые заболевания, так и на единичные отклонения в здоровье. Очень важно уметь самостоятельно определять причины этих состояний, чтобы вовремя оказать помощь себе или окружающим.
Перед тем как разбираться с тем, что же вызвало такие неприятные симптомы, необходимо изучить терминологию. Одышка — это ощущение, будто бы при каждом вдохе организм не может получить достаточное количество воздуха. А вот нарушения сердечного ритма характеризуются наличием дополнительных или пропущенных ударов сердца, а также аномальными шумами.
Стоит ли переживать при возникновении неприятных симптомов?
В большинстве случаев такие симптомы не являются опасными для жизни и быстро проходят без дополнительного медицинского вмешательства. Наиболее распространенным и относительно безопасным отклонением является состояние, когда желудочек сжимается преждевременно. Это вызывает небольшую задержку при следующем ударе, что ощущается как «замирание сердца».
«Замирание сердца» — не фигура речи, а реакция организма на конкретные раздражители
Обычно одышка в сочетании с замиранием сердца возникает после:
- приема алкоголя;
- пережитой стрессовой ситуации;
- выполнения тяжелых физических упражнений;
- приема высокой дозы кофеина.
Такая реакция организма на вышеперечисленные факторы считается нормой, не требует какого-либо медикаментозного лечения. Достаточно отказаться от тяжелых нагрузок и хотя бы день провести в полном уединении и спокойствии.
Заболевания, которые могут спровоцировать возникновение одышки и аномального сердцебиения
Если одышка сопровождается быстрым сердцебиением (от 180 до 240 ударов в минуту), которое длится по несколько часов, то вполне вероятно, что развивается суправентрикулярная тахикардия.
Это состояние требует неотложной медицинской помощи. Перед тем как назначить лечение, врач сделает эхокардиограмму, а также постарается выявить причины возникновения парных симптомов.
Ниже описаны самые распространенные заболевания, при которых возникает сердцебиение с одышкой.
Очень важно выявить причины одышки и аномального сердцебиения
Ишемическая болезнь сердца
Такое состояние возникает при наличии бляшек в артериях, которые поставляют кровь к сердцу. Это приводит к ограниченному притоку кислорода и питательных веществ к сердечной мышце. Другие типичные симптомы, сопутствующие ишемической болезни (кроме одышки и учащенного сердцебиения):
- боли в груди (стенокардия),
- тошнота,
- потливость.
Вышеперечисленные симптомы могут возникать после плотной еды, физических нагрузок, а также долгого пребывания в холодных климатических условиях.
Лечение ишемической болезни сердца
После того как врач подтвердит диагноз, пациенту нужно будет внести кардинальные изменения в свой образ жизни и пить предписанные лекарства. Для длительного лечения пациентов с ишемической болезнью сердца назначают следующие лекарства:
- Аспирин — принимается для предотвращения образования новых сгустков крови в артериях сердца. Аспирин также значительно улучшает выживаемость после перенесенного сердечного приступа.
- Бета-блокаторы – препараты, которые расслабляют стенки кровеносных сосудов и провоцируют замедление частоты сердечных сокращений. Тем самым улучшается приток крови к сердцу, снижается кровяное давление, купируются симптомы стенокардии.
- Ранекса назначается, если сильное сердцебиение и одышка сопровождает больного даже после курса бета-блокаторов. Препарат убирает симптомы за счет значительного увеличения притока крови к сердцу.
Аспирин – лекарство для сердца, проверенное годами
Аритмия
Здоровое сердце работает в определенном ритме. Если вместе с одышкой появляется слабость и отклонения в ритмичности ударов сердца, необходимо срочно обратиться к кардиологу. Если проигнорировать такие сравнительно безобидные первичные признаки аритмии, то со временем может появиться головокружение, обмороки, усталость и сдавливающие боли в груди.
Методы лечения аритмии
В зависимости от тяжести одышки и прочих симптомов, кардиолог может назначить медикаментозное лечение либо хирургическое вмешательство. В первую очередь проводится терапия антиаритмическими препаратами, которые можно сгруппировать в 4 основных класса.
Класс I: блокаторы натриевых каналов (мембраностабилизирующие препараты), замедляют проводимость в тканях предсердий и желудочков. Назначаются для подавления желудочковых аритмий.
Класс II: бета-блокаторы — влияют преимущественно на синусовые и атриовентрикулярные узлы. Препараты этого класса изменяют проводимость миокарда и предотвращают повторное развитие одышки и аритмичного сердцебиения.
Класс III: блокаторы калиевых каналов: увеличивают продолжительность потенциала действия и подавляют автоматизм.
Класс IV: блокаторы кальциевых каналов: подавляют потенциалы действия, помогают уменьшить скорость автоматизма, проводимости.
Для лечения аритмии применяется 4 вида препаратов
Если медикаментозная терапия не принесла положительных результатов, и аритмия, сопровождаемая одышкой, появляется снова, то проводится имплантация кардиовертер-дефибриллятора или кардиостимулятора.
Мерцательная аритмия
Это медицинское состояние является одним из видов аритмии сердца и сопровождается такими симптомами:
- слабость,
- недостаток воздуха,
- дискомфорт в области груди,
- повышенное количество сердечных сокращений.
Особенности лечения мерцательной аритмии
Кроме вышеперечисленных медикаментозных препаратов, которые также применяются и для лечения мерцательной аритмии, врачи назначают лекарства для предотвращения инсульта. Обычно в дополнение к антиаритмическим препаратам прописывают пероральные антикоагулянты (лекарственные средства, которые снижают свертываемость крови в артериях, венах и сосудах, идущих к сердцу).
Сердечная недостаточность
Советуем почитать:Учащенное сердцебиение во время беременности
Данное медицинское состояние характеризуется неэффективной работой сердца, при которой кровь циркулирует с очень низкой скоростью.
Это, в свою очередь, приводит к другим осложнениям в органах, которые не получают достаточного для нормального функционирования количества питательных веществ и кислорода. Болезнь может возникнуть после сердечного приступа, диабета, пиелонефрита или гипертонии.
Чаще всего сердечную недостаточность сопровождает нехватка воздуха и замедленное сердцебиение. В дополнение к вышеперечисленным симптомам может появиться:
- кашель с белой мокротой;
- слабость;
- тошнота;
- боли в груди;
- внезапное увеличение веса.
Как лечится сердечная недостаточность?
Как уже было написано выше, сердечная недостаточность, в большинстве случаев, является осложнением различных сопутствующих заболеваний.
Поэтому кроме хирургического вмешательства и назначения медикаментозных препаратов для сердца, врач может порекомендовать провести процедуры для снижения кровяного давления и высокого уровня холестерина.
Что касается медикаментозного лечения, то большинству пациентов с сердечной недостаточностью назначают ингибиторы АПФ. Эти лекарства, как и диуретики, помогают предотвратить накопление жидкости, а также оказывают защитное действие на сердечную мышцу.
Бета-блокаторы (бисопролол или карведилол) назначают в дополнение к ингибиторам АПФ для дополнительной защиты сердца. Однако время от времени необходимо делать перерыв в приеме таблеток, ведь бета-блокаторы могут провоцировать ухудшение симптомов, особенно при повышенной физической нагрузке.
Пролапс митрального клапана
Клапаны в сердце имеют большое значение для того, чтобы кровь текла в правильном направлении. Если один из клапанов имеет дефекты, кровь начинает просачиваться в обратном направлении, что значительно увеличивает нагрузку на сердечную мышцу. При этом пациенты могут испытывать такие симптомы:
- слабость,
- головокружение,
- давление в груди.
Если эти признаки были проигнорированы, то может возникнуть сердечная недостаточность, которая будет сопровождаться одышкой, резким увеличением веса и аритмичным сердцебиением.
Как лечится пролапс митрального клапана?
Медикаментозное лечение в основном направлено на то, чтобы свести к минимуму негативные симптомы и предотвратить дальнейшее повреждение клапана. Вторичной целью является профилактика инфекционного эндокардита, аритмии и сердечной недостаточности.
Митральный клапан соединяет левое предсердие и левый желудочек
Для лечения учащенного сердцебиения и одышки при поврежденном митральном клапане применяются бета-блокаторы. Но если в дополнение к вышеперечисленным симптомам у пациента наблюдается значительный обратный ток крови, то врач может назначить:
- Лекарства, разжижающие кровь, для того чтобы уменьшить риск образования сгустков (особенно если у пациента наблюдается фибрилляция предсердий).
- Дигоксин, флекаинид и прокаинамид для выравнивания сердечного ритма.
- Диуретики (мочегонное) для удаления избытка натрия и жидкости в организме.
- Вазодилататоры для расширения кровеносных сосудов и уменьшения нагрузки на сердце. Чаще всего среди вазодилататоров назначают нитросорбид и дибазол.
Причины учащенного сердцебиения и одышки, не связанные с болезнями сердца
Чаще всего одышку с аномальным сердцебиением провоцируют болезни сердца, но в некоторых случаях причины неприятных симптомов менее очевидны.
Прием лекарственных средств
Медицинские препараты, которые применяются для лечения астмы и расстройств щитовидной железы могут провоцировать учащенное сердцебиение и одышку. Особенно часто эти побочные эффекты возникают ночью.
Необходимо записаться на консультацию к лечащему врачу для того, чтобы он прописал другой тип таблеток с меньшими побочными эффектами.
Но ни в коем случае нельзя самостоятельно прекращать прием лекарств, или подбирать аналоги по интернету.
Гормональные сбои
Беременность, менопауза и нерегулярные менструации могут провоцировать необъяснимую слабость, учащенное сердцебиение и одышку. Неприятные симптомы проходят, как только нормализуется уровень гормонов. В редких случаях назначается гормональная терапия.
Дыхательные упражнения помогут избавиться от одышки, возникшей во время панической атаки
Панические атаки
Если одышка и учащенное сердцебиение сопровождается чувством тревоги на фоне постоянного стресса, то может возникнуть паническая атака. Такое состояние не является опасным для жизни и периодически может возникать у каждого здорового человека.
Но если панические атаки происходят регулярно, то стоит обратиться за помощью к психотерапевту.
Достаточно пройти курс когнитивной поведенческой терапии, во время которой врач в форме убеждения поможет отказаться от негативных мыслей или заменить их на положительные убеждения.
Также существуют специальные дыхательные техники, которые помогут быстро выровнять сердечный ритм и предотвратить развитие одышки. В тяжелых случаях врач может прописать антидепрессанты, которые регулируют уровень серотонина.
Ведение нездорового образа жизни
Некоторые медики считают, что хроническая усталость, постоянное употребление табака, алкоголя или наркотиков (даже легких) может вызвать учащенное сердцебиение и одышку. Достаточно отказаться от вредных привычек — и неприятные симптомы уйдут без дополнительного лечения.
Нужно помнить, что, несмотря на то, что сами по себе ни одышка, ни учащенное сердцебиение не несут прямой угрозы жизни, они могут быть достаточно тревожным сигналом.
Единичные случаи одышки не указывают на болезни организма, а вот постоянная нехватка воздуха и аномальное сердцебиение — прямой путь в кабинет семейного доктора.
Только специалист сможет правильно выявить причину неприятных симптомов, поставить правильный диагноз и назначить лечение для улучшения состояния здоровья пациента.Перебои в сердце: насколько опасно их появление

Под общим названием – перебои в сердце – рассматривается группа патологических состояний, для которых характерна нестабильность частоты и регулярности сердечных сокращений.
Аритмия (нарушение сердечного ритма) в основном является следствием различных заболеваний, связанных с негативными проявлениями в деятельности сердца.
Однако причиной этих клинических отклонений от нормы могут выступать и другие факторы.
Виды нарушения
В зависимости от характера нарушений сердечного ритма выделяется несколько разновидностей патологического состояния:
- Тахикардия. Состояние характеризуется значительным учащением количества сердцебиений. В течение одной минуты оно составляет более 150 ударов. Такой скачок показателей случается у вполне здоровых людей от превышения физической нагрузки или вследствие эмоциональных срывов.
- Брадикардия. Сопровождается понижением скорости сокращений сердца до опасных показателей – ниже 60/мин.
- Пароксизмальная тахикардия. Диапазон частоты сердечных сокращений составляет от 140 до 200 ударов/мин. Если такие показатели наблюдаются в работе сердца в состоянии покоя, они представляют серьезную угрозу жизни пациента.
- Экстрасистолия. При данном нарушении происходит преждевременное сокращение систол на фоне неравномерного распространения электрического импульса.
- Мерцательная аритмия. В отличие от экстрасистолии нарушения ЧСС связаны с хаотичным сокращением отдельных групп сердечных мышц. Сокращения желудочков могут доходить до 150 ударов в течение одной минуты, тогда как деятельность предсердий практически сведена к нулю.
- Идиовентрикулярный ритм сердца. При данном патологическом состоянии импульс направляется в обратном направлении, то есть от желудочков – к предсердиям. Это исключительно редкое нарушение сердечных сокращений, характерное в основном для детского возраста.
Описанные разновидности нарушения сердечного ритма, при которых сердце бьется с перебоями, являются результатом изменения проводимости тканей органа или нарушений, связанных с возникновением электрического импульса.
Причины патологии
Возникновение патологического состояния, провоцирующего нарушение частоты сердечных сокращений, отличается большим разнообразием причин перебоев в сердце. Почему происходит сбой – серьезный вопрос, требующий обязательного рассмотрения, так как выявление этиологии развития патологии необходимо для выбора тактики лечения.
Сердечные патологии
В основе состояния, при котором наблюдаются подобные нарушения, чаще всего лежат заболевания сердечно-сосудистой системы. Среди них:
- ИБС (ишемическая болезнь сердца). Сущность заболевания заключается в дефиците снабжения органа артериальной кровью, приводящему к различным расстройствам ЧСС на фоне нарушения кардиальных структур. Коварство болезни – в отсутствии выразительной симптоматики на ранних стадиях и вследствие этого большая вероятность развития инфаркта миокарда.
- Артериальная гипертензия. Перебои в сердце наблюдаются у пациентов, длительное время страдающих высоким давлением.
- Инфаркт миокарда. Некротические изменения в клетках мышечных тканей органа, происходящие вследствие острого дефицита питания, часто становятся причиной смерти пациентов.
- Кардиосклероз. Патология развивается на фоне воспалительных процессов, протекающих в миокарде, или после перенесенного инфаркта в результате формирования заместительных рубцовых тканей вместо пораженных мышечных структур.
- Эндокардит. Заболевание сопровождается воспалительным процессом, поражающим внутреннюю оболочку сердца, способным привести к деструкции предсердий.
- Перикардит. Воспалительный процесс поражает серозную оболочку сердца.
- Миокардит. Воспаление миокарда происходит вследствие поражений инфекционной, аллергической или ревматической этиологии.
- Кардиомиопатия. Это целая группа заболеваний сердца, сопровождающаяся дистрофическими процессами в сердечной мышце.
ИБС, инфаркт миокарда, эндокардит могут стать причиной перебоев в сердце
Кроме перечисленных патологий сердечной деятельности, вследствие которых сердце работает с перебоями, следует отметить различные пороки органа врожденного или приобретенного характера, представленными дефектами кровеносной системы и клапанов.
Экстракардиальные (внесердечные) причины
Нарушение сердечного ритма часто развивается по множественным причинам, не имеющим отношения к заболеваниям сердечно-сосудистой системы. Среди них:
- вегетативно-сосудистая дистония;
- инсульт;
- травмы, негативно отражающиеся на состоянии головного мозга;
- неврастения и неврозы;
- заболевания дыхательной системы;
- инфекционные заболевания вирусной или бактериальной этиологии;
- эндокринные заболевания;
- сахарный диабет;
- язва желудка или двенадцатиперстной кишки.
Любые отклонения в состоянии органов и систем могут привести к нарушению частоты сердечных сокращений. Своевременное выяснение истинной причины становится предпосылкой к нормализации сердечного ритма.
Физиологические причины
Источником развития учащения и снижения ЧСС выступают и такие состояния, как:
- климактерический период;
- предменструальная перестройка организма;
- гормональные изменения при беременности;
- злоупотребление алкоголем;
- хроническое недосыпание;
- превышение допустимой физической нагрузки;
- нарушение терморегуляции тела;
- лишний вес;
- длительное пребывание в душном помещении;
- отравление наркотиками, алкоголем, лекарственными препаратами и другими веществами, провоцирующими интоксикацию организма.
К нарушению сердечного ритма кроме перечисленных факторов также приводят эмоциональные всплески, панические атаки, стрессовые ситуации.
Клинические проявления
Разнообразие причин возникновения нарушений деятельности сердца соответственно протекает с различными клиническими проявлениями. Среди общих симптомов отмечаются следующие:
- возникновение одышки при отсутствии физической нагрузки и даже в спокойном состоянии;
- ощущение перебоев и замирания сердечных ударов в грудной клетке;
- обморочное состояние, головокружение;
- частый или замедленный ритм сердечных ударов;
- беспричинная слабость и утомляемость;
- снижение зрительного восприятия, мелькание пятен, мушек, звездочек перед глазами;
- ноющие или колющие болезненные ощущения в области сердца;
- нарушение координации движений;
- трудности с дыханием.
Одышка, трудности с дыханием – возможные симптомы перебоев в сердце
Описанные симптомы не присутствуют в полном объеме у каждого пациента, а в случае незначительной степени нарушений они могут вообще отсутствовать.
Особенности проявления перебоев
Возникновение перебоев в работе сердца с наличием всех симптоматических ощущений, описанных выше, часто наблюдается у такой категории лиц, как дети и беременные. Причины их развития в основном аналогичны описанным ранее, но клиническое течение отличается более тяжелой формой.
В детском возрасте
Нарушение сердечного ритма у детей отличается следующими характерными особенностями:
- в их основе преобладают проявления, вызванные аномалиями развития функционирования сердечной деятельности;
- пароксизмальные приступы, отличающиеся внезапностью, – частый спутник таких отклонений;
- стремительно развивается сердечная недостаточность, часто приводящая к летальному исходу.
К такому итогу приводят врожденные пороки сердца, глубокая недоношенность и серьезные заболевания крови. Кроме этого предпосылкой к тяжелому течению аритмии становится предрасположенность к частым простудным и инфекционным заболеваниям, приводящим к потере жидкости и, как следствие, – нарушению электролитного баланса.
Во время беременности
Гормональные изменения, характерные для женского организма в этот период, приводят к таким нарушениям сердечной деятельности, как экстрасистолия и тахикардия. Им подвержены около 20 % беременных.
Физиологические изменения, вызванные увеличением общего объема крови, проявляются следующим образом:
- усиленным сердечным ударом;
- высокой частотой сердечных сокращений;
- гормональными сбоями;
- вегетативно-сосудистыми нарушениями.
Более подвержены таким проявлениям пациентки с наличием сердечных заболеваний, присутствующих в анамнезе до наступления беременности. Отсутствие своевременного устранения аритмии негативно отражается на развитии плода и может привести к замиранию беременности или рождению нежизнеспособного малыша.
Первая помощь в домашних условиях
Оказание первой помощи до приезда врача позволяет порой спасти больному жизнь. Поэтому необходимо знать методы облегчения состояния:
- следует уложить пациента так, чтобы верх туловища был выше, чем ноги (при частом ритме) и совершенно наоборот, если ритмы сердца редкие;
- обеспечить доступ свежего воздуха;
- освободить от тесной одежды;
- дать принять успокоительные средства или ранее выписанные врачом препараты;
- через каждые 15-20 минут измерять артериальное давление (это важная информация для врача).
В первую помощь при перебоях в сердце входит и измерение артериального давления
Успешное купирование приступа не является причиной для отказа от тщательного обследования и адекватного лечения, так как следующий приступ может оказаться интенсивнее.
Диагностические методы
Проведение диагностических мероприятий целесообразнее в условиях стационара. Комплексное обследование предусматривает сбор анамнеза, а также проводится:
- уточнение показателей ЧСС;
- электрокардиограмма;
- измерение АД;
- велоэргометрия;
- ЭКГ чреспищеводное;
- эхокардиография;
- допплерография;
- клинический анализ крови.
Диагностическая ценность таких тестов заключается в возможности выявить основную причину аритмии и уточнить тип нарушения перебоев в сердце.
Способы терапии
Что делать, когда возникают перебои в сердце? Ответ однозначный – обратиться к терапевту или кардиологу. Только квалифицированные специалисты на основании результатов диагностики определяют, как лечить различные проявления нарушения сердечного ритма.
После выявления причин, вызвавших значительные отклонения в деятельности сердца, лечение аритмии предполагает использование следующих медикаментозных средств:
- антиаритмические препараты (Новокаинамид, Хиндин), способствующие выравниванию сердечного ритма;
- антагонисты кальция (Верапамил, Дилтиазем), нормализующие тонус сосудов;
- бета-блокаторы (Метопролол, Анаприлин, Карведилол);
- препараты, активизирующие деятельность миокарда (Кордарон);
- витаминные комплексы.
Верапамил – препарат для лечения перебоев в сердце
Кроме этого рекомендуется проведение физиотерапевтических процедур, благотворно влияющих на состояние сердечной мышцы. Это радоновые и углекислые ванны, использование низкочастотного электромагнитного поля.
Отсутствие положительной динамики становится показанием к использованию хирургических методов – радиочастотной абляции, электрокардиоверсии или установки водителя ритма.
Возможные осложнения
Отсутствие своевременной коррекции ЧСС чревато развитием серьезных осложнений. Среди них:
- фибрилляция желудочков, часто приводящая к остановке сердца;
- кардиогенный шок, угрожающий жизни пациента;
- тромбоэмболия, являющаяся причиной полной закупорки артерий, питающих сердечную мышцу;
- коллапс, являющийся результатом стойкого понижения АД;
- ишемический инсульт;
- инфаркт миокарда;
- сердечная недостаточность.
Все патологические состояния предполагают обязательное проведение курса терапии в условиях стационара. Это даст возможность предотвратить развитие необратимых последствий.
Профилактические меры
Поддерживать нормальное функционирование сердечно-сосудистой системы удается при условии соблюдения простых рекомендаций:
- отказ от вредных привычек;
- ведение активного образа жизни;
- сбалансированное питание;
- двигательная активность;
- нормализация сна;
- своевременный прием лекарственных препаратов, назначенных специалистом;
- исключение стрессовых ситуаций.
Основным правилом является прохождение регулярных профилактических осмотров, целью которых является раннее выявление малейших отклонений в функционировании сердечной деятельности.
Нормализация сердечного ритма становится залогом благоприятных прогнозов. Он является результатом своевременного выявления причин перебоев в сердце, адекватной терапии и неукоснительного следования рекомендациям кардиолога.
