Чёрные нити в мокроте
Что такое мокрота – причины появления и виды секрета

Большинство заболеваний дыхательной системы, характеризуются повышением температуры тела, покраснением горла и сильным кашлем. Врачи утверждают, что лучший вариант, когда спазмы мышц грудной клетки, сопровождаются выделением мокроты. Что такое секрет трахеобронхиального дерева и нужно ли опасаться такого симптома патологии? Давайте разбираться с этим вопросом вместе.
Для чего нужна флегма
Мокротой называют смесь секрета придаточных пазух, слизистой оболочки носа, слюны и продуктов жизнедеятельности патогенных микроорганизмов, вызывающих воспалительный процесс в легких, бронхах.
Слизь необходима для «фильтрации» любых инородных веществ, попадающих в дыхательную систему извне. В большинстве случаев флегма полезна.
Исключением становится аномальное выделение образований, мешающих нормально дышать, есть.
Многие больные на приеме у терапевта, пульмонолога спрашивают, откуда берется мокрота? На самом деле такой вопрос не корректен. Слизь вырабатывается на протяжении всей жизни. Если реснитчатый эпителий прекратит транспортировку флегмы в верхние дыхательные пути, то риск инфекционного заражения легких увеличивается в разы.Какие функции выполняет мокрота:
- защита слизистой от микробов, аллергенов;
- увлажнение и устранение раздражения;
- выведение бактерий во время терапии ОРВИ, ОРЗ.
В нормальном состоянии мокрота состоит из воды, углеводов, протеина и минеральных солей. Патологическое состояние добавляет в секрет продукты жизнедеятельности бактерий, вирусов.
Виды и цвет мокроты
Здоровый человек ежедневно избавляется от 50-100 мл слизи, состоящей из пыли и других инородных для организма веществ. Во время болезни количество вырабатываемой флегмы может увеличиться в 10-15 раз (1500 мл). Поэтому особо волноваться при выявлении слизи при кашле не стоит. Считается, что это нормальное явление во время лечения вирусных и бактериальных поражений.
Обратиться за помощью в медицинское учреждение необходимо при изменении состава и цвета мокроты. Сильный воспалительный процесс может сопровождаться отхождением серозной, гнойной, кровянистой или стекловидной флегмы. Такие симптомы нередко указывают на развитие опасных заболеваний дыхательной системы (туберкулез, бронхит, пневмония, рак).
Многие врачи ставят первоначальный диагноз, ориентируясь на цвет мокроты:
- прозрачные выделения не должны пугать больного, так как отсутствие примесей говорит о постепенном угасании воспаления;
- стекловидная слизь должна стать поводом для проверки организма на наличие стеноза бронхов;
- желтая мокрота считается показателем усиленной борьбы иммунной системы с инфекцией (воспаление легких, астма, бронхит);
- зеленые выделения обычно вязкие и плохо отхаркиваются из-за повышенной концентрации нейтрофилов, эпителия и мертвых патогенных агентов (стафилококк, стрептококк);
- коричневая флегма указывает на распространение заболевания на нижние дыхательные пути или внутреннее кровотечение (разрыв капилляров).
В отдельную группу нужно вывести мокроту с кровью. Такой симптом возникает при сильном повреждении легочной ткани. Обычно больные с подобными признаками болезни незамедлительно госпитализируются.
Другие причины образования и отхождения слизи при кашле
Во время осмотра врач обязательно задаст вопрос о времени появления неприятного симптома. Если выделение мокроты наблюдается в утреннее время, то в первую очередь необходимо исключить естественные источники флегмы.
Нередко причиной обильных выделений во время кашля становится аллергическая реакция на внешние раздражители (пыль, сухой воздух, шерсть животных).
Нельзя исключать вероятность отравления химическими веществами (парами бытовой химии).
Слизистая вязкая мокрота может образоваться у курильщиков. С дымом сигарет в легкие попадает сажа, копоть и другие отравляющие элементы.
Негативное воздействие на бронхи вызывает уменьшение дыхательного просвета и ослабление функций клеток эпителия. Скопившаяся за ночь мокрота выходит утром с сухим приступообразным кашлем.
Болезни, характеризующиеся выделением мокроты
Многие заболевания дыхательных путей сопровождаются образованием большого количества секрета. Респираторные патологии почти всегда провоцируют организм на выработку флегмы. Какие патологии нужно исключить в первую очередь?
- Туберкулез – персистирующая инфекция, вызванная палочками Коха. Такая болезнь характеризуется аномальной потливостью, потерей аппетита, субфебрильной температурой (37°С). Отличительной чертой заболевания считается белая (начальные стадии), зеленоватая или кровянистая мокрота при кашле.
- Воспаление легких развивается на фоне заражения бактериями, грибками или вирусами легочной ткани. Главные проявления – резкий скачок температуры тела, сухой, непродуктивный кашель с хрипами, боль в грудной клетке, одышка. Секрет желтый или зеленый.
- Бронхит характеризуется отеком слизистой оболочки и ускоренной выработкой иммуноглобулина. Такие процесса вызывают закупорку бронхов и осложненное выделение мокроты. Симптомы болезни напоминают классическую простуду с появлением белой, желтой или зеленой флегмы.
Заниматься самодиагностикой нельзя. Лечение должно быть назначено специалистом (терапевтом, инфекционистом, иммунологом или пульмонологом).
Показания к проведению анализа мокроты
Обратиться за помощью в медицинское учреждение необходимо, если кашель продолжается более 2-х недель, есть подозрение на пневмонию, туберкулез или другие опасные болезни, в мокроте появились примеси (розовая, зеленая, желтая или стекловидная слизь).
Анализ флегмы позволяет:
- точно определить причину усиленной выработки слизи;
- исключить онкологию (рак легких);
- проверить выделения на маркеры аллергии.
При выявлении бактериальной природы мокроты, в лаборатории проводят исследования на резистентность патогенной микрофлоры к разным видам антибиотиков.
Как облегчить состояние больного
Нормальное отхождение мокроты считается хорошим знаком. Выделение прозрачного секрета нормальной вязкости показывает, что лечение первопричины кашля продвигается в нужном направлении. Дополнительная стимуляция отхаркивания слизи нужна в случае застоя секрета.
Препараты для выведения мокроты:
- муколитики необходимы для увеличения объема слизи при сухом, непродуктивном кашле («Мукалтин», «АЦЦ», «Амброксол»);
- отхаркивающие средства назначаются для облегчения выведения секрета из бронхов («Лазолван», «Стоптуссин», «Доктор Мом»);
- натуральные сиропы и микстуры повышают иммунитет и снимают раздражение слизистой («Геделикс», «Гербион», «Корень Алтеи»).
Лечение ребенка лучше начинать с относительно безопасных методов народной медицины. Если мокрота вязкая, но без примесей (гнойная, розовая, серозная), то следует воспользоваться отварами шалфея, душицы, календулы, солодки. Хорошие результаты показывает терапия ингаляциями, применение компрессов.
Мокрота при коронавирусе

Коронавирусная пневмония это сухой кашель без насморка
Мокрота при коронавирусе может наблюдаться в некоторых ситуациях. Коронавирус часто сопровождается сухим кашлем, в котом нет мокроты, но это лишь начальная стадия заболевания.
При коронавирусе поражаются легкие, мертвые клетки которых позже вместе с мокротой выходят из организма. Мокрота при гастрите может иметь зеленый цвет, быть практически бесцветной, выделять кусочки слизи. На страницах журнала https://gastritinform.
ru/ мы поговорим о том, какая мокрота выделяется при коронавирусе. Читайте следующую статью.
Что такое мокрота анализ мокроты
Мокрота — это секрет, выделяемый во время кашля из бронхов и трахей, появление которого обычно свидетельствует о серьёзных заболеваниях нижних дыхательных путей (бронхит, пневмония, лёгких, отёк лёгких и др.). Общий анализ мокроты является одним из наиболее эффективных диагностических исследований, выявляющих заболевания органов дыхания человека.
Обычно лабораторное исследование мокроты выполняется по назначению врача (пульмонолога, терапевта, аллерголога, инфекциониста и ряда других). Клинический анализ мокроты содержит описание ее характера, общих свойств выделений и микроскопическое исследование мокроты.
Общий анализ мокроты является одним из наиболее эффективных диагностических исследований выявляющих заболевания органов дыхания человек
Данный вид анализов назначается в случаях:
- заболевания бронхов и легких (грибковой или глистной инвазии легких, бронхиальной астме, пневмонии, бронхите, новообразованиях органов дыхания и ряде других заболеваний);
- при выделениях мокроты в процессе кашля;
- при протекании неизвестных процессов в легких по данным рентгенологического обследования либо аускультации;
- при наличии продолжительного кашля неизвестной природы.
Есть ли мокрота при коронавирусе
При чихании и кашле в воздухе вокруг больного человека распространяются микрокапли его слюны, мокроты и респираторных выделений, которые содержат вирусы.
Более крупные капли оседают на окружающих предметах, и поверхностях, мелкие -долго находятся в воздухе и переносятся на расстояния до нескольких сот метров, при этом вирусы сохраняют способность к заражению от нескольких часов до нескольких дней.
Чаще всего среди клинических симптомов коронавируса фигурируют повышение температуры тела и сухой (или с небольшим количеством мокроты) кашель. Также у зараженных коронавирусом и заболевших COVID-19 регистрируют одышку, утомляемость и миалгии, ощущение заложенности в грудной клетке. При заболевании коронавирус у 34% наблюдается мокрота в горле.
Коронавирусная болезнь протекает примерно так же, как обыкновенная ОРВИ или грипп. У зараженного человека часто наблюдаются высокая температура (от 38 градусов), общая слабость и сухой кашель. Чуть реже встречается насморк, чихание, боль в горле и мышечная боль. Еще реже бывает потеря аппетита, одышка, выделение мокроты, головная боль, тошнота и диарея.
Covid-19 обычно сопровождает сухой кашель, который в конце концов переходит в кашель с мокротой — густой слизью, содержащей мертвые клетки легких, уничтоженные вирусом. Эти симптомы лечит постельный режим, обильное питье и парацетамол. Специальная медицинская помощь здесь не нужна.Такая стадия длится около недели — большинство выздоравливает, потому что их иммунная система победила вирус.
По информации Минздрава РТ, в 90% случаев у больных коронавирусной инфекцией повышается температура тела, в 80% появляется кашель при коронавирусе – сухой или с небольшим количеством мокроты, в 55% случаев – одышка (наиболее тяжелая одышка развивается к 6–8 дню от момента заражения), у 44% заболевших появляются боли в мышцах и утомляемость, 20% ощущают заложенность в груди.
Зеленая мокрота свидетельствует о том, что организм борется с острыми инфекционными заболеваниями к которым относится и коронавирус
Зеленая мокрота при коронавирусе
Мокрота — разновидность секрета, состоящего из слизи и слюны, которые вырабатывается в наших легких и очищает горло от раздражителей.
Зеленая мокрота свидетельствует о том, что организм борется с острыми инфекционными заболеваниями, к которым относится и коронавирус. Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Похожий оттенок мокроты наблюдается при бронхите, синусите и хронической обструктивной болезни легких. Зеленая мокрота при коронавирусе — это признак наличия инфекции в организме.
Мокрота с кровью при коронавирусе
Кровохарканье сопровождает многие инфекционные заболевания дыхательной системы: бронхиты, пневмонии. Некоторые бактерии обладают способностью разрушать ткань легких и повышать проницаемость легочных сосудов.
Зачастую характерные симптомы таких заболеваний — это значительное ухудшение общего состояния, повышенная температура тела, сильная слабость.
Появление примеси крови в откашливаемой мокроте говорит о запущенности недуга.
Так как коронавирус способен вызвать серьезные осложнения, включая проблемы с дыханием, сильную пневмонию инфекционного характера. Симптомы заболевания инфекционной пневмании, вызванной коронавирусом: повышенная температура тела, боли в грудной клетке и спине, одышка, кашель с выделением «ржавой» мокроты и следами свежей крови.
Коронавирусная пневмония это сухой кашель без насморка
Мокрота с кровью – всегда признак серьезных нарушений в работе внутренних органов. Обратиться к врачу нужно как можно скорее, чтобы упростить диагностику, обратите внимание на общее самочувствие и сопутствующие симптомы.
Коронавирус без мокроты
COVID-19 способна вызвать серьезные осложнения, включая проблемы с дыханием, сильную пневмонию, смерть.
По данным Всемирной организации здравоохранения (ВОЗ), примерно каждый пятый заболевший человек заболевает сильно – у пациентов развиваются тяжелая пневмония, дыхательная недостаточность, им может потребоваться кислород или искусственная вентиляция легких. Коронавирусная пневмония — это сухой кашель без насморка.
После проникновения вируса в горло может появиться сухость горла, которая встречается при ангине. Длится примерно 3-4 дня. Но речь идет именно о сухости, а не воспалении. Воспаление горла — нехарактерный для коронавируса симптом.
А при попадании привычных нам инфекций чаще всего начинают выделяться слизь и мокрота. Сухой кашель без выделения мокроты это второй главный симптом, который фиксировали у 80% всех заболевших.Он может быть несильным, но изнуряющим, при котором человеку сложно откашляться.
Основные меры предосторожности для защиты от новой коронавирусной инфекции
Следите за новейшей информацией о вспышке COVID-19, которую можно найти на веб-сайте ВОЗ, а также получить от органов общественного здравоохранения вашей страны и населенного пункта. Наибольшее число случаев COVID-19 по-прежнему выявлено в Китае, тогда как в других странах отмечаются вспышки локального характера.
В большинстве случаев заболевание характеризуется легким течением и заканчивается выздоровлением, хотя встречаются осложнения. Основное и самое опасное осложнение коронавирусной инфекции – вирусная пневмония. Ее нельзя лечить антибиотиками, лечение направлено на поддержание функции лёгких.
Защитить свое здоровье и здоровье окружающих можно, соблюдая следующие правила:
- регулярно мойте руки;
- соблюдайте дистанцию в общественных местах;
- носите с собой одноразовые салфетки и всегда прикрывайте нос и рот, когда кашляете или чихаете. Обязательно утилизируйте их после использования;
- по возможности, не трогайте руками глаза, нос и рот;
- при повышении температуры, появлении кашля и затруднении дыхания как можно быстрее обращайтесь за медицинской помощью;
- следите за новейшей информацией и выполняйте рекомендации медицинских специалистов;
- ношение одноразовой маски не защитит вас от заражения, но может предотвратить заражение вами других, если вы уже являетесь носителем вируса.
Источники:
- http://nmedlab.ru/
- https://znaj.ua/ru/zdorovya/182674-50-vidtinkiv-slizu-pro-shcho-govorit-kolir-mokrotinnya
- https://mosgorzdrav.ru/coronavirus-covid-19
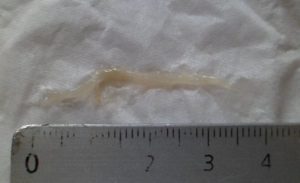
Мокрота с черными точками
Несмотря на доказанную опасность употребления сигарет, огромное число людей добровольно отдали свое здоровье на растерзание табачному дыму и никотину.
Одним из ярких признаков, выдающих такого человека, является постоянный кашель, сопровождающий его даже после отказа от курения. Сначала это проявляется редко, однако со временем человек настолько привыкает к такому спутнику, что даже не обращает на него внимания.
И это типичная ошибка, поскольку вскоре к кашлю добавляется мокрота от курения, а это уже опасный сигнал.
Дыхательная система устроена таким образом, что воздух, попадая в трахею, бронхи и легкие, проходит поэтапную очистку, которая начинается уже в носовой полости. Тут крупные пылинки и основная масса бактерий задерживаются, смешиваясь со специальным веществом. Поэтому у людей регулярно возникает необходимость прочистить носовые ходы, высморкаться.
Но некоторое количество загрязнений из окружающей среды все же попадает глубже. Теперь приходит очередь легких, которые покрыты специфическими ресничками. Именно они постепенно выводят попавший внутрь мусор, смешивая его с физиологической субстанцией – прозрачной слизью – и направляя вверх по дыхательным трубам. Это процесс естественный и не несет опасности.
Однако мокрота при курении может быть несколько другого вида и выделяться в значительно больших количествах. Если человек начал курить, характер выделений изменяется.
Почему так происходит
Причин для такого разительного отличия несколько. Во-первых, табачный дым от курения сигареты вызывает устойчивый спазм не только сосудов, но и дыхательных путей. Проход их сужается, затрудняется отход слизи.
Во-вторых, курильщик в огромных количествах отправляет в свои дыхательные пути различные отравляющие соединения, смолы, никотин. Они практически покрываются золой и другими отложениями, которые организм пытается вывести.
В-третьих, у курильщиков происходит постоянное раздражение слизистой оболочки легких токсинами и активно размножающимися бактериями, для которых подобная среда является наиболее подходящей.
Учитывая тот факт, что организм человека с сигаретой всегда ослаблен, а легкие засорены до предела, хронический бронхит становится в некотором роде защитником для тех, кто продолжает курить.
Он заставляет постоянно кашлять, чтобы выводить слизь и токсины в виде мокроты.
Но с течением времени человек рискует обрести более тяжелые и опасные заболевания, которые мучают его продолжительное время даже после отказа от курения.
Виды выделяемой жидкости
Курящий человек может долго не обращать внимания на то, что появился кашель с мокротой. Но в целях сохранения здоровья ему необходимо немедленно обратиться к врачу. Пульмонолог после проведения анализов сможет точно установить диагноз, прописать лечение с четкой рекомендацией бросить курить.
Первичные выводы о том, что вызвало появление мокроты у курильщика, врач может сделать уже на основании ее оттенка и густоты.
Выделения, если продолжать курить, могут быть:
- Прозрачными.
- Желтоватыми.
- Зелеными.
- Серыми.
- Розовыми.
- Коричневыми.
- Красными.
- Черными.
У начинающего любителя курить сигареты в результате раздражения дыхательных путей может появляться прозрачная мокрота. Со временем при курении выделяемая субстанция становится серой от смога.
Этот темный цвет также имеет место при вирусных инфекциях синусовых пазух носа и заднем рините. Отхождение желтых и зеленых слизей у курильщика свидетельствует о развитии бронхита, синусита, пневмонии или астмы.
Цвет мокроты, в данном случае, зависит от большого количества лейкоцитов в секрете.
Отхаркивание розовой слизи говорит о незначительном кровотечении. Его причиной становится воспаление стенок трахеи и бронхов курильщика. Мокрота с кровью приобретает красный оттенок. Повреждения эпителия также могут возникать на фоне туберкулеза, онкологии легких, пневмококковой инфекции.Обычно их сопровождает коричневая мокрота у курильщика, а при анализе слизи обнаруживается большое количество эритроцитов и продуктов их разложения. В самых запущенных случаях отходящий секрет приобретает практически черный цвет.
На таком этапе пугающая окраска может сопровождаться неприятным гнилостным запахом.
Если человек завязал с сигаретами
Такое решение, несомненно, самое верное. Однако после отказа от курения бросивший сигарету человек часто сталкивается с усилением кашля. Почему? Когда курильщик затягивается сигаретой, его дыхание глубокое. За много лет легкие значительно засоряются вредными веществами.
После того как принято решение отказаться от сигарет, дыхание становится поверхностным. Но организму все же необходимо очиститься. Часто бросающий человек замечает, что как бросил курить, кашель стал сухим, удушающим, не отходит мокрота. Это вызвано уменьшением секреции слизи. После отказа от курения такой кашель не может не появиться.
Чтобы от него избавиться, нужно обратиться к врачу, а не возобновлять привычку курить сигареты.
Как себе помочь
Эти рекомендации будут не лишними и для курильщиков, однако чтобы полностью победить появившийся кашель и мокроту, стоит навсегда бросить курить и отказаться от сигарет. Так как избавиться от неприятных симптомов довольно сложно, потребуется самодисциплина.
- По назначению врача принимать муколитики, противовоспалительные и витаминные препараты.
- Применять ингаляции на основе лекарственных растений и эфирных масел. Посещать баню.
- Добавить физической активности.
- Откорректировать рацион, насытив его полезной пищей.
- Увеличить употребление чистой воды, это способствует разжижению мокроты.
- Следить за влажностью воздуха в квартире, использовать увлажнитель.
- Практиковать прогулки в парке или в лесу, где много свежего и чистого воздуха.
Сколько времени потребуется, чтобы вся мокрота после курения была выведена из дыхательной системы, зависит от стажа и частоты пригубления сигареты бросающего это пристрастие. Но здоровье человека стоит любых усилий.
Кашель по утрам с мокротой — характерный симптом большого количества болезней. Осиплость голоса, нехарактерные хрипы и мокрота могут сопровождать даже обычную сезонную простуду.
Но, как правило, такая симптоматика свидетельствует о более серьезных заболеваниях, например, о бронхите хронического типа, воспалении легких, сердечных патологиях и астме.
Чтобы точно определиться с причиной утреннего кашля с выделением мокроты, необходимо проконсультироваться с врачом.
Физиология и механизм утреннего кашля
При помощи кашля по утрам наш организм выводит слизь, скопившуюся в дыхательных органах во время сна. Но может быть и так, что мокрота при кашле указывает на воспаление слизистой трахеи и бронхов. Она постепенно скапливается в легких и нарушает нормальное снабжение организма кислородом.
Чаще всего утренний появляется у курильщиков. Чему в данном случае удивляться, ведь в состав сигаретного дыма входят до 10 тысяч различных токсичных веществ и соединений. При этом около 150 из них представляют собой настоящие яды, которые, попадая на слизистую, приводят к ее активному раздражению.
Табачный дым слоем копоти, а также смолистых веществ оседает внутри бронх и бронхиол. Как результат – страдает реснитчатый эпителий, который обеспечивает правильное функционирование органов дыхания. Кашель курильщика по утрам – это попытки эпителия вывести из бронхов токсичные вещества и очистить легкие.
Регулярное курение и постоянный (без должного лечения) могут привести к появлению бронхита хронического типа (неинфекционного).
Симптомы грибка в легких: опасность патологического процесса
Поражение легких человека грибковой флорой.
Грибок в легких – явление достаточно редкое и его нередко путают с прочими серьезными патологическими процессами легочных тканей. На деле, грибок в легких является опасным заболевание, которое требует безотлагательного лечения.
В запущенных ситуациях оно становится причиной тяжелых последствий и имеет высокую летальность. Грибковое поражение легких тяжело определить, так как его симптоматические проявления имеют сходство с туберкулезом и пневмонией, но терапия совершенно иная и требует применения категорически иных медикаментов.
Типы грибковых поражений легких
Как патогены проникают к тканям легкого.
Грибковое поражение легких характеризуется двумя основными формами – актиномикозом и кандидозом. Причиной возникновения первого типа грибкового поражения дыхательных органов выступает микрофлора, относящаяся к роду Actinomyces, которая также именуется лучистым грибком.
Его споры выступают сапрофитами некоторого ряда злаковых растений:
В человеческий организм споры зачастую поступают в совокупности с воздушными массами, в которых имеется значительная пылевая часть, в составе которой имеются и актиномицеты. Также, имеется вероятность и иного способа инфицирования – из-за попадания спор в раневую поверхность кожных покровов и распространения мицелия посредством кровотока.
Дрожжеподобные грибки рода Кандида.
в этой статье расскажет читателю об опасности присутствия грибка в тканях.
Легочный кандидоз провоцируется возбудителем типа Candida, который принято относить к условно патогенным.Указанные грибки находятся в организме любого человека и в нормальном состоянии не только не несут вреда организму, но также и выполняют позитивные функции. Тем не менее, когда по причине неблагоприятных факторов число патогенной микрофлоры резко увеличивается, Кандиды способны наносить организму значительный вред.
Причины возникновения грибкового поражения легочных тканей
Опасность грибкового поражения.
Грибковое поражение легочных тканей является трудноизлечимым заболеванием, которое нередко провоцируется дрожжевыми грибами рода Кандида (на фото). В норме они безопасны и проживают на кожных покровах, но при понижении иммунной функции организма начинают представлять опасность.
Причинами понижения иммунной функции выступают следующие:
- постоянные стрессогенные ситуации;
- витаминная недостаточность организма;
- применение антибактериальных препаратов.
Внимание! Микозное поражение дыхательных путей и органов дыхания представляет опасность для каждого человека, вне зависимости от его возрастной категории. Заболевание опасно для представителей всех возрастных категорий.
Наиболее высокие риски получения такого поражения имеются у следующих групп пациентов:
- Люди, у которых диагностированы патологические процессы онкологического характера.
- Пациенты, страдающие от ВИЧ-инфекций.
- Люди, у которых диагностирован диабет сахарный врожденного либо же приобретенного характера.
- Лица, страдающие от туберкулеза.
- Пациенты с патологическими процессами эндокринного характера.
Также, в группу риска попадают люди, у которых имеются заболевания хронического характера, в особенности респираторного типа.
Симптоматические проявления грибкового поражения
Грибковые поражения органов дыхания на стартовом этапе проявляется исключительно приступами кашля непродуктивного, то есть сухого характера, который является обыкновенным явлением для стандартного течения простудного заболевания. Далее, при кашле возникает отделение мокроты с малыми вкраплениями слизи.
После грибкового поражения легочных тканей возникает увеличение показателей общей температуры тела, дыхание приобретает затрудненный характер. У пациента наблюдаются приступы одышки и повышение объемов мокроты.
В мокроте присутствуют нитевидные включения. Человеку тяжело совершить вдох из-за болевого синдрома.
Кашель как симптом грибковой инфекции.
На следующем этапе патологического процесса отмечается присутствие в легких очагов абсцесса и утолщения плевры.
Важно! Когда ткани поражаются грибком, возникают патологические изменения бронхиального древа, происходит деформация ребер. Пациент жалуется на повышение интенсивности болевого синдрома.
На кожных покровах становятся заметными образование свищевых каналов и выделение гнойных масс.
В гное, как и в мокроте, специалисты при анализе обнаруживают грибковые споры. Грибки, которые обосновались в легочных тканях, дислоцируются в нижнем отделе 1 из парных органов.
Патология развивается на протяжении длительного временного промежутка и находится в состоянии постоянного прогрессирования.
Микозы легких характеризуются собственными явными признаками – состояние пациента после применения антибактериального ряда фармакологических средств ухудшается, а хрипы часто не прослушиваются.Как восстановить здоровье легких.
Симптомы грибка в легких на начальном этапе тяжело отличить от обыкновенной простуды и по этой причине, инфекция легких грибкового характера остается без верного лечения, пока у пациента не возникают ярко выраженные симптомы, которые характеризуются возникновением следующих нарушений:
- подкожных инфильтратов;
- свищевых ходов;
- развития кахексии;
- интоксикации;
- признаков истощенности организма.
Основными симптоматическими проявлениями на начальном этапе у грибкового поражения органов дыхания выступают такие:
- приступы кашля;
- одышка;
- мокрота, нередко с примесью крови;
- повышение показателей общей температуры тела;
- повышенная работа потовых желез.
Проявления сходны с туберкулезной инфекцией, а также пневмонией. Но, несвоевременное обнаружение грибкового поражения и запущенные состояния являются причиной высокой смертности среди пациентов.
Симптоматические проявления кандидоза легких
Опасное проявление – боль в области грудной клетки.
Грибок Кандида является вторичной инфекцией, и проявляется после того, как было перенесено воспаление легочных тканей вирусного либо бактериального характера.
Важно! Заболевание выражено участками некрозов в середине очага воспаления, возникновением и накоплением жидкости в альвеолах и поражением бронхиальных стенок. В легких возникают полости с гнойным содержимым либо протекает замещение легочных тканей соединительными с формированием рубца.
При кандидозе легких, пациенты жалуются на следующие негативные проявления организма:
- недомогание общего характера;
- приступообразный непродуктивный кашель;
- одышка;
- лихорадочное состояние;
- сбой ритма биения сердечной мышцы;
- бронхоспахмы.
Для того чтобы устранить симптоматические проявления, пациентам вменяется прием противогрибковых средств, антибактериальных препаратов, жаропонижающих и обезболивающих медикаментов. Также, в ходе лечения требуется снизить объемы потребляемого сладкого, сдобы, жирного.
Симптоматические проявления аспергиллеза
Аспергиллез.
Симптоматические проявления при аспергиллезе имеют сходство с кандидозным поражением легких. Наиболее часто от подобного страдают пациенты с саркоидозом, туберкулезом и ВИЧ-инфицированные.
Плесневые поражения легочных тканей становятся причиной возникновения таких проявлений, как:
- анорексия;
- кашель с мокротой гнойного характера;
- болезненность области грудной клетки;
- повышение показателей температуры тела;
- кровохарканье;
- вдох сопровождается возникновение болезненности;
- завышенные показатели работы потных желез;
- апатичность;
- слабость.
Аспергиллез отличается расположением справа в легких и находится в их верхней части. В некоторых случаях возможно развитие легочного кровотечения, которое нередко ведет к летальному исходу пациента.
Важно! Грибковые микроорганизмы способны поражать близь расположенные ткани, проникать вместе с током крови в отдаленные от легких внутренние органы.
Аспергиллез характеризуется стремительным прогрессированием. Для того чтобы его излечить, медики используют противогрибковые средства, стероиды, хирургическую санацию.
Диагностирование грибкового поражения
Для того чтобы терапия была эффективной требуется как можно более ранняя постановка диагноза. Выполняют анализ мокроты, выделяемой при кашле либо некротических масс из свищевых каналов.
Внимание! Под микроскопом возможно рассмотреть споры спровоцировавшего нарушение здоровья грибка. Наиболее надежным принято считать бактериальный посев гноя из свищевых каналов. Микроскопическое исследование.
Для того чтобы установить верный диагноз при предположении на грибковое поражение легочных тканей, требуется выполнять пункцию легких. Указанный тип анализа предоставляет возможность выявить род грибов.
Таким образом выявляется не только наличие грибов, но также и становится возможным подбор оптимального лекарственного препарата для борьбы с ними.
Тем не менее, диагностировать грибковое поражение легких, при неявной выраженности симптоматических проявлений возможно исключительно при комплексном подходе, который обязательно должен включать исследование крови, выделяющейся мокроты, плевральной жидкости и легочных тканей.
Данное достигается за счет следующих диагностических мероприятий, рассмотренных в таблице:
Диагностические мероприятия, позволяющие выявить грибок в легкихМанипуляцияОписаниеРентгенологическое исследованиеПредоставляет возможность определить расположение очагов грибка в дыхательных органах.
Культурологический анализВ ходе манипуляции за счет методики бактериального посева, грибковые споры размножаются в условиях лаборатории – необходимо для того, чтобы определить реакцию грибка на разнообразные фармакологические препараты.
Микроскопический анализПредполагает исследование под микроскопом взятых образцов мицелиев грибка, выделенных из отхаркиваемой пациентом мокроты.ПЦР-диагностикаПредоставляет возможность определить конкретный тип патогенного агента исходя из результатов анализов его ДНК.
Серологический тест кровиПрименяется для выявления патологии. Данное заключение делается исходя из наличия в крови специфических антител, которые свидетельствуют о имеющихся в организме тех либо иных возбудителей.
Тем не менее, следует учитывать, что использование рентгенографии не считается эффективным диагностическим методом в случае грибкового поражения легочных тканей на ранних этапах течения патологии, так как имеется высокая вероятность диагностирования пневмонии хронического характера течения, опухоли, туберкулезной инфекции либо абсцесса. На поздних стадиях патологии при расшифровке рентген-снимка становятся заметными патологические изменения ребер, бронхиального древа и плевелы.
Согласно результатам диагностирования выбирается определенная схема терапии, которая является индивидуальной для каждого пациента и зависит от показателей его организма и клинической картины течения заболевания. Лечение грибка в легких может проводить врач-инфекционист.При проявлении характерной симптоматики следует обратиться к доктору.
Запрещается предпринимать какие-либо попытки в лечении самостоятельно, процесс терапевтического воздействия должен курироваться специалистом. Цена нарушения этого правила крайне высока.
Методики лечения
Лечение грибковых поражений легких нередко выполняется посредством внутримышечных либо подкожных инъекций препарата Актинолизата, который является иммуностимулятором, повышающим продуцирование антител к возбудителям заболеваний инфекционного характера и снижающим интенсивность воспалительных процессов. Инструкция подразумевает 10-15 инъекций.
Также, могут назначаться антибактериальные препараты для ликвидации бактериальной флоры и предотвращения инфицирования вторичного характера. Все фармакологические средства подбираются исходя из результатов проведенных анализов.
Схема медикаментозного лечения определяется в частном порядке.
Подкожные инфильтраты и абсцессы ликвидируются хирургическими вмешательствами и последующим дренированием плевральной полости для улучшения оттока некротических масс. При тяжелых грибковых поражениях выполняется лобэктомия – удаление некоторой доли дыхательного органа. Также, показаны физиотерапевтические процедуры – электрофорез и УФО грудной клетки.
При своевременной терапии прогноз носит позитивный характер. На поздних стадиях добиться реабилитации уже затруднительно. Генерализованная инфекция способна становится причиной летального исхода.
Читать далее…
Мокрота с черными вкраплениями

Админ · 06/08
Во время кашля происходит выделение мокроты – слизи, которая производится бронхиальными железами.
Слизь может быть прозрачной, бесцветной, мутной, беловатой, зеленоватой, желтой, что говорит о присутствии гнойного процесса, ржавого или рыжего оттенка – бронхиальная астма или крупозное воспаление легких.
Зачастую изменение оттенка мокроты пугает людей, так как это может свидетельствовать о серьезных патологиях в бронхах и легких. Иногда эти переживания не оправдываются, так как мокрота может окрашиваться из-за причин, не связанных с серьезными болезнями.
Характеристика
Мокрота черного оттенка говорит о присутствии пневмокониозов (группа профессиональных болезней легких). При продолжительном вдыхании загрязненного воздуха, угольной пыли, табачного дыма наблюдается развитие фиброзного процесса (рубцевание тканей) в области легких.
Изменения такого типа зачастую необратимы, поэтому вылечить их практически невозможно. Болезнь проходит в хронической форме. Существуют случаи, когда заболевание проявляется не сразу, а лишь спустя 5-10 лет после взаимодействия с запыленным воздухом.
Степень изменений, происходящих в организме, зависит от присутствия сопутствующих болезней дыхательных путей или сердечно – сосудистой системы. Болезнь имеет несколько стадий развития.
Причины черной мокроты
Все причины, из-за которых возникает черная мокрота условно можно разделить на два типа:
- Связанные с проникновением различных компонентов, способных перекрасить мокроту в различные оттенки.
- Спровоцированные болезнями, зачастую опасными.
Окрашивание мокроты происходит в таких случаях:
- При проникновении красящих компонентов – крепкого кофе, черного чая, разновидности напитков, таких как Кока-Кола или Пепси.
- При легких, наполненных мелкой крошкой минералов или пылью. Такая ситуация наблюдается у шахтеров, которые занимаются выработкой угля в шахтах, а также у рабочих, деятельность которых связана со значительным количеством пыли, оседающей в легких.
- Во время кашля у курильщиков. У курильщиков легких наполнены элементами табачной пыли, вредными смолами, следами горения табака. Это свидетельствует не только о присутствии черной мокроты, но и выступает одной из причин болезни. Среди курильщиков с большим стажем наблюдаются такие заболевания – хронический бронхит, эмфизема легких, онкологические болезни.
- Присутствие кровянистых прожилок, гноя, черной, темной мокроты говорит о запущенной форме туберкулеза легких, раковых опухолях, гангрене легких, метастазах.
Даже самостоятельное выделение черной мокроты свидетельствует об определенной опасности, но если это связано с простым окрашивание, то никакой опасности для организма нет, так как достаточно отказаться от газировок темного цвета и крепкого кофе и чая.
Симптомы черной мокроты
К опасным симптомам, помимо черной мокроты, можно отнести:
- Очень сильное и резкое похудение
- Отказ от приема пищи вплоть до анорексии
- Кожные покровы имеют бледный восковый оттенок
- Проявление в мокроте крови, сгустков гноя, черных волокон
- Неприятный аромат при дыхании
- Чувство стеснение и болевые ощущения в области груди
- При незначительных движениях, а иногда даже в состоянии покоя, возникает одышка.
Диагностика
Если во время кашля у человека проявляется черная мокрота, следует сразу исключить вероятность печальных прогнозов. Это можно осуществить, проведя комплексную диагностику:
- Рентгенография
- Компьютерная томография
- Магнитно – резонансная томография
Благодаря этим исследованиям можно определить состояние внутренних органов, находящихся в грудной клетке – легких, сердца, трахей и бронхов.
Дополнительная информация. При помощи диагностики можно определить опухоли, метастазы, каверн в ткани легких, воспаленные и увеличенные узлы, абсцессы.
Проведенные процедуры, позволят точно определить природу образования мокроты: при диагностике под микроскопом можно различить угольную пыль от другой пыли, элементы разлагающейся ткани или частички крови.
Медикаментозное лечение
Учитывая причину возникновения черной мокроты, специалист прописывает надлежащую эффективную терапию:
- Если бронхит, воспаление легких, абсцесс, плеврит либо другая болезнь, спровоцированная бактериями, доктор прописывает определенные антибиотики, иногда допускается комбинация нескольких средств – это зависит от сложности процесса и количества присутствующих возбудителей.
- В случае туберкулеза легких применяется определенный комплекс препаратов, который включает в себя специализированные препараты, витаминные комплексы, антибиотики, общеукрепляющие и противовоспалительные препараты, иммунномодуляторы и прочие средства.
- Терапия бронхиальной астмы подразумевает употребление препаратов, направленных на очистку и расширение бронхов, откашливающие и антигистаминные препараты.
- При ларингите, бронхите, фарингите, трахеите и прочих болезнях, сопровождающихся сильным кашлем с существенным выделением мокроты, специалист прописывает комплекс средств противокашлевого, противовоспалительного, антиаллергического направления.
- Учитывая, что значительное количество болезней органов дыхания сопровождается существенным ослаблением иммунитета, следует употреблять иммунные и общеукрепляющие средства, минеральные добавки, витамины, биологические стимуляторы, которые способствуют тому, что организм быстрее справляется с болезни и устраняет мокроту.
- Если же в результате диагностики был обнаружен рак, то назначается операция, химиотерапия, курс лучевой терапии. Помимо этого, прописываются препараты, направленные на повышение иммунитета, а также необходимо сбалансированное и калорийное питание.
Народные методы лечения
Народная медицина направлена на то, чтобы за короткие сроки вывести черную мокроту с организма. В этих целях применяют откашливающие средства, направленные на выведение мокроты. К ним относят такие известные лекарственные растения, как солодка голая, алтей, сироп из плюща, подорожника, грудной сбор, а также весьма сильное, но неприятное растение – исландский мох.
В случае не опасного заболевания, можно использовать общедоступные средства, такие как горячее молоко со сливочным маслом и медом. Весьма эффективным является молоко с козьим жиром, которое позволяет избавиться от плотной мокроты.
Козий жир следует растопить в небольшом количестве молока, остудить до комнатной температуры, добавить столовую ложку натурального меда, например, майского, липового или разнотравья. Это средство можно употреблять при простудных болезнях, а также курильщикам при застойном кашле.
В древние времена козий жир способствовал лечению некоторых стадий туберкулеза. При лечении им, важно отсутствие у больного аллергической реакции на мед, а также молочную продукцию.