Не поддающийся терапии вагиноз и цервицит
цервицит лечение препараты недорогие но эффективные
Здравствуйте, дорогие читатели блога «Медицина и здоровье». Сегодняшняя статья посвящена женщинам — цервицит: лечение, препараты. К гинекологу обратилась женщина: «Доктор при осмотре поставил диагноз: цервицит. Чем он грозит? Нахожусь в состоянии шока, потому что меня ничего не беспокоит. Можно ли с таким диагнозом забеременеть?».
Что это такое цервицит, причины
Женская половая система устроена сложно и тонко. И если один из ее компонентов дает сбой, возникают патологические процессы. Так происходит и при цервиците — воспалении, которое развивается на слизистой оболочке шейки матки и требует незамедлительного лечения.
На шейку матки возложена функция барьера, задача которого не допустить распространение инфекции восходящим путем в матку и придатки. Если ее защитная функция нарушена, то болезнетворные микроорганизмы провоцируют развитие цервицита.
Основные причины недуга — это бактерии, вирусы и простейшие: гонококк, стрептококки, стафилококки, хламидии, трихомонады, вирус генитального герпеса, вирус папилломы человека, микоплазмы, микобактерии туберкулеза, грибок кандида.
Из всех перечисленных бактерий только гонококк обладает достаточной агрессивностью, чтобы проникнуть в шейку матки и вызвать в ней воспаление. Другим возбудителям для этого необходимы факторы, подрывающие иммунную систему и снижающие защиту.Инфекция может проникнуть во время абортов, родов, медицинских диагностических процедур, введения внутриматочной спирали, из-за аллергической реакции на контрацептивы и средства личной гигиены.
Цервицит часто сочетается и с иными гинекологическими заболеваниями, например, с вагинитом, который способен возникнуть до воспаления шейки матки либо одновременно с ним.
Заболеванием чаще всего страдают дамы детородного возраста.
На их долю приходится около 70% случаев, в то время как в период менопаузы и после нее заболеть этим недугом рискуют только 30% женского населения.
Цервицит шейки матки код по мкб 10
Во всей мировой медицине существует Международная Классификация Болезней, в настоящее время действует 10-е издание. Эта классификация предусматривает кодировку и шифрование различных заболеваний по разделам классов, блоков и подпунктов.
Таким образом любое заболевание имеет свой класс. Цервицит шейки матки после детального обсуждения в январе 2007 года получил код по МКБ 10 N72.
Симптомы цервицита у женщин
Боли внизу живота при воспалении шейки матки
Симптомы заболевания — тянущие боли разной степени интенсивности в нижней области живота (как при менструации), в том числе и во время мочеиспускания, при совершении полового акта, а также гнойные или слизистые выделения.
Если заболевание протекает без симптомов, то обнаружить его можно только во время профилактического гинекологического осмотра. В зависимости от возбудителя, симптомы воспаления проявляются по-разному.
Когда цервицит возник из-за гонореи, то протекает остро, с ярко выраженной симптоматикой. Болезнь, причиной которой стал хламидиоз, может не иметь явных признаков.
Трихомонады вызывают воспалительные процессы в шейке матки в виде мелких кровоизлияний, а при взятии мазка на анализ в нем могут обнаруживаться даже атипичные клетки. При герпетическом цервиците вход в матку покрывается многочисленными язвочками.
По течению заболевания цервицит разделяют на острую и хроническую формы. Для острого цервцита характерны все вышеописанные симптомы. Помимо этого, при осмотре специалистом обнаруживаются небольшие кровоизлияния и язвочки на слизистой.
Если острое воспаление шейки матки не было выявлено своевременно или его неправильно лечили, то со временем оно переходит в хроническую форму. Опасность хронического цервицита в том, что болезнь распространяется на близлежащие ткани и органы с образованием кист и гиперпластических процессов,
экзоцервицит
воспаление влагалищной части шейки матки
эндоцервицит
когда воспален канал шейки матки.
Диагностика цервицита
Обследование больной цервицитом
Для постановки диагноза врач проводит кольпоскопию (чтобы детализировать изменения в эпителии шейки матки), осмотр при помощи зеркал, берет мазки для проведение лабораторных анализов, а именно — бакпосев из цервикального канала и мазки на инфекцию методом ПЦР (ДНК- диагностика).
Препараты для лечения цервицита у женщин
Современная медицина знает много методик, при помощи которых можно лечить цервицит. Прежде всего устраняют провоцирующие факторы (гормональный сбой, слабый иммунитет) и обязательно сопутствующие патологии.
Когда установлен диагноз цервицит, лечение заболевания предполагает назначение больной женщине антибактериальных и противовирусных препаратов в зависимости от выявленного возбудителя и формы протекания недуга. Если причина развития цервицита — хламидии, показан прием антибактериальных препаратов, входящих в тетрациклиновую группу (тетрациклин, доксициклин).
Могут использовать средства из макролидов (эритромицин, джозамицин) и препараты группы хинолинов (таривид). При кандидозной форме обязательна системная терапия противогрибковыми средствами (флуконазол, натамицин).
При затухании основных симптомов заболевания женщинам назначается местное лечение: обработка влагалища и шейки матки 1 -2%-м раствором хлорофиллипта, 3%-м раствором димексида или раствором нитрата серебра.
Как лечить вирусные цервициты
Лечить цервицит вирусной природы проблематично. Так, при генитальном герпесе назначают длительное курсовое лечение противовирусными препаратами (ацикловир, валтрекс), витаминотерапию, специфический противогерпетический иммуноглобулин, иммуностимулирующие средства, местное применение мазей (госсипол, мегасин, бонафтон).
Для устранения папилломавирусного поражения назначают интерфероны, цитостатики, а при необходимости удаляют кондиломы. Если воспаление имеет атрофический характер, то для восстановления влагалищного и маточного эпителия, баланса микрофлоры и ткани шейки матки применяют женские гормоны.
При цервицитах вирусной этиологии, чтобы избежать повторного заражения, лечение по схеме должна проходить не только женщина, но и ее половой партнер. Даже если у мужчины нет признаков болезни, это не значит, что он не заражен. Хламидиоз, гонорея и трихомониаз у мужчин могут протекать бессимптомно.
В любом случае женщине назначают местную терапию. Это могут быть свечи, тип которых зависит от возбудителя. Например, при грибковом поражении эффективны свечи микогал, клотримазол, дафнеджин. Если цервицит вызван бактериями, назначают свечи гексикон, пимафуцин, тержинан.Кстати, препараты тержинан, неопенотран форте — L, тантум роза оказывают не только противовоспалительное действие, но и снижают болевой синдром.
Лечение хронического цервицита
Если имеется хроническое воспаление (цервицит, эндоцервицит), которое вызвало истощение слизистой оболочки шейки матки, применяют гормональные препараты в местной форме (овестин, эстриол).
Медикаментозная терапия хронического цервицита не всегда дает положительные результаты, поэтому прибегают к таким хирургическим методам, как лазеротерапия, диатермокоагуляция, криотерапия.
Параллельно с этим проводится лечение сопутствующих заболеванию патологий (функциональных нарушений, кольпита, эктропиона, сальпингоофорита) и восстанавливается нормальная микрофлора.
Для того чтобы врач мог контролировать весь процесс лечения, женщине периодически назначается кольпоскопия, берутся мазки для лабораторного обследования, проводится осмотр шейки матки.
Физиотерапевтическая терапия цервицитов
Физиотерапевтические процедуры эффективны в лечении цервицита у молодых нерожавших женщин и только при отсутствии атипических изменений эндометрия. Терапию проводят с помощью электрофореза с лекарственными веществами, в частности, с цинком.
Электрофорез эффективен при заболевании, которое находится на первой стадии заживления. На второй стадии используют радиоволновую терапию и вне очаговое воздействие ультрафиолетовыми лучами.
Хронический цервицит может долго протекать бессимптомно. Но со временем воспалительный процесс приведет к бесплодию, аднекситу (воспаление придатков, яичников и маточных труб) и эндометриту (воспаление внутренней слизистой оболочки матки).После перенесенного цервицита в полости матки и на шейке могут появляться: полипы, псевдоэрозии, выворот шейки матки, патологии верхних отделов половых путей. Основная опасность поздней диагностики — в развитии эрозии с последующим перерастанием в рак шейки матки.
Цервицит, лечение у беременных женщин
Гинеколог назначает лечение цервицита у беременной
Когда у беременной женщины выявляется цервицит, лечение назначает врач акушер-гинеколог на основании результатов обследования с учетом сопутствующих патологий, и зависит оно от типа спровоцировавшей его инфекции.
Воспаление матки при вынашивании плода грозит серьезными проблемами у матери и малыша. Если инфекция развивается по восходящему пути, бактерии попадают в матку, вызывая плацентарную недостаточность и неправильное формирование эмбриона.
На ранних сроках беременности цервицит провоцирует замирание плода и выкидыш: предстоит длительное лечебное восстановление, прежде чем снова забеременеть. На поздних сроках провоцирует задержку развития плода, инфекционные болезни, патологии органов.
Кроме того, повышается риск преждевременных родов, вероятность, что ребенок родится с низкой массой тела, а у матери может развиться инфекционное осложнение (эндометрит).
Медикаментозная терапия дополняется сбалансированной диетой.
Диета при цервиците
Цервицит, как и большая часть воспалительных заболеваний, требует назначения диеты №13. Это высококалорийные питание с оптимальным соотношением макроэлементов и приемом большого количества жидкости.
Включите в рацион: крупы (гречка, ячневая, овсяная), мясо (говядина, индейка, печень), кисломолочные продукты (сыр, творог, сметана, сливочное масло, йогурт, кефир, простокваша, айран»).
Полезны бобы, фасоль, горох, семечки тыквы, фисташки, грецкий орех, фундук, миндаль, курага, финики, чернослив, изюм, оливковое и кукурузное масло, рыба (горбуша, мойва, скумбрия, хек, камбала, лосось).
Не забывайте о продуктах, богатых клетчаткой, йодом и крахмалом (белые грибы, морская капуста, шпинат, кукуруза, фейхоа), медью, железом, цинком, витаминами В12 и РР (кальмары, креветки, устрицы, угорь), витамином С (смородина, чечевица, цитрусовые, шиповник, кизил, брокколи, сладкий перец).
Ограничьте потребление острых и копченых, жирных блюд, маринованных продуктов, консервов, сладкой выпечки, дрожжевого теста, кваса. Противопоказаны курение, кофе и алкогольные напитки.
Профилактика цервицита
Цервицит — неприятная патология. Однако ее можно избежать, если выполнять простые правила профилактики:
- регулярно соблюдать интимную гигиену;
- иметь только одного полового партнера;
- проходить профилактический осмотр у врача — гинеколога не реже 2 раз за год;
- вовремя лечить инфекционные поражения влагалища и шейки матки;
- предохраняться от нежелательной беременности;
- соблюдать врачебные рекомендации во время беременности и на этапе родов.
Теперь, уважаемые дамы вы знаете, что представляет собой цервицит: лечение, препараты. Просьба к вам не запускать болезнь, регулярно посещать кабинет женской консультации. Берегите себя и своих родных.
Посмотрите видео ролик о цервиците.
Наталья Богданова, врач-гинеколог Изменена 12.01.2020
Вагинит и цервицит
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Общее состояние женщины во многом зависит от здоровья ее репродуктивной системы.
При воздействии некоторых негативных факторов и несоблюдении женщиной правил гигиены и здорового образа жизни, сильно увеличивается вероятность развития воспалительных процессов в области репродуктивной системы.
Вагинит и цервицит — заболевания взаимосвязанные. Вагинит — это воспаление влагалища, а цервицит — воспаление шейки матки, а органы находятся в непосредственной близости друг от друга. Оба воспалительных процесса причиняют неудобства женщины и могут сказать на ее фертильности, поэтому при первых признаках вагинита и цервицита нужно обращаться к гинекологу.
Причины
Влаглище — это полый мышечный орган, который соединяет внешний мир и внутренние половые органы. Влагалище не имеет плотного сфинктера, поэтому внутрь него легко попадают различные микроорганизмы, воздух, вода при купании.
У здоровой женщины воспаление не возникнет, так как влагалище защищено полезными микроорганизмами, а также постоянно самоочищается при помощи слизистых выделений.
Но под воздействием следующих негативных факторов возможно развитие воспалительного процесса:
- Гормональные перестройки, эндокринные заболевания. Например, часто вагинит наблюдается у беременных, в климаксе, при сахарном диабете.
- Беспорядочная половая жизнь, заражение ЗППП.
- Дизбактериоз влагалища, например, из-за приема антибиотиков, на фоне частых спринцеваний.
- Неправильная интимная гигиена, ношение грязного белья.
- Хирургическое вмешательство, в частности, аборты, диагностические процедуры, при которых травмируется шейка матки.
- Инородные тела в матке и шейке матки, в частности, внутриматочная спираль.
- Образования в шейке матки, например, полипы.
Способствует развитию цервицита и вагинита и образ жизни женщины. Так, неправильное питание и пассивный образ жизни приводят к ослаблению иммунитета. Негативным образом сказывается и курение, часто употребление алкоголя.
Симптомы
Вагинит и цервицит сопровождаются следующими симптомами:
- Аномальные выделения из влагалища. Бели становятся более обильными, могут дурно пахнуть. В норме выделения прозрачные или белесые, при вагините они серые, желтые, зеленые или очень густые и творожистые, иногда пенятся.
- Зуд и жжение во влагалище — признак вагинита. При ЗППП в промежности могут появляться высыпания, волдыри, покраснения.
- При цервиците могут возникать тянущие боли внизу живота, кровянистые выделения, не связанные с месячными.
Важно понимать, что симптоматика заболевания во многом зависит от его формы. Хронический вагинит и цервицит проходят практически бессимптомно. Признаки выражены ярко при остром процессе, но и в этом случае симптомы могут сильно различаться.
Например, при вагините кандидозного типа, то есть при молочнице, выделения густые и творожистые с кислым запахом. Но, если причиной воспаления стала гонорея, выделения будут гнойными. При трихомониазе выделения пенные.
Неспецифический бактериальный вагинит чаще всего сопровождается просто более обильными выделениями с рыбным или тухлым запахом, имеющие желтый или серый оттенок.Чтобы точно определить, что именно стало причиной вагинита и цервицита, женщине не обойтись без похода к гинекологу. Только врач сможет определить возбудителя и назначить правильное лечение.
Диагностика
Как правило, для определения вагинита и цервицита достаточно провести осмотр влагалища и шейки матки в зеркалах. Органы будут отечными, красными, также наблюдаются характерные для воспалительного процесса выделения из влагалища.
Кроме того, женщина жалуется на сопутствующие симптомы: жжение и зуд. Иногда может потребоваться проведения кольпоскопии, чтобы более подробно изучить ткани шейки матки и исключить развитие предракового состояния.
В обязательном порядке врач во время осмотра берет мазки из влагалища и шейки матки, которые затем отправляет в лабораторию на исследование. Такой анализ поможет точно определить тип возбудителя инфекции, а также узнать, не является ли инфекция смешанной.
Если врач подозревает, что инфекция могла перейти на внутренние органы, женщина обязательно проходит УЗИ малого таза. Комплексное обследование поможет точно выявить патологию и избежать серьезных осложнений для здоровья женщины, среди которых вторичное бесплодие.
Лечение
Терапия цервицита и вагинита должна быть комплексной. Не достаточно только устранить инфекцию, необходимо точно определить, что стало причиной заболевания и исключить этот негативный фактор навсегда. Если этого не сделать, то вскоре возникнет рецидив, а также увеличится риск перехода воспаления в хроническую форму.
Медикаментозное лечение воспалительного процесса основано на применении антибиотиков, противогрибковых средств, в зависимости от обнаруженного возбудителя. Препараты назначают в виде таблеток, вагинальных свечей и кремов. Местные средства помогают быстро избавиться от зуда и жжение и облегчить состояние женщины.
Вирусный вагинит и цервицит тяжело поддается лечению. При генитальном герпесе назначают принимать ацикловир, иммуностимуляторы и витамины. Но и комплексная терапия не может гарантировать отсутствие рецидивов в будущем, так как полностью вирус вылечить невозможно.
Если причиной вагинита и цервицита стал вирус папилломы человека и появление кондилом на шейке матки, то назначают удаление кондилом. Дело в том, что ВПЧ опасен не только развитием воспаления, кондиломы могут малигнизироваться, то есть превращаться в рак. ВПЧ в настоящее время является главной причины рака шейки матки.
Атрофический вагинит и цервицит, которые возникают во время климакса, связаны с гормональным дисбалансом. В таких случаях назначают препараты эстрогенов, как для приема внутрь, так и местные.
Если вагинит и цервицит сопровождаются другими патологиями, например, воспалением матки или придатков, бартолиновых желез, то требует устранить и эти заболевания. Также при любом типе вагинита и цервицита рекомендуется закончить лечение восстановление микрофлоры. Для этого назначают свечи, например, Вагилак.В период лечение патологий влагалища и шейки матки необходимо:
- сбалансировано питаться;
- отказаться от алкоголя и курения;
- соблюдать половой покой;
- при ЗППП и молочнице рекомендуется пройти курс лечения вместе с партнером.
При хронических формах заболевания лечение завершают физиопроцедурами, также может быть показана фитотерапия.
Народное
Лечение вагинита и цервицита народными средствами применяется в комплексной терапии, как при острой, так и при хронической форме заболевания. Местные методы показана во время обострения. Спринцевания помогают вымыть патологические выделения, снимают зуд, усиливая действия аптечных свечей.
Рецепты внутрь, направленные на укрепление иммунитета, можно применять еще некоторое время после терапии, чтобы предупредить рецидив заболевания. Но перед началом лечения лучше проконсультироваться с врачом и убедиться, что отсутствует непереносимость компонентов средства.
Самый простой метод облегчить зуд и снять воспаление во влагалище — применять аптечную ромашку. Эта трава используются для приема внутрь в виде чая, а также для местных спринцеваний. Ромашку можно использовать как монокомпонент, а также смешивать с другими травами. Рецепты с ромашкой:
- Для питья необходимо в стакан кипятка добавить ложку травы. Напитку нужно настояться в течение 1,5-2 часов. Затем отвар процеживают и используют как заварку для ромашкового чая, разбавляя горячей водой. Сахар и мед в напиток лучше не добавлять, особенно при грибковой инфекции.
- Для спринцеваний отвар готовят также, только готовое средство необходимо долить водой после процеживание. Раствор набирают в кружку Эсмарха или специальную спринцовку и используют для промываний влагалища утром и вечером перед введением вагинальной свечи, назначенной врач.
- Очень полезны сидячие теплые ванночки с ромашкой, они хорошо снимают зуд в области преддверия влагалища. Для приготовления отвара на 500 мл воды берут 2-3 столовые ложки травы. Готовый отвар нужно процедить и вылить в таз с водой, затем разбавить до комфортного теплого состояния. Принимать ванночку нужно 15- 20 минут.
- Для приготовления тампонов и спринцеваний используют смесь из ромашки, чабреца и коры дуба. Смешивают их в пропорции 5:3:5, соответственно. 5 столовых ложек смеси заливают литром кипятка и настаивают не менее часа.
При воспалительных процессах во влагалище также можно использовать календулу, смешивая ее с ромашкой в равных пропорциях. Эта трава оказывает хороший противовоспалительный эффект.
Профилактика
Для профилактики воспалительных процессов во влагалище и шейке матки необходимо соблюдать следующие рекомендации:
- избегать беспорядочных половых связей;
- избегать нежелательной беременности и абортов;
- соблюдать правила личной гигиены, подмываться дважды в день и тогда же менять белье;
- правильно питаться, заниматься спортом;
- не спринцеваться без показаний, для профилактики спринцевания не используются;
- не принимать антибиотики без консультации с врачом;
- при любых изменениях выделений нужна консультация гинеколога, также рекомендуется обследоваться в женской консультации дважды в го;
- нельзя принимать гормоны, оральные контрацептивы без назначения врача.
Здоровый образ жизни и правильное отношение к сексу значительно снижают вероятность возникновения инфекционно-воспалительных заболеваний влагалища и шейки матки.
Цервицит и вагинит — это серьезное нарушение, которое снижает качество жизни и может тяжело осложняться при отсутствии лечения. Поэтому при первых признаках таких заболевания женщине рекомендуется обратиться к гинекологу и пройти грамотный курс терапии.
Чем бактериальный цервицит отличается от вирусного
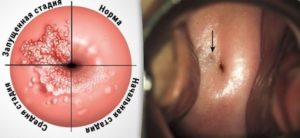
Бактериальный цервицит имея бактериальную природу занимает лидирующие позиции среди гинекологических заболеваний. Не секрет, что окружающий мир стал более агрессивным.
Присутствующие в нем микроорганизмы (хламидии, микоплазмы, гонококки) успешно приспосабливаются.
Они научились противостоять современным средствам их подавления.
Часто бактериальное воспаление шейки матки развивается на фоне нарушений в балансе микрофлоры. В результате бактерии получают возможность беспрепятственно проникать к слизистой, размещаясь для обитания в комфортных условиях.
Бактериальный цервицит — что это
Бактериальный цервицит — это инфекционно-воспалительное заболевание шейки матки, вызванное бактериальными микроорганизмами. Бактериальные цервициты (БЦ) встречаются чаще других видов воспаления шейки (атрофические, грибковые, вирусные цервициты).
При отсутствии своевременного лечения БЦ может приводить к распространению инфекции и развитию таких осложнений как:
- аднексит (воспаление придатков: труб, связок, яичников);
- оофорит (воспалительное поражение яичников);
- эндометрит (воспаление маточного эндометрия);
- бартолинит (воспаление бартолиновых желез преддверья влагалища);
- пельвиоперитонит (воспаление брюшины в малом тазу).
Причины развития бактериального цервицита
БЦ развиваются при проникновении в шейку матки патогенных бактерии или при нарушении влагалищной микрофлоры и активации условно-патогенных микроорганизмов.
Основными причинами развития бактериального цервицита являются:
- хламидии;
- микоплазмы;
- уреаплазмы;
- гонококки;
- трихомонады;
- условно-патогенные микроорганизмы (эшерихии, кишечные палочки, протеи, клебсиеллы, бактероиды).
Редкими причинами развития БЦ являются микобактерии туберкулеза и белая трепонема (возбудитель сифилиса).
Справочно. Заражение патогенными микроорганизмами, вызывающими бактериальный цервицит, происходит половым путем. Исключение составляет туберкулезный цервицит (занос микроорганизмов может осуществляться из очага в легких).
Для развития цервицитов, связанных с активным размножением условно-патогенных микроорганизмов, требуется воздействие провоцирующих факторов:
- нарушение микрофлоры влагалища;
- наличие кольпитов, вагинитов;
- наличие вирусного цервицита (заболевание часто осложняется присоединением бактериальной флоры);
- беспорядочная половая жизнь;
- травмы слизистой влагалища и шейки матки;
- несоблюдение правил личной гигиены;
- снижение иммунитета;
- переохлаждение.
Симптомы бактериального цервицита
Основными проявлениями БЦ являются патологические, дурно пахнущие выделения из влагалища, боли, жжение, сухость во влагалище, тянущие боли над лобком, а также боли при половых контактах.
Выделения при бактериальных цервицитах могут быть слизистыми, слизисто-гнойными, слизисто-кровянистыми, гнойными. Также, часто отмечаются межцикловые коричневые кровомазания. При появлении язв и эрозий на слизистой, могут отмечаться межцикловые кровотечения.
Выделения могут быть как скудными, так и обильными.
Присоединение бактериального уретрита сопровождается помутнением мочи, появлениями резей и болей во время мочеиспускания, возникновением частых ложных позывов к мочеиспусканию. Также пациентку могут беспокоить зуд и жжение в уретре.
Развитие бартолинита сопровождается появлением интенсивных болей на стороне поражения, большая половая губа отечна, гиперемирована, характерны боли при ходьбе (пациентка часто хромает на одну ногу). Также может отмечаться увеличение паховых лимфатических узлов, появление лихорадки интоксикационной симптоматики (слабость, вялость, тошнота, общее ухудшение самочувствия).
Важно. При отсутствии своевременного лечения цервицит может приводить к восходящему распространению инфекции в полость матки, развитию воспаления яичников и маточных труб.
Развитие восходящей инфекции сопровождается резким ухудшением состояния пациентки, отмечается появление интенсивных болей в нижней части живота, лихорадки, гноетечения из влагалища.
Хламидийные и микоплазменные
Согласно официальной мед.статистике, урогенитальные инфекции, вызванные chlamydia trachomatis, являются самыми часто встречаемыми заболеваниями, передающимися половым путем.
Атрофический цервицит как разновидность воспалительного процесса
В большинстве случаев, хламидийная инфекция сочетается с микоплазменной.
Хламидийные и микоплазменные цервициты развиваются как осложнение вагинита, кольпита, вульвовагинита, бартолинита, уретрита.
Основными симптомами хламидийного или/и микоплазменного воспаления являются:
- появление дисфункциональных маточных кровотечений и межцикловых кровомазаний;
- болезненность во время полового акта;
- слизисто-гнойные или слизисто-кровянистые выделения;
- появление жжения, зуда и сухости во влагалище, уретре;
- боли над лобком или боли в промежности, иррадиирующие в прямую кишку;
- появление частых позывов на мочеиспускания;
- раздражение на коже и слизистой половых органов.
При отсутствии своевременного лечения, инфекция может распространяться восходящим путем, приводя к инфицированию полости матки, яичников, маточных труб.
Начальные стадии хламидийных и микоплазменных уретритов часто протекают в стертых формах, проявляясь только слизистыми выделениями, жжением и сухостью во влагалище.
Гонорейный бактериальный цервицит
Гонорейные цервициты – это инфекционное венерическое заболевание, вызываемое грамотрицательными диплококками neisseria gonorrhoeae (гонококки). Заболевание передается половым путем.
Гонококковые цервициты являются одним из проявлений гонореи, поэтому могут сочетаться с другими проявлениями заболевания: гонококковые вагиниты, циститы, уретриты, аднекситы, оофориты, эндометриты.
Симптомы бактериального гонорейного цервицита проявляются через три-семь дней после заражения гонореей. Инфекция может протекать как в острой, так в хронической форме.
Справочно. Приблизительно у 50% пациентов начальные формы заболевания протекают в бессимптомных формах или со стертой симптоматикой.
Основные симптомы острого гонококкового цервицита проявляются:
- гнойными или обильными слизисто-гнойными влагалищными выделениями;
- интенсивным зудом и жжением во влагалище и в области наружных половых органов;
- болями во время половых контактов (диспареуния);
- дисфункциональными маточными кровотечениями, обильными кровомазаниями.
При распространении инфекции могут появляться боли в прямой кишке, гноетечение из прямой кишки, резкие боли при мочеиспускании, частые позывы к мочеиспусканию, гноетечение из уретры, появление гноя и крови в моче, сильная боль в области бартолиновых желез (характерно быстрое нагноение желез преддверья).
Развитие осложнений (аднексит, оофорит) сопровождается:
- сильными острыми болями в животе;
- появлением лихорадки (повышенная температура, озноб, боли в мышцах суставах);
- присоединением интоксикационной симптоматики (тошнота, слабость, вялость, сонливость).
Также может отмечаться увеличение паховых и бедренных лимфатических узлов. Часто присоединяется лимфаденит (воспаление лимфоузлов). Воспаленные лимфоузлы резко болезненны, отмечается гиперемия (покраснение) кожи над лимфоузлом, появление отека. Нагноение лимфоузла сопровождается появлением размягчения в центре узла.
При вялотекущей или малосимптомной гонорее могут отмечаться только скудные слизисто-гнойные выделения, частые позывы к мочеиспусканию, зуд во влагалище и уретре.
Туберкулезный цервицит
Этот вид цервицита встречается редко. Причиной заболевания является занос микобактерий туберкулеза из легких лимфогенным или гематогенным путем.
Урогенитальный туберкулез чаще всего встречается в возрасте от двадцати до тридцати лет.
Симптомы туберкулезного цервицита часто стертые и не специфические.
Справочно. Изолированно туберкулезный цервицит не развивается, заболевание всегда протекает как проявление урогенитального туберкулеза, поэтому симптомы цервицита всегда сочетаются с симптомами поражения других органов.
Наиболее частыми проявлениями заболевания являются:
- бесплодие (урогенитальный туберкулез практически всегда приводит к бесплодию);
- нарушение менструального цикла (редкие менструации, полное прекращение менструаций, межцикловые кровомазания), обусловленные поражением яичниковой паренхимы, маточного эндометрия, а также развитием тяжелой интоксикации;
- тянущие боли в нижней части живота (боли связаны с выраженным воспалительным процессом в органах малого таза, развитием спаечного процесса, склероза сосудов, а также с поражением нервных окончаний);
- типичная туберкулезная интоксикация (прогрессирующая слабость, потливость в ночное время суток, снижение массы тела, снижение аппетита).
Почему диагноз “хронический цервицит” назначается часто
Возможно также появление гнойных выделений из влагалища, увеличение лимфоузлов (паховых, бедренных, мезентеральных, подмышечных), появление сухости и жжения во влагалище.
Прогрессирование заболевания приводит к развитию пиосальпинкса (гнойного воспаления труб), развитию асцита, некрозу тканей яичника.
Отличие бактериальных цервицитов от вирусных
Вирусные цервициты чаще всего вызываются:
- вирусом простого герпеса второго типа;
- ВПЧ (вирус папилломы человека).
При отсутствии адекватной терапии вирусные формы заболевания часто осложняются присоединением бактериального воспаления.
Основными симптомами вирусных герпетических цервицитов являются специфические герпетические высыпания на слизистой. Сыпь при герпесе зудящая, мелкая, пузырьковая (пузырьки наполнены прозрачным содержимым).
После вскрытия пузырьков остаются мелкие язвочки и эрозии.
Также, при герпетических цервицитах характерно появление сильных болей, жжения, зуда, болей, иррадиирующих в нижнюю часть живота и надлобковую область.
Часто отмечается увеличение бедренных и паховых лимфатических узлов, появление слабости, болей в мышцах и суставах, лихорадки, общей разбитости.Справочно. Вирусный цервицит, связанный с ВПЧ, часто в течение длительного времени протекает бессимптомно. Основным проявлением заболевания является появление остроконечных кондилом и бородавок на слизистой.
Основная опасность инфицирования ВПЧ заключается в том, что без своевременного лечения хронический вирусный цервицит, вызванный вирусом папилломы человека, имеет высокий риск озлокачествления.
Бактериальный цервицит при беременности
На этапе планирования беременности, БЦ могут приводить к временным проблемам с зачатием. Это связано с выраженным воспалением в шейке матки и ее отеком.
После окончания лечения женщина может забеременеть и выносить ребенка.
Исключение составляют туберкулезные формы заболевания, тяжелая гонорея осложненные формы цервицита (сопровождающиеся аднекситами, оофоритами). Эти формы цервицита могут осложняться спаечными процессами в трубах и приводить к бесплодию.
Следует также отметить, что при бактериальных цервицитах рекомендовано отложить планирование беременности и воздержаться от половых контактов до окончания лечения.
Справочно. Бактериальный цервицит при беременности может привести к инфицированию околоплодных вод и оболочек, внутриутробному заражению и развитию тяжелых пороков формирования плода, а также к внутриутробной гибели плода.
После родов, заболевание может стать причиной тяжелых гнойно-септических послеродовых осложнений.
Бактериальный цервицит — лечение
Схема лечения зависит от возбудителя заболевания и наличия осложнений.
При лечении гонорейного цервицита препаратом выбора является цефтриаксон. Для лечения хламидийных и микоплазменных цервицитов применяют доксициклин, азитромицин, джозамицин.
Лечение туберкулезного цервицита проводится согласно общим протоколам по лечению туберкулеза (выбор препарата зависит от уровня чувствительности микобактерий к антибиотикам).
Также назначаются антибактериальные и противовоспалительные свечи (Тержинан, Клион-Д, Метронидазол, Полижинакс, Гексикон, Флагил).
При лечении вирусных цервицитов назначают иммуностимулирующие свечи (Генферон, Виферон). По показаниям (при герпетическом воспалении) назначают препараты ацикловира или валацикловира.Цервицит
м. Проспект Вернадского,
119415, г. Москва,
ул. Лобачевского, д. 42, стр. 4 ООО МЦ «Петровские Ворота»
- Поликлиника
- Стационар
- Стоматология
- Пластическая хирургия
- ЭКО
м. Трубная, м. Цветной бульвар, м.
Тверская
127051, г. Москва,
1-й Колобовский пер, д. 4
Цервицит – воспаление шейки матки, внутри которой находится цервикальный канал, идущий из влагалища в матку и соединяющий их. Здесь располагается слизистая пробка, защищающая матку от вредных микроорганизмов.
Чаще всего цервицит сочетается с другими болезнями и инфекциями. Различные венерические заболевания разжижают выделяемый пробкой слизистый секрет, что приводит к воспалению канала. Следом поражаются остальные отделы половой системы и мочевой пузырь. Иногда воспаление охватывает почки, вызывая пиелонефрит.
Запущенное заболевание способно привести к появлению спаек в брюшине и чревато бесплодием. Когда к цервициту добавляется вирус онкогенного типа папилломы, велик риск появления злокачественных клеток. Опасен цервицит и при беременности.
Симптомы цервицита
Цервицит характеризуется покраснением, воспалением, а иногда и отеком матки. На слизистой оболочке появляются кровоподтеки и эрозии, а сама она становится более рыхлой.
Основные симптомы цервицита шейки матки следующие:
- Периодические выделения, кровянистые, порой с гноем;
- Болезненные ощущения внизу живота. Боль не резкая, а слабая, ноющая;
- Слизистые мутные выделения, не связанные с циклом;
- Сильные боли при менструации.
Характер симптомов напрямую связан с формой протекания цервицита и тем, на какие еще органы распространилось заболевание. Так, поражение мочевого пузыря вызывает частое мочеиспускание. Некоторые пациентки чувствуют общую слабость.
Умеренный цервицит шейки матки может протекать бессимптомно. В таком случае обнаружить его удается лишь гинекологу, к которому пациентка попала на прием. Сложнее всего выявить цервицит, возбужденный не инфекцией, а, скажем, оперативным вмешательством (чистка, аборт).
Формы
Отталкиваясь от характера протекания болезни и вызвавших ее причин выделяют несколько форм цервицита, предполагающих различные способы лечения и имеющих разные симптомы.
Хронический
Хронический цервицит – это затяжная форма заболевания. Она возникает, когда болезнь не сразу обнаруживают и, как следствие, не лечат. Спровоцировать хронический цервицит может инфекция, которая давно попала в организм и медленно развивается, поражая все больше органов.
Под хроническим активным цервицитом понимают обострение течения болезни, во время которого проявляются некоторые ее симптомы, не заметные в обычном состоянии.
Лечение хронического цервицита предполагает обращение к оперативным методам (конизация, воздействие током или лазером и пр.), поскольку терапии такая форма болезни поддается плохо.
Острый
Когда инфекция только поражает шейку матки, провоцируя появление заболевания, говорят об остром цервиците. Развитие его протекает активно.
Гнойный
Гнойный цервицит возникает как реакция на венерические заболевания. Чаще всего, его причиной является гонорея. Воспаление цервикального канала сопровождается гноением. Данная форма имеет довольно выраженные симптомы в виде болей, субфебрильной температуры, гнойных выделений и кровотечений, не связанных с менструацией.
В отличие от случаев хронического цервицита, оперативное вмешательство при гнойном воспалении строго запрещено.
Бактериальный
Данная форма болезни появляется под воздействием бактерий на шейку матки. Появление бактерий связано с проникновением в организм инфекции (бактериальный вагиноз, гонорея).
Вирусный
Вирусный цервицит возникает из-за заражения инфекциями, передающимися половым путем: герпес, ВПЧ и пр.
Кистозный
При кистозном цервиците вдоль матки образуются кисты как результат разрастания цилиндрического эпителия. Происходит это под влиянием сразу нескольких инфекций.
Атрофический
Атрофический цервицит является следующей за хроническим цервицитом стадией. Данную форму диагностируют, когда помимо воспаления цервикального канала происходит утончение стенок самой шейки матки.
Кандидозный
Кандидозную форму цервицита провоцирует попавшая в шейку матки грибковая инфекция. Лечение предусматривает борьбу с кандидозом.
Неспецифический
Если воспаление шейки матки порождается изменением микрофлоры влагалища, но не имеет отношения к венерическим заболеваниям, говорят о неспецифическом цервиците. Одной из возможных причин является бактериальный кандидоз.
Очаговый цервицит
Воспаление охватывает не весь цервикальный канал, а лишь отдельные участки слизистой оболочки.
Цервицит при беременности
Те, кто сталкивался с цервицитом при беременности, знают, что вылечить его нужно до наступления родов. Особенно, когда речь идет о вирусной форме. Если на момент появления ребенка роженица будет больна вирусным цервицитом, инфекция может передаться малышу. К тому же, цервицит приводит к выкидышам и преждевременным родам.
Из-за положения женщины, антибиотики назначают в малых дозах. Главный упор делается на медикаменты местного применения (свечи, таблетки). Проводятся спринцевания раствором Димексида.
Лечение цервицита
При обнаружении цервицита, нужно немедленно приниматься за его лечение, дабы не допустить усугубления болезни и перехода ее в хроническую форму. Не стоит прибегать к самолечению и народным методам, поскольку можно ухудшить положение дел.
В нашем медицинском центре работают высококвалифицированные специалисты, которые помогут Вам даже на запущенной стадии заболевания.
Гинекологические кабинеты оснащены новейшим оборудованием, отвечающим европейским стандартам качества. Также в отделении имеется собственная операционная.
Лечение цервицита у женщин проходит в два этапа. Сначала уничтожается причина возникновения заболевания, а потом восстанавливается здоровый вид шейки матки.
В зависимости от формы болезни, применяют таблетки, свечи, спринцевания. Когда цервицит хронический – прибегают к оперативному вмешательству.
Специалисты медицинского сервиса «Покровские ворота» проведут все необходимые диагностические мероприятия, поставят точный диагноз и назначат соответствующее действенное лечение.
