Зуд после родов
Зуд во влагалище после родов: причины и лечение
В первый месяц после рождения малыша у любой женщины масса забот, связанных с ребенком.
Зуд во влагалище после родов может стать сущим наказанием и крайне неприятным симптомом, который отвлекает от повседневных дел и радости материнства.
Далеко не всегда есть время добраться до врача, чтобы выяснить причины возможной инфекционной патологии, а лечить зуд и жжение самостоятельно небезопасно — вдруг это негативно повлияет на качество грудного молока.
Причины неприятных симптомов
Вынашивание плода — это счастливое время для любой женщины. Но рост и развитие малыша требует большого количества разнообразных биологически активных веществ, которые плод забирает из организма матери. К концу беременности практически у каждой женщины имеются следующие факторы:
- иммунодефицит,
- гиповитаминоз,
- анемия,
- обменно-эндокринные изменения,
- задержка жидкости в тканях.
Родовой акт сопровождается различными травмами половых органов, которые могут быть мелкими и незаметными или крупными и требующими хирургического вмешательства. Вагинальный зуд после родов может возникнуть на фоне следующих причин:
- обострение молочницы;
- длительное нахождение крови во влагалище, которая является питательной средой для микробов;
- наличие микротравм с инфицированием;
- заживающие рваные и хирургические раны (эпизиотомия, перинеотомия, разрывы шейки матки, стенок влагалища и кожи промежности);
- повышение сахара в крови на фоне эндокринных нарушений;
- обострение хронической инфекции мочеполовых органов (цистит, уретрит, кольпит).
На фоне кормления грудью женщина продолжает постоянно отдавать малышу ценные питательные вещества, что мешает быстро восстановиться иммунитету. Гиповитаминоз и анемия могут сохраняться длительно, создавая массу сложностей для женского организма.
При любых вариантах зудящих ощущений в промежности надо обратиться к доктору.
Типичные проявления патологии
Для послеродового периода характерны следующие нормальные проявления:
- постоянные скудные темно-красные выделения;
- тянущие боли в животе, обусловленные постепенным сокращением матки;
- колющие ощущения в области родовых травм.
Кроме стандартных симптомов, возможны следующие признаки патологических состояний:
- периодически возникающий вагинальный зуд;
- жжение на любом этапе мочеиспускания;
- обильные и яркие выделения крови из влагалища;
- схваткообразная боль в области матки;
- обильные творожистые выделения;
- появление неприятного запаха.
При повышении температуры тела до 37, 5 °C и выше необходимо незамедлительно обращаться за медицинской помощью.
Методы обследования
Лечащий врач при первичном осмотре оценит состояние наружных половых органов и послеродовых дефектов слизистой оболочки. Порой по внешнему виду гениталий можно точно поставить диагноз, но на фоне лактации и ослабленного организма лечение проводится при строгом учете следующих результатов анализов:
- микроскопическое исследование мазков, взятых с шейки и влагалища;
- бактериальный посев выделений из послеоперационной раны, из цервикального канала и со стенок влагалища;
- общеклинический анализ мочи;
- исследование венозной крови на биохимические показатели с обязательной оценкой уровня глюкозы;
- посев мочи для обнаружения патогенных микробов;
- выявление хронических инфекций с помощью ПЦР-диагностики (по показаниям).
Визуальный осмотр и набор анализов помогут выявить основой причинный фактор зуда. После этого врач назначит эффективное лечение.
Лечебные мероприятия
Любой вариант терапии должен учитывать фактор лактации: у послеродовой женщины надо использовать лекарственные средства, не оказывающие негативного влияния на выработку грудного молока и неспособные повлиять на здоровье малыша.
Противозудными свойствами обладают практически все вагинальные свечи с противомикробным действием, но в каждом конкретном случае врач будет подбирать терапию индивидуально. Абсолютно безопасными являются народные средства для местного применения, но надо помнить о невозможности использования спринцеваний на фоне свежих ран промежности.
Оптимально воспользоваться рекомендациями врача, но когда нет возможности обратиться к специалисту, можно применять следующие лечебные методы:
- сидячие ванночки с ромашкой;
- подмывание раствором лекарственных трав с противозудным эффектом;
- обработка промежности раствором антисептика (хлоргексидин, фурацилин).
В зависимости от выявленной причины, врач назначит лечение местными формами (вагинальные свечи с доказанной безопасностью для мамы и малыша) и общим общеукрепляющим курсом.
Наиболее сложным является лечение нагноившихся ран промежности, которое возникает после разрывов и хирургических операций по ушиванию ран. В этом случае может потребоваться антибиотикотерапия, при которой надо будет временно отказываться от кормления грудью.
Местное лечение гнойного очага предполагает на первом этапе проведение ежедневных обработок с применением растворов антисептиков, а на втором — использование ранозаживляющих мазей.
Обычно при курсовой терапии нагноения зуд является благоприятным признаком, указывающим на начавшийся процесс заживления.
В послеродовом периоде зуд промежности — это признак воспаления, требующий проведения всех необходимых диагностических процедур. Лечение должно проводиться при обязательном участии врача: самолечение может быть неэффективным или небезопасным. Особенно важно обращаться к доктору при наличии послеоперационных ран в области промежности.Здоровье в голове, а не в аптеке! 71 запись
Начали постоянно и сильно чесаться глаза. Почему глаза болят и зудят, какие причины недуга и как лечить народными средствами боль, покраснение и зуд в глазах.
Что делать, если начался сильный зуд под мышками. Внутренние и внешние причины недуга, когда чешется в области подмышек. Какие бывают методы лечения зуда в подмышечных впадинах.
По каким причинам сильно чешется лобок. Что делать, если на лобковой части возникло шелушение и зуд у мужчин.
Что делать, если опухли глаза и чешутся. Какие причины отека и зуда глаз.
Чешется промежность после родов

Очень часто бывает так, что рождение ребенка приносит женщине не только радость, но и чувство дискомфорта во влагалище.
Это вполне обосновано, ведь во время прохождения плода по родовому каналу происходит повреждение слизистой оболочки, с образованием микротрещин и ссадин во влагалище.
На фоне беременности и родов, которые выступают в качестве сильного стрессового фактора для организма, происходит угнетение иммунной защиты, в результате чего повышается риск развития инфекционно-воспалительного процесса.
Жжение во влагалище после родов является ничем иным, как результатом воздействия нескольких факторов: механического повреждения слизистой оболочки влагалища и присоединения инфекционного агента.
Прием антибиотиков. Назначение антибактериальной терапии нередко является причиной нарушения микрофлоры – развития дисбактериоза. На этом фоне развивается кандидоз (молочница), основной причиной которого является рост и размножение грибков рода Кандида – условно патогенного обитателя микрофлоры влагалища, что и является причиной возникновения зуда и жжения.
Изменение гормонального фона. Гормональные нарушения в послеродовом периоде приводят к истончению слизистой влагалища и ее частичной атрофии со снижением выработки секрета, в результате чего появляются ощущения сухости и жжения.
Аллергия на латекс. При развитии аллергической реакции на латекс, из которого изготовлена большая часть презервативов, могут появиться покраснение, отек и жжение во влагалище после родов.
Недостаточная гигиена. Наличие «свежих» швов после разрыва мягких тканей в родах нередко вызывает болезненность при подмывании, снижая продолжительность и тщательность ухода за интимной зоной.
Половой акт. Занятия сексом в грубой форме или при недостаточном возбуждении приводят к образованию микротравм на слизистой влагалища и появлению чувства дискомфорта.
Воспалительные заболевания (аднексит, эндометрит, цервицит и т.д.). При развитии воспаления в матке и придатках увеличивается количество влагалищных выделений, которые раздражают слизистую и вызывают ощущение жжения.
Травмы, получаемые женщиной при родах
Травмы женщины могут быть следующего характера:
- разрыв промежности, стенок влагалища, вульвы
- разрыв шейки, тела матки, выворот матки
- расхождение лонного сечения
- свищи – как последствие родов
Послеоперационный период может сопровождаться болью, ощущением тяжести, отечностью, а также зудом тканей. Сильный зуд после родов может говорить о процессе регенерации поврежденных тканей, либо о начавшемся воспалительном процессе, например загнивании швов. Поэтому швы ежедневно обрабатываются зеленкой или раствором марганца.
В этот период необходимо тщательно следить за гигиеной и подмываться с использование хозяйственного мыла.
Некоторые специалисты рекомендуют после родов подмываться не менее четырех раз в день с использованием различных антисептических средств. Сегодня в аптеках можно найти большой выбор таких препаратов.
В таком случае ни загнивание швов ни процесс их регенерации не принесут таких неприятностей, как сильный зуд.
Кроме того зуд после родов может быть следствием аллергической реакции на шовный материал. В таком случае следует сдать специальные анализы. Встречаются случаи, когда зуд является реакцией женского организма на перенесенную боль и стресс. В таком случае врач может прописать что-либо успокоительное, но совместимое с кормлением младенца.
Что делать при жжении во влагалище после родов?
При появлении ощущения дискомфорта во влагалище следует немедленно посетить врача и пройти необходимое обследование на предмет наличия инфекции, передающейся половым путем. Кроме того, не лишним будет сделать общий и биохимический анализы крови, обследовать гормональный фон, а при нарушении мочеиспускания – сдать общий анализ мочи и бак посев.
Лечение при жжении во влагалище в послеродовом периоде зависит от причины его возникновения, и, как правило, включает в себя противовоспалительные, антисептические и антибактериальные средства местного действия.
Уменьшить зуд и жжение во влагалище после родов помогут такие народные средства, как настой цветков ромашки аптечной или календулы. Для этого достаточно взять 1 столовую ложку сухого сырья, залить стаканом кипятка и настоять в течение 10 минут. После этого теплый и процеженный отвар используют для спринцевания.
Беременность – гормональная буря
Но не стоит исключать и тот факт, что беременность, как известно, приводит к очень серьезным гормональным перестройкам в женском организме. И, если в процессе беременности женщина практически привыкла к своему новому состоянию, то после родов ее организм начинает, если можно так выразиться, обратный отсчет.
Не стоит забывать, что и послеродовые выделения из влагалища женщины не способствуют быстрому заживлению полученных травм. И поэтому, в любом случае, если роженица испытывает неприятные ощущения, необходимо своевременно уведомить врача. Специалист обязательно назначит препараты, которые можно использовать кормящим мамочкам.
Но помимо таких препаратов, можно воспользоваться и народными средствами для борьбы с зудом. Так, например, очень хорошо борется с половым зудом прополисная мазь.
Чтобы ее приготовить, потребуется 10-15 граммов прополиса, которые следует поместить либо в эмалированную чашку, либо в жестяную банку.Затем в емкость добавляется 100 аптечного глицерина, после чего смесь необходимо разогреть (но не доводить до кипения).
Немного остудить и процедить через несколько слоев марли в стеклянную банку, которую затем следует плотно закрыть. Полученная мазь должна быть помещена в холодильник, чтобы она застыла. После этого следует отрезать от полученной массы по кусочку, напоминающему по форме свечу, и вкладывать на ночь во влагалище.
Лайкни и сохрани у себя на страничке!
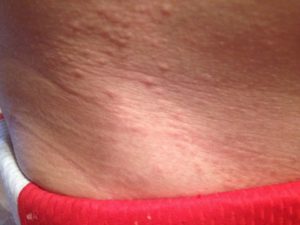
Почему после родов чешется живот
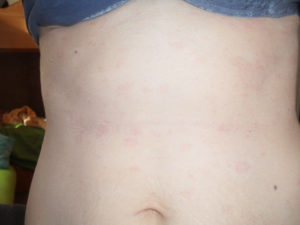
У кормящих мам почесуха проявляет себя высыпаниями по коже тела, а также в области конечностей и ягодиц, спины, не имеющие симметричности. Обычно на лице и на разгибательной поверхности конечностей проявлений нет.
Высыпания имеют вид узелков, похожих на полусферы, или конусы размерами до 5 мм, имеющие розовый или красный цвет.
Также могут быть сильно зудящие бугорки, имеющие ярко-красный цвет и пузырьки, которые из-за зудов расчесываются до царапин и корочек.
Проявления могут быть острыми или хроническими. При острых все явления возникают резко и сильно зудят, а при хроническом течении также сильно выражены невротические нарушения – проблемы со сном, неврозы, раздражительность, эмоциональная неустойчивость.
Диагностика почесухи у кормящих мам
Основа диагностики – осмотр элементов у врача-дерматолога. Необходима визуальная диагностика и дерматоскопия, а при вторичном инфицировании также показано проведение мазков и бактериологических посевов отделяемого и кожного секрета. Это нужно для определения возбудителя и его чувствительности к антибиотикам.
Также необходимы анализы крови и мочи, стула на глисты и переваривание пищи, на дисбактриоз. Показаны консультации эндокринолога и гастроэнтеролога, проводится УЗИ печени и желчного пузыря, определение ферментов поджелудочной железы.
Часто в послеродовом периоде женщины сталкиваются с проблемой сыпи, которая появляется на руках, ногах, животе, груди или лице. Высыпания имеют разный характер, могут быть похожи на подростковые угревые прыщи или пятна от крапивницы. Иногда они чешутся, шелушатся и доставляют сильный дискомфорт.
Природа высыпаний различна:
- Аллергические реакции (крапивница). Причинами могут стать продукты питания, бытовая химия, прием некоторых лекарств, сбой в работе органов ЖКТ. Крапивница после родов проявляется розовыми пятнами на коже, которые со временем разрастаются, объединяются в более крупные отечные конгломераты.
- Угревая сыпь – локализуется на лице, спине и груди. Возникает из-за плохого ухода за кожей, длительных стрессов, неправильного питания. Легко поддается лечению.
- Гормональные высыпания – возникают после родов при нарушениях гормонального баланса в женском организме. В процессе беременности гормональная система постоянно перестраивается: вначале для вынашивания плода, затем для послеродового восстановления, далее – для лактации. Особенно способствуют возникновению гормональной сыпи заболевания щитовидной железы и избыточный вес женщины.
Предлагаем ознакомиться Как часто делать горчичную маску для волос
Кожа – это самый большой орган человеческого тела. При этом именно ей приходится ежедневно выносить немало испытаний, среди которых не только воздействие ветра, мороза или солнца, но и недостаток питания и увлажнения. Но один из наиболее коварных вредоносных факторов – это перерастяжение кожи, характерное для периода беременности.
Для того чтобы разобраться, почему после родов чешется все тело, нужно знать о тех процессах, которые являются непременными спутниками таких атрофических изменений кожи.
Дело в том, что залогом упругости и прочности кожи является фибриллярный коллаген. За восстановление тканей отвечает другой белок под названием эластин. Но на период беременности отмечается снижение синтеза обоих белков с параллельным увеличением выработки ферментов, которые оказывают разрушающее воздействие, как на эластин, так и на коллаген.
Ситуация, когда после родов чешется все тело, объясняется как раз плохим кровообращением и разрывом коллагена. То есть, организм таким образом сигнализирует о том, что происходит растяжение кожного покрова.
Если чешутся растяжки на животе, значит, имеет место недостаток влаги, который нужно как можно скорее восполнить.
Если же кожа склонна к сухости, то такое состояние станет предвестником формирования на ней новых растяжек.
Итак, растяжки появляются из-за значительного перерастяжения кожи. Обычно они покрывают область живота, бедер, а также молочные железы. При этом обычно стрии на животе начинают появляться еще при беременности на 28-34-й ее неделях, когда идет наиболее активный рост малыша.
Бытует мнение, что растяжки после родов чешутся, когда они начинают заживать, но это не совсем верно.Самый быстрый и простой способ избавиться от зуда всего тела после родов в местах растяжек – это нанесение питательного крема с гипоаллегренным действием. Если он окажется неэффективным, то придется обратиться за помощью к дерматологу.
Ведь любые пятна и высыпания в местах растяжек в таком случае могут свидетельствовать о развитии аллергической реакции и различных заболеваний кожи.
В отдельных случаях такое явление будет симптомом нарушения функций таких важных органов, как почки или печень.
Предлагаем ознакомиться Маска для лица быстрого действия
На самом деле проблема послеродовых растяжек на коже на сегодняшний день весьма актуальна. Существует огромное количество способов ее решения, есть как дешевые, так и дорогие, действенные и бесполезные методы.
К примеру, для улучшения качества окружающей кожи можно воспользоваться обертываниями, массажами, скрабами, мумие, мезококтейлями и озонотерапией.
В последние годы все большую популярность приобретает и лазерная коррекция стрий, но абдоминопластику не все могут себе позволить.
— принимать контрастный душ ежедневно;
— еженедельно пользоваться скрабом для тела;
— пить не менее 2-х литров воды в день;
— использовать специальные профилактические средства от растяжек;
— включать в свой рацион богатые витаминами продукты и растительные масла.
Если уж растяжки после родов все-таки появились, то бороться с ними стоит как можно раньше, чтобы достичь максимального эффекта.
Лечение
Основа лечения – это соблюдение особой диеты, исключающей из питания все потенциальные аллергены. Все продукты, которые могут быть опасны, необходимо исключить из рациона. В питании добавить больше растительной и кисломолочной пищи. Показана полноценная гигиена и мытье кожи, прием ванн с седативными травами и отварами.
Что делает врач
В лечении применяют пищеварительные ферменты для облегчения переваривания пищи, витамины группы В, аскорбиновую кислоту и ретинол, препараты антигистаминного ряда.
Также показано назначение препаратов кальция и седативных растительных и синтетических препаратов. Показаны ванны с отрубями, отварами трав, физиотерапия.
При тяжелых случаях назначают мази и кремы с гормонами, препараты гормонов внутрь короткими курсами.
Показано применение физиотерапии в виде УФ-облучения кожи, применение электросна или фонофореза с препаратами, микроволновую или идуктотермию, а также другие методы.После родов чешется интимное место снаружи
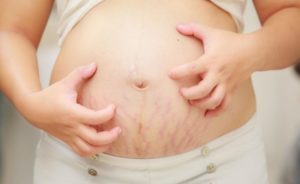
Дискомфорт во влагалище после родов появляется по разным причинам, не всегда это связано с заражением. Если женщина испытывает только боль в промежье, которая не сопровождается отеком или тянущими ощущениями, значит, дают о себе знать родовые травмы.
Если опухло влагалище и очень сильно тянет промежность, высока вероятность инфекционно-воспалительного процесса половых органов, попадание грибковой бактерии. Распространение инфекции усиливает неприятные ощущения, все интенсивнее болит внутри влагалища.
Швы при разрыве между влагалищем и анусом еще около 6 месяцев после рождения ребенка, напоминают об операции. В этом случае требуется уход за зашитыми ранами.
Почему болит влагалище после родов:
- инфекции, в результате незащищенного полового акта, не соблюдение гигиены;
- длительный прием антибиотиков, как следствие – разрушение микрофлоры;
- аллергические проявления из-за неправильного питания, приема медикаментов, новых средств интимного ухода;
- гормональные нарушения, как распространенное явление после родов, особенно, во время лактации;
- стресс, нервное напряжение мешает наладиться работе иммунитета, он поздно распознает бактерию;
- мыло сушит ткани, вызывает сухость и дискомфорт, появляется раздражение, болит внутри влагалища;
- синтетическое нижнее белье нарушает циркуляцию воздуха, появляется пот, создающий благоприятную среду для заражения;
- неправильное питание, скопление шлаков;
- заболевания печени, ЖКТ;
- болезни нервной системы, раздражительность нервных окончаний провоцирует зуд, отек, воспаление.
Если промежность не чешется и не опухает, причиной боли во влагалище может быть дерматит. Появляется из-за синтетического белья, плохих станков, некачественных прокладок.
Сколько болит влагалище после родов? Если были травмы, 2-3 месяца, при отсутствии зуда и раздражения. Когда промежность чешется, есть отек или выделения, значит, развивается заболевание половой системы, требуется обследование, медикаментозное лечение.
Симптомы и диагностика
В зависимости от причины возникновения дискомфорта в промежности, проявляется симптоматика. Если зуд в интимных местах становится интенсивнее после сексуального контакта, значит, причина — половая инфекция. Во время интимной близости на стенках органа образуются мелкие трещинки. Бактерия моментально проникает внутрь, начинается раздражение и жжение влагалища.
Симптомы
- раздражительность тканей во время секса;
- сухость внутри;
- очень сильно тянет промежность;
- тянущие боли во влагалище;
- неприятно пахнущие обильные выделения и зуд;
- боль при мочеиспускании;
- отсутствие полового влечения;
Самое распространенная проблема, с яркой симптоматикой, это вагинит. Чаще встречается грибковый вид. Отклонение развивается еще в период беременности, женщина ощущает жжение перед родами, которое заглушается курсом вагинальных свеч. Но, после родоразрешения, проблема обостряется, опухает и болит вход во влагалище, выделения носят творожистый характер, краснеют, воспаляются половые губы.
Бактериальный вагиноз не проявляется раздражением, сильным зудом, диагностика заболевания проходит сложно, так как характерных симптомов нет. Женщины описывают это заболевание просто — немного болит пися во время секса. После полового акта появляются выделения, с запахом тухлой рыбы, которые потом проходят.
Возле входа во влагалище есть железа, которая воспаляется из-за оттока секрета, на фоне половых инфекций. Орган называется бартолиновый, а болезнь бартолинит. В результате, чешется интимное место снаружи, ткани воспаляются и начинают болеть. Чаще встречается у женщин через месяц после родов, если плохо соблюдается гигиена, используются некачественные средства ухода.
Если опухло влагалище с внешней сторны, есть вероятность вульвита. Опухает клитор, наружные и внутренние половые губы. Появляется боль, гиперемия, сильный отек.
Распространение грибка кандиды, вызывает кандидоз (молочница). Сопровождается творожистыми выделениями с кислым запахом. Влагалище чешется, воспаляется, беспокоит женщину. Особенно усиливается зуд перед месячными после родов. Самостоятельно определять и лечить заболевание нельзя. При первых симптомах требуется обследование врача.
Диагностика:
- анализ крови, мочи;
- мазок на микрофлору;
- иммуноферментный анализ (ИФА) для определения антител к инфекциям;
- обследование методом ПЦР.
Существуют тесты, которые помогают выявить инфекции в домашних условиях. Они пользуются популярностью в США и Европе, но, по последним исследованиям, надежность анализов составляет не более 60%.
Медикаментозное лечение
Результативность лечения зависит от правильной диагностики заболевания, поэтому обследование проходит в специализированном учреждении. Симптомы половых инфекций схожи, наблюдается дискомфорт во влагалище после родов. Только врач точно определит диагноз, назначит медикаменты.
Лечение:
- противогрибковые препараты внутрь, наружно;
- местное антибактериальное лечение;
- физиотерапия;
- иммуностимулирующие препараты;
- молочнокислые бактерии;
- пребиотики с лактулозой;
- витамины группы В;
- пенициллиновые антибиотики внутрь.
Если опухшее влагалище болит из-за распространения грибковой инфекции, часто назначается Флюканозол, препарат препятствует распространению бактерии и восстанавливает флору. Применяется внутрь. Новые технологии противогрибковых средств представлены свечами, вагинальными таблетками.
Противомикробные препараты используются в виде местной терапии. В составе лекарств содержатся Нистатин, Преднизолон и другие составляющие, которые снижают Эргостерол в составе вредного грибка.
Физиотерапия назначается, если не тянет влагалище после родов, но сохраняются зуд, раздражение. Сначала необходимо обследование внутренних органов моче-половой системы на возможные повреждения матки, которые провоцируют тянущие распространенные боли. Физиотерапия безопасный метод, на него организм реагирует естественнее.
Лечение назначается комплексно, учитывается тип вскармливания. При грудном кормлении не назначаются антибиотики внутрь, местные препараты выбираются мягкие, с минимальным риском аллергической реакции, например, вагинальные таблетки Терминаж.
Народные методы
Применение народных лекарств допускается только после постановки точного диагноза или совместно с медикаментозным лечением. При грудном вскармливании важно исключить риск аллергии на компоненты.
Способы:
- тампоны, пропитанные соком алоэ;
- подмывание или принятие ванн с ромашкой, календулой;
- спринцевание содовым раствором, можно добавить йод или соль;
- молочная сыворотка или вода с уксусом – спринцевание;
- носить по 3 часа в день прокладку, пропитанную маслом календулы (3-5 капель).
После водных процедур нужно насухо вытираться, не оставляя мокрыми половые органы. Растирание улучшает кровоток и приток кислорода к органам, это мешает распространению грибков. Использование туалетного мыла не допускается при половых инфекциях, так как сушит кожу, провоцирует образование новых микротрещин на тканях.
Синтетические трусы закупоривают прохождение воздуха внутрь, в области половых органов появляется вакуум. Если появится даже минимум бактерий, за короткий период начнется размножение внутри половой системы.
Как долго болит влагалище после родов, зависит от качества ухода за интимной зоной, нужно использовать только проверенные гигиенические средства, на которые нет аллергии. Нельзя игнорировать появление выделений, запаха и зуда, задержка в лечении грозит развитием хронической формы, тяжелыми последствиями.
Чешется кожа при беременности
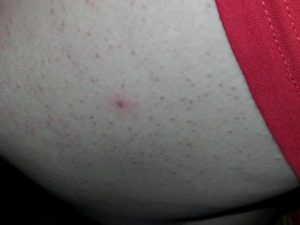
Во время беременности у женщин нередко появляется кожный зуд, который вовсе необязательно указывает на наличие какого-то заболевания.
Зуд может быть постоянным или периодическим, его проявления могут быть самостоятельными или сочетаться с другими симптомами, он может беспокоить целый день или начинаться только к вечеру.
Прежде чем предпринимать какие-либо действия по устранению зуда кожи, следует обратиться за консультацией к гинекологу, инфекционисту и дерматологу для выявления причины кожного зуда.
Если Вы чешетесь во время беременности, причинами этому могут быть:
- растяжки, возникающие из-за того, что при беременности живот и грудь растут очень быстро, и кожа, не успевая за стремительным ростом, растягивается и рвется. В местах, в которых произошел разрыв волокон, возникает сильный зуд. Локализация зуда характерна для области живота, ягодиц, бедер, груди. Иногда зуд возникает в верхней части рук. Тело чешется при беременности в основном со 2 триместра, чаще всего, с этим сталкиваются генетически предрасположенные и изрядно поправившиеся мамы;
- холестаз (зуд беременных), который вызывают нарушения, возникающие в работе печени. Его появление связано с тем, что у некоторых женщин при беременности именно печень больше всего уязвима к изменениям гормонального профиля. Холсетаз часто сопровождается появлением покраснений на ладонях и ступнях. С течением времени зуд может распространиться на все тело и усиливаться в вечерние и ночные часы. Чаще всего холестаз беременных начинается в третьем триместре. При этом может также заметно потемнеть моча и посветлеть кал. К группе риска относятся женщины, у которых отмечается повышенный уровень холестерина в крови и наличие хронических заболеваний желчевыводящих путей. Такой зуд исчезает после родов;
- кожные заболевания. Женщина может чесаться из-за наличия дерматоза и экземы беременности, грибка кожи и прочих заболеваний, сопровождающихся зудом и иными проявлениями на коже (шелушениями, припухлостями, высыпаниями);
- появление аллергических реакций. Кожа при беременности может чесаться из-за аллергических реакций, которые сопровождаются высыпаниями, покраснениями, зудом и другими сопутствующими симптомами. В качестве аллергена может выступать стиральный порошок, использование нового шампуня, питание морепродуктами, экзотическими фруктами, вдыхание пыльцы растений и т.д. В связи с этим в период беременности не рекомендуется экспериментировать с новинками. При развитии аллергии, в первую очередь, необходимо найти и исключить действие аллергена на организм;
- чрезмерное потоотделение. В складках кожи может скапливаться пот, которым может быть вызван зуд и появление неприятных ощущений. Поэтому если Вы заметили, что стали больше потеть, рекомендуется чаще принимать душ и переодевать чистую одежду, которая сшита из натуральных тканей (хлопка);
- наличие таких серьезных заболеваний, как гепатит и сахарный диабет. Поэтому беременным при первых появлениях зуда кожи рекомендуется обратиться к врачу.
Чешется живот при беременности
В третьем триместре у большинства беременных чешется живот. Чаще всего, это связано с его увеличением по мере роста малыша. Но зуд живота может также указывать и на наличие сбоев в работе печени.
Во время беременности часто повышается уровень эстрогена, что служит причиной возникновения холестаза, в результате чего происходит избыточное выделение желчных кислот, попадающих с кровотоком на кожу и вызывающих раздражение нервных окончаний.
В качестве главного симптома холестаза выступает зуд. Для него характерно усиление в ночное время, что провоцирует у будущей мамочки усталость и бессонницу. Если Вы отмечаете у себя очень сильный кожный зуд, следует незамедлительно сообщить об этом врачу, поскольку желчные кислоты могут привести к поражению плаценты, что служит причиной кислородного голодания и гибели плода.
Живот во время беременности может чесаться из-за непереносимости какого-либо продукта питания, например, мидий, устриц, креветок, циструсовых, клубники и пр. Во избежание данных проблем врачи советуют беременным кушать новые или сильно аллергенные продукты с осторожностью.
Чешется грудь при беременности
Зуд груди при беременности — вполне нормальное явление, связанное с ее ростом и растяжением кожи. Если это не доставляет Вам особых неудобств, то поводов для беспокойства нет. Пользуйтесь натуральными маслами для кожи и увлажняйте область груди 2-3 раза в день. Это позволит облегчить состояние и привести кожу в порядок.
Грудь при беременности может также чесаться из-за возникновения аллергической реакции на одежду, парфюмерию, косметику, порошки и т.д.
Важно стараться не чесать зудящие места, поскольку велик риск занести инфекцию, которая в интересном положении будет крайне нежелательная и для будущей матери, и для ребенка.Беременным женщинам рекомендуется носить бюстгальтеры, сшитые из натуральных тканей. Белье не должно быть тесным.
Чешутся ноги при беременности
Зуд ног при беременности может быть связан с повышением билирубина. Поэтому если вы беременны и у вас без конца чешутся ноги, следует обратиться к врачу, сдать печеночные пробы и при необходимости пропить препараты для печени (эссенсеале форте) или прокапать капельницы в стационаре, необходимые для устранения неприятных ощущений.
Для облегчения зуда можно делать ванночку для ног, в которую добавить настой цветов каштана. Еще ноги часто чешутся во время беременности из-за нарушения водно-солевого баланса.
Чешутся руки при беременности
При беременности руки могут чесаться из-за того, желчный пузырь не справляется с нагрузкой и функционирует неполноценно, поскольку «придавливается» соседними органами из-за растущего плода.
Чтоб избавиться от постоянного желания почесаться, рекомендуется ограничить употребление жареного, острого, маринованного, печеного, сладкого и прочих продуктов, которые оказывают повышенное влияние на работу желчного пузыря.
Как избавиться от зуда во время беременности?
Для устранения зуда тела при беременности следует стараться принимать душ, используя минимальное количество моющих средств. В ванную можно добавлять травы, например, тысячелистник, ромашку, мать-и-мачеху.
После принятия душа кожу можно увлажнить с помощью непарфюмированных средств, к примеру, специальным молочком, маслом или детским кремом. Для стирки белья и одежды следует пользоваться нейтральным гипоаллергенным стиральным порошком, лучше детским, бесфосфатным.
При необходимости женщине может быть прописана диета и препараты, способствующие улучшению работы внутренних органов.
Зуд во влагалище после родов
Организм женщины во время беременности и родов испытывает стресс, все внутренние системы жизнеобеспечения работают теперь для двоих, в усиленном режиме.
В результате, иммунитет ослабевает, теряет полноценную способность бороться с инфекциями, бактериями, которые проникают внутрь половой системы. Одним из симптомов заражения является зуд во влагалище после родов.
Так как стенки органа повреждены послеродовыми травмами, бактерии быстро распространяются внутри, образуя инфекционную флору.
Причины
Дискомфорт во влагалище после родов появляется по разным причинам, не всегда это связано с заражением. Если женщина испытывает только боль в промежье, которая не сопровождается отеком или тянущими ощущениями, значит, дают о себе знать родовые травмы.
Если опухло влагалище и очень сильно тянет промежность, высока вероятность инфекционно-воспалительного процесса половых органов, попадание грибковой бактерии. Распространение инфекции усиливает неприятные ощущения, все интенсивнее болит внутри влагалища.
Швы при разрыве между влагалищем и анусом еще около 6 месяцев после рождения ребенка, напоминают об операции. В этом случае требуется уход за зашитыми ранами.
Почему болит влагалище после родов:
- инфекции, в результате незащищенного полового акта, не соблюдение гигиены;
- длительный прием антибиотиков, как следствие – разрушение микрофлоры;
- аллергические проявления из-за неправильного питания, приема медикаментов, новых средств интимного ухода;
- гормональные нарушения, как распространенное явление после родов, особенно, во время лактации;
- стресс, нервное напряжение мешает наладиться работе иммунитета, он поздно распознает бактерию;
- мыло сушит ткани, вызывает сухость и дискомфорт, появляется раздражение, болит внутри влагалища;
- синтетическое нижнее белье нарушает циркуляцию воздуха, появляется пот, создающий благоприятную среду для заражения;
- неправильное питание, скопление шлаков;
- заболевания печени, ЖКТ;
- болезни нервной системы, раздражительность нервных окончаний провоцирует зуд, отек, воспаление.
Если промежность не чешется и не опухает, причиной боли во влагалище может быть дерматит. Появляется из-за синтетического белья, плохих станков, некачественных прокладок.
Сколько болит влагалище после родов? Если были травмы, 2-3 месяца, при отсутствии зуда и раздражения. Когда промежность чешется, есть отек или выделения, значит, развивается заболевание половой системы, требуется обследование, медикаментозное лечение.
